Điều trị tăng huyết áp là một thách thức lớn đối với ngành Y tế toàn cầu. Bên cạnh các biện pháp điều trị không thuốc bằng cách thay đổi lối sống, các chiến lược điều trị bằng thuốc hạ huyết áp được mô tả đem lại hiệu quả tốt trên lâm sàng.
TS. BS. Đỗ Thị Nam Phương
Viện Tim TP.Hồ Chí Minh
Tuy nhiên, tỷ lệ kiểm soát tăng huyết áp vẫn chưa cao. Ở nước ta, điều tra dịch tễ năm 2015 trên 5454 người trưởng thành (đại diện cho quần thể 44 triệu người), ghi nhận trong số những người được phát hiện tăng huyết áp (HA tâm thu ≥140 mmHg và/hoặc HA tâm trương ≥90 mmHg) và được điều trị tăng huyết áp, chỉ có 31,3% (456/1457) đạt huyết áp mục tiêu. Vấn đề chính là việc không tuân thủ điều trị của người bệnh, một phần do không dung nạp thuốc vì những tác dụng phụ, phần khác do người bệnh chưa hiểu đúng về bệnh tăng huyết áp và chưa thực hiện đủ các biện pháp thay đổi lối sống. Thời điểm tiếp cận bệnh nhân tăng huyết áp mới được chẩn đoán là một thời điểm quan trọng, đóng vai trò quyết định trong việc tuân thủ điều trị của bệnh nhân. Việc sử dụng thuốc hạ áp hiệu quả không chưa đủ, với cách tiếp cận đa phương diện, thông qua việc phối hợp với phương pháp tư vấn phù hợp và chiến lược điều trị hợp lý trên từng cá thể, có thể giúp tăng tuân thủ điều trị, từ đó đem lại hiệu quả kiểm soát huyết áp của bệnh nhân.
Tăng huyết áp (THA) hiện nay đã ảnh hưởng đến hơn 1 tỷ người trên toàn cầu và là một trong những nguyên nhân hàng đầu của bệnh lý và tử vong tim mạch[i]. Hiệu quả của việc điều trị hạ áp đã được chứng minh mang lại nhiều lợi ích trong việc giảm nguy cơ các biến cố tim mạch. Phân tích gộp trên 123 nghiên cứu (613,815 người tham gia) được thực hiện từ năm 1966 đến năm 2015 cho thấy việc giảm 10 mmHg mức huyết áp (HA) tâm thu giúp giảm 20% các biến cố tim mạch lớn, giảm 17% nguy cơ bệnh mạch vành, 23% nguy cơ đột quỵ, 28% nguy cơ suy tim và giảm 13% nguy cơ tử vong toàn bộ [ii]. Nhiều hướng dẫn về điều trị tăng huyết áp, của Hội tăng huyết áp châu Âu (European Society of Hypertension, ESH)/ Hội tim mạch châu Âu (European Society of Cardiology, ESC)[iii], cũng như Hội tăng huyết áp Hoa Kỳ (American Society of Hypertension, ASH)[iv] đều đưa ra khuyến cáo về mức huyết áp mục tiêu trên từng nhóm bệnh nhân khác nhau. Các hướng dẫn này cũng thiết lập những chiến lược kiểm soát huyết áp thông qua việc kết hợp thuốc hạ áp và biện pháp thay đổi lối sống. Mặc dù vậy, trong hơn hai thập kỷ qua, nhiều nghiên cứu và khảo sát đã ghi nhận tỷ lệ bệnh nhân có huyết áp được kiểm soát là tối ưu ở các nước châu Âu nhưng tỷ lệ bệnh nhân được điều trị đạt huyết áp mục tiêu vẫn ít hơn 50%. Nghiên cứu ở châu Âu về phòng chống nguy cơ bệnh tim mạch và cách điều trị trong thực hành hàng ngày (EURIKA 2011)[v] cho thấy tỷ lệ bệnh nhân tăng huyết áp được điều trị đạt huyết áp mục tiêu là 34,8%. Điều tra dịch tễ năm 2015 trên 5454 người Việt Nam trưởng thành (đại diện cho quần thể 44 triệu người), ghi nhận trong số những người được phát hiện tăng huyết áp (HA tâm thu ≥ 140 mmHg và/hoặc HA tâm trương ≥ 90 mmHg) và được điều trị, chỉ có 31,3% (456/1457) đạt huyết áp mục tiêu.
Vì sao sự kiểm soát HA lại khó đạt được trong thực hành lâm sàng?
Năm 2013, hội tăng huyết áp châu Âu (ESH)/ Hội tim mạch châu Âu (ESC)3 đã chỉ ra những nguyên nhân dẫn đến việc kiểm soát HA kém hiệu quả trong thực hành lâm sàng:
1. Bệnh nhân tuân thủ điều trị kém là một vấn đề cần được quan tâm. Trong đó, bao gồm những bệnh nhân ngừng điều trị hoàn toàn và bệnh nhân tuân thủ kém (uống thuốc không đều hoặc ngưng thuốc điều trị nhiều lần).
2. Sự do dự hoặc thất bại của các bác sĩ khi tiến hành điều trị khởi đầu hoặc điều trị tích cực trong các tình huống thích hợp, liên quan đến một số yếu tố:
◆Nghi ngờ về nguy cơ do HA cao gây ra (đặc biệt là ở người cao tuổi).
◆Sợ nguy cơ gây tử vong/bệnh tật do giảm tưới máu ở cơ quan trọng yếu khi giảm HA quá nhiều (hiện tượng đường cong J).
◆Lo ngại về tác dụng phụ.
Như vậy, cần phát triển các chiến lược mới để không những tăng sự tuân thủ của bệnh nhân, bệnh nhân tự chủ trong việc thực hiện và duy trì điều trị, mà còn cần giúp vượt qua sự trì trệ trên lâm sàng. Điều này đòi hỏi một chương trình giáo dục bác sĩ, trong đó bao gồm các chủ đề:
◆Sự cần thiết phải kiểm soát HA để tránh các biến chứng liên quan đến tăng huyết áp như nhồi máu cơ tim, đột quỵ, phì đại thất trái, và vi đạm niệu.
◆Các tiêu chí điều trị tích cực, đặc biệt đối với những bệnh nhân có điều trị kết hợp, có thể đã uống thêm thuốc khác đối với các bệnh lý đi kèm.
◆Những lợi ích của việc theo dõi HA tại nhà, bao gồm việc thu thập thông tin những biến đổi HA trong ngày và việc tránh tăng huyết áp “áo choàng trắng”.
◆Thông tin về những hậu quả tiềm tàng mặc dù HA tăng một cách khiêm tốn.
Những yếu tố có thể ảnh hưởng đến tuân thủ điều trị?
Tuân thủ điều trị chính là một yếu tố quan trọng trong việc kiểm soát HA, điều này đã được chứng minh khi khuyến cáo của Hiệp hội Tăng huyết áp và Tim mạch châu Âu 2013 dành riêng một phần để bàn luận về việc cải thiện kiểm soát HA ở bệnh tăng huyết áp, và phần này quan tâm chủ yếu đến sự tuân thủ điều trị cũng như phương thức hoàn thiện nó 3. Khuyến cáo không chỉ nhấn mạnh tầm quan trọng của việc cải thiện sự tuân thủ điều trị của bệnh nhân để cải thiện việc kiểm soát huyết áp, mà còn tư vấn cho các bác sĩ về cách họ có thể theo dõi và cố gắng để cải thiện việc điều trị bệnh nhân trên nhiều cấp độ.
Một số yếu tố có thể ảnh hưởng đến việc tuân thủ điều trị của bệnh nhân (như những yếu tố liên quan đến hệ thống y tế, bảo hiểm xã hội) nhưng lại khó giải quyết hoặc sửa đổi. Trong khi đó, bằng việc phát triển mối tương quan tốt với bệnh nhân, các bác sĩ và nhân viên y tế có thể can thiệp vào yếu tố “con người” như động lực (ví dụ, thông qua việc thảo luận và nâng cao nhận thức về mức độ nguy cơ tim mạch liên quan với tăng huyết áp), và điều này có thể giúp cải thiện sự tuân thủ điều trị. Các yếu tố “con người” khác, như trạng thái tình cảm, cũng có thể có tác động lớn đến sự tuân thủ. Ngộ nhận về nguy cơ tim mạch cũng là một vấn đề, bởi vì có ” khoảng cách về nhận thức- perception gap”, những bệnh nhân có nguy cơ tim mạch ở mức trung bình hoặc cao nhận thức nhầm lẫn rằng mình có nguy cơ thấp [vi],[vii],[viii],[ix].
Một nghiên cứu tiến cứu, dựa vào cộng đồng, khảo sát về tình trạng lo âu và 5 thành phần chính của tính cách cá thể, có thể nhận định khả năng xuất hiện THA áo choàng trắng hoặc tăng huyết áp giấu mặt [x]. Điều tra cho thấy có sự tương tác đáng kể giữa lo âu và sử dụng các loại thuốc hạ huyết áp trong việc dự đoán ảnh hưởng áo choàng trắng (P = 0,0005); ở những bệnh nhân được điều trị bằng thuốc chống tăng huyết áp, lo lắng làm tăng 39% nguy cơ tăng huyết áp giả kháng trị (pseudoresistant) do hiệu ứng áo choàng trắng (Bảng I). Tăng huyết áp giấu mặt không liên quan đến bất kỳ yếu tố cá tính nào, mặc dù khả năng nhận thức cao giúp giảm nguy cơ tăng huyết áp giấu mặt không kiểm soát được (tỷ số chênh [OR], 0,70; KTC 95% [CI], 0,49-0,99). Nghiên cứu này nhấn mạnh rằng tính cách của bệnh nhân cần được đưa vào chương trình tư vấn khi muốn cải thiện điều trị.
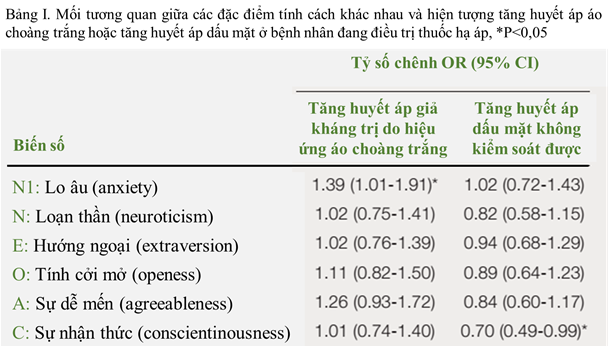
Ngoài việc phân tích tính cách của bệnh nhân, các giai đoạn của quá trình thay đổi hành vi có thể được sử dụng trong việc điều chỉnh hành vi của bệnh nhân. Mô hình xuyên lý thuyết (transtheoretical-TTM) cung cấp khung lý thuyết để hướng dẫn việc thiết kế, thực hiện và đánh giá các can thiệp thay đổi hành vi dựa vào dân số[xi]. Mô hình này đã được chứng minh có hiệu quả thông qua các hành vi liên quan sức khỏe, bao gồm cả việc tập thể dục. Mô hình sử dụng một hệ thống dựa trên sự thay đổi, trong đó bệnh nhân chuyển động giữa các giai đoạn khác nhau:
◆Giai đoạn tiền nhận thức (khi cá nhân chưa sẵn sàng để hành động trong tương lai gần).
◆Giai đoạn nhận thức (khi cá nhân nghiêm túc về một sự thay đổi trong vài tháng tới, nhưng chưa thực hiện một cam kết để tiến hành).
◆Giai đoạn chuẩn bị (khi cá nhân có ý định thực hiện sự thay đổi trong vòng 30 ngày tới hoặc đã thực hiện một số bước nhỏ hướng tới mục đích này).
◆Giai đoạn hành động (giai đoạn mà các cá nhân đã thực hiện một sự thay đổi hành vi từ 6 tháng trước đó).
◆Giai đoạn duy trì (giai đoạn mà các cá nhân đã thực hiện một sự thay đổi hành vi kéo dài hơn 6 tháng).
Thay vì diễn tiến theo dạng tuyến tính, hầu hết các cá thể có chu kỳ quay trở lại giai đoạn trước đó nhiều lần trước khi thành công trong việc thay đổi hành vi.
Một số nghiên cứu khảo sát lợi ích từ việc tương tác chặt chẽ giữa bác sĩ điều trị với bệnh nhân tăng huyết áp và việc đưa vào quá trình tương tác các giai đoạn thay đổi hành vi cũng như tính cách của bệnh nhân. Pladevall và cộng sự đã sử dụng phương pháp tiếp cận đa phương diện để cải thiện sự tuân thủ việc dùng thuốc hạ áp và kiểm soát HA [xii]. Các bác sĩ từ phòng khám tăng huyết áp trong bệnh viện và các trung tâm chăm sóc ban đầu trên khắp Tây Ban Nha được chọn ngẫu nhiên để thực hiện phương pháp này trên bệnh nhân có nguy cơ cao. Bác sĩ được phân ngẫu nhiên vào nhóm can thiệp đếm thuốc cho bệnh nhân, chỉ định một thành viên trong gia đình để hỗ trợ hành vi tuân thủ việc uống thuốc, và cung cấp thông tin giáo dục. Sau 6 tháng, những bệnh nhân được can thiệp có: (i) nguy cơ không kiểm soát được huyết áp tâm thu thấp hơn (OR, 0,62; KTC 95%, 0,50-0,78); và (ii) khả năng tuân thủ điều trị cao hơn (OR, 1,91; 95% CI, 1,19-3,05) so với nhóm nhận chăm sóc thường quy.
Các tác giả kết luận rằng việc tiếp cận đa phương diện cải thiện sự tuân thủ dùng thuốc và kiểm soát HA, dù phương pháp này chưa được chứng minh giúp giảm biến cố tim mạch lâu dài. Ngoài ra, mức độ động lực của bác sĩ khi tiếp cận bệnh nhân THA có thể tăng thêm giá trị cho phương pháp này. Trong nghiên cứu của Consoli và cộng sự, các bác sĩ được phân vào một trong năm nhóm tùy theo sự nhận thức của họ về tăng huyết áp, và xem xét mối liên hệ giữa mức độ động lực của các bác sĩ khi giao tiếp với bệnh nhân, với việc kiểm soát huyết áp [xiii]. Nghiên cứu ghi nhận rằng bác sĩ có động lực hơn tiếp cận tự tin và lạc quan hơn về bệnh tăng huyết áp, dễ đồng cảm và hỗ trợ người bệnh tốt hơn, từ đó đem lại tỷ lệ bệnh nhân THA được kiểm soát cao hơn (khoảng 32% đến 42%; P = 0,01).
Bên cạnh đó, nghiên cứu cũng đã chỉ ra rằng việc quản lý bệnh nhân THA với một đội ngũ tham gia điều trị, có thể có tác động tích cực vào sự tuân thủ và kiểm soát HA. Đội ngũ tham gia điều trị cao huyết áp có thể bao gồm bác sĩ điều trị chính, điều dưỡng và những người khác (như dược sĩ), mỗi người đều giữ một vai trò đặc biệt quan trọng. Một số nhân viên chăm sóc sức khỏe, như điều dưỡng, có thể dành nhiều thời gian với bệnh nhân hơn so với các bác sĩ và cũng có thể thực hiện chuyến viếng thăm tại nhà và phát triển mối quan hệ với các thành viên quan trọng trong môi trường sống của bệnh nhân (như người thân, bạn bè thân thiết, hoặc hàng xóm). Vì lý do này, các nhân viên chăm sóc sức khỏe như điều dưỡng có thể giữ vai trò đặc biệt quan trọng trong việc giúp đỡ bệnh nhân thực hiện những thay đổi lối sống giúp kiểm soát HA, như ngừng hút thuốc lá hoặc giảm cân, và duy trì tuân thủ điều trị của họ [xiv]. Phương pháp chăm sóc bệnh nhân theo đội ngũ như trên giúp giảm huyết áp tâm thu của ≈10 mmHg và tăng việc kiểm soát HA lên ≈22%. Hơn nữa, sự tham gia của điều dưỡng và dược sĩ vào việc quản lý bệnh nhân THA đã được chứng minh làm giảm nguy cơ bệnh tim mạch so với chăm sóc thông thường.
Ở nước ta hiện nay, việc phát triển một đội ngũ tham gia điều trị tại bệnh viện và tại nhà là có thể thực hiện được, nhưng đòi hỏi những chính sách hỗ trợ hợp lý và một chương trình tập huấn đầy đủ và cụ thể cho các nhân viên trong đội ngũ.
Phương pháp Tư vấn tạo động lực là gì và liệu nó có giúp cải thiện sự tuân thủ điều trị?
Tư vấn tạo động lựclà một phương pháp trị liệu có định hướng, lấy bệnh nhân làm trung tâm, giúp bệnh nhân thay đổi hành vi thông qua việc khám phá sự cảm nhận và thái độ, và giúp họ giải quyết những mâu thuẫn trong nhận thức. Phương pháp này tập trung hơn và có định hướng mục tiêu hơn so với phương pháp tư vấn không định hướng, trong đó các nhà liệu pháp cố gắng gây ảnh hưởng đến người bệnh để làm họ thay đổi. Phương pháp tư vấn tạo động lực giúp khơi dậy động lực bên trong người bệnh để giúp họ thay đổi hành vi, và nó có thể giúp bệnh nhân cải thiện sự tuân thủ dùng thuốc.
Giáo sư Atul Pathak đã phát triển phương pháp tư vấn tạo động lực và cá thể hóa phương pháp này, nhằm giúp các bác sĩ cũng như nhân viên y tế có thể hỗ trợ người bệnh tuân thủ điều trị tốt hơn. Phương pháp gồm ba bước:
1- Xác định giai đoạn nhận thức của người bệnh:
Hình 1 mô tả các giai đoạn của quá trình nhận thức. Cách xác định giai đoạn nhận thức bằng 2 câu hỏi:
– BN có đang thực hiện sự thay đổi (ví dụ: uống thuốc HA đều hằng ngày)?
→ Có: < 6 tháng → hành động
> 6 tháng→ duy trì
→ Chưa thực hiện:
– BN có quan tâm đến việc đó không?
→ Có → nhận thức
→ Không → tiền nhận thức
Với mỗi giai đoạn nhận thức, nhiệm vụ của nhân viên y tế sẽ khác nhau:
– Giai đoạn tiền nhận thức: cần nâng cao nhận thức của người bệnh bằng việc cung cấp thông tin thực tế, tìm hiểu những vấn đề đưa bệnh nhân đến khám hoặc những cố gắng mà BN đã thực hiện trước đó
– Giai đoạn nhận thức: cần giải quyết mâu thuẫn và giúp bệnh nhân lựa chọn để thay đổi (nhấn mạnh về sự tin tưởng về hiệu quả, tóm tắt những động lực của bản thân, giải quyết những điều còn vướng mắc)
– Giai đoạn hành động: giúp BN thực hiện các chiến lược bằng những bước nhỏ của sự thay đổi, xác định/ dự báo trước những tình huống nguy cơ tái phạm và cách tránh
– Giai đoạn duy trì: cần duy trì hành động thông qua việc xác lập những mục tiêu ngắn hạn hoặc dài hạn
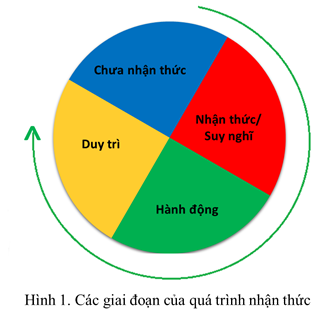
2- Xác định tính cách của bệnh nhân
Hình 2 mô tả 4 dạng tính cách của bệnh nhân. Dựa vào các đặc tính hướng nội (ít bày tỏ, khép kín)/ ngoại (dễ trò chuyện, cởi mở) và thích chi phối / dễ chấp nhận, nhân viên y tế có thể xác định tính cách chủ đạo của người bệnh. Tất nhiên, mỗi cá thể có thể bao gồm nhiều dạng tính cách phối hợp, chúng ta chỉ dựa trên dạng tính cách nổi bật nhất của BN.
– Tính cách chủ quan: thường là người giữ vị trí lãnh đạo trong xã hội/công ty, thường chú ý đến hình ảnh bản thân, luôn hướng tới tương lai, cần được khẳng định vị trí đứng đầu
– Tính cách hòa đồng: quan tâm đến lợi ích của gia đình, thích hoạt động theo nhóm, quan tâm đến ý kiến của người xung quanh
– Tính cách kiểm soát: quan tâm đến con số mục tiêu, họ yên tâm bởi tính hiệu quả dựa trên các thông số cụ thể, thường hoạt động một mình với một mục tiêu cụ thể
– Tính cách phân tích: tính gia đình, thích làm việc có kế hoạch sẵn/lập trình sẵn, thích những hoạt động mang tính truyền thống, cần được công nhận nỗ lực dù nhỏ
3- Sử dụng các kỹ năng để tối ưu hóa việc tư vấn trên từng cá thể
Các kỹ năng giúp việc tư vấn cho bệnh nhân thu được nhiều thông tin và đem lại hiệu quả:
– Open-ended question: câu hỏi đóng- mở một cách linh hoạt
Ví dụ: Bác uống thuốc hằng ngày như thế nào? thay cho câu hỏi đóng: bác có uống thuốc không?
– Affirmations: khẳng định những điều đã nghe, khích lệ BN
– Reflections: phản hồi để hiểu rõ/hiểu đúng những điều BN trao đổi
– Summaries: tổng kết lại các ý một cách rõ ràng để BN dễ nhớ.
Thông qua 3 bước của phương pháp tư vấn tạo động lực, bác sĩ/ nhân viên y tế có thể có một công cụ tư vấn tiết kiệm thời gian, xác định được giai đoạn nhận thức và tính cách của BN, từ đó đưa ra một kế hoạch hành động và mục tiêu cụ thể cho từng cá thể người bệnh.
Những nghiên cứu đánh giá lợi ích việc áp dụng phương pháp tư vấn tạo động lực trong quản lý bệnh nhân tăng huyết áp đều cho thấy phương pháp này có thể làm tăng động lực của bệnh nhân đối với việc tuân thủ và việc thực hiện điều trị của họ [xv], [xvi]. Một thử nghiệm lâm sàng ngẫu nhiên khác trên 190 người Mỹ Phi bị tăng huyết áp (88% là nữ, tuổi trung bình 54 tuổi), so sánh giữa việc tư vấn tạo động lực với chăm sóc thông thường trên kết cục chính là sự tuân thủ dùng thuốc đo bằng máy theo dõi viên thuốc điện tử [xvii]. Những bệnh nhân nhận được tư vấn tạo động lực duy trì sự tuân thủ điều trị một cách vững chắc, so với sự giảm tuân thủ trong nhóm nhận chăm sóc thông thường (Bảng II). Hơn nữa, sự khác biệt giữa các nhóm về huyết áp tâm thu và tâm trương là -6,1 mmHg (P = 0,065) và -1,4 mmHg (P = 0,465) cho thấy nhóm được tư vấn tạo động lực giảm huyết áp hiệu quả hơn.
Kết luận
Tóm lại, tuân thủ điều trị trong tăng huyết áp vẫn là thách thức hàng ngày cho bệnh nhân và bác sĩ điều trị. Mặc dù việc tăng cường kiến thức về tăng huyết áp đang dần được hoàn thiện và phương pháp điều trị có sẵn, kiểm soát HA vẫn chưa tối ưu, một phần là do không tuân thủ. Điều này đòi hỏi một sự cải tiến trong nhận thức của bệnh nhân và động lực để chống lại căn bệnh này với việc sử dụng các công cụ mới. Trong đó, việc đánh giá tình trạng tâm lý của bệnh nhân, tư vấn tạo động lực, và mô hình hóa trên từng cá thể cần được quan tâm và cần được phát huy trong việc chăm sóc sức khỏe cộng đồng.
Tài liệu tham khảo:
. Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J. Global burden of hypertension: analysis of worldwide data. Lancet 2005; 365:217–223.
. Ettehad D, Emdin CA, Kiran A, Anderson SG, Callender T, Emberson J, Chalmers J, Rodgers A, Rahimi K. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet. 2016 Mar 5; 387(10022):957-67. doi: 10.1016/S0140-6736(15)01225-8. Epub 2015 Dec 24. Review.
. Mancia G, Fargard R, narkiewicz K, et al; Task Force Members. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens. 2013; 31:1281-1357
. Paul A.James,MD; SuzanneOparil,MD et al; 2014 Evidence-Based Guideline for the Management of High Blood Pressure in AdultsReport From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8)
. Banegas JR, López-Garcia e, Dallongeville J, et al. achievement of treatment goals for primary prevention of cardiovascular disease in clinical practice across europe: the eURIKa study. Eur Heart J. 2011; 32:2143-2152.
. World Health Organization. Adherence to long-term therapies: evidence for action. http://www.who.int/chp /knowledge/publications/adherence_introduction.pdf. 2003. accessed July 30, 2015.
. Wang PS, Bohn RL, Knight e, Glynn RJ, Mogun H, avorn J. noncompliance with antihypertensive medications: the impact of depressive symptoms and psychosocial factors. J Gen Intern Med. 2002; 17:504-511.
. Redon J, Brunner HR, Ferri C, Hilgers KF, Kolloch R, van Montfrans G. Practical solutions to the challenges of uncontrolled hypertension: a white paper. J Hypertens Suppl. 2008; 26:S1-S14.
. Katz M, Laurinavicius AG, Franco FG, et al. Calculated and perceived cardiovascular risk in asymptomatic subjects submitted to a routine medical evaluation: the perception gap. Eur J Prev Cardiol. 2015; 22:1076-1082.
. Terracciano a, Scuteri a, Strait J, et al. are personality traits associated with white-coat and masked hypertension? J Hypertens. 2014; 32:1987-1992.
. Sarkin Ja, Johnson SS, Prochaska JO, Prochaska JM. applying the transtheoretical model to regular moderate exercise in an overweight population: validation of a stages of change measure. Prev Med. 2001; 33:462-469.
. Pladevall M, Brotons C, Gabriel R, et al; Writing Committee on behalf of the COM99 Study Group. Multicenter cluster-randomized trial of a multifactorial intervention to improve antihypertensive medication adherence and blood pressure control among patients at high cardiovascular risk (the COM99 study). Circulation. 2010; 122:1183-1191.
. Consoli SM, Lemogne C, Levy a, Pouchain D, Laurent S. Physicians degree of motivation regarding their perception of hypertension, and blood pressure control. J Hypertens. 2010; 28:1330-1339.
. Walsh JM, McDonald KM, Shojania KG, et al. Quality improvement strategies for hypertension management: a systematic review. Med Care. 2006; 44:646-657.
. Ma C, Zhou Y, Zhou W, Huang C. evaluation of the effect of motivational interviewing counselling on hypertension care. Patient Educ Couns. 2014; 95: 231-237.
. Hettema J, Steele J, Miller WR. Motivational interviewing. Annu Rev Clin Psychol. 2005; 1:91-111.
. Ogedegbe G, Chaplin W, Schoenthaler a, et al. a practice-based trial of motivational interviewing and adherence in hypertensive african americans. Am J Hypertens. 2008; 21:1137-1143.







