TICAGRELOR KÈM HOẶC KHÔNG KÈM ASPIRIN Ở BỆNH NHÂN NGUY CƠ CAO SAU PCI (NGHIÊN CỨU TWILIGHT)
Bối cảnh
Đơn trị với thuốc ức chế P2Y12 sau một giai đoạn tối thiểu điều trị kháng tiểu cầu kép là một tiếp cận mới nổi lên nhằm làm giảm nguy cơ chảy máu sau can thiệp mạch vành qua da (PCI).
Phương pháp
Trong thử nghiệm lâm sàng mù đôi này, nghiên cứu đã đánh giá hiệu quả của ticagrelor đơn thuần so với ticagrelor kết hợp với aspirin có liên quan đến chảy máu lâm sàng có ý nghĩa ở những bệnh nhân tại mức nguy cơ cao cho chảy máu hoặc một biến cố thiếu máu cục bộ và đã trải qua PCI. Sau 3 tháng điều trị bằng ticagrelor cộng với aspirin, những bệnh nhân không bị biến cố chảy máu nặng hoặc thiếu máu cục bộ tiếp tục dùng ticagrelor và được phân bố ngẫu nhiên hoặc dùng aspirin hoặc dùng giả dược trong 1 năm. Kết cục tiên phát là chảy máu loại BARC 2, 3 hoặc 5. Nghiên cứu cũng đã đánh giá kết cục gộp của tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong hoặc đột quỵ không tử vong, sử dụng giả thuyết không kém hơn với bờ tuyệt đối là 1,6 phần trăm.
Kết quả
Nghiên cứu đã tuyển mộ được 9006 bệnh nhân và 7119 được phân bố ngẫu nhiên sau 3 tháng. Giữa thời điểm phân bố ngẫu nhiên và 1 năm, tỷ suất mới mắc kết cục tiên phát là 4,0% ở những bệnh nhân được dùng ticagrelor kèm giả dược và 7,1% trong số những bệnh nhân được dùng ticagrelor kèm aspirin (HR 0,56; khoảng tin cậy 95% [CI], 0,45-0,68; P <0,001). Sự khác biệt về nguy cơ giữa các nhóm là tương tự nhau đối với chảy máu BARC loại 3 hoặc 5 (tỷ suất mới mắc, 1,0% ở những bệnh nhân dùng ticagrelor kèm giả dược và 2,0% ở những bệnh nhân dùng ticagrelor kèm aspirin; HR 0,49; 95% CI, 0,33-0,74) . Tỷ suất mới mắc tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong hoặc đột quỵ không tử vong là 3,9% ở cả hai nhóm (khác biệt, -0,06 phần trăm; CI 95%, -0,97 đến 0,84; HR 0,99; 95% CI, 0,78-1,25 ; P <0,001 cho không kém hơn).
Kết luận
Ở những bệnh nhân có nguy cơ cao trải qua PCI và hoàn thành 3 tháng điều trị kháng tiểu cầu kép, đơn trị bằng ticagrelor đi kèm với tỷ lệ xuất huyết có ý nghĩa lâm sàng thấp hơn so với ticagrelor kết hợp với aspirin và cũng không có nguy cơ cho tử vong, nhồi máu cơ tim hoặc đột quỵ cao hơn.
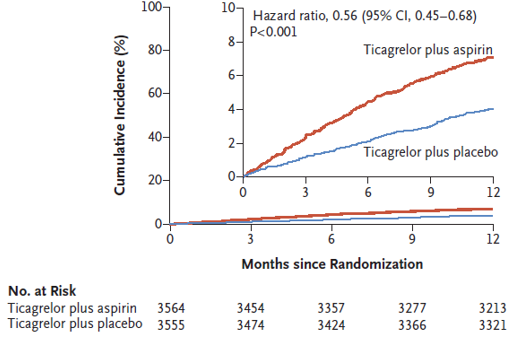
Hình 1: Đường Kaplan-Meier ước tính về tỷ suất mới mắc chảy máu BARC loại 2, 3, hoặc 5 tại 1 năm sau phân bố ngẫu nhiên (Intention-to-Treat Population).
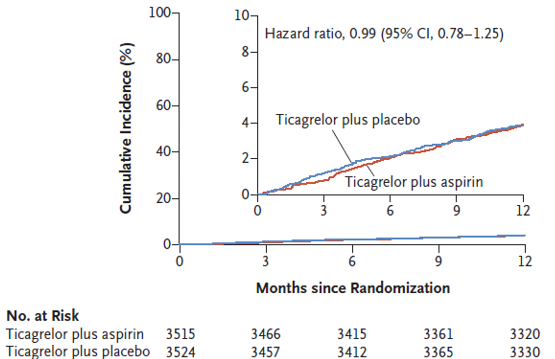
Hình 2: Đường Kaplan-Meier ước tính tỷ suất mới mắc tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong hoặc đột quỵ không tử vong 1 năm sau phân bố ngẫu nhiên (Per-Protocol Population).
Nguồn: NEJM September 26, 2019 DOI: 10.1056/NEJMoa1908419
KẾT QUẢ 5 NĂM SAU PCI HOẶC CABG CHO BỆNH THÂN CHUNG MẠCH VÀNH (NGHIÊN CỨU EXCEL)
Bối cảnh
Kết cục lâu dài sau can thiệp mạch vành qua da (PCI) với stent phủ thuốc hiện đại, so với mổ bắc cầu động mạch vành (CABG), ở những bệnh nhân mắc bệnh thân chung mạch vành chưa được xác định rõ ràng.
Phương pháp
Nghiên cứu đã phân ngẫu nhiên 1905 bệnh nhân bị bệnh thân chung mạch vành có độ phức tạp về giải phẫu ở mức thấp hoặc trung bình (theo đánh giá tại các trung tâm tham gia) để trải qua PCI với stent phủ thuốc everolimus (nhóm PCI, 948 bệnh nhân) hoặc CABG (Nhóm CABG, 957 bệnh nhân). Kết cục tiên phát là biến cố gộp tử vong, đột quỵ hoặc nhồi máu cơ tim.
Kết quả
Tại thời điểm 5 năm, kết cục gộp tiên phát đã xảy ra ở 22,0% bệnh nhân trong nhóm PCI và 19,2% bệnh nhân trong nhóm CABG (khác biệt, 2,8 phần trăm; khoảng tin cậy 95% [CI], -0,9 đến 6,5 ; P = 0,13). Tử vong do mọi nguyên nhân xảy ra thường hơn ở nhóm PCI so với nhóm CABG (13,0% so với 9,9%; khác biệt, 3,1 phần trăm; 95% CI, 0,2 đến 6,1). Trong các nhóm PCI và CABG, tỷ suất mới mắc tử vong xác định do tim mạch (lần lượt là 5,0% và 4,5%; khác biệt 0,5 phần trăm; 95% CI, −1,4 đến 2,5) và nhồi máu cơ tim (10,6% và 9,1%; khác biệt, 1,4 phần trăm; 95% CI, -1.3 đến 4.2) không khác biệt đáng kể. Tất cả các biến cố mạch não ít xảy ra sau PCI hơn là sau CABG (3,3% so với 5,2%; khác biệt -1,9 phần trăm; 95% CI, -3,8 đến 0), mặc dù tỷ suất mới mắc đột quỵ không khác biệt đáng kể giữa hai nhóm ( 2,9% và 3,7%; khác biệt, -0,8 phần trăm; KTC 95%, −2,4 đến 0,9). Tái thông mạch do thiếu máu cục bộ thường xảy ra sau PCI hơn là sau CABG (16,9% so với 10,0%; khác biệt, 6,9 phần trăm; 95% CI, 3,7 đến 10,0).
Kết luận
Ở những bệnh nhân bị bệnh thân chung mạch vành có độ phức tạp giải phẫu ở mức thấp hoặc trung bình, không có sự khác biệt đáng kể giữa PCI và CABG về tỷ suất biến cố gộp của tử vong, đột quỵ hoặc nhồi máu cơ tim tại thời điểm 5 năm.
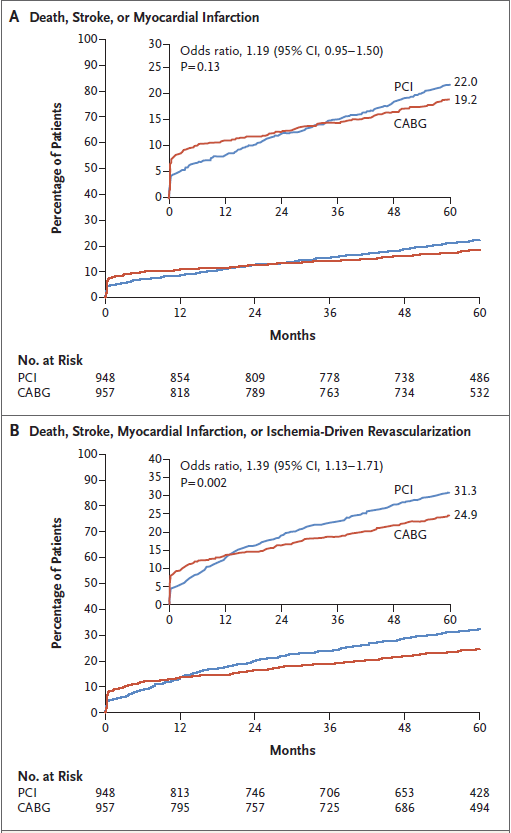
Hình 3: Đường cong theo thời gian đến khi có biến cố đầu tiên cho các kết cục gộp tiên phát và thứ phát qua theo dõi 5 năm
Nguồn: NEJM September 28, 2019 DOI: 10.1056/NEJMoa1909406
ESC cập nhật khuyến cáo về thuyên tắc phổi cấp tính
Hướng dẫn về thuyên tắc phổi cấp tính (PE) được cập nhật từ Hội Tim mạch Châu Âu (ESC) không thay đổi hoàn toàn so với lần cập nhật vào năm 2014 trước đó, mà tập trung vào việc đưa ra các khuyến cáo chính xác và cụ thể hơn từ việc phân tầng nguy cơ và chẩn đoán PE đến chăm sóc lâu dài.
Theo Tiến sĩ Stavros Konstantinides, Đại học Johannes Gutenberg Mainz, Đức: Trong các hướng dẫn trước đây, chúng ta đã có nhiều tin tức gây chú ý với sự ra đời của tất cả các kháng đông đường uống trực tiếp (DOAC), nhưng, tất nhiên, rất nhiều khuyến nghị liên quan đến các loại thuốc này chưa rõ ràng lắm vào thời điểm đó. Bây giờ, chúng ta đã có thể giải quyết các vấn đề và tình huống đặc biệt, các nhóm bệnh nhân có nguy cơ cao, vì vậy chúng tôi tin rằng các hướng dẫn này giải quyết được nhu cầu thực tế của các thầy thuốc.
Các hướng dẫn, được phát triển với sự cộng tác của Hội hô hấp Châu Âu, đã được trình bày tại hội nghị ESC 2019 và được công bố đồng thời trên Tạp chí Tim mạch Châu Âu.
Hướng dẫn mới cung cấp một định nghĩa rõ ràng hơn về sự không ổn định huyết động học, bao gồm ít nhất một lần ngừng tim cần hồi sức tim phổi, sốc tắc nghẽn, hạ huyết áp kéo dài hơn 15 phút mà không phải là do rối loạn nhịp tim mới xuất hiện, giảm thể tích máu hoặc nhiễm trùng huyết. Ở những bệnh nhân có nguy cơ cao này, siêu âm tim qua thực quản tại giường được khuyến cáo.
Trong trường hợp nghi ngờ PE mà không có sự bất ổn về huyết động, chiến lược chẩn đoán dựa trên xác suất lâm sàng, sử dụng những thang điểm được sử dụng rộng rãi. Đối với những người có xác suất lâm sàng thấp hoặc trung bình, hoặc ít có khả năng PE, xét nghiệm D-dimer, tốt nhất là xét nghiệm có độ nhạy cao, nên được thực hiện trước tiên. Nếu D-dimer âm tính, không cần điều trị nhưng nếu dương tính thì nên được theo dõi bằng chụp mạch máu phổi cản quang (CTPA). Bệnh nhân có xác suất lâm sàng cao nên được chụp mạch máu phổi cản quang.
Đáng chú ý, các hướng dẫn hiện nay thường sử dụng mức cắt D-dimer huyết thanh được điều chỉnh theo tuổi và xác suất lâm sàng của PE, thay thế cho mức cắt cố định chuẩn. Sử dụng các lưu đồ chẩn đoán được khuyến cáo cho PE, bao gồm thử D-dimer, có thể giúp tránh “các xét nghiệm hình ảnh không cần thiết, tốn kém và có khả năng gây hại vì tiếp xúc với tia xạ ion hóa”.
Giới hạn
Konstantinides cho biết: “Một lĩnh vực luôn luôn gây tranh cãi” là hiện tại họ khuyên bạn nên tìm kiếm rối loạn chức năng thất phải, ngay cả ở những bệnh nhân có vẻ ổn định và có nguy cơ thấp dựa trên thang điểm lâm sàng. Nó không được nhấn mạnh như thế này trong các hướng dẫn trước đây và chắc chắn một số bác sĩ không chuyên về tim mạch có thể phản ứng và nói rằng điều này là quá tải. Chúng tôi đã giải thích trong khuyến cáo tại sao nó không là quá nhiều và tại sao chúng tôi tin rằng nó quan trọng, nhưng chúng ta có thể cần thảo luận về điều đó.
Khuyến nghị class IIa nói rằng đánh giá tâm thất phải bằng hình ảnh hoặc bằng các dấu ấn sinh học nên được xem xét khi có Chỉ số PESI thấp hoặc PESI đơn giản là 0.
Một lĩnh vực tranh cãi thứ hai là tài liệu mới tăng cường hướng dẫn về điều trị PE tại nhà, với khuyến nghị class IIa là bệnh nhân có nguy cơ thấp, được lựa chọn cẩn thận nên được xem xét xuất viện sớm và điều trị tại nhà miễn là bệnh nhân không có lý do gì khác để nhập viện, có sự hỗ trợ của gia đình hoặc xã hội và dễ dàng tiếp cận chăm sóc y tế. Ở Mỹ, điều này khá phổ biến và ở Canada, đây là quy tắc của số đông, nhưng ở châu Âu có một số quốc gia, như Hà Lan, nơi bệnh nhân có thể nằm viện tới 10 ngày. Vì vậy, đây không hoàn toàn là một vấn đề y tế, đây cũng là một vấn đề của xã hội hoặc các khía cạnh chính trị của những gì hệ thống y tế có thể cung cấp.
Rất khó để đưa ra khuyến nghị cho tất cả 58 quốc gia. Đối với một số người, nó quá táo bạo; đối với những người khác thì quá bảo thủ. Vì vậy, chúng tôi cần một số cuộc thảo luận.
Kéo dài kháng đông
Một điểm mới nữa trong hướng dẫn là DOAC hiện được xem như điều trị ưu tiên hàng đầu so với phác đồ heparin trọng lượng phân tử thấp (LMWH) – kháng vitamin K cho bệnh nhân không có chống chỉ định.
Các hướng dẫn cũng bao gồm một thuật toán hoàn toàn mới để chẩn đoán và quản lý PE trong thai kỳ, đáng chú ý là có khuyến cáo class III chống lại việc sử dụng DOAC trong khi mang thai hoặc cho con bú. Một liều điều trị cố định của LMWH, dựa trên trọng lượng cơ thể trong thời gian đầu của thai kỳ, là liệu pháp được khuyên dùng cho PE ở phần lớn phụ nữ mang thai mà không có bất ổn huyết động (class I). Tuy nhiên, LMWH không được khuyến nghị trong vòng 4 giờ sau khi loại bỏ catheter ngoài màng cứng (class III).
Một trong những thay đổi lớn nhất trong hướng dẫn mới là kéo dài kháng đông sau PE từ tối thiểu 3 tháng đến tối đa suốt đời, tùy thuộc vào nguy cơ tái phát. Ba khuyến nghị mới class I được đề xuất cho chăm sóc sau PE là:
- Đánh giá lâm sàng định kỳ 3 đến 6 tháng sau khi PE cấp tính.
- Một mô hình tích hợp chăm sóc bệnh nhân sau PE để đảm bảo chuyển tiếp tối ưu từ chăm sóc ở bệnh viện sang chăm sóc cộng đồng.
- Gởi bệnh nhân có triệu chứng bất tương hợp tưới máu trên xạ hình thông khí-tưới máu 3 tháng sau PE cấp tính đến trung tâm chuyên về tăng áp phổi/ tăng áp phổi do huyết khối thuyên tắc mạn tính, sau khi đã xem xét kết quả siêu âm tim, mức peptide natriuretic và/hoặc test gắng sức tim-phổi.
Cuối cùng, hướng dẫn năm 2019 cung cấp các khuyến nghị cụ thể để quản lý PE trong dân số bệnh nhân ung thư đang gia tăng và cũng cung cấp một ứng dụng hướng dẫn bỏ túi với hơn 145 công cụ tương tác, thuật toán, máy tính, biểu đồ và thang điểm.
(Dịch từ ESC Offers Updated Guidance on Acute Pulmonary Embolism. https://www.medscape.com/viewarticle/918394#vp_2







