Khoa TMCT – BVND 115
Tóm tắt ca lâm sàng
Trường hợp 1
Bệnh nhân nam 29 tuổi, tiền căn không bệnh lý, yếu tố nguy cơ tim mạch gồm hút thuốc lá và béo phì (BMI 35) nhập viện vì đau ngực và khó thở, triệu chứng xuất hiện 1 ngày trước nhập viện và ngày càng nặng. Khám lúc nhập viện ghi nhận nhịp tim nhanh đều, huyết áp 90/60 mmHg, các bất thường khác chưa phát hiện, bệnh được ghi điện tim và chụp XQ ngực thẳng trước sau (xem hình 1 và 2). Kết quả xét nghiệm máu ghi nhận men tim tăng nhẹ và được chẩn đoán nhồi máu cơ tim cấp ST không chênh lên ngày thứ nhất killip I và chuyển khoa tim mạch can thiệp chúng tôi, diễn tiến bn vào sốc huyết áp tụt phải dùng vận mạch và đặt CVP (13 cm nước) và dọa suy hô hấp (spO2 90% với thở oxy mask không thở lại), bệnh nhân được làm siêu âm tim và kết quả cho thất tăng áp phổi trung bình, thất phải lớn và giảm động. Tại thời điểm chúng tôi nghi ngờ thuyên tắc phổi và chỉ định chụp CT ngực cản quang khẩn, kết quả cho thấy thuyên tắc động mạch phổi chính 2 bên trái, phải. Bệnh nhân được chỉ định chụp và can thiệp động mạch phổi cấp cứu, kết quả chụp xác định huyết khối gây tắc động mạch phổi chính trái và phải (xem hình 3). Chúng tôi tiến hành can thiệp bằng cách đặt 2 ống thông can thiệp MP 6F với nhiều lỗ hông tự tạo xuyên qua huyết khối để tái tưới máu ngay cho 2 phổi, ngay sau đó kết hợp truyền thuốc tiêu sợi huyết Actilyse (rtPA) trực tiếp qua ống thông liều thấp 1mg/giờ cho mỗi bên liên tục trong 24 giờ. Sau 24 giờ chúng tôi chụp kiểm tra ghi nhận huyết khối động mạch phổi 2 bên tan gần như hoàn toàn khôi phục tuần hoàn phổi chủ (xem hình 4). Bệnh nhân khỏe mạnh và ra viện 2 tuần sau đó.
Trường hợp 2
Tương tự như trường hợp 1, nhưng là bệnh nhân nam 50 tuổi và cũng bị thuyên tắc động mạch phổi 2 bên trái, phải do huyết khối. Chúng tôi cũng tiến hành can thiệp như trên và kết quả cũng cho thấy huyết khối tan hoàn toàn, bệnh nhân ra viện sau 2 tuần.
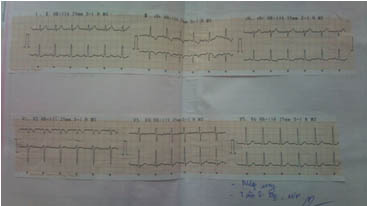
Hình 1. ECG cho thấy tăng gánh thất phải.
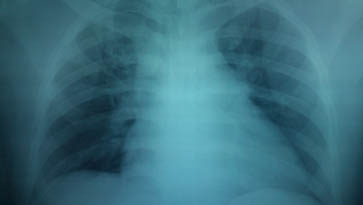
Hình 2. XQ ngực không thấy bất thường đáng kể (đặc điểm không điển hình).
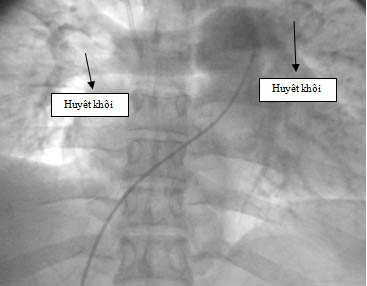
Hình 3. Tắc động mạch phổi chính 2 bên do huyết khối.
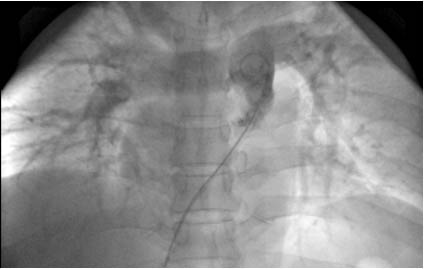
Hình 4. Sau can thiệp CDT 24 giờ
MỞ ĐẦU
Thuyên tắc phổi ác tính là tình trạng bệnh lý cấp cứu do sốc tụt huyết áp và/hoặc suy hô hấp. Bệnh diễn tiến nhanh đến tử vong chỉ trong vài giờ, tỷ lệ tử vong lên đến 58%. Hiện tại chưa có con số thống kê tình trạng bệnh lý cấp cứu này tại Việt Nam, tuy nhiên tại Mỹ đây là nguyên nhân tử vong thứ 3 sau nhồi máu cơ tim và đột quị.
Điều trị chuẩn thuyên tắc phổi ác tính theo các hướng dẫn quốc tế hiện nay vẫn là tiêu sợi huyết truyền tĩnh mạch, nhưng tỷ lệ biến chứng chảy máu nặng nhiều khoảng 20%, trong đó 3-5% là xuất huyết não. Ngoài ra, một số trường hợp không có đủ thời gian để hoàn tất đủ liều tiêu sợi huyết truyền tĩnh mạch và có thể có chống chỉ định. Trong những trường hợp này, kỹ thuật can thiệp ống thông với sử dụng tiêu sợi huyết trực tiếp qua ống thông liều thấp đã bắt đầu được triển khai với kết quả an toàn và hiệu quả cao.
Bài viết này nhằm mô tả 2 trường hợp chúng tôi điều trị thành công với tiêu sợi huyết trực tiếp qua ống thông dựa trên cơ sở y học bằng chứng với một số cải tiến kỹ thuật từ kinh nghiệm của chúng tôi.
PHÂN LOẠI THUYÊN TẮC PHỔI
Thuyên tắc phổi ác tính (massive pulmonary embolism) – nguy cơ cao được chẩn đoán khi bệnh nhân có biểu hiện một trong 3 dấu hiệu sau:
– Sốc tụt huyết áp: huyết áp tâm thu < 90mmHg hoặc giảm > 40mmHg so với huyết áp bình thường trước đó, hoặc đang sử dụng thuốc vận mạch để duy trì huyết áp.
– Suy hô hấp: oxy máu < 60 mmHg và/hoặc spO2 < 90%
– Huyết khối lớn tại động mạch phổi chính gây tắc hoàn toàn hay bán tắc trên hình ảnh CT ngực cản quang hay trên hình ảnh chụp động mạch phổi xâm lấn, hoặc khiếm khuyết tưới máu phổi lớn trên hình ảnh xạ hình phổi.
Thuyên tắc phổi nặng (submassive pulmonary embolism) – nguy cơ trung bình
– Biểu hiện rối loạn chức năng thất phải (lớn thất phải và/hoặc giảm co bóp)
– Hoặc có biểu hiện tổn thương cơ tim : men tim tăng
Thuyên tắc phổi nhẹ – nguy cơ thấp: không có biểu hiện của 2 nhóm trên.
Chỉ định tiêu sợi huyết thường được chỉ định trong thuyên tắc phổi ác tính, không chỉ định cho thuyên tắc phổi nhẹ và còn đối với thuyên tắc phổi nặng vẫn chưa thống nhất chỉ định. Chỉ định can thiệp bằng ống thông hay phẫu thuật khi tiêu sợi huyết có chống chỉ định.
Gần đây, một kỹ thuật mới ngày càng được sử dụng rộng rãi trong điều trị thuyên tắc phổi ác tính là kết hợp sử dụng tiêu sợi huyết liều thấp trực tiếp qua ống thông (CDT – catheter directed therapy) đặt trong huyết khối động mạch phổi. Chúng tôi sẽ trình bày chi tiết kỹ thuật này thông qua 2 trường hợp của chúng tôi.
CƠ SỞ BẰNG CHỨNG
Ứng dụng kỹ thuật này trong điều trị thuyên tắc phổi ác tính do huyết khối là phần mở rộng từ điều trị tắc mạch chi cấp tính đã được thống nhất trong các hướng dẫn với chỉ định là class I và mức độ bằng chứng A. Phương pháp sử dụng tiêu sợi huyết (TSH) trực tiếp q
ua ống thông trong điều trị thuyên tắc phổi đã được áp dụng từ những năm 1990, cho đến nay đã có nhiều công trình nghiên cứu mô tả an toàn và hiệu quả của phương pháp điều trị này. Gần đây, tác giả Kuo cùng cộng sự đã tiến hành thực hiện phân tích gộp gồm 6 nghiên cứu tiền cứu và 29 nghiên cứu hồi cứu trên gần 600 bn từ 1998 đến 2008 (xem bảng 1). Kết quả cho thấy tỉ lệ thành công 86.5% với tỉ lệ biến chứng thủ thuật nhẹ và nặng lần lượt là 7.9% và 2.4%.
Trong phân tích gộp trên, đa số các tác giả của các nghiên cứu trước đây đều dùng kỹ thuật làm vỡ huyết khối bằng ống thông pigtail 5F hay 6F, sau đó truyền trực tiếp TSH qua ống thông đặt trong huyết khối trong khoảng thời gian 24-72 giờ, trung bình 24 giờ. Đối với kỹ thuật hút huyết khối bằng Angiojet, các tác giả ghi nhận có nhiều biến chứng nhất và đề nghị không nên sử dụng trong điều trị thuyết tắc phổi ác tính. Trong số gần 600 bệnh nhân qua phân tích gộp này, có đến 546 bệnh nhân (95%) sử dụng CDT không có TSH tĩnh mạch trước đó. Dựa trên cơ sở này nhóm nghiên cứu đã đề nghị nên sử dụng kỹ thuật này ngay từ đầu cho những bệnh nhân thuyên tắc phổi ác tính, mặc dù hiện tại phương pháp CDT đang được chỉ định theo class II trong các hướng dẫn điều trị thuyên tắc phổi.
Bảng 1. Liệt kê các nghiên cứu trong phân tích gộp của Kuo.
KỸ THUẬT CDT ÁP DỤNG TRÊN 2 BỆNH NHÂN CỦA CHÚNG TÔI
Khi xem xét kỹ thuật CDT ghi nhận theo các tác giả ngòai nước chúng tôi ghi nhận một số đặc điểm chưa được tối ưu :
– Ống thông đặt trong huyết khối và truyền TSH nên vẫn phải chờ đợi thuốc tác dụng hiệu quả và tái tưới máu phổi, thời gian này chưa xác định được nên phải theo dõi mỗi 6 giờ để xác định hiệu quả dựa trên các triệu chứng lâm sàng, siêu âm tim và cuối cùng xác định bằng chụp động mạch phổi xâm lấn.
– Cũng qua các nghiên cứu trước đây đều ghi nhận thời gian trung bình để TSH liều thấp trực tiếp qua ống thông có hiệu quả là 24 giờ, nên chụp động mạch phổi mỗi 6 giờ đề theo dõi hiệu quả là không cần thiết. Tuy nhiên, các tác giả vẫn lo ngại biến chứng xuất huyết khi tiếp tục sử dụng TSH khi nghi ngờ thuốc đã có hiệu quả và muốn ngưng sớm.
Vì vậy, khi áp dụng kỹ thuật CDT, chúng tôi đã cải tiến một số đặc điểm:
– Chúng tôi vẫn sử dụng piftail 5F để chụp động mạch phổi xác định chẩn đoán thuyên tắc huyết khối động mạch phổi từ tĩnh mạch đùi.
– Sau đó chúng tôi dung ống thông can thiệp MP 6F và tự tạo nhiều lỗ hông trên đoạn đầu của ống thông (side hole) sao cho chiều dài các lỗ hông này dài hơn huyết khối. Tiếp theo chúng đưa 2 ống thông này xuyên qua huyết khối động mạch phổi chính trái và phải.
– Nhờ có các lỗ hông trên đoạn đầu ống thông, máu sẽ đi vào các lỗ ở trước huyết khối và đi trong ống thông xuyên qua huyết khối và ra ngoài qua đầu tận ống thông tái tưới máu ngay cho nhu mô phổi. Với kỹ thuật này, chúng tôi không cần phải chờ đợi hiệu quả của thuốc TSH, do đó cũng không cần thiết chụp kiểm tra động mạch phổi khi có nghi ngờ. Thực tế, qua bệnh nhân của chúng tôi, chúng tôi ghi nhận rối loạn huyết động được hồi phục ngay tức thì.
– Kết quả sau 24 giờ truyền TSH Actilyse với liều 1mg/giờ cho mỗi bên, huyết khối động mạch phổi chính tan gần như hoàn toàn.
KẾT LUẬN
Qua các tài liệu nghiên cứu trước đây cũng như khi áp dụng kỹ thuật CDT này với một số cải tiến của chúng tôi, chúng tôi ghi nhận kết quả thật ngoạn mục và an toàn. Vì vậy, chúng tôi đề nghị nên sử dụng phương pháp này tại các bệnh viện có phòng thông tim nhiều kinh nghiệm ngay từ đầu đối với các bệnh nhân thuyên tắc phổi ác tính nhằm cứu sống bệnh nhân một cách nhanh chóng.
TÀI LIỆU THAM KHẢO
1. Guidelines on the diagnosis and management of acute pulmonary embolism – ESC 2008
2. William T. Kuo et al. Catheter-directed Therapy for the tratment of massive PE a systematic review and meta-analysis of modern techniques. Journal of Vascular and Interventional Radiology. November 2009.
3. Nils Kucher. Catheter Intervention in Massive Pulmonary Embolism. CardiologyRound. Volume 10, Issue 3, March 2006.
4. Samuel Z. Goldhaber. Thrombolysis for pulmonary embolism. N Engl J M ed, Vol. 347, No. 15.








