Abstract
Objectives:
Transcatheter closure of a secundum atrial septal defect with amplatzer septal occluder has become an effective alternative for surgical treatment.
TS BS Nguyễn Thị Mỹ Hạnh
BS Ông Xuân Hồng Diệu
BS CK II Phạm Đức Đạt
BS CKI Phan Công Thụy
BV Nhân dân 115
This study evaluated the correlation between the stretch balloon diameter measured by two-dimensional transoesophageal echocardiography with fluoroscopyand with the actual diameter of occluders in patients undergoing device closure in 115 people’s hospital.
Method:
54 consecutive patients with a significant secundum atrial septal defect were considered suitable for transcatheter closure with the Amplatzer Septal Occluder. ASD characteristics and maximum defect diameter were evaluated using preprocedure 2D TEE images. Appropriate device size was determined by the stretch balloon diameter, which measures via both TEE and fluoroscopy. ASD closure by Amplatzer occluder was performed under continuous TEE monitoring.
Result:
The mean of the TEE-derived maximum defect diameter was 19,9 ± 5.8 mm. the mean of stretch balloon diameter in TEE (TEE-SBD) was slightly but significantly bigger than the mean of SBD in fluoroscopy (fluoroscopy-SBD) (22.8 ± 6.5 mm vs 21.1 ± 6.2 mm; p = 0.02). The mean difference between the values of TEE-SBD and fluoroscopy-SBD was 1.7 ± 3.7 mm. In comparison with fluoroscopy-SBD , TEE- SBD being equal was observed in 40,8%. There was a good linear correlation between the two measurements: R =0,83; p < 0,0005. A good linear correlation was also found between SBD in TEE and the final size of the implanted Amplatzer (device size = 0.906 × TEE-SBD + 3.666, R = 0.87; p<0.0005.
Conclusion:
TEE-SBS has a good correlation with fluoroscopy-SBD and may provide credible equation to predict occlude device size.
Từ khóa: đường kính căng bóng (Stretch Balloon Diameter), màn huỳnh quang (fluoroscopy), siêu âm tim qua thực quản (transoesophegeal echocardiography) , rìa (rim), thông liên nhĩ lỗ thứ phát
Chữ viết tắt: TLN = thông liên nhĩ, TM = tĩnh mạch, ĐMC = động mạch chủ, SATQTN = siêu âm tim qua thành ngực, SATQTQ = siêu âm tim qua thực quản, ĐKCB = đường kính căng bóng (Stretch Balloon Diameter), ASO = dụng cụ đóng TLN amplatzer (Amplatzer Septal Occluder)
ĐẶT VẤN ĐỀ
Đóng thông liên nhĩ (TLN) lỗ thứ phát bằng bằng dụng cụ amplatzer (Amplatzer Septal Occluder: ASO) đang ngày càng trở thành một chọn lựa hấp dẫn thay thế cho phẫu thuật sửa chữa [1]. Trên các bệnh nhân thích hợp cho đóng lỗ TLN bằng dụng cụ ASO, đánh giá chính xác kích thước lỗ TLN rất quan trọng cho việc chọn lựa kích thước dụng cụ ASO. Đường kính căng bóng (ĐKCB) đo trên màn huỳnh quang được xem là đường kính chuẩn để quyết định chọn kích thước dụng cụ đóng TLN. Tuy nhiên theo y văn, ĐKCB đo trên màn huỳnh quang có thể lớn hơn thực tế trong những trường hợp rìa mỏng do lỗ TLN bị căng ra và vách liên nhĩ phần mỏng quanh lỗ thông bị ép lại. Mặt khác, đường kính này cũng có thể nhỏ hơn thực tế do lỗ TLN thường có hình bầu dục, màn huỳnh quang cho kích thước 2 chiều trên một mặt phẳng trong không gian, hơn nữa không thể thấy các cấu trúc của tim trên màn huỳnh quang nên không xác định được các mốc giải phẫu xung quanh lỗ thông như trên siêu âm, do đó ĐKCB trên màn huỳnh quang có thể không tương ứng với đường kính dài nhất của lỗ TLN. Những năm qua, các phương pháp siêu âm, đặc biệt siêu âm tim qua thực quản (SATQTQ) và siêu âm trong buồng tim, đã trở thành những phương tiện rất hữu ích hỗ trợ cho soi dưới màn huỳnh quang trong chọn lựa kích thước dụng cụ ASO cũng như hướng dẫn quá trình đóng lỗ TLN. Đo ĐKCB của lỗ TLN dưới hướng dẫn của SATQTQ hay siêu âm trong buồng tim cũng giúp rút ngắn thời gian soi huỳnh quang do đó làm giảm phơi nhiễm tia X cho bệnh nhân [1,2,3,4,5,6,7,8].
Trong nước, SATQTQ vẫn giữ vị trí số một trong hướng dẫn đóng TLN bằng dụng cụ ASO. Tại bệnh viện Nhân dân 115, đóng TLN được thực hiện khá thường xuyên trong vài năm gần đây và SATQTQ đã hỗ trợ rất tốt cho sự thành công của kỹ thuật. Trên cơ sở đó chúng tôi thực hiện nghiên cứu này nhằm đánh giá vai trò của SATQTQ trong hướng dẫn chọn kích thước dụng cụ ASO thông qua khảo sát mối tương quan giữa ĐKCB đo trên SATQTQ với ĐKCBđo trên màn huỳnh quang và với đường kính dụng cụ ASO trên các bệnh nhân TLN lỗ thứ phát có chỉ định đóng TLN bằng ASO tại bệnh viện Nhân dân 115.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Từ tháng 08/2012 đến tháng 11/2014 có 54 bệnh nhân TLN lỗ thứ phát thỏa các tiêu chuẩn đóng TLN bằng ASO gồm 1/ TLN lỗ thứ phát, đường kính lớn nhất của lỗ thông < 38 mm đo trên SATQTQ, các rìa các rìa quanh lỗ thông ≥ 5mm trừ rìa phía động mạch chủ; 2/ TLN có luồng thông trái – phải đáng kể (có dấu hiệu quá tải thể tích thất phải với dãn thất phải), áp lực động mạch phổi đo trên siêu âm tim qua thành ngực < 2/3 huyết áp hệ thống. Các bệnh nhân có tiền sử bệnh lý về thực quản hoặc bệnh lý cột sống cổ bị loại ra khỏi nghiên cứu.
SATQTN và SATQTQ được thực hiện trên máy siêu âm doppler màu Phillip Envisor C, với đầu dò sector 2-4 MHz SATQTN và đầu dò siêu âm qua thực quản 5 MHz đa bình diện. Đường kính lỗ TLN, chiều dài các rìa xung quanh lỗ TLN được xác định trên SATQTQ trong vòng 1 tháng trước thủ thuật đóng TLN (hình 1): Đường kính lớn nhất của lỗ TLN đo trên mặt cắt 2 TM chủ (bicaval); Các rìa (rim) của lỗ TLN gồm: rìa ĐMC (rìa trước trên) đo trên mặt cắt ngang van ĐMC góc 30 độ, rìa TMC trên (rìa sau trên) và TMC dưới (rìa sau dưới) trên mặt cắt 2 TM chủ (bicaval), rìa TM phổi trên phải (rìa sau) trên mặt cắt 2 TM chủ, rìa xoang vành (rìa dưới) trên mặt cắt 2 TM chủ đi xuống dưới một chút so với mặt cắt chuẩn, rìa van hai lá (rìa trước dưới) trên mặt cắt 4 buồng ngang van 2 lá (Hình 1) ; rìa được xem là rìa mềm khi mỏng và di động, rìa lệch khi vách nguyên phát và thứ phát không cùng nằm trên một mặt phẳng. Chiều luồng thông xác định bằng doppler màu và doppler xung trên mặt cắt 2 TM chủ góc 90 – 110 độ. Ảnh hưởng về huyết động của luồng thông được xác định qua các biến số trên siêu âm tim qua thành ngực (SATQTN) gồm: tỉ lệ đường kính thất phải / thất trái đo trên mặt cắt 4 buồng tại vị trí giữa thất phải tương ứng với cơ trụ, được xem là lớn thất phải khi tỉ lệ này ≥ 1 theo tiêu chuẩn Hội siêu âm tim Mỹ năm 2005; áp lực động mạch phổi đo qua dòng hở van ba lá.
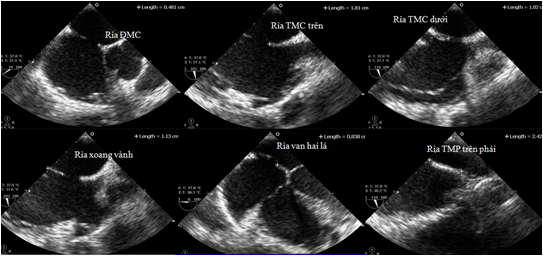
Hình 1. Đo các rìa quanh lỗ TLN trên SATQTQ
Các bệnh nhân được thực hiện thủ thuật đóng TLN bằng dụng cụ ASO tại phòng thông tim bệnh viện Nhân dân 115. Các bệnh nhân được vô cảm bằng gây tê tại chỗ. Bóng được đưa vào theo dây dẫn qua đường tĩnh mạch đùi, qua lỗ TLN đến TM phổi trên trái, sau đó bơm dung dịch cản âm vào bóng và kéo ngược bóng trở lại về phía nhĩ phải và điều chỉnh sao cho bóng nằm ngang qua lỗ TLN và vuông góc với vách liên nhĩ dưới hướng dẫn của SATQTQ và màn huỳnh quang. ĐKCB được đo bằng 2 phương pháp: đo trên màn huỳnh quang và đo trên SATQTQ. Bóng được bơm căng dần dưới hướng dẫn của soi huỳnh quang lẫn SATQTQ, cho tới khi thấy rõ chỗ thắt eo chia bóng làm hai nửa trên màn huỳnh quang: một nửa bên nhĩ phải và một nửa bên nhĩ trái. Đo ĐKCB lớn nhất ở eo bóng trên màn huỳnh quang bằng phương pháp QCA (Hình 2). Sau đó bóng được xả bớt và bơm căng lại cho tới khi mất hoàn toàn tín hiệu doppler màu của luồng máu đi từ nhĩ trái sang nhĩ phải qua lỗ TLN hoặc chỉ còn luồng thông rất nhỏ (≤ 2 mm), đo ĐKCB ngang lỗ TLN trên SATQTQ (Hình 3). Đường kính dụng cụ ASO được quyết định dựa trên ĐKCB. Sau đó dụng cụ ASO được đưa vào đóng lỗ TLN (Hình 4). Quá trình đóng lỗ TLN được theo dõi liên tục trên SATQTQ để đảm bảo cánh của dụng cụ nằm áp sát các rìa của lỗ TLN ở 2 phía của vách liên nhĩ, không có luồng thông tồn lưu và dụng cụ không cản trở luồng máu đổ về hai nhĩ từ các TM chủ, TM phổi và xoang vành. Đồng thời kiểm tra để đảm bảo dụng cụ không phạm vào van ĐMC và các van nhĩ thất. Bệnh nhân được theo dõi trong vòng 24 tiếng sau thủ thuật, kiểm tra lại kết quả của thủ thuật bằng SATQTN 24 giờ sau thủ thuật.
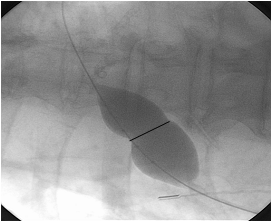
Hình 2. Đường kính căng bóng đo trên màn huỳnh quang
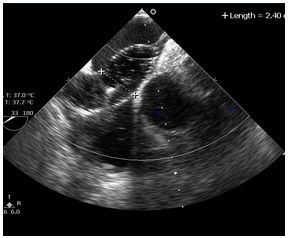
Hình 3. Đường kính căng bóng đo trên SATQTQ
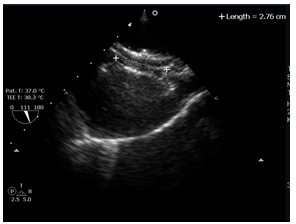
Hình 4. Dụng cụ amplatzer đóng lỗ TLN
Xử lý số liệu:
Được thực hiện trên phần mềm thống kê SPSS 16.01 for Window. Các biến số liên tục có phân phối chuẩn được biểu diễn dưới dạng: Trung bình ± Độ lệch chuẩn. Các biến số định tính được ghi nhận bằng tỉ lệ %. Dùng phép kiểm paired t-test so sánh đường kính lỗ TLN đo trên SATQTQ với ĐKCB, ĐKCB đo trên SATQTQ với ĐKCB đo trên màn huỳnh quang. So sánh các biến định tính hoặc bán định lượng bằng phép kiểm Chi bình phương hoặc Fisher’s Exact khi thích hợp. Liên hệ giữa hai biến số định lượng phân phối chuẩn dùng tương quan Pearson, trong đó cần xác định mối tương quan giữa đường kính căng bóng đo bằng SATQTQ với đo trên màn huỳnh quang. Lập phương trình hồi quy để mô tả sự biến đổi của ĐKCB đo trên màn huỳnh quang theo ĐKCBđo trên SATQTQ, sự biến đổi của đường kính dụng cụ ASO theo ĐKCBđo trên SATQTQ. Ngưỡng có ý nghĩa thống kê là p < 0.05.
KẾT QUẢ NGHIÊN CỨU
Trong thời gian nghiên cứu từ tháng 11/2012 đến 11/2014, tại bệnh viện Nhân Dân 115 có 54 bệnh nhân đóng lỗ thông liên nhĩ lỗ thứ phát bằng dụng cụ ASO trong đó nữ chiếm đa số 48 bệnh nhân (89%), nam 6 bệnh nhân (11%), tuổi trung bình của nhóm bệnh nhân nghiên cứu 39 ± 16 tuổi (14 – 74 tuổi). Các đặc điểm về SATQTN của nhóm bệnh nhân nghiên cứu được tóm tắt trong bảng 1.
Bảng 1. Đặc điểm của nhóm bệnh nhân nghiên cứu
|
Đặc điểm |
TB ± ĐLC |
Khoảng thay đổi |
|
Tỉ lệ đường kính thất phải / thất trái (mm) |
1.11 ± 0.14 |
1 – 1.5 |
|
Áp lực ĐM phổi tâm thu (mmHg) |
36.6 ± 9.3 |
20 – 55 |
|
Tỉ lệ Áp lực ĐM phổi tâm thu / HA tâm thu |
0.31 ± 0.08 |
0.02 – 0.42 |
|
Đường kính TLN trên SATQTN (mm) |
16.6 ± 5.1 |
10 – 28 |
|
Đường kính lỗ TLN trên SATQTQ |
19.9 ± 5.8 |
10 – 31 |
100% BN có 1 lỗ TLN, đường kính lỗ ≥ 10 mm và chiều luồng thông trái – phải, không trường hợp nào có kèm trở về bất thường tĩnh mạch phổi.
Trên SATQTQ, có 13 trường hợp (24%) lỗ TLN ≥ 25 mm trong đó 5 bệnh nhân (9.3%) có đường kính lỗ ≥ 30 mm. Về chiều dài các rìa quanh lỗ thông, 45 bệnh nhân (83.3%) có rìa ĐMC < 5 mm trong đó 15 bệnh nhân (28%) rìa ĐMC bằng 0 mm. 3 bệnh nhân có rìa TM chủ trên 4mm, sát ranh giới 5 mm. Rìa mềm có 1 bệnh nhân (1.9%) và rìa lệch có 3 bệnh nhân (5.5%). Như vậy, có 12 bệnh nhân (22.2%) TLN lỗ lớn ≥ 25 mm kèm thiếu ít nhất 1 rìa hoặc rìa lệch, rìa mềm. Không có TLN nhiều lỗ trong nghiên cứu này.
Trung bình ĐKCB đo trên SATQTQ là 22.8 ± 6.5 mm, đo trên màn huỳnh quang là 21.1 ± 6.2 mm. Trung bình đường kính dụng cụ ASO là 24.3 ± 6.7 mm. ĐKCB đo trên SATQTQ lớn hơn ĐKCB đo trên màn huỳnh quang 1.7 ± 3.7 mm (p = 0.02), bao gồm 20 BN (37%) có ĐKCB đo bằng hai phương pháp chênh lệch ≤ 1mm, 13 trường hợp (24%) chênh lệch 2 – 3 mm, 21 BN còn lại (39%) có chênh lệch 4 – 5 mm. ĐKCB đo bằng hai phương pháp có mối tương quan thuận, tuyến tính, mức độ mạnh với hệ số tương quan R = 0.83; p < 0.0005 (Biểu đồ 1).
Trung bình đường kính TLN đo trên SATQTQ (19,9 ± 5,8 mm) nhỏ hơn trung bình đường kính căng bóng đo trên SATQTQ khoảng 2,85 ± 3,89 mm (p<0,0005) và nhỏ hơn trung bình đường kính căng bóng trên màn huỳnh quang 1,15 ± 4,35 mm (p <0,05).
Trung bình đường kính dụng cụ ASO lớn hơn đường kính căng bóng đo trên SATQTQ là 1.5 ± 3.3 mm (p = 0.002) và có tương quan tuyến tính mức độ mạnh với ĐKCB đo trên SATQTQ: R = 0.87; p<0.0005. Thiết lập phương trình hội quy tuyến tính ước đoán đường kính ASO từ ĐKCB đo trên SATQTQ:
Đường kính ASO (mm) = 0.906 x ĐKCB trên SATQTQ + 3.666 ; R = 0.87; p<0.0005
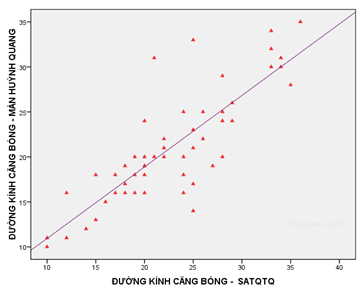
Biểu đồ 1. Tương quan đường kính căng bóng đo trên màn huỳnh quang và đo trên SATQTQ
52 bệnh nhân thành công. Tỷ lệ thành công chung là 96,3 %.2 bệnh nhân đóng TLN thất bại(3.7%): 1 ca có rìa lệch kèm rìa ĐMC= 0 và lỗ lớn 31 mm (đường kính căng bóng trên SATQTQ 34 mm), 1 ca thiếu rìa TM chủ dưới kèm lỗ lớn 30 mm. Ca thiếu rìa TM chủ dưới: đo rìa TM chủ dưới trước thủ thuật không thiếu (6mm), trong quá trình đóng xác định lại rìa TM chủ dưới = 0 mm, do đó ca này đo rìa TMC dưới trên SATQTQ trước thủ thuật không chính xác dẫn tới đóng TLN không đúng chỉ định.
BÀN LUẬN
Kết quả nghiên cứu của chúng tôi cho thấy đường kính TLN trên SATQTQ nhỏ hơn ĐKCBđo trên SATQTQ khoảng 2,85 ± 3,89 mm (p<0,0005) và nhỏ hơn ĐKCBđo trên màn huỳnh quang 1,15 ± 4,35 mm (p <0,05). Kết quả của các nghiên cứu theo tìm hiểu của chúng tôi cũngđều ghi nhận đường kính TLN đo trên SATQTQ nhỏ hơn ĐKCBđo trên màn huỳnh quang và SATQTQ, tuy nhiên mức độ chênh lệch giữa hai đường kính khác nhau giữa các nghiên cứu [4,9,10,11]. Nghiên cứu của Chen và cs (30 BN) có chênh lệch này nhỏ: đường kính TLN trên SATQTQ là 17,4 ± 4,8 mm; đường kính căng bóng trên SATQT là 18,7 ± 5,6 và trên màn huỳnh quang là 17,9 ± 5,5 mm. nghiên cứu của Sadeghian và cs (39 BN), chênh lệch này lớn hơn: 4,36 ± 2,93 mm. Theo y văn [4,9,10,11,12] và theo kinh nghiệm của chúng tôi, SATQTQ có thể đánh giá thấp đường kính lỗ TLN khi so sánh với đường kính căng bóng với các mức độ khác nhau giữa các nghiên cứu vì một số lý do. Thứ nhất, lỗ TLN thường có hình bầu dục, SATQTQ chỉ khảo sát được hình thái TLN bằng một số mặt cắt nhất định, vì vậy đường kính dài nhất của TLN có thể bị đánh giá thấp hơn thực tế nếu mặt phẳng của đầu dò không trùng với mặt phẳng đi qua đường kính dài nhất của lỗ thông. Thứ hai, nhĩ phải dãn lớn do hậu quả của luồng TLN có thể làm vách liên nhĩ biến dạng và di lệch, đôi khi khó thấy hai bờ của lỗ TLN trên cùng một mặt phẳng, đặc biệt với những trường hợp lỗ lớn. Nghiên cứu của Teo và cs [13] cho thấy hệ số tương quan gữa hai phương pháp đo thay đổi theo kích thước lỗ TLN với R= 0.87 ở nhóm lỗ lớn và R= 0.92 ở nhóm lỗ nhỏ.Thứ ba, kích thước và hình dạng lỗ TLN có thể thay đổi theo chu chuyển tim. Cuối cùng, đo đường kính lỗ TLN trên SATQTQ trong điều kiện cấu trúc giải phẫu lỗ TLN nguyên vẹn không bị căng ra do bóng hoặc dụng cụ. Khi đo đường kính căng bóng, bờ của khiếm khuyết vách liên nhĩ có thể mỏng và mềm, có thể bị đẩy sang một bên khi căng bóng cũng như khi đặt dụng cụ. Đôi khi phần rìa dầy và chắc ít di động sát bên cạnh phần rìa mỏng sẽ trở thành bờ khi bóng căng ra làm đè ép phần rìa mỏng, yếu và phần rìa chắc hơn này sẽ làm nền cho dụng cụ amplatzer bám. Vì vậy lựa chọn kích thước dụng cụ ASO thường dựa trên ĐKCB.
Trong nghiên cứu của chúng tôi, ĐKCBđo trên màn huỳnh quang nhỏ hơn ĐKCBđo trên SATQTQ 1,7 ± 3,7 mm (p = 0,02). ĐKCBđo bằng hai phương pháp có mối tương quan thuận, tuyến tính, mức độ mạnh với hệ số tương quan R =0,83; p < 0,0005. Kết quả này khá đồng nhất với kết quả nghiên cứu của Chen và cs [9], cho thấy đường kính căng bóng đo trên SATQTQ (18.7 ± 5.6 mm ) lớn hơn đo trên màn huỳnh quang (17.9 ± 5.5 mm), nhưng khác biệt này nhỏ hơn (khoảng 0,9 mm) và không có ý nghĩa thống kê. Phân tích số liệu kết quả nghiên cứu của chúng tôi cho thấy: có 37%các trường hợp ĐKCBđo bằng hai phương pháp tương đương nhau (chênh lệch ≤ 1mm), 63% còn lạicó chênh lệch giữa 2 phương pháp 2 – 5mm. Theo chúng tôi, các lý do có thể khiến ĐKCBđo trên SATQTQ lớn hơn đo trên màn huỳnh quang gồm: 1/ Lỗ TLN thường có hình bầu dục, SATQTQ có thể đo trên nhiều mặt phẳng, nhiều hướng khác nhau của lỗ TLN và chọn được đường kính dài của lỗ thông, đường kính căng bóng đo trên màn huỳnh quang chỉ trên một mặt phẳng 2 chiều, không thấy được các cấu trúc giải phẫu của tim để điều chỉnh đo ở đường kính dài nhất; 2/ Đường kính căng bóng được đo trên SATQTQ khi bóng bơm căng làm mất hoặc chỉ còn luồng thông trái – phải nhỏ, các trường hợp lỗ lớn với hình dạng lỗ không đối xứng (chỉ xác định được bằng siêu âm 3D) có thể là nguyên nhân làm bóng phải bơm căng quá mức để làm mất luồng thông trái – phải, tỷ lệ lỗ lớn trong nghiên cứu của chúng tôi khá cao:13BN– 24% lỗ lớn ≥ 25 mm, phân nhóm lỗ lớn ≥ 25 mm có chênh lệch đường kính căng bóng giữa 2 phương pháp là 2,69 ± 3,28 mm so với phân nhóm lỗ < 25 mm chênh lệch này là 1,38 ± 3,86 mm; 3/ Một lý do nữa có thể do bóng không nằm vuông góc với vách liên nhĩ, điều này phụ thuộc vào kinh nghiệm và kỹ thuật của bác sĩ can thiệp.Dựa trên những nhận định này, trong các trường hợp ĐKCB đo bằng 2 phương pháp chênh lệch nhau nhiều thì chúng tôi xem xét kỹ đến cáckhả năng nàyvà điều chỉnh tối ưu lại các yếu tố về kỹ thuật như chỉnh vị trí bóng vuông góc với vách liên nhĩ, bơm bóng cho đến khi mất hoặc chỉ còn luồng thông rất nhỏ mà không làm biến dạng bóng.
Đường kính dụng cụ ASOtrong nghiên cứu của chúng tôi lớn hơn ĐKCBđo trên SATQTQ là 1,5 ± 3,3 mm (p = 0,002) và có tương quan tuyến tính mức độ mạnh với ĐKCBđo trên SATQTQ: R = 0,87; p<0,0005. Mối tương quan rất chặt giữa 2 đường kính này trong nghiên cứu của chúng tôi là cơ sở thích hợp để chúng tôi đề xuất phương trình ước đoán đường kính dụng cụ amplatzer từ đường kính căng bóng đo trên SATQTQ với đường amplatzer = 0,906 x ĐKCBtrên SATQTQ + 3,666 ; R = 0,87; p<0,0005.
Như vậy, SATQTQ không chỉ hữu ích trong hướng dẫn quá trình đóng TLN bằng dụng cụ ASO mà còn có vai trò hỗ trợ trong chọn lựa kích thước dụng cụ đóng TLN. Chen và cs [9] cũng đưa ra nhận xét hình ảnh SATQTQ tốt hơn hẳn chiếu huỳnh quang do nhìn rõ các cấu trúc phía sau của tim, cung cấp nhiều thông tin về giải phẫu và về lỗ TLN hỗ trợ tốt cho chọn lựa kích thước dụng cụ bít thích hợp, góp phầnrút ngắn thời gian làm thủ thuật, giảm ngắn thời gian phơi nhiễm với tia X, giúp thực hiện kỹ thuật đóng TLN an toàn và hiệu quả hơn.
KẾT LUẬN
Kết quả nghiên cứu của chúng tôi cho thấy đường kính căng bóng đo trên SATQTQ có tương quan chặt với đường kính căng bóng đo trên màn huỳnh quang và hỗ trợ tốt cho ước đoán đường kính dụng cụ ASO trong đóng TLN lỗ thứ phát bằng dụng cụ ASO.
TÀI LIỆU THAM KHẢO
1. Robert O, Mann DL, Zipes DP, et al (2012). Braunwald’s Heart Disease – a text book of cardiovascular medicine. Elsivier Saunders,USA, 9th Edition, pp. 1426-1428.
2. EaringMG, Cabalka AK, Seward JB, Bruce CJ, Reeder GS, Hagler DJ (2004). Intracardiac echocardiographic guidance during transcatheter device closure of atrial septal defect and patent foramen ovale. Mayo Clin Proc 79:24-34.
3. EaringMG, Cabalka AK, Seward JB, Bruce CJ, Reeder GS, Hagler DJ (2004). Intracardiac echocardiographic guidance during transcatheter device closure of atrial septal defect and patent foramen ovale. Mayo Clin Proc 79:24-34.
4. Fischer G, Kramer HH, Stieh J, et all (1999). Transcatheter closure of secundum atrial septal defects with the new self-centering Amplatzer Septal occluder. Eur Heart J 20:541-9.
5. Hajizeinali A, Alidoosti M, Sadeghian H, et al (2013). “A comparison between size of the occlude device and two-dimensional transoesophageal echocardographic sizing of the ostium secundum atrial septal defect”. Cardiovasc J Afr 24(5):pp. 161-164.
6. Ishii M, Kato H, Inoue O, et al (1993). Biplane transesophageal echo doppler studies of atrial septal defects: quantitative evaluation and monitoring for transcatheter closure. Am Heart J 125:1363-1368.
7. Pedra CA,Pedra SR,Esteves CA, et al (2004), Transcatheter closure of secundum atrial septal defects with complex anatomy. J Invasive Cardiol16(3):117-22.
8. Peterson GE, Brickner E, Reimold SC (2003). “ Transesophageal Echocardiography : Clinical Indication anh Application”. Circulation. 107:2398-2402.
9. Chen CY, Lee CH, Yang MW (2005). Usefulness of Transesophageal Echocardiography for Transcatheter Closure of Ostium Secundum Atrial Septum. Chang Gung Med J;28:837-45.
10. Durongpisitkul K, Soongswang, Laohaprasitiporn D, et al (2002). Comparison of atrial septal defect closure using amplatzer septal occluder with surgery. Pediatr Cardiol 23:36-40.
11. Sadegian H, Hajizeinali A Eslami B, et al (2010). “Measurement of Atrial Septal Defect Size : A comparative Study between Transesophageal Echocardiography and Ballloon Occlusive Diameter Method”. J the Univ Heat Ctr 2 : pp.74-77
12. Yüce M, Ozer O, Cakici M, and al (2011), “Closure of secundum atrial septal def ects occluder device”. Arch Turk Soc Cardiology 39(1):35-40.
13. Ko SF, Liang CD, Yip H, et al (2009). “ Amplatzer Septal Occluder Closure of Atrial Septal Defect: Evalution of Transthoracic Echocardiography, Cardiac CT, and Transeophageal Echocardiography Underestimates Atrial Septal Defect Size Compared to the Ballon Sizing Technique”. Hospital Chronicles 6(1): pp. 36-41(32).







