(Ticagrelor with or without Aspirin in High-Risk Patients after PCI. Mehran R. et al. N Engl J Med. 2019 Nov 21;381(21):2032-2042. doi: 10.1056/NEJMoa1908419)
Lược dịch và biên tập: TS. BS. Hoàng Văn Sỹ
TÓM TẮT
Đơn trị với thuốc ức chế P2Y12 sau một giai đoạn tối thiểu điều trị kháng tiểu cầu kép là một tiếp cận mới nhằm làm giảm nguy cơ chảy máu sau can thiệp mạch vành qua da (PCI).
Phương pháp
Thử nghiệm lâm sàng TWILIGHT mù đôi nhằm đánh giá hiệu quả của ticagrelor đơn trị so với ticagrelor kết hợp với aspirin về xuất huyết lâm sàng có ý nghĩa ở những bệnh nhân nguy cơ cao xuất huyết hoặc một biến cố thiếu máu cục bộ và đã can thiệp mạch vành qua da. Sau 3 tháng điều trị bằng ticagrelor kèm aspirin, những bệnh nhân không bị biến cố chảy máu nặng hoặc thiếu máu cục bộ tiếp tục dùng ticagrelor và được phân bố ngẫu nhiên hoặc dùng kèm aspirin hoặc dùng giả dược trong 1 năm. Kết cục tiên phát là chảy máu loại BARC 2, 3 hoặc 5. Nghiên cứu cũng đã đánh giá kết cục gộp của tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong hoặc đột quỵ không tử vong.
Kết quả
Nghiên cứu đã thu nhận được 9006 bệnh nhân và 7119 bệnh nhân được phân bố ngẫu nhiên sau 3 tháng. Giữa thời điểm phân bố ngẫu nhiên và 1 năm, tỷ suất mới mắc kết cục tiên phát là 4,0% ở những bệnh nhân được dùng ticagrelor kèm giả dược và 7,1% trong số những bệnh nhân được dùng ticagrelor kèm aspirin (HR 0,56; 95%CI: 0,45-0,68; P <0,001). Sự khác biệt về nguy cơ giữa các nhóm là tương tự nhau đối với chảy máu BARC loại 3 hoặc 5 (tỷ suất mới mắc, 1,0% ở những bệnh nhân dùng ticagrelor kèm giả dược và 2,0% ở những bệnh nhân dùng ticagrelor kèm aspirin; HR 0,49; 95%CI: 0,33-0,74). Tỷ suất mới mắc tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong hoặc đột quỵ không tử vong là 3,9% ở cả hai nhóm (khác biệt, -0,06 phần trăm; 95%CI: -0,97 đến 0,84; HR 0,99; 95%CI: 0,78-1,25 ; P <0,001 cho phân tích không kém hơn).
Kết luận
Ở những bệnh nhân có nguy cơ cao trải qua PCI và hoàn thành 3 tháng điều trị kháng tiểu cầu kép, đơn trị bằng ticagrelor có tỷ lệ xuất huyết có ý nghĩa lâm sàng thấp hơn so với ticagrelor kết hợp với aspirin đồng thời không có nguy cơ tử vong, nhồi máu cơ tim hoặc đột quỵ cao hơn.
ĐẶT VẤN ĐỀ
Các công trình nghiên cứu CURE, PCI-CURE, PLATO… đã ghi nhận ở bệnh nhân hội chứng vành cấp hoặc được can thiệp mạch vành qua da, nguy cơ biến cố huyết khối thấp hơn ở nhóm dùng kháng kết tập tiểu cầu kép so với aspirin đơn trị (1). Tuy nhiên, việc sử dụng kháng kết tập tiểu cầu kép, nguy cơ xuất huyết vẫn cao kể cả ở những bệnh nhân có nguy cơ huyết khối cao, ví dụ đái tháo đường, tổn thương mạch vành phức tạp. Việc sử dụng các thuốc kháng kết tập tiểu cầu mạnh hoặc kéo dài thời gian dùng kháng kết tập tiểu cầu kép làm giảm nguy cơ thiếu máu cục bộ, tuy nhiên sẽ làm gia tăng nguy cơ xuất huyết. Biến chứng xuất huyết sau can thiệp mạch vành qua da được ghi nhận có liên quan đến gia tăng nguy cơ tử vong, tương đương, thậm chí là vượt nguy cơ nhồi máu cơ tim. Trên lâm sàng đòi hỏi phải có chiến lược điều trị để giảm nguy cơ xuất huyết trong khi vẫn đảm bảo lợi ích của việc điều trị thiếu máu cục bộ. Một trong những cách tiếp cận chiến lược này là rút ngắn thời gian điều trị kháng kết tập tiểu cầu kép thông qua việc sớm ngưng nhóm thuốc ức chế thụ thể P2Y12. Dù có nhiều nghiên cứu cho thấy tính khả thi của cách tiếp cận này nhưng hầu hết các nghiên cứu này thực hiện trên nhóm bệnh nhân nguy cơ thấp và đánh giá không đầy đủ các biến cố thiếu máu cục bộ. Việc rút ngắn thời gian sử dụng aspirin có thể giúp tránh các nguy cơ xuất huyết liên quan aspirin, đặc biệt là tác động trên đường tiêu hóa trong khi cho phép kéo dài hiệu quả của nhóm ức chế P2Y12. Trên cơ sở này, nghiên cứu TWILIGHT về việc sử dụng ticagrelor đơn trị hay phối hợp aspirin ở bệnh nhân nguy cơ cao sau can thiệp mạch vành được tiến hành để kiểm chứng giả thuyết bệnh nhân sau can thiệp mạch vành qua da có nguy cơ cao biến chứng xuất huyết hoặc thiếu máu cục bộ đã hoàn tất điều trị kháng kết tập tiểu cầu kép 3 tháng với ticagrelor phối hợp aspirin, liệu tiếp tục đơn trị ticagrelor sẽ có nguy cơ xuất huyết thấp hơn so với nhóm phối hợp aspirin và ticagrelor cũng như không gia tăng biến cố thiếu máu cục bộ.
PHƯƠNG PHÁP NGHIÊN CỨU
Đây là nghiên cứu ngẫu nhiên, có so sánh được tiến hành ở 187 trung tâm trên 11 quốc gia. Dân số chọn mẫu là các bệnh nhân đã được can thiệp mạch vành qua da thành công với stent phủ thuốc và được xuất viện với điều trị phối hợp ticagrelor và aspirin. Các bệnh nhân này phải có tối thiểu một đặc điểm lâm sàng và hình ảnh chụp mạch máu liên quan đến nguy cơ xuất huyết hoặc thiếu máu cục bộ cao. Các đặc điểm lâm sàng nguy cơ cao bao gồm: tuổi từ 65 trở lên, nữ giới, men troponin (+), tiền căn bệnh lý mạch máu, đái tháo đường đang điều trị thuốc và bệnh thận mạn. Các yếu tố nguy cơ cao trên hình ảnh chụp mạch máu bao gồm bệnh nhiều nhánh mạch vành, chiều dài stent hơn 30mm, sang thương huyết khối, tổn thương chia đôi với 2 stent, tắc thân chung hoặc đoạn gần động mạch liên thất trước, tổn thương vôi hóa điều trị bằng khoan/cắt mảng xơ vữa. Các tiêu chuẩn loại trừ chính bao gồm nhồi máu cơ tim cấp ST chênh lên, choáng tim, hoặc bệnh nhân cần điều trị lâu dài với thuốc kháng đông uống hoặc có chống chỉ định với aspirin/ticagrelor. Các bệnh nhân được thu nhận vào nghiên cứu sẽ được tiếp tục điều trị phối hợp ticagrelor 90 mg x 2 lần/ngày và aspirin 81 – 100 mg/ngày sau can thiệp mạch vành qua da. Tại thời điểm 3 tháng sau xuất viện, những bệnh nhân không có biến cố xuất huyết lớn (phân độ BARC 3b trở lên, trong đó độ 3b bao gồm các trường hợp xuất huyết giảm Hb từ 5mg/dL trở lên, chèn ép tim, cần can thiệp phẫu thuật hoặc điều trị thuốc vận mạch) hoặc biến cố thiếu máu cục bộ (đột quỵ, nhồi máu cơ tim, hoặc cần tái thông mạch vành) sẽ được phân nhóm ngẫu nhiên, mù đôi, bắt cặp 1:1 thành nhóm điều trị ticagrelor + aspirin hoặc ticagrelor + giả dược thêm 12 tháng. Bệnh nhân được theo dõi qua điện thoại ở thời điểm 1, 6 và 12 tháng sau khi phân nhóm ngẫu nhiên. Sau 12 tháng, các bệnh nhân này sẽ được điều trị kháng kết tập tiểu cầu chuẩn theo quyết định của bác sĩ điều trị và được theo dõi qua điện thoại sau 3 tháng.
Tiêu chí đánh giá chính là thời điểm xuất huyết lần đầu theo BARC 2, 3 hoặc 5 trong thời gian 12 tháng bắt đầu phân nhóm ngẫu nhiên, thời điểm biến cố tử vong do mọi nguyên nhân, đột quỵ hoặc nhồi máu cơ tim không gây tử vong. Tiêu chí về xuất huyết bao gồm BARC 3 hoặc 5, TIMI lớn hoặc nhỏ, xuất huyết vừa/nặng/đe dọa tính mạng theo GUSTO hoặc xuất huyết lớn theo ISTH. Tiêu chí về thiếu máu cục bộ bao gồm tử vong do nguyên nhân tim mạch, nhồi máu cơ tim, nhồi máu não, nghi ngờ hoặc khẳng định huyết khối stent.
Dựa trên các thống kê với tỉ lệ xuất huyết là 4,5%/năm khi dùng phối hợp Ticagrelor và Aspirin cho thấy cỡ mẫu nghiên cứu cần đạt là 8200.
KẾT QUẢ
Từ tháng 7/2015 đến tháng 12/2017, tổng cộng có 9006 bệnh nhân sau can thiệp mạch vành được thu nhận vào nghiên cứu, qua sàng lọc có 7119 bệnh nhân được phân nhóm ngẫu nhiên sau 3 tháng. Bệnh nhân cuối cùng được đưa phân nhóm vào là tháng 4/2018 và các dữ liệu được thu thập hoàn tất vào tháng 7/2019. Hình 1 mô tả quá trình thu nhận, phân nhóm và theo dõi bệnh nhân.
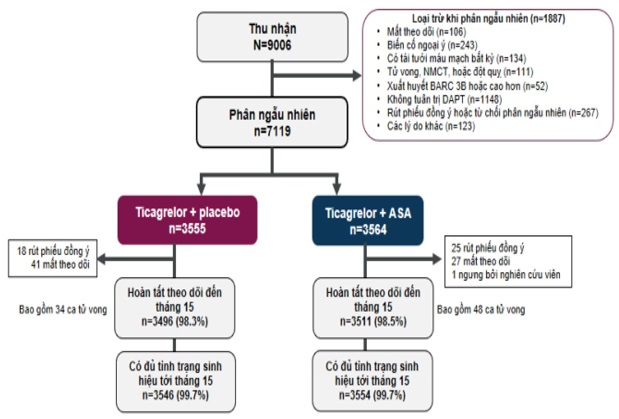
Hình 1. Quá trình thu nhận, phân nhóm và theo dõi
Tỉ lệ bệnh nhân hoàn tất nghiên cứu là 98,4% và tỉ lệ dữ liệu quan trọng thu thập được là 99,7%. Tuổi trung bình bệnh nhân tham gia nghiên cứu là 65, 23,8% là nữ, 36,8% mắc đái tháo đường và 64,8% trường hợp là hội chứng vành cấp (29,8% là nhồi máu cơ tim cấp không ST chênh lên). Tỉ lệ tuân thủ điều trị ticagrelor 1 năm tương tự nhau ở 2 nhóm, 87,1% ở nhóm đơn trị và 85,9% ở nhóm phối hợp aspirin. Các đặc điểm mẫu nghiên cứu được thống kê ở bảng 1.
Bảng 1. Đặc điểm mẫu nghiên cứu
| Đặc điểm | Ticagrelor
N = 3555 |
Ticagrelor + Aspirin
N = 3564 |
| Tuổi | 65,2±10,3 | 65,1±10,4 |
| Nữ | 846 (23,8) | 852 (23,9) |
| Không da trắng | 1110 (31,2) | 1086 (30,5) |
| BMI | 28,6±5,5 | 28,5±5,6 |
| Khu vực tuyển vào | ||
| Bắc Mỹ | 1484 (41,7) | 1488 (41,8) |
| Châu Âu | 1251 (35,2) | 1258 (35,3) |
| Châu Á | 820 (23,1) | 818 (23,0) |
| Đái tháo đường | 1319 (37,1) | 1301 (36,5) |
| Đái tháo đường điều trị insulin | 335 (9,4) | 374 (10,5) |
| Bệnh thận mạn | 572/3410 (16,8) | 573/3425 (16,7) |
| Thiếu máu | 675/3405 (19,8) | 654/3423 (19,1) |
| Hiện hút thuốc | 726/3553 (20,4) | 822/3562 (23,1) |
| Tăng cholesterol máu | 2157 (60,7) | 2146 (60,2) |
| Tăng huyết áp | 2580/3555 (72,6) | 2574/3563 (72,2) |
| Bệnh động mạch ngoại biên | 245 (6,9) | 244 (6,8) |
| Tiền căn nhồi máu cơ tim | 1020 (28,7) | 1020 (28,6) |
| Tiền căn can thiệp mạch vành qua da | 1502 (42,3) | 1496 (42,0) |
| Tiền căn mổ bắc cầu | 362/3554 (10,2) | 348/3564 (9,8) |
| Bệnh nhiều nhánh mạch vành | 2272 (63,9) | 2194 (61,6) |
| Tiền căn xuất huyết nặng | 31 (0,9) | 32 (0,9) |
| Chỉ định can thiệp mạch vành qua da | ||
| Không triệu chứng | 234/3554 (6,6) | 223/3563 (6,3) |
| Đau thắt ngực ổn định | 1047/3554 (29,5) | 999/3563 (28,0) |
| Đau thắt ngực không ổn định | 1249/3554 (35,1) | 1245/3563 (34,9) |
| Nhồi máu cơ tim cấp không ST chênh lên | 1024/3554 (28,8) | 1096/3563 (30,8) |
Biến cố xuất huyết
Đánh giá tần suất biến cố xuất huyết theo tiêu chí chính BARC hay tiêu chí phụ (TIMI, GUSTO, ISTH) cho thấy tỉ lệ xuất huyết thấp hơn ở nhóm đơn trị ticagrelor so với nhóm phối hợp aspirin (141 bệnh nhân chiếm 4,0% so với 250 bệnh nhân chiếm 7,1%, HR 0,56, khoảng tin cậy 95% là 0,45 – 0,68, p < 0,001). Hiệu quả giảm biến cố xuất huyết này cũng hằng định khi đánh giá trên các phân nhóm. (Bảng 2, Hình 2)
Bảng 2. Biến cố xuất huyết và thiếu máu cục bộ sau 1 năm
| Biến | Ticagrelor+ placebo (N = 3555) | Ticagrelor+ Aspirin (N = 3564) | HR | p |
| Xuất huyết | ||||
| Kết cục chính: BARC 2, 3 hoặc 5 | 141 (4,0) | 250 (7,1) | 0,56 (0,45 – 0,68) | < 0,001 |
| BARC 3 hoặc 5 | 34 (1,0) | 69 (2,0) | 0,49 (0,33 – 0,74) | |
| GUSTO trung bình/nặng | 26 (0,7) | 49 (1,4) | 0,53 (0,3 – 0,85) | |
| ISTH lớn | 39 (1,1) | 72 (2,1) | 0,54 (0,37 – 0,80) | |
| Thiếu máu cục bộ | ||||
| Tử vong do mọi nguyên nhân, nhồi máu cơ tim, đột quỵ | 135 (3,9) | 137 (3,9) | 0,99 (0,78 – 1,25) | < 0,001 |
| Tử vong tim mạch, nhồi máu cơ tim, nhồi máu não | 126 (3,6) | 130 (3,7) | 0,97 (0,76 – 1,24) | |
| Tử vong do mọi nguyên nhân | 34 (1,0) | 45 (1,3) | 0,75 (0,48 – 1,18) | |
| Tử vong tim mạch | 26 (0,8) | 37 (1,1) | 0,70 (0,43 – 1,16) | |
| Nhồi máu cơ tim | 95 (2,7) | 95 (2,7) | 1,00 (0,75 – 1,33) | |
| Nhồi máu não | 16 (0,5) | 8 (0,2) | 2,00 (0,86 – 4,67) | |
| Huyết khối stent nghi ngờ/xác định | 14 (0,4) | 19 (0,6) | 0,74 (0,37 – 1,47) |
| Số ca |
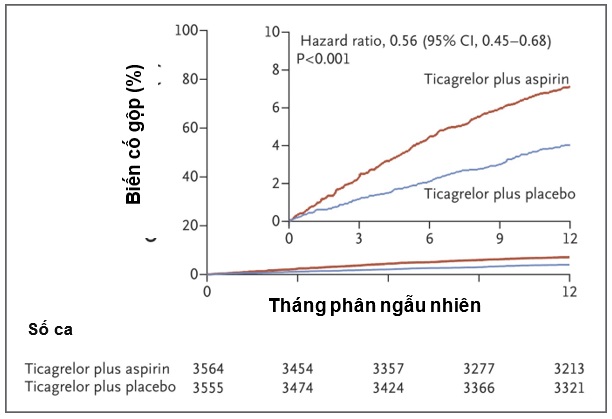
Hình 2. Đường cong Kaplan – Meier tần suất xuất huyết BARC 2, 3 hoặc 5 sau 1 năm
Biến cố thiếu máu cục bộ
Đánh giá kết cục tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong, đột quỵ không tử vong ghi nhận tỉ lệ tương tự ở hai nhóm, 135 bệnh nhân đơn trị ticagrelor (chiếm 3,9%) và 137 bệnh nhân điều trị phối hợp với aspirin (chiếm 3,9%), HR = 0,99, khoảng tin cậy 95% là 0,78 – 1,25. Tần suất các biến cố này cũng không khác biệt có ý nghĩa thống kê khi phân tích dưới nhóm. Tần suất tử vong do mọi nguyên nhân ở nhóm đơn trị ticagrelor là 1,0% so với 1,3% ở nhóm phối hợp aspirin, tương tự với tần suất nhồi máu cơ tim (2,7% ở mỗi nhóm), nghi ngờ/xác định huyết khối stent (0,4% và 0,6%) cũng như nhồi máu não (0,5% và 0,2%). (Bảng 2 và Hình 3)
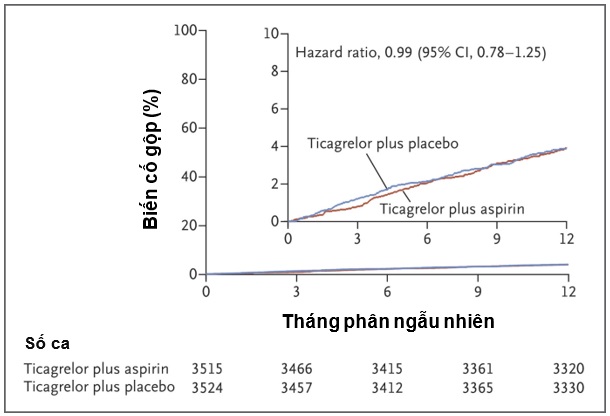
Hình 3. Đường cong Kaplan – Meier tần suất tử vong do mọi nguyên nhân, nhồi máu cơ tim, đột quỵ sau 1 năm
Phân tích thêm
Phân tích thêm trong giai đoạn 15 – 18 tháng sau can thiệp mạch vành cũng ghi nhận tần suất xuất huyết BARC 2, 3 hoặc 5 tương tự ở 2 nhóm đơn trị và phối hợp, 0,7% và 0,5 %, HR = 1,24, khoảng tin cậy 95% là 0,64 – 2,40, tần suất tử vong, nhồi máu cơ tim hoặc đột quỵ cũng không khác biệt có ý nghĩa giữa 2 nhóm, 0,9% so với 1,1%, HR = 0,84, khoảng tin cậy 95% là 0,51 – 1,40. Phân tích giả định bao gồm cả 112 trường hợp mất dấu cũng cho kết quả tương tự.
BÀN LUẬN
Nghiên cứu TWILIGHT được tiến hành để kiểm tra hiệu quả của việc ngưng aspirin trong khi tiếp tục ticagrelor ở bệnh nhân được can thiệp stent thuốc và có nguy cơ cao biến cố xuất huyết và/hoặc thiếu máu cục bộ. Kết quả đã cho thấy ticagrelor đơn trị làm giảm 44% nguy cơ xuất huyết BARC 2, 3 hoặc 5 trong hơn 1 năm so với điều trị kép ticagrelor và aspirin (nguy cơ khác biệt toàn bộ là 3,1% điểm). Lợi ích giảm nguy cơ xuất huyết của đơn trị ticagrelor cũng thấy được ở nhóm nặng BARC 3, 5 cũng như hằng định khi đánh giá với các thang điểm khác. Nghiên cứu cũng cho thấy không có bằng chứng về gia tăng nguy cơ tử vong, nhồi máu cơ tim, nhồi máu não ở bệnh nhân đơn trị ticagrelor so với nhóm phối hợp với aspirin. Các kết quả này cũng được ghi nhận ở các phân tích dưới nhóm. Kết quả này cho thấy một chiến lược mới trong việc sử dụng kháng kết tập tiểu cầu trên bệnh nhân nguy cơ cao sau can thiệp mạch vành qua da nhằm giảm nguy cơ xuất huyết mà không làm tăng nguy cơ thiếu máu cục bộ bằng việc sử dụng ticagrelor đơn trị sau 3 tháng dùng kháng kết tập tiểu cầu kép.
Hai công trình nghiên cứu khác được công bố gần đây, liên quan đến clopidogrel – một thuốc ức chế P2Y12 là SMART-CHOICE (2), STOPDAPT-2 (3) cũng đánh giá việc đơn trị so với phối hợp aspirin nhằm rút ngắn thời gian dùng kháng kết tập tiểu cầu kép. Kết quả cho thấy đơn trị clopidogrel sau 1 – 3 tháng dùng kháng kết tập tiểu cầu kép làm giảm tần suất xuất huyết ở nhóm đơn trị và không làm tăng nguy cơ thiếu máu cục bộ. Tuy nhiên nghiên cứu này được tiến hành ở bệnh nhân được can thiệp mạch vành và có nguy cơ thấp biến cố thiếu máu cục bộ, trong khi đó nghiên cứu TWILIGHT thu nhận vào cỡ mẫu lớn hơn với các bệnh nhân nguy cơ cao và điều trị với nhóm ức chế P2Y12 mạnh hơn là ticagrelor.
Nghiên cứu GLOBAL LEADERS tiến hành đánh giá điều trị kháng kết tập tiểu cầu kép 1 tháng sau đó đơn trị với ticagrelor 23 tháng ghi nhận không giảm biến cố xuất huyết so với nhóm điều trị thông thường. Kết quả này không giống với ghi nhận của nghiên cứu TWILIGHT vì có nhiều điểm khác biệt trong hai nghiên cứu, bao gồm: thiết kế nghiên cứu (mù đôi và mở), thời gian (12 tháng và 23 tháng), nhóm chứng (ticagrelor+aspirin so với kháng kết tập tiểu cầu kép sau đó là aspirin), đánh giá biến cố xuất huyết (trực tiếp hay qua báo cáo), vấn đề tuân thủ thiết kế nghiên cứu và nhất là dân số chọn mẫu (nguy cơ cao trong TWILIGHT so với việc chọn toàn bộ trong GLOBAL LEADERS). Tất cả sự khác biệt này có thể dẫn đến giả định ngưng aspirin làm giảm biến cố xuất huyết liên quan aspirin không rõ ràng trong nghiên cứu GLOBAL LEADERS, ví dụ như xuất huyết tiêu hóa BARC 3 hoặc 5 thấp hơn không đáng kể 14% đối với đơn trị ticagrelor trong nghiên cứu GLOBAL LEADERS nhưng thấy đến 51% trong nghiên cứu TWILIGHT.
Trong nghiên cứu TWILIGHT, bệnh nhân lựa chọn là nhóm nguy cơ cao xuất huyết và/hoặc thiếu máu cục bộ sau can thiệp mạch vành qua da. Bệnh nhân có nguy cơ xuất huyết cao đưa vào nghiên cứu với mong muốn đạt được lợi ích do giảm thời gian sử dụng kháng kết tập tiểu cầu kép, trong khi đó đối với biến cố thiếu máu cục bộ, nghiên cứu sẽ đánh giá nguy cơ từ việc ngưng aspirin. Bệnh nhân được đưa vào nghiên cứu chỉ khi đã được bác sĩ điều trị chỉ định điều trị với aspirin và ticagrelor, do đó nghiên cứu cũng phản ánh tình trạng sử dụng ticagrelor trên lâm sàng. Các biến cố tim mạch chính xảy ra sớm sau can thiệp mạch vành và vấn đề tuân thủ điều trị đã được loại trừ trong 3 tháng đầu có thể làm cho dữ liệu thay đổi so với thu thập ban đầu, tuy nhiên các đặc điểm nguy cơ cao vẫn còn trong nhóm bệnh nhân được phân nhóm ngẫu nhiên cùng với tần suất các biến cố xuất huyết và thiếu máu cục bộ ở các bệnh nhân này bằng hoặc hơn so với các báo cáo của các nghiên cứu khác về biến cố sau can thiệp mạch vành. Vì vậy, dân số nghiên cứu vẫn là nhóm có nguy cơ cao. Ngoài ra, 33% bệnh nhân trong nghiên cứu này là bệnh lý mạch vành mạn lúc thu nhập vào nghiên cứu dù các khuyến cáo điều trị ticagrelor chỉ trong hội chứng vành cấp. Điều này có thể giải thích bằng nhiều lý do, bao gồm việc thiếu lợi ích với clopidogrel hoặc do đánh giá lâm sàng lựa chọn ức chế P2Y12 trên bệnh nhân nguy cơ cao sau can thiệp mạch vành qua da. Thực tế cũng ghi nhận khoảng 10% bệnh nhân được chỉ định điều trị khởi đầu với ticagrelor mà không phải hội chứng vành cấp. Điều này cho thấy đơn trị Ticagrelor có thể là một lựa chọn phù hợp để làm giảm nguy cơ xuất huyết trong khi vẫn giữ được lợi ích ngăn ngừa thiếu máu cục bộ, kể cả bệnh nhân trong tình trạng ổn định hay cấp tính trong khi đó bằng chứng tương tự ở nhóm nguy cơ thấp hoặc vai trò của thuốc chống huyết khối khác vẫn chưa rõ ràng.
Hạn chế của nghiên cứu TWILIGHT là một số biến cố có số lượng thấp nên việc đánh giá nguy cơ chưa được đầy đủ, ví dụ như các trường hợp huyết khối stent, nhồi máu não. Việc áp dụng kết quả nghiên cứu này vào thực tế lâm sàng cần phải được cân nhắc kĩ dựa trên đối tượng bệnh nhân phù hợp với tiêu chuẩn chọn mẫu và thiết kế của nghiên cứu: đó là những bệnh nhân nguy cơ cao đã được can thiệp mạch vành và sẵn sàng sử dụng ticagrelor cũng như sau 3 tháng điều trị kháng kết tập tiểu cầu kép không có biến cố tim mạch chính.
KẾT LUẬN
Kết quả của nghiên cứu TWILIGHT cho thấy sử dụng kháng kết tập tiểu cầu thời gian ngắn (3 tháng), sau đó tiếp tục với ticagrelor đơn trị trong 12 tháng có biến cố xuất huyết thấp hơn so với liệu pháp kháng kết tập tiểu cầu kép kéo dài ở bệnh nhân đã được can thiệp mạch vành qua da với stent thuốc và có nguy cơ cao xuất huyết hoặc thiếu máu cục bộ trong khi đó biến cố huyết khối không thấp hơn. Các kết quả này cũng được ghi nhận trong các phân tích dưới nhóm ở bệnh nhân nhồi máu cơ tim cấp không st chênh lên, đái tháo đường hoặc các trường hợp can thiệp mạch vành phức tạp. Thử nghiệm SMART-CHOICE (2), STOPDAPT-2 (3) với Clopidogrel cũng đã cho các kết quả tương tự. Do đó các thử nghiệm này có khả năng sẽ ảnh hưởng đến các khuyến cáo về thời gian dùng kháng kết tập tiểu cầu kép trên bệnh nhân sau can thiệp mạch vành qua da
** Lời cảm ơn: Cảm ơn Astra Zeneca Việt Nam đã hỗ trợ cho mục đích giáo dục y khoa
TÀI LIỆU THAM KHẢO
- Valgimigli Marco, Bueno Héctor, Byrne Robert A., và cs. (2017), “2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS)”, European Heart Journal, tập 39 (3), 213-260.
- Hahn J. Y., Song Y. B., Oh J. H., và cs. (2019), “Effect of P2Y12 Inhibitor Monotherapy vs Dual Antiplatelet Therapy on Cardiovascular Events in Patients Undergoing Percutaneous Coronary Intervention: The SMART-CHOICE Randomized Clinical Trial”, Jama, tập 321 (24), 2428-2437.
- Watanabe H., Domei T., Morimoto T., và cs. (2019), “Effect of 1-Month Dual Antiplatelet Therapy Followed by Clopidogrel vs 12-Month Dual Antiplatelet Therapy on Cardiovascular and Bleeding Events in Patients Receiving PCI: The STOPDAPT-2 Randomized Clinical Trial”, Jama, tập 321 (24), 2414-2427.
- Mehran R, Baber U, Sharma SK, et al. Ticagrelor With or Without Aspirin in High-Risk Patients After PCI. N Engl J Med 2019;381:2032-42.
- Vranckx P., Valgimigli M., Juni P., và cs. (2018), “Ticagrelor plus aspirin for 1 month, followed by ticagrelor monotherapy for 23 months vs aspirin plus clopidogrel or ticagrelor for 12 months, followed by aspirin monotherapy for 12 months after implantation of a drug-eluting stent: a multicentre, open-label, randomised superiority trial”, Lancet, tập 392 (10151), 940-949.







