Từ Lực lượng biệt phái COVID-19 của Hội nhịp tim; Khoa điện sinh lý Trường môn Tim mạch Hoa Kỳ và Hội đồng tim mạch lâm sàng Hội Tim mạch học Hoa Kỳ
Người dịch: ThS.Bs. Lê Phát Tài
Hiệu đính: PGS.TS. Đỗ Quang Huân
Viện Tim TP. Hồ Chí Minh
Công bố lần đầu: 31.03.2020
https://doi.org/10.1161/CIRCULATIONAHA.120.047063
Tóm tắt
COVID-19 là một đại dịch toàn cầu đang tàn phá sức khỏe và nền kinh tế của phần lớn nền văn minh nhân loại. Bác sĩ chuyên khoa điện sinh lý (Electrophysiologists) đã bị tác động đến bản thân và nghề nghiệp bởi thảm họa này. Trong tài liệu chung của Hội nhịp tim (HRS), Hội tim mạch Hoa Kỳ và Trường môn tim mạch Hoa Kỳ (ACC và AHA), chúng tôi xác định các nguy cơ tiềm ẩn của sự phơi nhiễm với bệnh nhân, nhân viên y tế, đại diện kinh doanh (người đại diện cung cấp dụng cụ y tế) và quản trị viên bệnh viện. Tài liệu nêu lên tác động của COVID-19 đối với rối loạn nhịp tim và phương pháp xử trí dựa trên mức độ nguy cấp và bệnh lý đi kèm của người bệnh. Tài liệu cũng cung cấp hướng dẫn xử trí các thủ thuật điện sinh lý xâm lấn và không xâm lấn, thăm khám và kiểm tra thiết bị tim mạch (máy tạo nhịp, ICD, CRT,..). Đồng thời cũng thảo luận về việc bảo tồn nguồn lực và vai trò của dịch vụ y tế từ xa (tele-medicine) cùng với các chiến lược xử trí các bệnh nhân bị ảnh hưởng.
- Đặt vấn đề.
Coronavirus mới (SARS-CoV-2) xuất hiện ở Vũ Hán (Trung Quốc), vào cuối năm 2019 và nhanh chóng trở thành đại dịch, ảnh hưởng đáng kể đến sức khỏe và nền kinh tế của Hoa Kỳ và phần còn lại của thế giới [1,2]. Có hàng trăm ngàn trường hợp mắc bệnh và hàng ngàn trường hợp tử vong liên quan đến COVID-19 (căn bệnh do SARS-CoV-2) gây ra trên toàn thế giới, với tỷ lệ tử vong ước tính dao động từ 1-5% [2]. Hoa Kỳ đã bị ảnh hưởng bởi đại dịch này với hàng trăm trường hợp tử vong được báo cáo; những con số này sẽ tiếp tục xấu đi [1]. Cuộc khủng hoảng chăm sóc sức khỏe đã tạo ra một căng thẳng chưa từng có đối với xã hội và đã thách thức khả năng các tổ chức cung cấp dịch vụ chăm sóc sức khỏe.
Bác sĩ chuyên khoa điện sinh lý đóng một vai trò quan trọng đối với sức khỏe tim mạch, với hơn 40% các trường hợp thăm khám về tim mạch có liên quan đến rối loạn nhịp tim. Trong một báo cáo gần đây từ Vũ Hán (Trung Quốc), 16,7% bệnh nhân nhập viện và 44,4% bệnh nhân nằm ICU mắc COVID-19 bị rối loạn nhịp tim [3]. Ngoài ra, đã có những báo cáo ghi nhận bệnh nhân có thể bị rối loạn chức năng cơ tim muộn, cũng như ngừng hô hấp tuần hoàn với hoạt động điện vô mạch hoặc rung thất trong giai đoạn hồi phục của bệnh phổi. Mục đích của tuyên bố chung này từ các Hiệp hội (Hội Nhịp tim, Hội điện sinh lý tim mạch học Hoa Kỳ và Ủy ban loạn nhịp và điện tim thuộc Hội tim Hoa Kỳ) là để giải quyết nhiều vấn đề mà các bác sĩ chuyên khoa điện sinh lý phải đối mặt (và các nhà cung cấp dịch vụ chăm sóc sức khỏe khác có tham gia điều trị rối loạn nhịp tim) trong đại dịch và cũng cung cấp một hướng dẫn chung phù hợp với tình hình hiện tại.
- Nguy cơ tiềm ẩn của sự phơi nhiễm với bệnh nhân, bác sĩ, nhân viên y tế, đại diện kinh doanh và quản trị viên bệnh viện.
SARS-CoV-2 là một loại siêu vi có khả năng lây nhiễm cao liên quan đến tỷ lệ mắc bệnh và tử vong đáng kể. Những người mắc bệnh có thể duy trì lượng virus cao ở đường hô hấp trên với tiềm năng đáng kể phát tán và lây truyền virus ngay cả khi không có triệu chứng [4,5]. Mặc dù chủ yếu được truyền qua các giọt nhỏ, nhưng việc truyền qua không khí có thể thông qua quá trình tạo khí dung trong môi trường oxy lưu lượng cao, nội soi phế quản, hút khí quản mở, đặt nội khí quản, rút ống nội khí quản, thông khí áp lực dương không xâm lấn, nội soi hoặc siêu âm qua thực quản [6].
Khi tỷ lệ lưu hành của COVID-19 tăng theo cấp số nhân, bệnh nhân có biểu hiện vấn đề y tế tưởng chừng như không liên quan cũng có thể khiến các nhà cung cấp dịch vụ chăm sóc sức khỏe tăng nguy cơ mắc bệnh nếu không được bảo vệ đúng cách. Phơi nhiễm như vậy khiến nhân viên điện sinh lý (EP), bác sĩ và nhân viên lâm sàng khác có nguy cơ mắc bệnh COVID-19. Giảm tiếp xúc giữa nhân viên y tế và bệnh nhân COVID-19 là một bước không thể thiếu trong việc hạn chế sự lây lan và sử dụng nguồn trang bị bảo hộ, bao gồm cả việc sử dụng dụng cụ phòng hộ cá nhân (Personal Protective Equipment: PPE).
Trong bệnh viện, số lượng nhân viên làm việc liên quan đến nhiều đơn vị nên được giảm thiểu tối đa và nên thực hiện giãn cách xã hội (social distancing). Đối với những bệnh nhân nghi ngờ hoặc được xác định COVID-19, thời gian và nhân sự ở trong phòng nên được giới hạn. Nhiều cuộc tham vấn điện sinh lý có thể được hoàn thành mà không cần thăm khám trực tiếp (face-to-face visit), bằng cách xem lại biểu đồ và dữ liệu theo dõi. Các thủ thuật không khẩn cấp hoặc không cấp cứu nên được hoãn lại vào những ngày sau đó. Thăm khám tại phòng khám và kiểm tra các thiết bị điện tử được cấy vào hệ tim mạch (cardiac implantable electronic device: CIED) nên được chuyển đổi sang kiểm tra sức khỏe từ xa và kiểm tra từ xa bất cứ khi nào khả thi. Giảm thiểu tiếp xúc giữa học viên với bệnh nhân có thể bao gồm chuyển các ngày phục vụ bệnh nhân trực tiếp, kiểm tra xử trí từ xa và thực hiện thăm khám sức khỏe từ xa. Các nỗ lực nên được thực hiện tương tự để hạn chế tiếp xúc với các cộng sự trong nhóm điện sinh lý, bao gồm y tá, nhân viên phòng kiểm tra máy, quản trị viên bệnh viện và đại diện công ty thiết bị y tế. Các bước bổ sung có thể cần được thực hiện để giảm thiểu phơi nhiễm cho những người có nguy cơ cao hơn (ví dụ: tuổi> 60 tuổi, mang thai, suy giảm miễn dịch và các tình trạng bệnh lý khác đồng hành).
- Tác động của COVID-19 đến rối loạn nhịp tim.
Bệnh nhân bị nhiễm COVID-19 có thể cho thấy một loạt các biểu hiện lâm sàng, từ trạng thái không có triệu chứng đến bệnh nặng với tình trạng thiếu oxy và hội chứng suy hô hấp cấp tính (ARDS) [7,8.]. Trong tình trạng suy hô hấp do thiếu oxy, tổn thương kính mờ (ground glass opacification: GGO) trên hình phim ngực được tìm thấy trong hơn 50% [7]. Bởi vì phần lớn bệnh nhân sẽ chỉ gặp các triệu chứng nhẹ, bao gồm sốt, ho, nhức đầu, chán ăn, tiêu chảy và / hoặc khó chịu, nên khó phân biệt COVID-19 từ cảm lạnh thông thường. Trong một nghiên cứu trên 191 bệnh nhân COVID-19 nội trú từ Vũ Hán (Trung Quốc), tổn thương cơ tim với ít nhất 17%, phát hiện qua tăng troponin huyết thanh và có 23% trường hợp suy tim [9]. Các trường hợp viêm cơ tim tối cấp với sốc tim cũng đã được báo cáo, với các loại rối loạn nhịp nhĩ và thất liên quan [10,11]. Nếu cho rằng tình trạng thiếu oxy và bất thường điện giải xảy ra trong giai đoạn cấp tính của bệnh nặng và có thể gây rối loạn nhịp tim, tuy nhiên về nguy cơ rối loạn nhịp tim chính xác liên quan đến COVID-19 ở những bệnh nhân nhẹ hoặc những bênh nhân ở giai đoạn hồi phục của bệnh nặng thì hiện tại chưa rõ. Sự hiểu biết thêm về vấn đề này rất quan trọng, chủ yếu trong việc hướng dẫn nhu cầu theo dõi rối loạn nhịp tim bổ sung (ví dụ, thiết bị di động theo dõi từ xa) sau xuất viện, máy phá rung hoặc máy chuyển nhịp phá rung đeo ngoài (wearable cardioverter defibrillation) sẽ cần thiết ở những bệnh nhân suy chức năng thất trái thứ phát do COVID-19.
- Sàng lọc các thủ thuật dựa trên sự tầm soát và thiết bị phòng hộ cá nhân.
Các kinh nghiệm ở Trung Quốc, Ý, Hàn Quốc và Đài Loan đã cho thấy sự cần phải nhanh chóng xét nghiệm và sàng lọc bệnh nhân bị nghi ngờ COVID-19. Điều quan trọng là tất cả bác sĩ chuyên khoa điện sinh lý nên nghi ngờ cao COVID-19 ở bất kỳ bệnh nhân nào họ tiếp xúc trong phòng EP, bệnh viện hoặc cơ sở ngoại trú. Khai thác lịch sử du lịch kỹ lưỡng và đánh giá sự liên hệ với các cá nhân / thành viên gia đình bị bệnh hoặc nhập viện là bắt buộc. Bệnh nhân bị sốt, ho và các triệu chứng hô hấp trên đáng được chú ý đặc biệt và cần được cách ly ngay lập tức. Nên xét nghiệm SARS-CoV-2, cùng với các loại virus đường hô hấp khác (ví dụ: cúm, virus hợp bào hô hấp).
Dụng cụ phòng hộ cá nhân (PPE)
Ở những bệnh nhân nghi ngờ nhiễm COVID-19, PPE được khuyến cáo mang cho tất cả thầy thuốc lâm sàng và những người chăm sóc khác. Các dụng cụ này bao gồm một mặt nạ, kính bảo vệ, áo choàng và găng tay. Các khuyến cáo ban đầu của PPE ở những bệnh nhân này bao gồm sử dụng khẩu trang N95 hoặc mặt nạ làm sạch không khí được cấp nguồn (PAPR), kính bảo hộ, găng tay và áo choàng. Tuy nhiên, do thiếu mặt nạ N95 và chúng ta cũng đã hiểu biết về cách thức lây truyền từ giọt bắn nhỏ bay trong không khí trong quá trình chăm sóc thường quy cho bệnh nhân nghi ngờ hoăc dương tính với COVID-19, việc thay thế bằng mặt nạ phẫu thuật kết hợp với khiên che mặt (face shield) hoặc kính bảo vệ khác trong quá trình chăm sóc không theo quy trình thường quy được khuyến cáo bởi Trung tâm kiểm soát và phòng ngừa dịch bệnh (CDC).
Các khuyến cáo liên quan đến PPE có thể tiếp tục thay đổi dựa trên chuỗi cung ứng, tình huống dự phòng và / hoặc khả năng đối phó khủng hoảng. Cần tham khảo ý kiến với nhóm kiểm soát nhiễm khuẩn bệnh viện. Các kỹ thuật mặc vào và tháo ra thích hợp nên được tuân theo hướng dẫn bởi CDC. Điều quan trọng nữa là phải biết cách báo cáo các trường hợp có nguy cơ mắc COVID-19 hoặc phơi nhiễm với các cơ quan y tế công cộng; Đường dây nóng COVID-19 tại địa phương hoặc bệnh viện có thể hữu ích trong vấn đề này.
- Hướng dẫn xử trí các thủ thuật EP xâm lấn và không xâm lấn, thăm khám tại phòng khám và kiểm tra thiết bị điện tử được cấy vào hệ tim mạch (CIED).
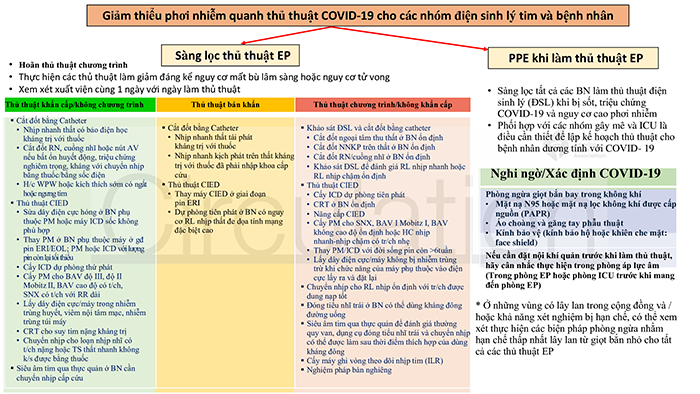
Do số lượng ca mắc COVID-19 tăng lên và tác động mạnh đến nguồn lực hệ thống chăm sóc sức khỏe (ví dụ, giường bệnh và phòng chăm sóc đặc biệt, máy thở, PPE và nguồn cung cấp máu), nên các thủ thuật không khẩn cấp hoặc thủ thuật chương trình được khuyến cáo gần như bắc buộc phải trì hoãn. Định nghĩa về thủ thuật chương trình /không khẩn cấp nên dựa trên đánh giá nguy cơ từng cá nhân (cá nhân hóa), được xác định bởi tình trạng lâm sàng của người bệnh. Nói chung, thật hợp lý khi xem xét trì hoãn bất kỳ thử nghiệm hoặc thủ thuật nào không có khả năng ảnh hưởng trực tiếp đến chăm sóc lâm sàng hoặc kết cục trong vài tháng tới.
Điều quan trọng, lý do trì hoãn các thủ thuật không khẩn cấp hoặc chương trình nên được thảo luận với bệnh nhân và cùng nhau đưa ra quyết định (shared decision-making) và phải được ghi lại trong hồ sơ bệnh án. Ngược lại, các thủ thuật bán khẩn cấp, khẩn cấp hoặc cấp cứu bao gồm các thủ thuật có:
- Đe dọa đến tính mạng của bệnh nhân nếu thủ thuật không được tiến hành khẩn cấp
- Nguy cơ rối loạn chức năng vĩnh viễn của một chi hoặc hệ thống cơ quan
- Nguy cơ xấu đi nhanh chóng đưa đến các triệu chứng nghiêm trọng
Các thủ thuật khẩn cấp hoặc cấp cứu
Các thủ thuật được coi là khẩn cấp hoặc cấp cứu nếu chúng làm giảm đáng kể nguy cơ mất bù lâm sàng, nhập viện hoặc tử vong. Nên tầm soát COVID-19 nếu nghi ngờ và phải duy trì mức độ nghi ngờ cao về COVID-19
- Cắt đốt nhịp nhanh thất trong cơn bão điện học không kiểm soát được bằng thuốc kèm bất ổn huyết động.
- Cắt đốt bằng catheter nhịp nhanh kịch phát trên thất/ rung nhĩ/cuồng nhĩ kéo dài, có triệu chứng, bất ổn huyết động, không đáp ứng với thuốc kiểm soát tần số và/hoặc chuyển nhịp.
- Cắt đốt bằng catheter trong hội chứng Wolff-Parkinson-White hoặc rung nhĩ kèm kích thích sớm có triệu chứng ngất hoặc ngừng tim.
- Sửa dây điện cực hỏng ở bệnh nhân phụ thuộc máy tạo nhịp hoặc bệnh nhân ICD có sốc không phù hợp
- Thay máy tạo nhịp ở bệnh nhân phụ thuộc máy trong giai đoạn máy báo vào thời gian cần thay máy chương trình (elective replacement indicator: ERI) hoặc máy gần hết pin (device end of life: EOL)
- Thay máy tạo nhịp hoặc máy ICD với lượng pin còn lại tối thiểu, phụ thuộc vào các tình huống lâm sàng riêng biệt.
- Đặt ICD phòng ngừa thứ phát
- Cấy máy tạo nhịp cho block nhĩ thất hoàn toàn, block AV độ II Mobitz II hoặc block nhĩ thất cao độ có triệu chứng hoặc rối loạn chức năng nút xoang có triệu chứng nặng với thời gian ngưng xoang dài
- Lấy dây điện cực/máy tạo nhịp bị cho nhiễm trùng, gồm cả bệnh nhân không đáp ứng với kháng sinh hoặc viêm nội tâm mạc, nhiễm khuẩn huyết hoặc nhiễm trùng túi máy
- Đặt CRT ở bệnh nhân suy tim kháng trị có chỉ định theo khuyến cáo
- Chuyển nhịp cho các trường rối loạn nhịp nhĩ có triệu chứng nặng hoặc rối loạn nhịp có tần số thất nhanh không thể kiểm soát được bằng thuốc
- Siêu âm tim qua thực quản cho bệnh nhân cần chuyển nhịp cấp cứu. (Hướng dẫn thêm về vấn đề này từ Hiệp hội Siêu âm Tim Hoa Kỳ)
Thủ thuật bán khẩn:
Một số thủ thuật EP không cấp cứu, nhưng trong tình huống có thể cần được thực hiện kịp thời do hoàn cảnh lâm sàng. Thông thường, quyết định khi nào sẽ lên lịch cho một thủ thuật sẽ phụ thuộc vào phán đoán lâm sàng của bác sĩ chuyên khoa điện sinh lý, hội ý với người bệnh và nhóm chăm sóc liên quan. Như đã lưu ý ở trên, cần có PPE thích hợp và phải duy trì mức độ nghi ngờ cao về nhiễm COVID-19
- Cắt đốt nhịp nhanh thất tái phát kháng trị với thuốc
- Cắt đốt nhịp nhanh kịch phát trên thất kháng trị với thuốc đã phải nhập khoa cấp cứu
- Thay thiết bị điện tử được cấy vào hệ tim mạch (máy tạo nhịp, ICD, CRT) khi vào thời gian cần thay máy chương trình (không khẩn cấp hoặc cấp cứu)
- Dự phòng tiên phát ở bệnh nhân có nguy cơ rối loạn nhịp thất đe dọa tính mạng đặc biệt cao
Các thủ thuật không khẩn cấp hoặc chương trình:
Các thủ thuật được coi là không khẩn cấp hoặc chương trình nếu chúng không đáp ứng các tiêu chí cho các thủ thuật bán khẩn, khẩn cấp hoặc cấp cứu. Có thể hợp lý để trì hoãn các thủ thuật này trong vài tuần hoặc vài tháng cho đến khi đại dịch giảm bớt và khuyến cáo hạn chế các thủ thuật chương trình được dỡ bỏ.
- Cắt đốt ngoại tâm thu thất
- Cắt đốt nhịp nhanh trên thất
- Cắt đốt rung nhĩ, cuồng nhĩ ở bệnh nhân ổn định không suy tim, không có nguy cơ phải nhập viện do trì hoãn thủ thuật hoặc có nguy cơ cao bị biến chứng liên quan đến thủ thuật do bệnh lý đồng hành
- Khảo sát điện sinh lý để đánh giá rối loạn nhịp nhanh hoặc rối loạn nhịp chậm
- Đặt ICD phòng ngừa tiên phát không bán khẩn
- Đặt CRT ở bệnh nhân ổn định
- Nâng cấp thiết bị điện tử được cấy vào hệ tim mạch: Nâng cấp máy tạo nhịp, máy ICD,
- Cấy máy tạo nhịp ở bệnh nhân rối loạn chức năng nút xoang, Block AV độ II Mobitz I, block AV không cao độ ổn định hoặc hội chứng nhanh-nhịp chậm ở bệnh nhân có triệu chứng nhẹ
- Thay máy tạo nhịp hoặc máy ICD ở bệnh nhân có tuổi thọ pin còn > 6 tuần
- Lấy máy tạo nhịp / dây điện cực không bị nhiễm trùng, trừ trường hợp chức năng của thiết bị cần phải lấy dây điện cực và đặt lại
- Chuyển nhịp cho rối loạn nhịp tim ổn định với các triệu chứng dung nạp tốt.
- Đóng tiểu nhĩ trái ở những bệnh nhân có thể dùng thuốc chống đông
- Siêu âm tim qua thực quản để đánh giá thường quy van hoặc dụng cụ đóng tiểu nhĩ trái và chuyển nhịp có thể được thực hiện sau thời gian chống đông thích hợp
- Cấy máy ghi vòng theo dõi nhịp tim (ILR)
- Nghiệm pháp bàn nghiêng
Đối với các bệnh nhân nghi ngờ COVID-19 cần thực hiện thủ thuật điện sinh lý, tốt nhất là chờ kết quả xét nghiệm COVID-19 để tránh sử dụng nguồn dụng cụ bảo hộ không cần thiết. Dụng cụ phòng hộ cá nhân bao gồm mặt nạ N95 hoặc mặt nạ hô hấp lọc không khí được cấp nguồn (PAPR) nên được sử dụng cho các nhân viên y tế điều trị cho bệnh nhân nghi ngờ hoặc được xác định COVID-19 cần dùng thuốc an thần (có nguy cơ tạo khí dung với oxy lưu lượng cao) hoặc đặt nội khí quản. Cần có sự phối hợp chặt chẽ giữa đội ngũ gây mê và phòng EP. Đối với các trường hợp gây mê toàn thân, nên xem xét đặt nội khí quản trong phòng ICU hoặc phòng áp lực âm trước khi vào phòng EP. Để hạn chế ra vào phòng thủ thuật cho đến khi thủ thuật kết thúc, do đó cần đặc biệt chú ý đến việc chuẩn bị sẵn có tất cả dụng cụ trong phòng khi bắt đầu thủ thuật. Cũng có thể cân nhắc thực hiện thủ thuật trong phòng áp lực âm cho các bệnh nhân COVID-19 đã được xác định chẩn đoán hoặc nghi ngờ.
Điều quan trọng là các bệnh viện phải xem xét hệ thống thông khí của các phòng EP để xác định xem có sự hồi lưu không khí, từ đó có thể yêu cầu khử khuẩn các phòng khác hay không. Nếu có thể, thời gian thủ thuật cũng nên rút ngắn tối thiểu. Ví dụ, trong cắt đốt nhịp nhanh thất, khi lập bản đồ 3D (mapping) nên được rút ngắn để giảm nguy cơ lây nhiễm. Xuất viện cùng một ngày sau thủ thuật cấy thiết bị (device) như máy tạo nhịp, ICD, CRT,..nên được xem xét để giảm nguy cơ nhiễm trùng bệnh viện. Để giảm thiểu việc vận chuyển bệnh nhân bị nhiễm bệnh, có thể thực hiện chuyển nhịp trực tiếp hoặc chuyển nhịp bằng thuốc tại giường trong ICU với sự hỗ trợ gây mê phù hợp. Cuối cùng, nếu khả thi, bệnh nhân bị nhiễm COVID-19 hoặc nghi ngờ nên được thực hiện vào cuối ngày, bởi vì được yêu cầu làm sạch toàn diện sau thủ thuật. Nên tuân thủ các khuyến nghị của CDC về khử khuẩn và làm sạch môi trường.
Giới hạn sự thăm khám tại phòng khám đối với những người được xem là nhạy cảm với thời gian hoặc khẩn cấp
Trong trường hợp có thể, nên tránh các cuộc thăm khám trực tiếp tại phòng khám. Thay vào đó, thăm khám qua hệ thống chăm sóc sức khỏe từ xa hay thăm khám ảo (tele-health/ virtual visits) như internet, phone, video để giảm thiểu tiếp xúc không cần thiết.
Phần lớn việc khám kiểm tra vị trí vết mổ sau cấy các thiết bị điện tử (máy tạo nhịp, ICD, CRT,..) hoặc cắt đốt bằng catheter có thể được thực hiện thông qua tele-health bằng cách đàm luận qua video hoặc yêu cầu bệnh nhân gửi hình ảnh qua email an toàn. Tương tự, nhiều cuộc theo dõi ở phòng khám và một số tư vấn mới có thể được thực hiện thông qua chăm sóc sức khỏe từ xa (tele-health), tận dụng dữ liệu hồ sơ y tế điện tử, các dấu hiệu sinh tồn và dữ liệu theo dõi ECG bằng thiết bị đeo kỹ thuật số nếu có.
Khi số lượng công nghệ dựa trên ứng dụng phát triển, chúng sẽ tiếp tục là một phần không thể thiếu của chăm sóc sức khỏe từ xa. Ví dụ các bệnh nhân có nguy cơ thấp được thăm khám trực tiếp có thể được hoãn lại bao gồm các bệnh nhân không có triệu chứng với tuổi thọ pin của CIED còn dài, bệnh nhân không phụ thuộc máy tạo nhịp và bệnh nhân ICD phòng ngừa tiên phát không có triệu chứng gợi ý nặng hơn tình trạng suy tim hoặc rối loạn nhịp tim. Bệnh nhân đang dùng thuốc chống loạn nhịp, chẳng hạn như dofetilide, cần theo dõi xét nghiệm và QTc có thể trì hoãn xét nghiệm nếu các giá trị trước đó và tình trạng lâm sàng của họ vẫn ổn định và nếu không có thuốc mới nào làm kéo dài QTc. Bệnh nhân có giá trị ở mức giới hạn có thể cần tiếp tục dựa vào ECG và xét nghiệm. Mặc dù đã có một số nghiên cứu đánh giá việc sử dụng các thiết bị ECG di động để theo dõi QTc, nhưng hiện không có thiết bị ECG di động nào có giá trị và thiết bị ECG di động sáu chuyển đạo đã bị FDA loại khỏi hoàn toàn các mục đích đó. Tuy nhiên, các điều chỉnh đang phát triển nhanh chóng trong lĩnh vực này.
Các chỉ định lâm sàng khẩn cấp hoặc bán khẩn khác có thể được đánh giá trực tiếp trên cơ sở cá nhân hóa. Lựa chọn những bệnh nhân có triệu chứng nặng hơn của suy tim hoặc loạn nhịp hoặc cho những người có nhu cầu lập trình lại thiết bị có thể cho phép đánh giá ở phòng chuyên dụng. Chúng bao gồm nhưng không giới hạn ở những bệnh nhân rung nhĩ bị suy tim nặng hơn, bệnh nhân ICD bị sốc hoặc ngất gần đây, bệnh nhân CIED với các triệu chứng gần đây cho thấy có thể xảy ra sự cố thiết bị (ví dụ, ngất hoặc suy tim nặng) hoặc nghi ngờ nhiễm trùng thiết bị. Sự giới hạn thăm khám thực thể cũng có thể phù hợp dựa trên biểu hiện lâm sàng. Khi có thể, các cuộc thăm khám trực tiếp và thủ thuật nên được xếp cùng một ngày để giảm thiểu nhiều lần phơi nhiễm cho bệnh nhân. Ở những bệnh nhân đến khám ngoại trú, cần thực hiện các biện pháp sàng lọc bệnh nhân về các triệu chứng liên quan (ví dụ: sốt, ho) trước khi họ đến phòng khám. Nếu có triệu chứng gợi ý hoặc sốt, bệnh nhân nên được chuyển đến phòng khám hoặc cơ sở sàng lọc phù hợp, với các biện pháp thích hợp được thực hiện.
Hạn chế kiểm tra CIED trực tiếp đối với những người được xem là khẩn cấp hoặc nhạy cảm với thời gian:
Để giảm thiểu phơi nhiễm cho nhân viên EP, người đại diện nhà sản xuất thiết bị đối với bệnh nhân nghi ngờ hoặc xác định COVID-19, chỉ nên thực hiện các cuộc kiểm tra CIED trực tiếp sau đây. Điều quan trọng, các lập trình viên kiểm tra thiết bị, cáp nối đầu nhận tín hiệu và bút chỉ màng hình (đũa) nên được khử trùng sau mỗi lần kiểm tra.
- Bất thường về mặt lâm sàng của CIED được ghi nhận qua các thiết bị theo dõi từ xa hoặc di động
- Máy ICD sốc, ngất hoặc gần ngất liên quan đến biến cố loạn nhịp tim, những trường hợp này cần thực hiện các thay đổi lập trình
- Đánh giá các triệu chứng nghi ngờ rối loạn nhịp tim hoặc bất thường chức năng của thiết bị ở những bệnh nhân không đăng ký theo dõi từ xa
- Phát hiện được sự cần thiết phải lập trình lại thiết bị
- Đối với bệnh nhân có CIED cần chụp MRI khẩn cấp hoặc cấp cứu, hãy xem xét thực hiện chụp CT thay thế, nếu có thể (để giảm thiểu nhu cầu cần thêm nhân viên y tế hoặc lập trình viên); nếu không khẩn cấp, nên trì hoãn chụp MRI.
- Bệnh nhân trong khoa cấp cứu chưa có theo dõi từ xa; nên thực hiện theo dõi từ xa bất cứ khi nào có thể
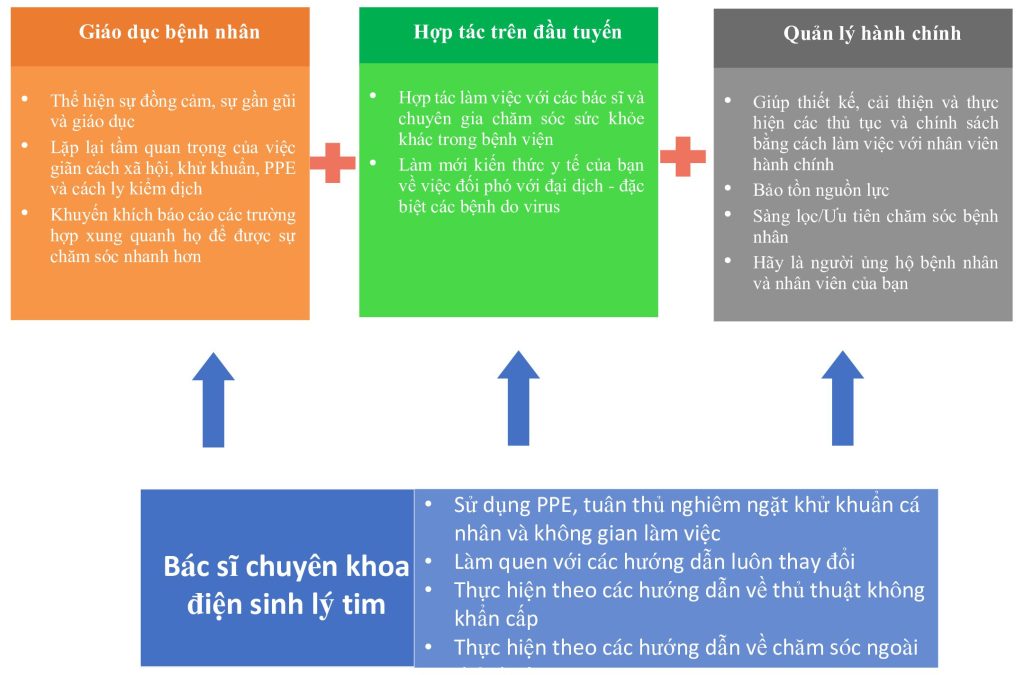
Các bác sĩ điện sinh lý tim có trách nhiệm bảo vệ bệnh nhân, gia đình họ, những người chăm sóc khác và chính họ. Điều này bao gồm quản lý nguồn lực, giữ an toàn cho bản thân trong khi chăm sóc và cộng tác với các chuyên gia chăm sóc sức khỏe khác trên tuyến đầu.
- Theo dõi thiết bị từ xa:
Một số lượng lớn bệnh nhân có CIED được theo dõi từ xa, đây vẫn là một công cụ mạnh mẽ để quản lý nhịp tim ngoài cơ sở. Các hướng dẫn hiện hành khuyến cáo loại I cho việc sử dụng giám sát từ xa thường quy ở bệnh nhân có CIED [13]. Mặc dù hiệu quả của nó không đáng kể do nhiều vấn đề từ bệnh nhân và hệ thống theo dõi. Giữa lúc đại dịch, nên sử dụng giám sát từ xa trong hầu hết các trường hợp để giảm nhu cầu thăm khám không khẩn cấp tại phòng khám. Khi theo dõi từ xa khả thi nên được xem xét lại ở những bệnh nhân hiện chưa đăng ký theo dõi.
- Bảo tồn nguồn lực và đào tạo cho tất cả nhân viên:
Khi đại dịch lan rộng và ảnh hưởng đến nhiều người, bảo tồn nguồn lực càng trở nên quan trọng. Theo đó, điều quan trọng là phải bảo tồn các nguồn lực có giá trị, chẳng hạn như dụng cụ phòng hộ cá nhân, nhân viên y tế và nhân viên phụ trợ, bằng cách giảm thiểu việc chăm sóc điều trị bệnh nhân thông thường bằng cách trì hoãn trong thời gian ngắn đến trung hạn. Trong khi các bệnh viện ở các khu vực có tỷ lệ mắc thấp có thể tự tin về khả năng xử trí các thủ thuật chương trình, các dự đoán hiện tại cho rằng sự lây lan của COVID-19 có khả năng áp đảo các nguồn lực. Giãn cách xã hội, hạn chế phơi nhiễm bệnh nhân nhiễm COVID-19 với các bệnh nhân và nhân viên y tế khác, và tiếp cận xét nghiệm bất kể tỷ lệ mắc phải là những bước cực kỳ quan trọng. Giáo dục bệnh nhân về các biện pháp này nên được củng cố mỗi khi có cơ hội.
- Các mô hình y tế từ xa (Tele-Medicine) và sức khỏe kỹ thuật số (Digital Health).
Mặc dù việc sử dụng hiệu quả y tế từ xa trước ngày xảy ra đại dịch, nó bị hạn chế phần lớn bởi các rào cản kỹ thuật và bồi hoàn. Trong cuộc khủng hoảng COVID-19 hiện nay, việc áp dụng các dịch vụ y tế ảo (virtual medical services) đang gia tăng nhanh chóng. Trung tâm Dịch vụ Medicaid và Medicare đã mở rộng các dịch vụ sức khỏe từ xa (tele- health services) để bảo vệ mọi người an toàn và giúp các nhà cung cấp dịch vụ chăm sóc sức khỏe tập trung vào các cá nhân có “nhu cầu chăm sóc sức khỏe khủng khiếp nhất” (“most dire health care needs.”). Tại thời điểm hiện tại, Tele-Medicine có thể cung cấp qua điện thoại và sử dụng một số nền tảng và ứng dụng tin nhắn an toàn. Các bác sĩ nên tự làm quen với các chính sách / quy định của liên bang, tiểu bang và địa phương và làm theo các thủ tục tại tổ chức của họ.
Văn phòng Quyền Dân sự (OCR) của Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ gần đây đã đưa ra một thông báo về quyền thực thi đối với dịch vụ chăm sóc sức khỏe từ xa và đang cho phép sử dụng bất kỳ sản phẩm truyền thông nào để giao tiếp qua hình thức âm thanh hoặc video để cung cấp dịch vụ y tế trong cuộc khủng hoảng COVID-19.
Cuối cùng, Văn phòng Quyền Dân sự đã bày tỏ sự sẵn sàng bỏ các hình phạt cho sự không tuân thủ Đạo luật trách nhiệm và khả năng giải quyết Bảo hiểm Y tế (HIPAA) trong số các nhà cung cấp dịch vụ. Ngoài ra còn ban hành các biện pháp thiện chí khác đối với y tế từ xa trong đại dịch [14]. Một kết quả bất ngờ của bóng đen COVID-19 có lẽ là sự tiến bộ của phương pháp luận và thực hành y tế kỹ thuật số thúc đẩy điện thoại thông minh, hệ thống hội nghị truyền hình, thiết bị đeo và giám sát từ xa.
- Hồi sức tim phổi, hồi sức tim phổi nâng cao và xử trí rối loạn nhịp ở bệnh nhân COVID-19.
Mặc dù dữ liệu được công bố còn hạn chế, nhưng xử trí rối loạn nhịp tim ở bệnh nhân COVID-19 cũng sẽ được đưa ra. Số lượng nhân viên trong phòng cấp cứu bệnh nhân bị ngừng tim được xác định hoặc nghi ngờ COVID-19 nên được giảm thiểu. Tất cả những người tham gia nên mặc PPE trước khi vào phòng bệnh nhân. Do nguy cơ tiếp xúc với giọt khí dung có mang virus, nên cân nhắc đặt nội khí quản sớm cùng với việc sử dụng các dụng cụ xoa bóp ngoài lồng ngực và phòng ngừa lây nhiễm trong không khí khi đặt nội khí quản.
Tại thời điểm viết bài này, không rõ loại thuốc nào có thể có lợi cho bệnh nhân mắc COVID-19. Việc sử dụng một số thuốc ngoài hướng dẫn (Off-label use) hay còn gọi là dùng thuốc cho những mục đích chưa được cấp phép thì đang được nghiên cứu. Mặc dù chúng tôi không khuyến nghị bất kỳ điều trị cụ thể nào, hướng dẫn an toàn cho bác sĩ lâm sàng sử dụng hydroxychloroquine (HCQ) có thể được yêu cầu từ các bác sĩ điện sinh lý. HCQ được biết là chẹn Kv11.1 (HERG) và có thể gây ra đoạn QT dài do thuốc. (15)
Độc tính rối loạn nhịp lâm sàng (ngất và xoắn đỉnh) phần lớn giới hạn trong những trường hợp sử dụng kéo dài (do thời gian bán hủy dài 40 ngày), sử dụng nhiều thuốc cùng lúc gây kéo dài QT (ví dụ azithromycin), rối loạn chuyển hóa, suy thận, hoặc trong bối cảnh của quá liều cấp tính [16,17]. Cho đến nay, nó đã được dung nạp rộng rãi ở hầu hết các quần thể như là thuốc chống sốt rét và được sử dụng an toàn trong viêm khớp dạng thấp và bệnh lupus ban đỏ hệ thống mà không cần theo dõi ECG [18]. Bởi vì đề xuất liệu pháp HCQ cho COVID-19 tương đối ngắn (ví dụ 5-10 ngày), nguy cơ độc tính loạn nhịp có khả năng khá thấp. Tuy nhiên, có những biện pháp phòng ngừa cụ thể được xem xét cho những bệnh nhân được chọn:
- Bệnh nhân mắc Hội chứng QT dài bẩm sinh
- Bệnh nhân suy thận nặng nên giảm liều (50% cho CrCl <10 mL/phút)
- Bệnh nhân có QT dài do thuốc
- Mất cân bằng điện giải (ví dụ như hạ kali máu, hạ magne máu) phải được điều chỉnh trước khi sử dụng, với sự theo dõi thường xuyên
- Kết luận.
Tại thời điểm chưa từng có này, điều quan trọng là bệnh nhân cảm thấy rằng các bác sĩ và hệ thống chăm sóc sức khỏe không từ bỏ họ. Nhiều bệnh nhân bị rối loạn nhịp tim là một trong những bệnh nặng nhất trong số những người mắc bệnh tim mạch. Để bảo vệ bệnh nhân (nhiều người trong số họ có nguy cơ cao do mắc bệnh đồng hành) và các nhóm chăm sóc sức khỏe khỏi phơi nhiễm COVID-19, bảo tồn nguồn lực và duy trì quyền tiếp cận vào dịch vụ chăm sóc tim mạch cần thiết, điều quan trọng là các cuộc thăm khám trực tiếp, xét nghiệm và thủ thuật không cấp thiết phải được hoãn lại. Mặc dù điện sinh lý rất phù hợp để thúc đẩy chăm sóc ảo và theo dõi từ xa, điều quan trọng là phải đảm bảo với bệnh nhân rằng họ có sự hỗ trợ đầy đủ của chúng ta và chúng ta sẵn sàng và có thể cung cấp dịch vụ chăm sóc khi cần thiết.

References
- Centers for Disease Control and Prevention. Coronavirus Disease 2019 (COVID-19): Cases in the U.S. Updated March 30, 2020. https://www.cdc.gov/coronavirus/2019-ncov/cases-updates/cases-in-us.html?CDC_AA_refVal=https%3A%2F%2Fwww.cdc.gov%2Fcoronavirus%2F2019-ncov%2Fcases-in-us.html.
- World Health Organization. Coronavirus Disease (COVID-19) Situation Reports. https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports/.
- Wang, D., Hu, B., Hu, C. et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020; 323: 1061–1069https://doi.org/10.1001/jama.2020.1585
- Bai Y, Yao L, Wei T et al. Presumed Asymptomatic Carrier Transmission of COVID-19. JAMA. Feb 21, 2020. doi: 10.1001/jama.2020.2565 [epub ahead of print].
- Zou, L., Ruan, F., Huang, M. et al. SARS-CoV-2 Viral Load in Upper Respiratory Specimens of Infected Patients. New Eng J Med. 2020; 382: 1177–1179https://doi.org/10.1056/NEJMc2001737
- Van Doremalen N, Bushmaker T, Morris DH et al. Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1. N Engl J Med. Mar 17, 2020. doi: 10.1056/NEJMc2004973 [epub ahead of print].
- Guan WJ, Ni ZY, Hu Y et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. Feb 28, 2020. doi: 10.1056/NEJMoa2002032 [epub ahead of print].
- Holshue, M.L., DeBolt, C., Lindquist, S. et al. First Case of 2019 Novel Coronavirus in the United States. New Eng J Med. 2020; 382: 929–936https://doi.org/10.1056/NEJMoa2001191
- Zhou, F., Yu, T., Du, R. et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020; 395: 1054–1062https://doi.org/10.1016/S0140-6736(20)30566-3
- Hu H, Ma F, Wei X, Fang Y. Coronavirus fulminant myocarditis saved with glucocorticoid and human immunoglobulin. Eur Heart J. Mar 16, 2020. doi: 10.1093/eurheartj/ehaa190 [epub ahead of print].
- Driggin E, Madhavan MV, Bikdeli B et al. Cardiovascular Considerations for Patients, Health Care Workers, and Health Systems During the Coronavirus Disease 2019 (COVID-19) Pandemic. J Am Coll Cardiol. March 18, 2020. doi: 10.1016/j.jacc.2020.03.031 [epub ahead of print].
- Zhao S, Ling K, Yan H et al. Anesthetic Management of Patients With Suspected or Confirmed 2019 Novel Coronavirus Infection During Emergency Procedures. J Cardiothorac Vasc Anesth. Feb 28, 2020. doi: 10.1053/j.jvca.2020.02.039 [epub ahead of print].
- Slotwiner, D., Varma, N., Akar, J.G. et al. HRS Expert Consensus Statement on remote interrogation and monitoring for cardiovascular implantable electronic devices. Heart Rhythm. 2015; 12: e69–100
- S. Department of Health & Human Services. HHS.gov. Notification of Enforcement for Discretion for Telehealth Remote Communications During the COVID-19 Nationwide Public Health Emergency. March 30, 2020. https://www.hhs.gov/hipaa/for-professionals/special-topics/emergency preparedness/notification-enforcement-discretion-telehealth/index.html.
- Traebert, M., Dumotier, B., Meister, L., Hoffmann, P., Dominguez-Estevez, M., and Suter, W. Inhibition of hERG K+ currents by antimalarial drugs in stably transfected HEK293 cells. Eur J Pharmacol. 2004; 484: 41–48
- Demaziere, J., Fourcade, J.M., Busseuil, C.T., Adeleine, P., Meyer, S.M., and Saissy, J.M. The hazards of chloroquine self prescription in west Africa. J Toxicol Clin Toxicol. 1995; 33: 369–370
- Cervera, A., Espinosa, G., Font, J., and Ingelmo, M. Cardiac toxicity secondary to long term treatment with chloroquine. Ann Rheum Dis. 2001; 60: 301
- Haeusler, I.L., Chan, X.H.S., Guerin, P.J., and White, N.J. The arrhythmogenic cardiotoxicity of the quinoline and structurally related antimalarial drugs: a systematic review. BMC Med. 2018; 16: 200
- Giudicessi, J.R., Noseworthy, P.A., Friedman, P.A., and Ackerman, M.J. Urgent Guidance for Navigating and Circumventing the QTc Prolonging and Torsadogenic Potential of Possible Pharmacotherapies for COVID-19. Mayo Clinic Proceedings. 2020; 95 https://mayoclinicproceedings.org/pb/assets/raw/Health%20Advance/journals/jmcp/jmcp_covid19.pdf







