Tóm tắt
Mục tiêu
Nhằm quan sát làm thế nào điều trị tăng huyết áp (THA) ban đầu với liều phối hợp cố định (FDC) có thể được chấp thuận trong các thực hành lâm sàng, dựa trên các chứng cứ tài liệu so sánh giữa FDC với đơn trị liệu và phối hợp thuốc riêng rẽ trong các cộng đồng bệnh nhân khác nhau.
Sverre E.KjeldsenOslo
University Hospital, Ullevaal, Oslo, Norway
Franz H. Messerli
Columbia University College of Physicians and Surgeons, New York, NY, USA
Chern-En Chiang
Taipei Veterans General Hospital, National Yang-Ming University, Taipei, Taiwan
Peter A. Meredith
Gardiner Institute, Western Infirmary, Glasgow
Lisheng Liu
Fu Wai Hospital, CAMS, Beijing, China
Biên dịch: BS.CKII. TÔN THẤT TUẤN KHIÊM
Khoa Tim mạch tổng quát – Bệnh viện 115
Tóm tắt
Mục tiêu
Nhằm quan sát làm thế nào điều trị tăng huyết áp (THA) ban đầu với liều phối hợp cố định (FDC) có thể được chấp thuận trong các thực hành lâm sàng, dựa trên các chứng cứ tài liệu so sánh giữa FDC với đơn trị liệu và phối hợp thuốc riêng rẽ trong các cộng đồng bệnh nhân khác nhau.
Phương pháp
Một điều tra nghiên cứu không hệ thống của PubMed (từ năm 2007 đến 2012) được thực hiện trên các nghiên cứu ngẫu nhiên có kiểm soát để tìm kiếm những chứng cứ của việc điều trị đầu tay THA bằng phối hợp thuốc liều cố định so với đơn trị liệu và phối hợp thuốc riêng rẽ. Các tìm kiếm này tập trung việc phối hợp thuốc chẹn kênh canxi (CCB) với ức chế hệ thống renin angiotensin (RAS). Ngoài ra, bất kỳ giấy tờ có liên quan được biết đến cùng với các tác giả nghiên cứu. Những khuyến cáo quốc tế hướng dẩn điều trị THA đã ấn bản cũng được tham khảo.
Kết quả
Các kết quả của tài liệu này xác định được hai vấn đề nổi bật: Đầu tiên, có sự mâu thuẩn giữa việc dùng thuốc hạ HA và việc kiểm soát HA thật sự nhận được – mặc dù việc gia tăng sử dụng thuốc hạ HA trong 10 năm qua, nhưng tỷ lệ BN kiểm soát được HA vẫn thấp. Thứ hai, có sự liên quan lớn hơn giữa HA và nguy cơ tim mạch trong cộng đồng người Châu Á có thể phóng đại mâu thuẩn này. Một số hướng dẩn quốc tế đang khuyến cáo điều trị phối hợp sớm, chẳng hạn phối hợp CCB với RAS trong hầu hết những bệnh nhân dựa trên các chứng cứ sẵn có, Việc phối hợp này đang cho thấy những lợi ích về việc tuân thủ điều trị, mức độ kiểm soát và mức HA đạt được thấp hơn, và tính an toàn trong điều trị. Ngoài ra, những nghiên cứu gần đây đã chỉ ra rằng việc cải thiện kiểm soát HA có thể đạt được với các hướng dẩn đơn giản, đó là sử dụng FDC. Tổng thể, những phát hiện này chỉ ra rằng FDC có thể được sử dụng đầu tay trong điều trị THA.
Kết luận
Những phát hiện từ những tài liệu này cho rằng các bác sĩ có thể cần thay đổi cách tiếp cận của họ trong điều trị THA. Việc sử dụng sớm thuốc hạ áp FDC (bao gồm cả sử dụng đầu tay) có thể giúp thu hẹp khoảng cách hiện tại giữa việc dùng thuốc hạ áp và HA mục tiêu đạt được. Hầu hết các hướng dẩn điều trị thừa nhận điều trị phối hợp là cần thiết cho hầu hết các bệnh nhân, và FDC được coi là một giải pháp thay thế phù hợp, đã được chứng minh là tuân thủ điều trị tốt hơn so với phối hợp các viên thuốc riêng rẽ.
Giới thiệu
Mặc dù có sự gia tăng việc dùng thuốc hạ huyết áp trong hơn 10 năm qua, việc kiểm soát huyết áp (HA) vẫn còn thấp, đặc biệt ở các nước châu Á (Hình 1)1-5. Mô hình đã cho thấy tỷ lệ điều trị và kiểm soát HA được xếp thành tầng tùy thuộc phân bố nguy cơ tim mạch; và sự bất tương xứng giữa điều trị và kiểm soát huyết áp đạt được là lớn nhất trong nhóm bệnh nhân có nguy cơ tim mạch cao hơn6. Những điều này cho thấy rằng trong khi bác sĩ kê đơn thuốc hạ huyết áp, họ có thể không nhận được HA đích muốn có.
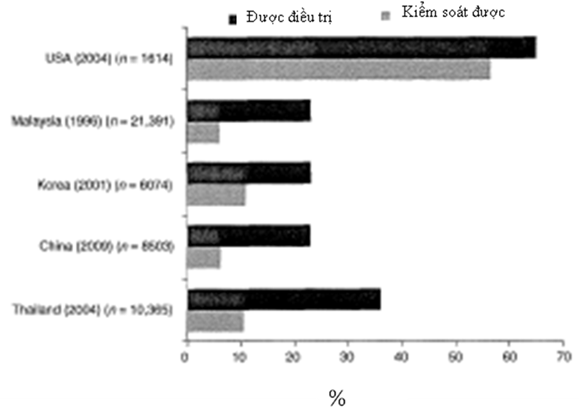
Hình 1: Nghịch lý giữa tỷ lệ điều trị tăng huyết áp và tỷ lệ kiểm soát được HA trong thực tế1-5
Có những chứng cứ thuyết phục là huyết áp tâm thu (HATTh) và huyết áp tâm trương (HATTr) thấp làm giảm bệnh tim mạch và nguy cơ đột quỵ ở Châu Âu, Mỹ và Châu Á7-9; ví dụ, những bệnh nhân tăng huyết áp (THA) tại Anh đã được kiểm soát tốt HATTh sẽ làm giảm tỷ lệ đột quỵ 28 – 44%10. Trong nghiên cứu cộng tác đoàn hệ ở cộng đồng Châu Á – Thái Bình Dương cũng cho thấy rằng sau khi loại trừ những yếu tố nguy cơ khác, việc gia tăng mỗi 10mmHg HATTh đã làm tăng nguy cơ đột quỵ 36% và đột quỵ xuất huyết 69% ở phụ nữ châu Á11. HATTh cũng được nhận thấy là yếu tố nguy cơ mạnh nhất tử vong do bệnh thận, với mỗi 19mmHg gia tăng đã liên quan nguy cơ cao hơn >80% trong nghiên cứu đoàn hệ trong cộng đồng vùng Châu Á – Thái Bình Dương12.
Điều đó cho thấy rõ ràng rằng có hai vấn đề mấu chốt nổi bật: Đầu tiên là có sự mâu thuẫn giữa việc dùng thuốc hạ áp và việc kiểm soát HA thật sự nhận được; Thứ hai là sự liên quan lớn hơn giữa HA và nguy cơ tim mạch trong cộng đồng châu Á có thể làm phóng đại mâu thuẩn này. Những phát hiện này chỉ ra rằng các bác sĩ có thể cần phải khắc phục trong cách tiếp cận điều trị THA. Một số hướng dẫn quốc tế đang được khuyến cáo điều trị phối hợp sớm, chẳng hạn phối hợp chẹn kênh can xi (CCB) và ức chế hệ thống renin angiotensin (RAS) trong phần lớn bệnh nhân dựa trên những chứng cứ có giá trị, với cách kết hợp này cho thấy những ích lợi về giảm biến chứng, giảm HA, kiểm soát HA tốt và tính an toàn(Bảng 1)13-18. Hơn nữa, những nghiên cứu gần đây đã cho thấy cải thiện việc kiểm soát HA có thể nhận được với những hướng dẫn đơn giản và việc dùng liều phối hợp cố định. Ví dụ, dự án HA Bắc California đã cho thấy tỷ lệ kiểm soát HA đã gia tăng từ 44% lên 80%.
Mục tiêu và phương pháp
Mục tiêu của bài báo này là xem xét việc hạ áp bằng liều phối hợp cố định (FDC) có thể điều trị khởi đầu dựa trên so sánh giữa đơn trị liệu và điều trị phối hợp liều thấp trong một nhóm bệnh nhân. Dựa trên những nghiên cứu khởi đầu đã mô tả trên, nó đã khởi phát việc dùng rộng rãi hơn phối hợp thuốc liều cố định trong điều trị khởi đầu có thể giúp giải quyết mâu thuẫn giữa việc dùng thuốc hạ áp và việc kiểm soát HA nhận được, đặc biệt trong những đất nước nguy cơ cao chẳng hạn trong cộng đồng dân châu Á.
Bài báo này được thực hiện bằng cách dùng những khuyến cáo quốc tế từ những hướng dẫn đã ấn bản về điều trị tăng huyết áp14-18,20. Để xem xét lại những chứng cứ về phối hợp thuốc liều cố định so với đơn trị liệu và phối hợp thuốc riêng rẽ trong điều trị khởi đầu, điều tra không hệ thống của PudMed (từ năm 2007 đến 2012) đã được thực hiện trên những nghiên cứu ngẫu nhiên, có kiểm soát, với khu trú việc phối hợp CCB – ARB. Những trang tài liệu cũng như những tác giả đã được biết.
Khởi đầu điều trị tăng HA bằng đơn trị liệu hay phối hợp thuốc?
Điều trị phối hợp đã được khuyến cáo là điều trị khởi đầu cho những bệnh nhân có HATTh/HATTr trên mức mục tiêu điều trị
Nhiều hướng dẫn quốc tế xem xét điều trị phối hợp sớm sẽ được đòi hỏi để giảm HA thích hợp trong những trường hợp nghiêm trọng15,17,18,20, với điều trị phối hợp khởi đầu được khuyến cáo cho những bệnh nhân có ngưỡng HATTh/HATTr vượt trên 15-20/>10mmHg trên mức HA mục tiêu cần đạt dựa trên các hướng dẫn đã ấn bản của Trung Quốc, Mỹ và Đài Loan (mô tả trong bảng 1). Tương tự, những lập trường từ Hiệp hội tăng huyết áp Mỹ đã khuyến cáo điều trị phối hợp khởi đầu thường quy là bước 1 cho những bệnh nhân đòi hỏi cần phải giảm HA ≥ 20/10 mmHg để nhận được HA mục tiêu21. Điều trị phối hợp khởi đầu cho những bệnh nhân THA giai đoạn I (theo quyết định của bác sĩ) cũng được đề nghị chọn lựa này21.
Những khuyến cáo chung này phần lớn dựa trên những dấu hiệu trong phân tích gộp cho thấy lợi ích của điều trị phối hợp hơn đơn trị liệu trong việc làm giảm HA thấp hơn, và những nghiên cứu theo dõi với thời gian dài cho thấy việc gia tăng việc dùng thêm thuốc hạ áp để cải thiện huyết áp sau này22-24. Khuyến cáo này cũng dựa trên giả thuyết cho rằng điều trị khởi đầu với hai thuốc với cơ chế bổ sung (hiệp đồng) sẽ làm giảm HA dai dẵng, sớm hơn, lớn hơn hơn việc chỉnh liểu đơn trị liệu và tuần tự thêm thuốc khác vào phác đồ, giả thuyết này đã được hổ trợ từ nghiên cứu ACCELERATE25. Nghiên cứu cũng cho thấy việc sử dụng không liên tục trong điều trị khởi đầu một thuốc là phổ biến; dữ kiện từ nghiên cứu đoàn hệ 445.356 bệnh nhân ở Ý đã cho thấy có sự thay đổi điều trị phối hợp trong một năm trong hầu hết các bệnh nhân khởi đầu điều trị với ức chế men chuyển (ACE)26.
Điều trị phối hợp sẽ kiểm soát HA sớm hơn và hiệu quả hơn đơn trị liệu
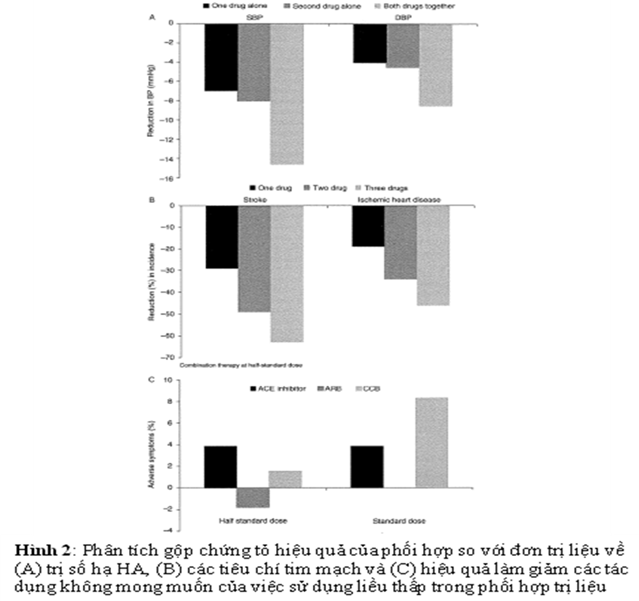
Một số các nghiên cứu gần đây cho thấy lợi ích của điều trị kết hợp hơn đơn trị liệu27. Điều trị phối hợp khởi đầu CCB – ARB cho thấy hiệu quả hơn đơn trị liệu khi sử dụng đầu tay ở cộng đồng BN ở Mỹ28,29. Chìa khóa của nghiên cứu được xây dựng dựa trên sự hỗ trợ hướng dẫn JNC VII khuyến cáo việc dùng khởi đầu điều trị phối hợp thuốc liều cố định28. Dựa trên mấu chốt một phân tích gộp 354 nghiên cứu ngẫu nhiên, có kiểm soát với giả dược bao gồm tất cả các nhóm thuốc HA chính (119 nghiên cứu so sánh với giả dược), HATTh và
HATTr giảm trung bình của việc phối hợp thuốc gấp đôi đơn trị liệu(Hình 2A)30. Dữ kiện từ 42 nghiên cứu bao gồm 10.968 bệnh nhân, tỷ lệ việc giảm HA từ quan sát đến kỳ vọng đã cho thấy được là 1,16 cho phối hợp với ACE và 0,89 cho phối hợp với CCB23. Trái lại, việc chỉnh liều trong đơn trị liệu có tỷ lệ thấp hơn nhiều (0,22)24.

Khi chúng ta khu trú lại trong việc phối hợp CCB – RAS, dữ kiện từ 17 nghiên cứu ngẫu nhiên (3.291 bệnh nhân THA giai đoạn I-II [7 nghiên cứu] hay THA giai đoạn I-III [10 nghiên cứu] đã cho thấy phối hợp CCB – ACE với kết cục lâm sàng tốt hơn, HATTh/HATTr trong 24 giờ thấp hơn, kiểm soát HA nhiều hơn và ít phù ngoại biên khi so sánh với đơn trị liệu CCB31. Một nghiên cứu trên 364 bệnh nhân THA giai đoạn II được điều trị khởi đầu với CCB – ACE sau 12 tuần điều trị cho thấy kết quả làm giảm HATTh lớn hơn, nhiều bệnh nhân đạt HA<140/90 mmHg hơn đơn trị liệu (61% so với 43,3%, p= 0,0007)28. Ngoài ra, nghiên cứu ACCELERATE đã cho thấy việc phối hợp CCB với aliskiren làm giảm HATTh lớn hơn (-6,5mmHg) khi điều trị khởi đầu cho những bệnh nhân có HATTh>150 mmHg so với đơn trị liệu một trong hai thuốc trên25. Tác dụng phụ cũng tương tự giữa hai nhóm (14% so với 14% [aliskiren] và 18% [amlodipin]).
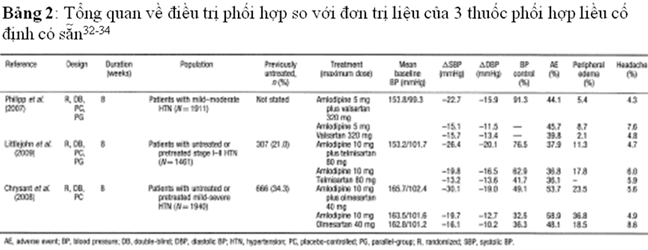
Một vài phối CCB với ARB (phối hợp với liều cố định) cũng đã cho thấy làm giảm HA và kiểm soát HA tốt hơn khi so sánh với đơn trị liệu, đi đôi với việc cải thiện tình trạng phù ngoại biện liên quan với CCB (bảng 2)32-34. Trong nghiên cứu EX-TANDS, điều trị phối hợp khởi đầu amlodipin với valsartan làm giảm HA sớm hơn, nhiều hơn và kiểm soát HA tốt hơn khi so sánh với đơn trị liệu amlodipin ( 49,8% so với 30,2%; p<0,0001; tuần thứ 8)29. So với đơn trị liệu amlodipin, lợi ích của việc phối hợp CCB – ARB (amlodipin với telmisartan) cũng dai dẳng trong thời gian dài 96 tuần trong một nghiên cứu 13.542 BN Trung Quốc, việc kiểm soát HA đạt được tốt hơn so với amlodipin phối hợp với lợi tiểu amiloride hay hydrochlorothiazide35.
Nghiên cứu TALENT cũng cho thấy điều trị phối hợp khởi đầu (nifedipin/telmisartan) kiểm soát huyết áp 24 h lớn hơn và sớm hơn (sau 2 tuần) so với đơn trị liệu, ngay cả những BN có HATTh ≥ 135mmHg36. Không may, có vài nghiên cứu so sánh hiệu quả và tính an toàn khi khởi đầu điều trị phối hợp so với đơn trị liệu trong những BN có tiền sử không điều trị THA. Trong 2 thử nghiệm đã tổng kết ở bảng 2, khoảng 1/3 BN không dùng thuốc hạ áp trước khi tham gia nghiên cứu; dựa trên phần lớn những BN có tiền sử không tham gia nghiên cứu, chúng ta có thể đánh giá lợi ích của việc điều trị phối hợp tốt hơn đơn trị liệu đã có chứng cứ trong nhóm BN này.
Những lợi ích tim mạch liên quan với điều trị phối hợp khởi đầu.
Có một số nghiên cứu cho thấy những lợi ích tim mạch đạt được khi so sánh điều trị khởi đầu kết hợp và đơn trị liệu. Một phân tích gộp30 đã cho thấy điều trị phối hợp liều thấp tốt hơn đơn trị liệu liều cao trong việc dự phòng đột quị và bệnh tim thiếu máu cục bộ (Hình 2B). Việc sử dụng kết hợp liều thấp 2 thuốc trong điều trị khởi đầu có khả năng nhận nhiều lợi ích về tim mạch hơn là đơn trị liệu. Đây là những thông tin quan trọng rõ ràng và được tóm tắt trong hướng dẫn điều trị của Trung Quốc, đề cập đến “hội chứng tim mạch” đòi hỏi tiếp cận với mục đích là phòng ngừa toàn bộ những tổn thương cơ quan đích và tử suất bệnh tật chung của bệnh nhân18. Tuy nhiên, những thử nghiệm hiện tại cho thấy lợi ích tim mạch của việc điều trị phối hợp khởi đầu còn đang thiếu, bài viết này sẽ thảo luận những chứng cứ khả thi hỗ trợ điều trị phối hợp CCB với ARB mà chúng ta đang quan tâm.
Trong nghiên cứu ACCOMPLISH được thực hiện trên 11.500 BN THA có nguy cơ cao đã cho thấy việc phối hợp CCB – ACE có hiệu quả tương đương với phối hợp ACE và lợi tiểu thiazid trong việc hạ áp, tuy nhiên nghiên cứu cho thấy lợi điểm làm giảm biến cố tim mạch và hiệu quả hạ áp đặc biệt ở những BN có cân nặng bình thường – quá cân so với bệnh nhân béo phì37,38. Trong nghiên cứu ASCOT, khi so sánh CCB phối hợp với ACE so với chẹn bêta phối hợp với với lợi tiểu thyazid trên 19257 BN THA, kết quả nghiên cứu đã cho thấy điều trị nền có CCB làm giảm nhiều biến cố tim mạch chính hơn là điều trị nền chẹn bêta39.
Việc dùng ARB trong điều trị THA đã được đánh giá trong thử nghiệm ngẫu nhiên có kiểm soát lớn, được thống kê để đánh giá hiệu quả của chúng trên tiêu chí chính là biến cố tim mạch40,41. Nghiên cứu đầu tiên là nghiên cứu LIFE (nghiên cứu dùng losartan với tiêu chí chính làm giảm các biến cố tim mạch trên BN THA) đã cho thấy việc dùng losartan làm giảm tỉ lệ tử vong khi so sánh với atenolol trên 9.193 BN THA (HA=160-200/95-115mmHg) và có dấu hiệu phì đại thất trái với thời gian theo dõi TB là 4,8 năm40. Nghiên cứu cho thấy mặc dù losartan và atenolol có hiệu quả tương đương nhau, nhưng điều trị bằng losartan làm giảm các tiêu chính toàn bộ bao gồm tử vong do tim mạch, đột quị và nhồi máu cơ tim. Nghiên cứu thứ 2 là nghiên cứu VALUE (đánh giá việc dùng thời gian dài valsartan trong điều trị THA), so sánh hiệu quả của điều trị valsartan với amlodipin trên 15.245 BN THA có nguy cơ cao với thời gian theo dõi trung bình 4,2 năm41. Cả 2 nhóm đều làm giảm HA, nhưng điều trị với amlodipin làm giảm HA nhiều hơn khi so với valsartan đặc biệt trong giai đoạn sớm41. Tiêu chí chính toàn bộ gồm tỉ lệ tử vong và tỉ lệ bệnh tật do bệnh tim thì tương đương giữa 2 nhóm, tuy nhiên tác giả lưu ý rằng có sự khác biệt trong việc làm giảm HA giữa 2 nhóm có thể có trùng lắp kết quả41. Tóm lại 2 nghiên cứu trên đã cung cấp những chứng cứ cho việc điều trị THA bằng ARB. Tuy nhiên các nghiên cứu đều lưu ý có sự khác biệt khi dùng ARB làm giảm nguy cơ biến cố tim mạch. Quan tâm tới những biến cố của 2 nghiên cứu đã thực hiện ở trên, có nghiên cứu CASE-J với thiết kế tương tự nghiên cứu
VALUE trong việc đánh giá biến cố tim mạch và kiểm soát huyết áp giữa candesartan và amlodipin42. Ngoài ra còn đánh giá so sánh giữa losartan với candesartan trên tuổi thọ thực, các dữ liệu được sử dụng từ việc chăm sóc sức khỏe hằng ngày và sổ bộ quốc gia đã cho thấy cả 2 loại ARB đều có hiệu quả tương tự nhau trong việc làm giảm HA, nhưng khi điều trị với candesartan thì làm giảm tỷ lệ bệnh tim mạch thấp hơn43. Cho tới nay, không có một nghiên cứu ngẫu nhiên có kiểm soát nào thống kê để đánh giá với tiêu chí chính là bệnh tim mạch trong việc kết hợp ARB và CCB, mặc dù đã có một thử nghiệm lớn về vấn đề này đang được thực hiện ở Trung Quốc35,44.
Hiện nay, có một nghiên cứu nhỏ hơn cho thấy mối liên quan giữa việc sử dụng CCB phối hợp với ARB cải thiện dự hậu tim mạch. Trong nghiên cứu NICE (điều trị kết hợp nifedipin với candesartan) đã cho thấy việc phối hợp giúp kiểm soát HA tốt hơn và dự hậu thận tốt hơn khi sử dụng đơn trị liệu candesartan chỉnh liều dần45. Khi phân tích phân nhóm của nghiên cứu ACTION cũng cho thấy tỷ lệ biến cố tim mạch là thấp nhất đã được quan sát thấy trong những bệnh nhân sử dụng phối hợp nifedipin (dạng GITS) với ức chế thụ thể renin angiotensin46.
Cũng có những chứng cứ gián tiếp cho thấy kiểm soát huyết áp sớm (trong 1-3 tháng) bằng điều trị phối hợp làm cải thiện dự hậu tim mạch47. Những bệnh nhân đặc biệt trong nghiên cứu VALUE kiểm soát được HA sớm với tiêu chí chính là biến cố tim mạch ít hơn những BN kiểm soát HA trễ hơn48. Nghiên cứu này cũng chỉ ra rằng việc kiểm soát HA là điều quan trọng trong việc làm giảm nguy cơ đột quị (một báo cáo chính ở cộng đồng BN Châu Á).Một nghiên cứu bệnh chứng (case control) trên 10.688 BN nhập viện vì bệnh tim mạch cũng cho thấy những bệnh nhân điều trị phối hợp khởi đầu làm giảm 11% nguy cơ tim mạch so với đơn trị liệu49. Quan sát cũng cho thấy điều trị phối hợp duy trì làm giảm 26% nguy cơ biến cố tim mạch. Tuy nhiên, đây là phân tích chỉ giới hạn trên những BN nguy cơ cao.
Việc sử dụng viên thuốc phối hợp CCB – ARB liều thấp cố định cũng cho thấy làm giảm nguy cơ đột quỵ ở cộng đồng BN châu Á. Một phân tích độ nhạy (được thực hiện ở nhóm BN nguy cơ cao) có thể được sử dụng để chỉ chứng minh giảm các nguy cơ tim mạch và lợi ích: hồ sơ rũi ro ở những bệnh nhân bệnh nhẹ hơn và HA thấp hơn; điều này có lợi ích đặt biệt ở BN châu Á, ở đó cho thấy tính an toàn cao hơn có thể giới hạn sớm hơn trong việc sử dụng thuốc hạ áp FDC. Tuy nhiên, báo cáo về việc điều trị khởi đầu phối hợp dường như có nhiều lợi ích về làm giảm tỷ lệ tử vong và tỷ lệ bệnh tật khi điều trị dài ngày hơn khi so sánh với đơn trị liệu.
Độ an toàn
Việc dùng liều thấp các thuốc hạ áp khi điều trị phối hợp có thể liên quan tỷ lệ tác dụng phụ của thuốc thấp hơn (Hình 2C)30. Một phân tích gộp 50 nghiên cứu nhỏ50 và một ngiên cứu lớn ONTARGET cũng cho thấy điều trị bằng ARB dung nạp tốt hơn ACE51. Chính vì điều đó đã ủng hộ cho việc kết hợp CCB – ARB hơn là kết hợp CCB – ACE về phương diện tính an toàn. Tuy nhiên cần phải chú ý là trong nghiên cứu ONTARGET những BN được chọn lựa có nguy cơ cao biến cố mạch máu hơn những BN THA51. Đây là những chứng cứ cho thấy những BN châu Á có tỷ lệ ngưng thuốc ACE do tác dụng phụ gây ho cao hơn khi so với cộng đồng BN không phải châu Á (RR=2,53)52. Tuy nhiên, điều quan trọng cần chú ý là việc phối hợp CCB – ARB làm giảm tỷ lệ phù ngoại biện liên quan với CCB trong phần lớn BN. Một phân tích gộp 25 nghiên cứu ngẫu nhiên đã cho thấy việc phối hợp CCB – ARB làm giảm 38% phù ngoại biên liên quan với CCB53.
Khởi đầu điều trị bằng liệu pháp phối hợp liều cố định mang lại lợi ích vượt trội hơn các phối hợp riêng lẽ.
Hướng dẫn quốc tế khuyến cáo dùng phối hợp liều cố định tiện lợi thay cho phối hợp các viên thuốc riêng lẽ
Việc sử dụng thuốc hạ HA phối hợp với liều cố định được coi như là thay đổi tiện lợi cho điều trị phối hợp điều trị viên thuốc khác riêng biệt trong hướng dẫn điều trị chính (bảng 1)13-18. Hiện nay, việc sử dụng đầu tay thuốc phối hợp liều cố định (FDC) đã được khuyến cáo trên những BN có HATTh/HATTr > 15-20/ >10 mmHg so với HA mục tiêu hay những BN có nguy cơ cao tim mạch. Đây là một khuynh hướng rõ ràng trong hướng dẫn để hướng đến điều trị tiếp cận đơn giản việc dùng viên thuốc kết hợp liều cố định, dựa trên những lý lẽ làm cải thiện bệnh tật, gia tăng việc kiểm soát huyết áp nhận được sớm hơn, giảm số lượng viên thuốc và giá thành và sẽ có nhiều lợi ích trong nhiều BN với nhiều yếu tố nguy cơ tim mạch. Điều đó cũng làm gia tăng chọn lựa viên thuốc phối hợp thay vì các viên thuốc riêng rẽ (chọn lựa hiện hành) hay có thể chính là chọn lựa tốt thích hợp cho điều trị giai đoạn sớm?
Lợi ích của phối hợp điều trị liều cố định vượt trội hơn phối hợp các thuốc riêng rẽ
Thử nghiệm STITCH là nghiên cứu gộp, ngẫu nhiên có kiểm soát so sánh hiệu quả của điều trị khởi đầu (điều trị khởi đầu viên thuốc FDC của ACE và lợi tiểu; ARB và lợi tiểu FDC; chỉnh liều tới liều cao nhất; thêm CCB và chỉnh liều; thêm thuốc không phải là lựa chọn đầu tay) hay điều trị khởi đầu dựa trên hướng dẫn điều trị THA, các bệnh nhân tham gia nghiên cứu từ 45 phòng khám gia đình54. Sau 6 tháng, 64,7% BN trong nghiên cứu STITCH và 52,7% điều trị theo hướng dẫn kiểm soát được HA (sự khác biệt tuyệt đối là 12,1%). HATTh/HATTr là 153,4/87,7 mmHg (theo hướng dẫn) và 155,1/88,1 mmHg (điều trị theo nghiên cứu STITCH); thú vị là, HA được đánh giá là thấp hơn ngưỡng trong việc sử dụng việc phối hợp liều cố định theo JNC VII và hiệp hội tim mạch Đài Loan (TSC) (ví dụ: >20/10mmHg trên mức đích là 140/90 mmHg)16,17.
Nghiên cứu STITCH- 2 cũng đang làm theo hướng này nhằm đánh giá hiệu quả của việc phối hợp liều cố định của ACE với lợi tiểu hay ARB với lợi tiểu, sau đó có thể bổ sung CCB và hoặc statin trong những BN THA và tăng cholesterol máu. Tuy nhiên, nghiên cứu này sẽ có hướng những tiếp cận điều trị rộng hơn của những BN có nguy cơ tim mạch. Một phân tích hồi cứu gần đây trên 9.929 BN sử dụng viên FDC so với 18.665 BN sử dụng viên thuốc rời phối hợp đã cho thấy tỷ lệ biến cố tim mạch sau 5 năm trong nhóm FDC so với viên thuốc rời là (HR=0,74, 95%, CI: 0,70 – 0,77; p< 0,0001)55
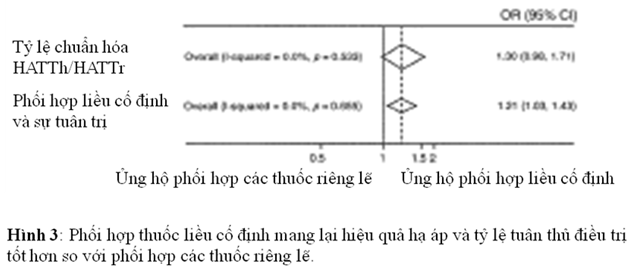
Ngoài nghiên cứu STITCH, có vài nghiên cứu mà so sánh trực tiếp điều trị THA khi kết hợp thuốc với liều cố định so với viên rời. Một phân tích gộp 4 nghiên cứu so sánh điều trị THA, đã có 24% cải thiện biến chứng (RR = 0,760 với FDC hơn là viên riêng rẽ)56. Một phân tích gộp sau đó đã cho thấy việc tuân thủ và kéo dài điều trị và việc làm giảm HA của FDC lớn hơn việc sử dụng viên thuốc riêng rẽ; và tác dụng phụ cũng thấp hơn (hình 3)57. Điều đó cho thấy rằng hiệu quả và tính an toàn được cải thiện đã liên quan với gia tăng với tuân thủ điều trị. Tuy vậy, các tác giả trên không xem xét việc tuân thủ dựa trên các loại thuốc HA, tuy nhiên đó là những chứng cứ cho thấy rằng tỷ lệ ngưng điều trị của việc phối hợp ARB và CCB thấp hơn khi phối hợp với lợi tiểu. Tỷ suất nguy hại (HR) cho việc ngưng tiếp tục điều trị (liên quan với ức chế men chuyển ) là 0,92 cho ARB, 1,08 cho CCB và 1,83 cho lợi tiểu26. Điều này gợi ý rằng việc tuân thủ có thể cao hơn khi phối hợp ARB – CCB hơn là phối hợp ARB với lợi tiểu; tuy nhiên điều đó không thấy trong nghiên cứu.
Cũng có những chứng cứ cho thấy rằng ích lợi của FDC là dai dẳng trong thời gian dài. Trong một phân tích hồi cứu gần đây, đánh giá hiệu quả của việc điều trị khởi đầu bằng đơn trị liệu, phối hợp thuốc riêng rẽ và FDC đánh giá kiểm soát HA trong suốt một năm đầu tiên xem xét thiết lập trong một “thế giới thực”58. Những BN đã điều trị trong một mạng lưới chăm sóc cộng đồng (180 phòng khám lâm sàng ở Mỹ), đó là những BN trong tiền sử THA không kiểm soát hay không điều trị đã được chon lựa. Tổng số BN (n = 106.621) điều trị khởi đầu với nhiều loại FDC; ACE phối hợp với lợi tiểu (47,5%); ARB phối hợp với lợi tiểu (20,3%) lợi tiểu phối hợp với lợi tiểu; ACE phối hợp với CCB (9,7%): chọn bêta phối hợp với lợi tiểu (7%); ARB phối hợp với CCB (1,5%) và ACE phối hợp với CCB (Non dihychopyridene) (1,2%). Điều trị với FDC đã cho thấy kiểm soát HA tốt hơn trong năm đầu tiên khi so với phối hợp thuốc viên riêng rẽ (HR =1,53 so với 1,34) hay với đơn trị liệu.
Phối hợp thuốc liều cố định: Những lợi ích trong cộng đồng bệnh nhân châu Á
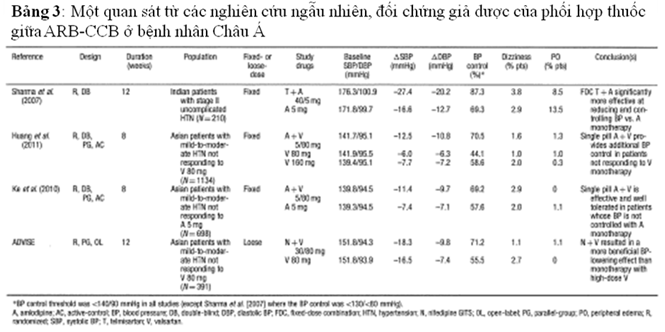
Một số các thử nghiệm phối hợp ARB – CCB đã cho thấy amlodipin phối hợp với ARB hay nifedipin phối hợp với ARB cho thấy hiệu quả trong việc cải thiện kiểm soát HA, và giảm tác dụng phụ phù ngoại biên do CCB trong những BN châu Á (bảng 3)59-62. Mặc dù không so sánh trực tiếp giữa những BN châu Á và BN người da trắng, có những dấu hiệu cho thấy việc kết hợp CCB – ARB có nhiều lợi ích trong những BN không phải là người da trắng. Đánh giá HA nền trong hai nghiên cứu của những BN châu Á riêng biệt thấp (HA trung bình nền =141,7/95,1 nnHg và 139,8/94,5 mmHg) khi so sánh của việc dùng FDC với đơn trị liệu đã quan sát thấy trong nghiên cứu này17,60,61.
Hướng dẫn của Taiwan17 cũng đưa thêm việc theo dõi HA liên tục (BP ambutoring) và theo dõi HA tại nhà liên quan nhiều đến tổn thương cơ quan đích và có mối liên hệ lớn hơn với bệnh tim mạch. Đó là những chứng cứ cho thấy việc kết hợp CCB – ARB có khả năng kiểm soát HA và làm giảm HA trong 24 giờ lớn hơn khi so sánh với đơn trị liệu trong cộng đồng BN châu Á có THA nhẹ đến trung bình61. Trong một nghiên cứu khi so sánh amlodipin 5mg kết hợp với valsartan 80mg với amlodipin 5mg cho thấy HATTh/HATTr trong 24 giờ giảm -7,3/-6,3mmHg (p<0,0001) của FDC so với -0,2/+0,3 mmHg (p<0,05) của amlodipin 5mg61.
Đó là điều thú vị để xem xét các biến chứng và tính dai dẵng của thuốc hạ áp tùy vào các chủng tộc khác nhau (với một loại thuốc là một yếu tố). Những BN Mỹ gốc Phi cho thấy có biến chứng thấp hơn khi sử dụng phối hợp FDC (amlodipin – benazepril) hơn những BN da trắng (55% so với 61%)63. Việc ngưng điều trị và đổi sang một phương thức điều trị khác trong những BN THA mới được điều trị cũng thường thấy ở BN Trung Quốc, và thuốc lợi tiểu có tỷ lệ cao trong việc đổi thuốc so với các nhóm thuốc khác64.
Phối hợp thuốc liều cố định: Hiệu quả kinh tế cao khi so với việc chỉnh liều đơn trị liệu hay phối hợp các loại thuốc riêng rẽ
Vài hướng dẫn cũng đề cập giá cả là lợi ích của việc điều trị THA bằng FDC15,17. Mặc dù phân tích hiệu quả kinh tế của FDC còn ít; một phân tích trong một nghiên cứu đoàn hệ tại Mỹ gần đây đã cho thấy giá trị tổng cộng trung bình cho việc điều trị bằng FDC (amlodipin kết hợp với benazepril) là 4.605 USD so với 8.531 USD khi sử dụng các viên thuốc phối hợp riêng rẽ63. Điều tương tự cũng thấy được trong một nghiên cứu đoàn hệ ở các BN lớn tuổi tại Mỹ (3.179 USD so với 5.236 USD)65. Một phân tích hồi cứu khi sử dụng phối hợp FDC và phối hợp bằng các viên thuốc riêng rẽ tại Anh có ít biến cố tim mạch hơn khi sử dụng FDC, nhưng giá trị điều trị trung bình là (191,49 bảng so với 189,35 bảng trên mỗi bệnh nhân)55.
Phân tích giá trị – hiệu quả của nghiên cứu NICE – COMBI đã cho thấy điều trị phối hợp nifedipin – candesartan có hiệu quả – kinh tế hơn so với việc sử dụng đơn trị liệu chỉnh liều dần66. Những phân tích như vậy cần phải được thực hiện ở một số nước, chẳng hạn như Trung Quốc, đó là nơi mà chi phí điều trị được coi như là một rào cản cho việc tuân thủ điều trị lâu dài.
Vấn đề tiềm năng và giới hạn
Mặc dù rất nhiều các tiêu chí mang lại nhiều lợi ích, người ta lưu ý rằng việc điều trị hạ HA bằng FDC có một số vấn đề vẫn cần được giải quyết. FDC có thể mang tính uyển chuyển kém và đây là yếu tố chính làm giới hạn việc sử dụng trong hướng dẩn điều trị. Việc cung cấp các viên thuốc FDC với nhiều liều khác nhau có thể khắc phục điều này, và bắt đầu sử dụng với liều thấp nhất có hiệu quả là sức mạnh của FDC có thể ngăn chặn bất kỳ vấn đề tiềm năng cũng như khả năng dung nạp. Hiện tượng đường cong J (ví dụ: giảm HATTh tới 120-125 mmHg và HATTr đến 70-75 mmHg có thể gia tăng nguy cơ biến cố mạch vành)15. Điều này có thể giới hạn sự hấp dẫn trong việc sử dụng điều trị phối hợp trong những bệnh nhân THA giai đoạn I. Tuy nhiên, những dữ kiện liên quan đến điều này thì không tồn tại, và những chứng cứ từ các nghiên cứu như nghiên cứu ACTION đã cho thấy không xảy ra điều đó trong việc điều trị phối hợp nifedipin – ARB67. Hơn nữa, những lý lẽ chống lại việc điều trị khởi đầu bằng FDC từ các nghiên cứu cho thấy lợi ích của đơn trị liệu trong một số BN, và liệu pháp bậc thang tiếp tục được các hướng dẫn điều trị khuyến cáo. Một phân tích hậu kiểm (post hoc) của nghiên cứu VALUE đã cho thấy những BN điều trị duy trì bằng đơn trị liệu (n= 7080) tiếp tục có những lợi ích trong việc làm giảm HA và giảm biến cố tim mạch; tỷ lệ tử vong do mọi nguyên nhân là 20,6% so với 29,4/1000 BN – năm trong nhóm không dùng đơn trị liệu68. Sự dùng các thuốc theo bậc thang điều trị chậm hơn cũng có thể giới hạn các biến cố phụ69.
Hơn nữa, đây là những báo cáo không có hệ thống và không dùng phương pháp phân tích gộp, đó chỉ là một số ý kiến về chất lượng và những thành kiến thiên vị. Đó cũng là điều khó khăn để làm những so sánh trực tiếp của FDC với việc phối hợp thuốc các viên thuốc riêng rẽ trừ khi có những chứng cứ trực tiếp từ những nghiên cứu ngẫu nhiên, có kiểm soát và quy mô lớn. Đây là điều còn thiếu những chứng cứ cho thấy việc khởi đầu điều trị với FDC có những lợi ích lớn hơn trong việc làm giảm dự hậu lâm sàng. Dù các chứng cứ còn thiếu, mục đích của bài viết này là xem xét các chứng cứ để hỗ trợ cho việc sử dụng FDC trong khởi đầu điều trị và nhận thấy rằng việc kiểm soát HA có thể được cải thiện.
Chúng ta phải đánh giá lại ngưỡng HA cho việc điều trị phối hợp trong hướng dẫn điều trị hiện nay
Hiện nay, một số nghiên cứu (đã được tổng kết trong bảng 2) đã chỉ ra những lợi có được khi điều trị phối hợp trong những BN có HATTh/HATTr nền dưới ngưỡng hiện hành khuyến cáo cho việc điều trị phối hợp thuốc. Hướng dẫn của hiệp hội tim mạch Đài Loan (TSC)17 công nhận nguy cơ tương đố của THA gây ra biến cố tim mạch thì cao hơn trong những người châu Á hơn người da trắng. Điều này cho thấy rằng với ngưỡng HA tương đương, những BN châu Á có nguy cơ tim mạch cao hơn và điều này đưa ra lý lẽ của việc sử dụng sớm hơn điều trị phối hợp, đặc biệt trong những BN có nhiều yếu tố nguy cơ (YTNC) bệnh tật, chẳng hạn béo phì. Tuy nhiên, hướng dẫn của TSC17 tiếp tục khuyến cáo điều trị phối hợp khi ngưỡng HA>20/10 mmHg trên mục tiêu cần đạt cho cả những bệnh nhân không có YTNC (160-179/100-109 mmHg) và nguy cơ cao (150-159/90-99 mmHg). Điều này là tương tự khuyến cáo hướng dẫn điều trị của Mỹ và Trung Quốc18; trong đó khuyến cáo điều trị phối hợp, bao gồm phối hợp CCB (với ức chế hệ thống Renin angiotensine- RAS; lợi tiểu và chẹn bêta) khi HA≥ 160/90 mmHg hay những BN nguy cơ cao có HA>20/10 mmHg trên mục tiêu điều trị. Tuy nhiên, hướng dẫn điều trị THA cho BN da đen13 công nhận ngưỡng HA thấp hơn cho điều trị phối hợp (>15/10 mmHg) trên mục tiêu cần đạt. Đây là một vùng rõ ràng cần phải nghiên cứu sâu hơn, là một lý do xác đáng để xác định ngưỡng HA mục tiêu cho việc điều trị bằng FDC và chúng ta đã cho phép với câu hỏi – chúng ta sẽ tiếp tục dùng FDC nhiều hơn phối hợp các viên thuốc riêng rẽ, đặc biệt trong những BN châu Á có nhiều YTNC bao gồm cả những YTNC thêm vào?
Thêm vào đó, hướng dẫn CHEP (2012)20 khuyến cáo HATTh<130 mmHg làm giảm nguy cơ đột quỵ (đặc biệt BN có đái tháo đường), HATTh <140 mmHg trong những BN bệnh thận mạn. Sở dĩ có những thay đổi này dựa trên các thử nghiệm gồm các phân tích gộp gần đây cho thấy ngưỡng HA thấp hơn đã không cho thấy làm giảm dự hậu lâm sàng trong những BN bệnh thận mạn70. Tuy nhiên, hướng dẫn TSC17 vẫn giữ nguyên ngưỡng HA mục tiêu <130/80 mmHg cho những BN bệnh thận mạn. Vì vậy, chúng ta có thể cần thảo luận sâu hơn ngưỡng HATTh mục tiêu cho những BN (đặc biệt ở BN châu Á và BN lớn tuổi) có vấn đề với chức năng thận khi chúng ta xem xét dùng FDC.
Cuối cùng, bài báo cũng lưu ý rằng hướng dẫn TSC17 hiện nay khuyến cáo dùng FDC 3 thuốc trong những BN không có YTNC cao có HA≥ 180/100 mmHg hay những BN có YTNC cao có HA ≥170/100 mmHg. Những phát hiện này phần lớn dựa trên những thử nghiệm gần đây đã cho thấy việc làm giảm HATTh khoảng 50mmHg (trên những BN có HATTh ≥180mmHg) và HA kiểm soát nhận được (<140/90 mmHg) là 70,8% sau ba tuần điều trị71,72.
Kết luận
Trong kết luận, hai vấn đề quan trọng được nhấn mạnh: Đầu tiên, có mâu thuẫn giữa việc điều trị tăng HA và kiểm soát HA nhận được; Thứ hai, có một mối liên hệ lớn hơn giữa HA và nguy cơ tim mạch trong những BN châu Á có thể phóng to mâu thuẫn trên. Việc điều trị sớm THA bằng FDC (đặc biệt dùng đầu tay) có thể giúp để giải quyết những mâu thuẩn này. Hầu hết các hướng dẫn đều thừa nhận điều trị phối hợp tốt hơn trong đa số các BN và FDC coi như là một thay thế thuận lợi, cũng như cho thấy việc tuân thủ điều trị tốt hơn khi so sánh điều trị phối hợp các viên thuốc khác nhau.
Việc kiểm soát HA sớm đã nhận được với điều trị THA bằng FDC khi so với các hướng dẫn điều trị thường sử dụng (nghiên cứu STITCH), thậm chí ở mức HA thấp hơn ngưỡng khuyến cáo hiện nay cũng cho phép điều trị phối hợp trong hầu hết các hướng dẫn. Điều trị phối hợp khởi đầu cũng liên quan đến giảm yếu tố tim mạch khi so với đơn trị liệu, và không có sự gia tăng tất cả các biến cố phụ, nhưng làm giảm phù ngoại biên liên quan tác dụng phụ của CCB. Tuy nhiên không có những nghiên cứu sâu rộng xem xét mối liên quan giữa việc kiểm soát HA sớm và cải thiện dự hậu tim mạch trong thời gian dài. Nhưng việc cải thiện kiểm soát HA có thể giúp làm giảm nguy cơ đột quỵ và bệnh thận ở những BN châu Á. Điều trị phối hợp cũng là một lựa chọn có tính hiệu quả-kinh tế, và việc sử dụng các liều khác nhau cũng giúp giải quyết những vấn đề trên một cách uyển chuyển. Hy vọng những hướng dẫn cập nhật trong tương lai sẽ xem xét vai trò hơn nữa việc điều trị THA bằng FDC bằng các dữ kiện sẵn có.
Tài liệu tham khảo










