BS. NGUYỄN THANH HIỀN
BS. TRẦN NGUYỄN THU THỦY
- MỞ ĐẦU:
Nhồi máu cơ tim (NMCT) không có tắc nghẽn động mạch vành (MINOCA: myocardial infarction in the absence of obstructive coronary artery disease) lần đầu tiên được ghi nhận hơn 75 năm trước trong các báo cáo khám nghiệm tử thi mô tả hoại tử cơ tim trong trường hợp không có xơ vữa động mạch vành đáng kể.
Thuật ngữ MINC hoặc MINCA (NMCT với các động mạch vành bình thường: myocardial infarction with normal coronary arteries) ban đầu được đặt ra để mô tả những bệnh nhân (BN) này và sau đó thành MINOCA để bao gồm các BN bị xơ vữa động mạch không đủ nghiêm trọng để gâyảnh hưởng lưu lượng máu. Theo đó, MINOCA ban đầu được xem xét tại thời điểm chụp động mạch như một chẩn đoán sơ bộ cho đến khi có những đánh giá xa hơn để loại trừ các nguyên nhân có thể có khác gây tăng nồng độ troponin. Việc điều trị BN MINOCA sẽ khác nhau tùy thuộc vào nguyên nhân cơ bản, trong đó đánh giá toàn diện nên được thực hiện ở tất cả mọi BN.
Mặc dù có nhiều đánh giá và một tài liệu hiện hành từ Hiệp hội Tim mạch Châu Âu về MINOCA, nhưng trên thực tế, một số bác sĩ vẫn cho rằng việc không có tắc nghẽn mạch vành loại trừ khả năng có NMCT cấp. Ở những BN này chiến lược chẩn đoán và điều trị được thực hiện thường phụ thuộc vào các thực hành lâm sàng không đạt tiêu chuẩn tại địa phương và thay đổi tùy theo nguồn lực của bệnh viện.Hơn nữa, không có sự đồng thuận rõ ràng trong cộng đồng y tế về cách tốt nhất để giải quyết các tình huống trong đó nguồn lực địa phương không cho phép thử nghiệm các xét nghiệm chẩn đoán cao cấp hơn. Cuối cùng, đồng thuận thuận về quản lý y tế dài hạn cho BN mắc MINOCA cònhạn chế (1).
Chính vì vậy, mục đích của bài viết này là cung cấp một định nghĩa chính thức và cập nhật cho thuật ngữ MINOCA được phổ biến rộng rãi (kết hợp định nghĩacủa NMCT cấp từ Định nghĩa Toàn Cầu lần thứ tư của NMCT mới công bố) và cung cấp một qui trình hữu ích về mặt lâm sàng nhằm đánh giá chẩn đoán và điều trị của những BN này.
- DỊCH TỄ HỌC VÀ TIÊN LƯỢNG
Tỷ lệ mắc MINOCA chiếm khoảng 5% – 6% các trường hợp NMCT cấp, thay đổi trong khoảng từ 5% – 15% tùy theo dân số được nghiên cứu. Mặc dù BN mắc MINOCA có thể nhập viện với ECG có hoặc không có đoạn ST chênh lên, những BN này ít có khả năng có thay đổi đoạn ST trên điện tâm đồ và có mức tăng nồng độ troponin ít hơn so với những bn NMCT cấp có MV bị tắc nghẽn (2,3).
Về đặc điểm lâm sàng, BN MINOCA thường trẻ tuổi hơn BN NMCT có tắc nghẽn MV. Trong một báo cáo tổng hợp hệ thống lớn, độ tuổi trung bình của BN mắc MINOCA là 58 tuổi, so với 61 tuổi ở những BN NMCT có tắc nghẽn MV với nữ chiếm đa số (gần 50% dân số MINOCA trong khi chỉ chiếm 25% dân số NMCT có tắc nghẽn MV). Tỷ lệ mắc các yếu tố nguy cơ BMV thông thường và các đặc điểm lâm sàng cũng khác nhau giữa các BN mắc MINOCA so với NMCT có tắc nghẽn MV. BN MINOCA có tỷ lệ rối loạn lipid máu thấp hơn so với các BN NMCT có tắc nghẽn MV. Các yếu tố nguy cơ BMV thông thường khác như tăng huyết áp, đái tháo đường, nghiện thuốc lá và tiền sử gia đình bị NMCTcũng ít gặp hơn ở BN MINOCA (bảng 1) với tỉ lệ tử vong thấp hơn cả trong giai đoạn nằm viện và theo dõi (hình 1) (4,5).
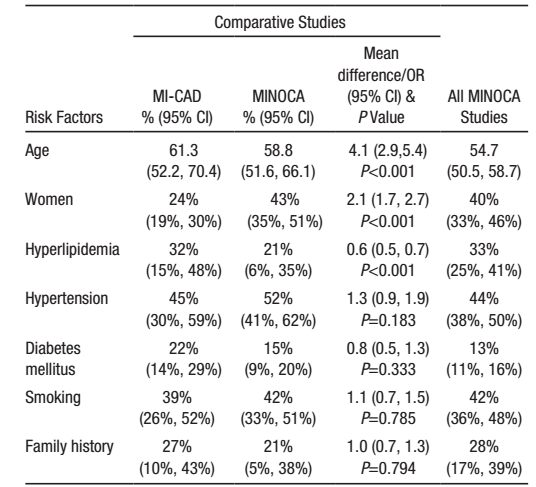
Bảng 1.So sánh đặc điểm tỉ lệ YTNC giữa nhóm MINOCA và NMCT do BMV (4).
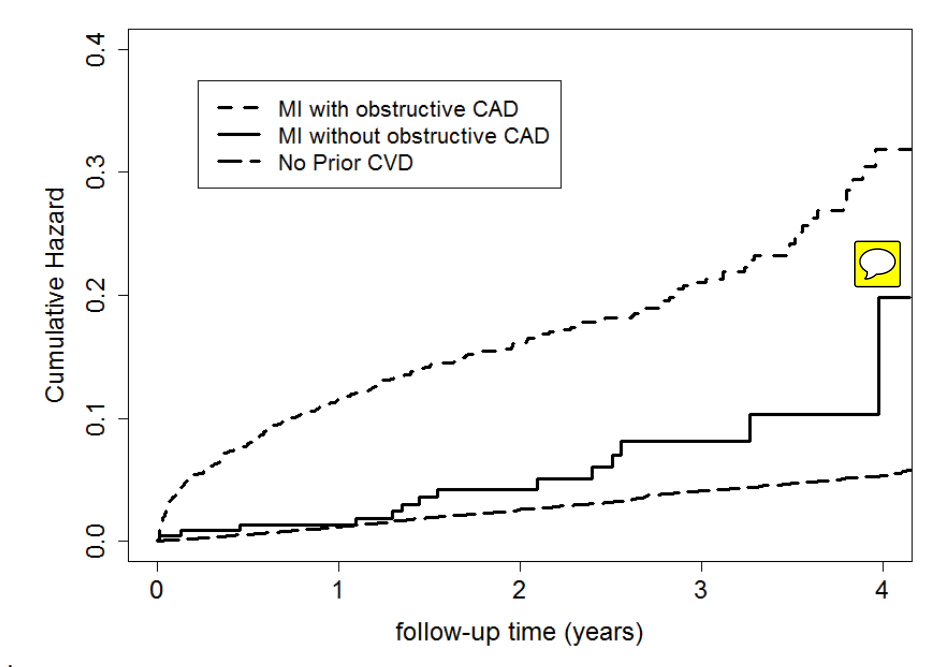
Hình 1. Tỉ lệ tử vong thấp hơn ở BN MINOCA vs BN NMCT do BMV (5).
- ĐỊNH NGHĨA
Các vấn đề chính trong việc định nghĩa MINOCA
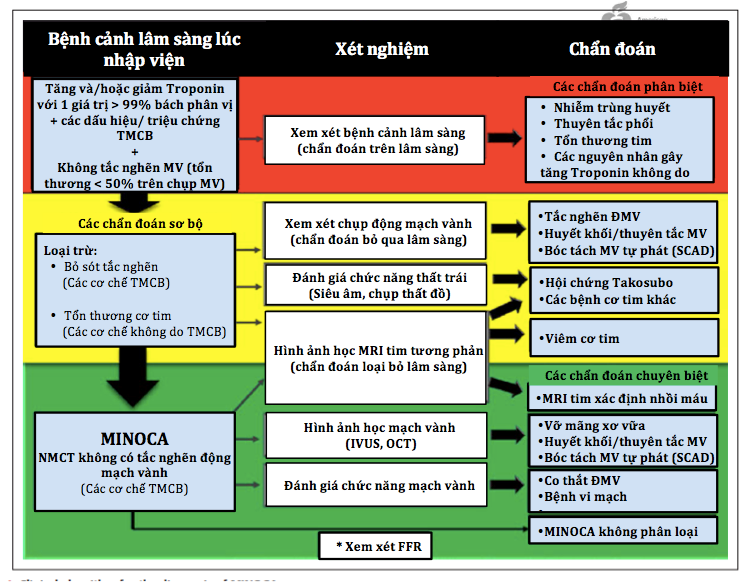
Hiệp hội Tim mạch châu Âu đã đề xuất các tiêu chí MINOCA như sau: (1) Tiêu chí NMCT cấp xác định theo “Định nghĩa Toàn cầu lần thứ ba về NMCT (sau này là lần 4)”; (2) các động mạch vành không tắc nghẽn xác định theo hướng dẫn chụp động mạch vành, là không có tổn thương ≥50% trong một nhánh mạch vành chính; và (3) không có nguyên nhân cụ thể nào khác về mặt lâm sàng có thể là một nguyên nhân thay thế cho tình trạng bệnh cấp tính. Với những điều chỉnh khái niệm về NMCT này, thuật ngữ MINOCA nên được dành riêng cho những BN có TMCB trên lâm sàng. Do đó, trong việc đánh giá BN nghi ngờ NMCT cấp (dựa trên dấu ấn sinh học tim và bằng chứng xác định trên lâm sàng), mặc dù không có tắc nghẽn MV, bắt buộc phải loại trừ (1) những nguyên nhân khác gây tăng troponin (vd nhiễm trùng huyết, thuyên tắcphổi), (2) bệnh tắc nghẽn bị bỏ qua trên lâm sàng (vd tắc hoàn toàn của một tiểu ĐMV nhỏ do sự vỡ mảng xơ vữa hoặc huyết khối, hoặc bỏ qua những ĐMV tắc nghẽn đoạn xa ≥50%) và (3) tổn thương tế bào cơ tim không do cơ chế TMCB gần giống nhồi máu cơ tim (vd viêm cơ tim) (Hình 2). Một khi những vấn đề này đã được xem xét và loại trừ bằng cách sử dụng các phương tiện chẩn đoán có sẵn, việc chẩn đoán MINOCA có thể được thực hiện (Bảng 2) (1,2).
Bảng 2: Tiêu chuẩn chẩn đoán MINOCA (1)
| Chẩn đoán MINOCA trên những bệnh nhân NMCT cấp có đầy đủ các tiêu chuẩn sau đây: |
| 1. Nhồi máu cơ tim cấp (theo tiêu chuẩn “Định nghĩa Toàn cầu lần thứ tư về NMCT”) |
| Tăng hoặc giảm cTn với ít nhất 1 giá trị trên 99% bách phân vị giới hạn trên |
| Và |
| Bẳng chứng lâm sàng kết hợp của nhồi máu cơ tim với ít nhất 1 trong các tiêu chuẩn sau: |
| Các triệu chứng của nhồi máu cơ tim |
| Bằng chứng của TMCB mới trên biến đổi ECG |
| Xuất hiệu sóng Q bệnh lý |
| Bằng chứng hình ảnh học của mất sống còn vùng cơ tim mới hoặc bất thường vận động thành tim mới phù hợp với nguyên nhân TMCB |
| Xác định có huyết khối ĐMV trên chụp ĐMV hoặc giải phẫu tử thi |
| 2. Không có tắc nghẽn động mạch vành trên hình ảnh chụp động mạch vành |
| Xác định không có tắc nghẽn ĐMV trên hình ảnh chụp ĐMV (không có ĐMV nào hẹp ≥ 50%) trong bất kì ĐMV chính nào. |
| Điều này bao gồm tất cả những bệnh nhân có: |
| Động mạch vành bình thường (không hẹp trên chụp ĐMV) |
| Bất thường lòng mạch mức độ nhẹ (các chổ hẹp trên chụp ĐMV < 30%) |
| Tổn thương xơ vữa ĐMV trung bình (hẹp > 30% nhưng < 50%) |
| 3. Không có các chẩn đoán đặc hiệu khác: |
| Các chẩn đoán khác nhưng không giới hạn các nguyên nhân không TMCB bao gồm nhiễm trùng huyết, thuyên tắc phổi và viêm cơ tim |
Ngưỡng hẹp 50% được dùng để định nghĩa cho bệnh mạch vành tắc nghẽn phù hợp với những hướng dẫn trước đây về chụp động mạch vành của Hiệp hội Tim mạch / Trường môn Tim mạch Hoa Kỳ. Hình ảnh học động mạch vành chia làm 3 mức tổn thương: BN có hình động mạch vành bình thường, bất thường lòng mạch tối thiểu (bệnh lý mạch vành<30% hẹp) và những người bị xơ vữa động mạch vành nhẹ đến trung bình (≥30% nhưng <50%). Phân loại tổn thương nàydựa trên những dữ liệu trước đó cho thấy BN bị xơ vữa động mạch nhiều hơn trên chụp động mạch có tiên lượng xấu hơn. Mặc dù có nhiều hạn chế dữ liệu đánh giá vai trò của phân xuất dự trữ lưu lượng mạch vành (FFR) ở BN MINOCA có hẹp mạch vành trung bình, FFR có thể được xem xét trên những BN chọn lọc mắc bệnh tắc nghẽn mạch vành “giới hạn” dựa trên ngoại suytừ dữ liệu ở những BN ổn định cho thấy có tới một phần tư số BN bị hẹp 30% đến 50% có hẹp mạch vành có ý nghĩa về mặt chức năng khi đo bằng FFR.Nếu sử dụng FFR, kết quả FFR> 0,80 mới được xem xét như là một chẩn đoán sơ bộ cho MINOCA (1,6).
- TIẾP CẬN CHẨN ĐOÁN
Trình tự “đèn giao thông” để chẩn đoán MINOCA
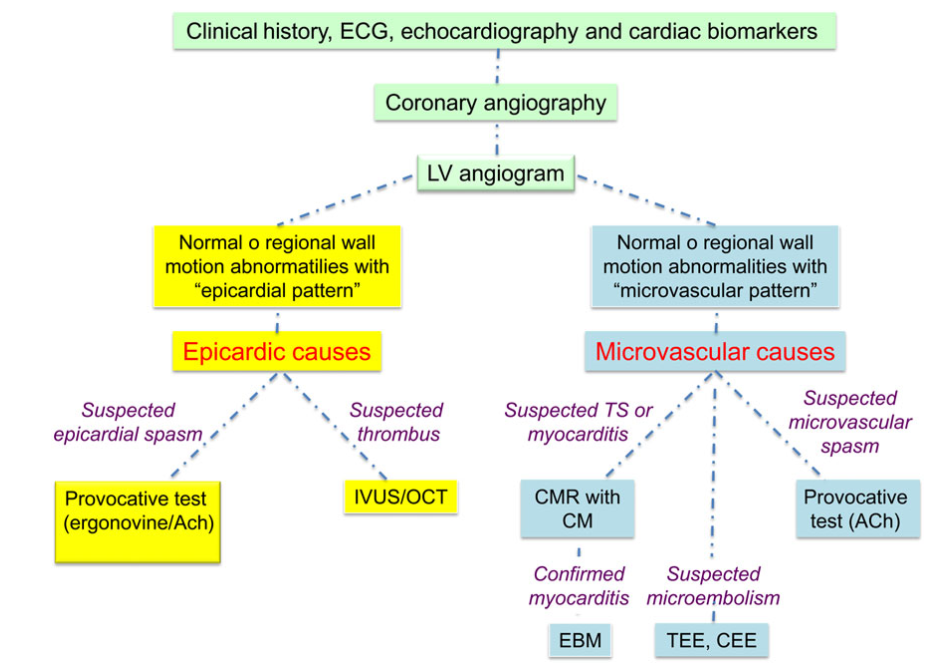
Hình 2 cung cấp qui trình lâm sàng chẩn đoán MINOCA. Đánh giá đầu tiên ở những BN nghi ngờ NMCT cấp không có tắc nghẽn MVbao gồm xem xét cẩn thận bệnh cảnhlâm sàng và loại trừ các nguyên nhân lâm sàng khác gây tổn thương cơ tim khiến chúng tađưa ra chẩn đoán ban đầu NMCT. Nếu xem xét thêm không thấy có khả năng do TMCB cơ tim (phần màu đỏ của hình 2), loại MINOCA và điều trị nguyên nhân đặc hiệu. Nếu sau bước này NMCT cấp vẫn là chẩn đoán lâm sàng được lựa chọn, chúng ta nên loại trừ MV tắc nghẽn có khả năng bị bỏ qua bằng cách xem xét chụp động mạch vành và các xét nghiệm khác để loại trừ các cơ chế không do TMCB trên lâm sàng (phần màu vàng của hình 2). Hình ảnh cộng hưởng từ tim (MRI tim) được khuyến các là một xét nghiệm chính trong MINOCA vì nó có thể loại trừ viêm cơ tim, hội chứng Takotsubo và bệnh cơ tim, cũng như cung cấp xác chẩn hình ảnh học của NMCT. Tuy nhiên, MRI timkhông có sẵn và do đó không thực tế khi đề xuất xét nghiệm này như một bước thiết yếu để chẩn đoán MINOCA. Sau khi loại trừ các chẩn đoán phân biệt, chúng taxem xét đến phần màu xanh lục của hình 2, trong đó chẩn đoán MINOCA hoặc MINOCA được xác nhận bằng MRI tim có thể được thực hiện. Trong các trung tâm chuyên khoa, bác sĩ lâm sàng có thể xem xét các xét nghiệm bổ sung để làm sáng tỏ nguyên nhân cơ bản của MINOCA. Điều quan trọng là phải nhận ra rằng thứ tự của các đánh giá chẩn đoán được khuyến cáo có thể không phải lúc nào cũng tuân theo trình tự được cung cấp. Ví dụMRI tim có thể được thực hiện sau khi chụp động mạch vành (1).
Một số điểm đáng chú ý của qui trình chẩn đoán này là:
- Bệnh cảnh lâm sàng lúc nhập viện: Tình trạng nhập viện ban đầu có thể cung cấp bệnh cảnh lâm sàng rõ ràng cho chẩn đoán (ví dụ tổn thương cơ tim liên quan đến sốc nhiễm trùng) sẽ không được coi là MINOCA, do đó không cần đánh giá chẩn đoán thêm.
- Các xét nghiệm tim mạch: Một số xét nghiệm về tim (vd MRI tim) có thể không có sẵn ở một số trung tâm, do đó chẩn đoán MINOCA có thể cần phải được thực hiện chỉ trên cơ sở lâm sàng và các xét nghiệm khác.
- Động học chẩn đoán: Với các đánh giá thêm, chẩn đoán phân biệt trên lâm sàng có thể thay đổi. Ví dụ, chẩn đoán ban đầu gợi ý hội chứng Takotsubo dựa trên các nghiên cứu hình ảnh thất trái, sau đó có thể thay đổi thành MINOCA nếu MRI tim chứng minh có hoại tử cơ tim. Tương tự, chẩn đoán ban đầu là MINOCA sau đó có thể thay đổi thành viêm cơ tim trên cơ sở phát hiện của MRI tim.
- Hội chứng Takotsubo: Tiêu chuẩn chẩn đoán hội chứng Takotsubo cần có các bất thường của rối loạn vận động vùng thoáng qua, và do đó, ngay từ đầu, chẩn đoán sơ bộ có thể là MINOCA. Định nghĩa Toàn cầu lần thứ tư của nhóm về bệnh NMCT, không coi hội chứng Takotsubo là NMCT, và đã thống nhất phân loại hội chứng Takotsubo là một bệnh lý riêng biệt và nên được xem xét riêng.
- Đánh giá các cơ chế TMCB: Hình ảnh học chụp mạch vành và các xét nghiệm chức năng có thể cung cấp hướng điều trị cho BN MINOCA (vd sử dụng thuốc chẹn kênh canxi trong co thắt mạch vành) nên được sử dụng một cách chọn lọc sau khi cân nhắc lợi ích và rủi ro.
Hình 2: Qui trình lâm sàng chẩn đoán MINOCA (1)
- Bóc tách động mạch vành tự phát (SCAD): Chẩn đoán SCAD thường được thực hiện sau khi xem xét cẩn thận về chụp động mạch vành. Nếu tắc nghẽn MV được ghi nhận, điều này sẽ loại bỏ chẩn đoán MINOCA. Tuy nhiên, đôi khi, SCAD chỉ được xác định sau khi hình ảnh học nội mạch động mạch vành được thực hiện, và do đó, hình ảnh có thể cần thiết để chẩn đoán xác định [chụp cắt lớp kết hợp quang học độ phân giải cao (OCT) hoặc, ở mức độ thấp hơn với siêu âm nội mạch (IVUS)], đặc biệt là trong SCAD phân nhóm II, III (tổn thương lan tỏa dài, trơn láng, không có tắc nghẽn) (hình 3) (7).
Quy trình chẩn đoán xâm lấn thông qua chụp mạch vành và các test thăm dò nêu ở hình 4.
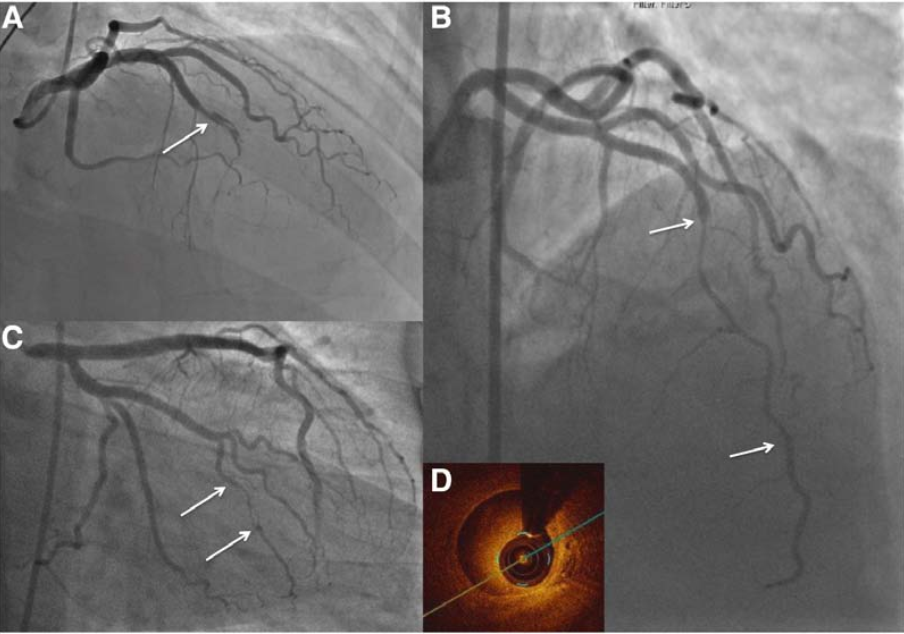
A, SCAD type 1 biểu hiện lòng mạch thấu xạ với chất cản quang lan vào thành động mạch. B SCAD type 2 biểu hiệ hẹp dài lan tỏa LAD (giữa 2 mũi tên). C, SCAD type 3 biểu hiện dễ nhầm với xơ vữa động mạch nhánh marginal (giữa 2 mũi tên), trên OCT khẳng định hiện diện tụ máu trong thành (D)
Hình 3. Phân loại tổn thương SCAD trên chụp mạch vành (7)
 Hình 4. Quy trình chẩn đoán xâm lấn MINOCA (2)
Hình 4. Quy trình chẩn đoán xâm lấn MINOCA (2)
IV. NGUYÊN NHÂN CỦA MINOCA
Nguyên nhân xơ vữa động mạch của hoại tử cơ tim
Vỡ mảng bám
Vỡ mảng bám trong động mạch vành phổ biến ở BN MINOCA (Hình 5).Thuật ngữ vỡ mảng bám bao gồm vỡ, xói mòn và vôi hoámảng xơ vữa. Sự phá vỡ mảng bám có thể kích hoạt sự hình thành huyết khối dẫn đến NMCT cấp thông qua thuyên tắc xa, co thắt mạch vành, hoặc hiếm hơn trong một số trường hợp gây huyết khối hoàn toàn thoáng qua với tiêu huyết khối tự phát. Hình ảnh trên chụp động mạch vành có thể gợi ý sự vỡ mảng bám; ví dụvếtmờ hoặc một khuyết nhỏ. Vỡ mảng bám chỉ có thể được chẩn đoán xác định bằng hình ảnh trong lòng mạch, tốt nhất là với chụp cắt lớp kết hợp quang học độ phân giải cao (OCT) hoặc, ở mức độ thấp hơn với siêu âm nội mạch (IVUS). Chụp cắt lớp mạch vànhthông thường không cung cấp đủ chi tiết mặt trong của lòng mạch.Vỡ mảng bám được định nghĩa là gián đoạn mảng xơ vữa dẫn đến sựtiếp xúc giữa khoang mảng bám và lòng mạch vành. So với xói mòn mảng bám, vỡ mảng bám có mảng xơ vữa nắp mỏng và sự vỡ mảng bám ở các tổn thương không phải động mạch thủ phạm hoặc các động mạch không liên quan đến nhồi máu. Xói mòn mảng bám được định nghĩa là huyết khối tiếp giáp với bề mặt tiếp xúc với lòng mạch của một mảng bám mà không có dấu hiệu vỡ. Xói mòn mảng bám là một thực thể riêng biệt gây ra chủ yếu do xói mòn nội mô, khác với vỡ mảng bám do viêm. Các cơ chế xói mòn mảng bám hiện chưa được xác định rõ ràng nhưng dường như có liên quan đến quá trình tự hủy của các tế bào nội mô và mất tiếp xúc nội mô với lớp ngoại bào bên dưới; quá trình này có thể được thúc đẩy bởi một số tác nhân, chẳng hạn như co thắt mạch vành. Về đánh giá bệnh lý của các trường hợp tử vong đột ngột, xói mòn mảng bám có liên quan đến huyết khối giai đoạn muộn hơn (so với huyết khối sớm là huyết khối <1 ngày tuổi cho vỡ mảng bám) và thuyên tắc xa thường xuyên hơn. Xói mòn mảng bám có thể có một vai trò sinh lý bệnh quan trọng ở những BN MINOCA, bởi vì bằng chứng chụp động mạch trong tắc mạch máu lớn không rõ ràng ở những BN này, và hoại tử cơ tim có thể do thuyên tắc xa. Nốt vôi hóa được xác định dựa trên các tiêu chí hình ảnh OCT là vùng nghèo tín hiệu với các đường giới hạn được phân định kém, nhô ra trong lòng động mạch; nó là nguyên nhân ít gặp nhất của vỡ mảng bám và phổ biến ở những BN lớn tuổi.
Cho đến nay, vỡ và xói mòn mảng xơ vữa chỉ được báo cáo ở những BN bị MINOCA với một số bằng chứng có xơ vữa động mạch trên chụp động mạch; ví dụ bất thường lòng mạch hoặc mảng bám gây hẹp <50%. Các khuyến cáo khuyên chúng ta nên thực hiện các xét nghiệm OCT hoặc IVUS nếu có ở BN MINOCA để khẳng định chẩn đóan và xác định rõ cơ chế tổn thương (1, 8-11).
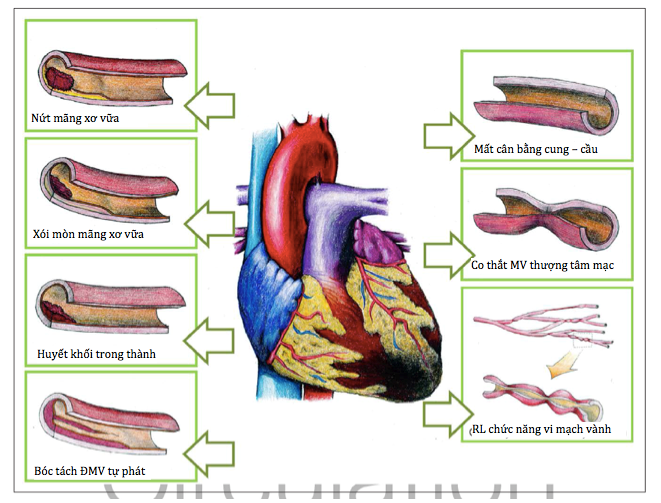
Hình 5:Các nguyên nhân chuyên biệt
Nguyên nhân không gây xơ hóa của hoại tử cơ tim
Co thắt mạch vành ngoại tâm mạc
Co thắt động mạch vành được định nghĩa là sự co mạch mạnh (nghĩa là> 90%) của động mạch vành ngoại tâm mạc dẫn đến lưu lượng máu nuôi cơ tim bị ảnh hưởng. Co thắt mạch vành có thể xảy ra hoặc do đáp ứng với thuốc hoặc độc tố (ví dụcocaine, fluorouracil) dẫn đến sự tăng hoạt động của các cơ trơn mạch máu hoặc tự phát do rối loạn trong trương lực vận mạch. Đau ngực do co thắt mạch vành là một rối loạn lâm sàng biểu hiện bằng đau thắt ngực khi nghỉ có thay đổi động học đoạn ST chênh lên trên ECG do co thắt động mạch vành. Mặc dù rối loạn được mô tả lần đầu tiên bởi Prinzmetal và cộng sự ở những BN có BMV tắc nghẽn, nhưng nó thường được xem xét ở những BN mạch vành không tắc nghẽn. Các đợt co thắt kéo dài cũng có thể dẫn đến MINOCA. Tăng hoạt động cơ trơn mạch máu dường như là một cơ chế sinh lý bệnh chính, với vai trò tương đối của các lớp nội mô và các lớp áo ngoài trong việc điều chỉnh trương lựcco thắt này (đặc biệt liên quan đến các cơ chế gây viêm) tăng nhanh chóng.
Co thắt mạch vành là một nguyên nhân phổ biến của MINOCA.Trong một nghiên cứu, co thắt mạch vành được chẩn đoán ở 46% BN bị MINOCA có thực hiện xét nghiệm kích thích.Co thắt mạch vành thường xảy ra ở BN châu Á hơn so với người da trắng. Trong số các BN mắc MINOCA, xét nghiệm sau khi xuất viện (6 tuần sau NMCT cấp) đối với co thắt mạch vành cho thấy tỷ lệ đau thắt ngực do co thắt mạch vành cao hơn ở bệnh nhân Nhật Bản (81%) và Hàn Quốc (61%) so với người da trắng (15%).
Chẩn đoán đau thắt ngực do co thắt mạch vành thường đòi hỏi phải có bằng chứng về co thắt trênđộng mạch vành (bảng 3). Thuốc sử dụng thường là acetylcholine. Test an toàn và có ý nghĩa tiên lượng (12,13).

Bảng 3. Tiêu chuẩn chẩn đoán co thắt mạch vành (12).
Rối loạn chức năng vi mạch vành
Vi tuần hoàn mạch vành (đường kính <0,5 mm) chiếm khoảng 70% kháng lực mạch vành trong BMV và không dễ dàng thấy được trên hình chụp mạch vành cũng như không thể điều trị bằng phương pháp tái thông mạch.Rối loạn chức năng vi mạch có thểgóp phần vào cơ chế sinh lý bệnh của MINOCA và được chia thành rối loạn chức năng phụ thuộc hoặc không phụ thuộcnội mô (tham khảo thêm bài: Đau ngực vi mạch do bệnh mạch vành không tắc nghẽn: sinh lý bệnh, chẩn đoán và điều trị. Chuyên đề tim mạch học. 2019;Tháng 8).
Tiêu chuẩn cho đau thắt ngực vi mạch bao gồm các BN bị đau ngực do TMCB, động mạch vành không tắc nghẽn và lưu lượng mạch vành bị suy yếu. Lưu lượng mạch vành bị suy yếu được xác định bởi bất kỳ dấu hiệu nào sau đây: (1) dự trữ lưu lượng mạch vành < 2.0 trong đáp ứng với kích thích thuốc giãn mạch adenosine; (2) có bằng chứng của co thắt vi mạch máu được chẩn đoán qua xét nghiệm kích thích gây co thắt MV, BN có biểu hiện nặng ngực và thay đổi kiểu TMCB trên ECG được gây ra khi dùng thuốc kích thích acetylcholine trong trường hợp không có co thắt các động mạch vành thượng tâm mạc hoặc (3) lưu lượng máu mạch vành bị suy yếu, được tính bằng thang điểm TIMI (được biết đến như là hiện tượng máu chảy chậm trong mạch vành, một biểu hiện ghi nhận trên hình ảnh chụp động mạch có thể xảy ra tự phát và đặc trưng bởi sự chậm trễ thấm thuốc tương phản trong động mạch [cần≥ 3 nhịp tim để lấp đầy mạch] khi nghỉ). Các nghiên cứu huyết động học mạch vành cho thấy tăng kháng lựcvi mạch nền ở BN có hiện tượng máu chảy chậm trong mạch vành.Trong thực hành lâm sàng, đánh giá kết hợp co thắt MV thượng tâm mạc và vi mạchnên sử dụng các xét nghiệm kết hợp nếu có sẵn là tốt nhất.
Rối loạn này thường được thấy ở phụ nữ và BN có các yếu tố nguy cơ tim mạch (ví dụ lớn tuổi,đái tháo đường, tăng huyết áp, hút thuốc hoặc rối loạn lipid máu).Cần nhớ MINOCA khác với TMCB có BMV không tắc nghẽn; vì TMCB không tắc nghẽn MV xảy ra ở những BN ổn định không bị NMCT.Có sự chồng chéo nhất định giữa MINOCA và TMCB có BMV không tắc nghẽn. Ví dụ trong số những BN mắc bệnh vi mạch vành, rất ít người có tiền căn NMCT cũ; chỉ có 26 trong số 340 phụ nữ (8%) mắc bệnh vi mạch máu ổn định được chụp MRI tim trong nghiên cứu WISE (Đánh giá Hội chứng Thiếu máu cục bộ ở Phụ nữ) có bằng chứng hình ảnh cộng hưởng từ của sẹo cơ tim.
Rối loạn chức năng vi mạch có thể là một nguyên nhân của TMCB nhưng cũng có thể là một di chứng của tổn thương cơ tim có nguồn gốc TMCB hoặc không do TMCB. Ví dụ một nghiên cứu thực hiện MRI tim gắng sức trên 40 BN nữ bị MINOCA ghi nhận2/3BN có bất thường tái tưới máu, trong đó ngụ ý có sự hiện diện của rối loạn chức năng vi mạch vành. Tuy nhiên, bất thường tưới máu gắng sức cũng được nhìn thấy ở những BN phù cơ tim do bất cứ nguyên nhân gì, bao gồm cả viêm cơ tim. Do đó, thách thức trong việc xác định vai trò của rối loạn chức năng vi mạch trong MINOCA là xác định xem đó là nguyên nhân của NMCT cấp hay chính là hậu quả của nó. Mặc dù đánh giá xâm lấn đối với rối loạn chức năng vi mạch có thể được xem xét ở những BN mắc MINOCA, nhưng nó có thể không kết luận một cách thuyết phục là lý do cho việc khởi phát bệnh cấp tính. Do đó, vai trò của rối loạn chức năng mạch vành trong MINOCA đòi hỏi phải nghiên cứu thêm, với các nghiên cứu tập trung đánh giá vai trò của đau thắt ngực do rối loạn chức năng vi mạch, co thắt vi mạch hoặc hiện tượng chảy chậm trong mạch vành ở những BN này (tham khảo thêm bài: Đau ngực vi mạch do bệnh mạch vành không tắc nghẽn: sinh lý bệnh, chẩn đoán và điều trị. Chuyên đề tim mạch học. 2019;Tháng 8) (1, 14, 15, 16)..
Thuyên tắc / Huyết khối mạch vành
Là tình trạng huyết khối ở vimạch vành hoặc thuyên tắc tới vi mạchdo ly giải một phần của huyết khối trong động mạch vành thượng tâm mạc dẫn đến bệnh mạch vành không tắc nghẽn trên hình ảnh chụp ĐMV. Điều này có thể xảy ra trong tình trạng có hoặc không có tăng đông máu (16,17).
Các rối loạn tăng đông máu dẫn đến huyết khối trong mạch vành có thể được chia thành các nguyên nhân do di truyền và mắc phải. Huyết khối do di truyền phổ biến trong dân số nói chung (ví dụyếu tố V Leiden [trong 5%], tăng yếu tố VIII / von Willebrand [trong 25%]), với tỷ lệ lưu hành khác nhau tuỳ theo chủng tộc/ sắc tộc. Các tình trạng tăng đông mắc phải có thể bao gồm xuất huyết giảm tiểu cầu do huyết khối (TTP), hội chứng rối loạn tự miễn kháng phospholipid, giảm tiểu cầu do heparin (HIT) và suy tuỷ. Trong một đánh giá tổng quan hệ thống kiểm tra việc sử dụng xét nghiệm huyết khối ở BN MINOCA, kết quả cho thấy tỷ lệ yếu tố V Leiden là 12% và 3% BN có kháng protein C hoặc hoạt hóa do thiếu protein C hoặc S. Do đó việc đánh giá tình trạng tăng đông di truyền ở BN MINOCA, đặc biệt là ở phụ nữ trẻ là hợp lý. Điều quan trọng là việc kiểm tra nồng độ các yếu tố đông máu phải được thực hiện sau khi bệnh ở giai đoạn cấp đã được giải quyết và BN nhận thức được những điểm mạnh và hạn chế của các xét nghiệm và hiểu được ý nghĩa của nó đối với các thành viên khác trong gia đình mình. Thử nghiệm chẩn đoán rối loạn đông máu di truyền ở BN nghi ngờ MINOCA tốt nhất là được thực hiện với sự tư vấn của bác sĩ huyết học và có thể bao gồm một số xét nghiệm (ví dụyếu tố V Leiden, prothrombin 20210A, yếu tố VIII, protein C hoạt hoá, protein Shoạt hoá, antithrombin, chất kháng đông máu lupus và một bảng toàn diện về các kháng thể kháng phospholipid) (1, 18).
TTP là một bệnh lý huyết khối vi mạch đặc trưng bởi thiếu máu tán huyết vi mạch và giảm tiểu cầu nặng, và là một nguyên nhân không thường xuyên của MINOCA.Bệnh lý này nên được nghi ngờ trong trường hợp NMCT cấp xảy ra cùng với giảm tiểu cầu và thiếu máu tán huyết, khi có các mảnh của tế bào hồng cầu trên phết tế bào máu ngoại vi.
Hội chứng kháng phospholipid là một rối loạn không đồng nhất được đặc trưng bởi các tự kháng thể chống lại phức hợp protein-phospholipid thúc đẩy tình trạng tăng đông.Chẩn đoán cần có sự hiện diện củahuyết khối hoặc biến chứng thai kỳ cùng với các bất thường trong xét nghiệm (chất kháng đông lupus hoặc xét nghiệm huyết thanh tìm kháng thể kháng phospholipid). Các bất thường trong xét nghiệm phải liên tục xuất hiện cách nhau ít nhất 12 tuần, bởi vì những bất thường thoáng qua không có ý nghĩa lâm sàng. BN thường có huyết khối tĩnh mạch, và nếu là huyết khối động mạch, đột quỵphổ biến gấp 4 lần NMCT cấp (xảy ra ở ≈5% BN).Trong số những BN bị thuyên tắc mạch vành, một nghiên cứu báo cáo 7,5% có hội chứng kháng phospholipid (1,19)
HIT xảy ra khi các kháng thể phát triển chống lại phức hợp yếu tố 4 tiểu cầu -heparin. Bệnh lýphổ biến hơn sau khi BN sử dụng với heparin không phân đoạn so với heparin trọng lượng phân tử thấp và có thể dẫn đến tình trạng tăng đông dữ dội kèm theo huyết khối tĩnh mạch hoặc động mạch, đặc biệt là trong các mạch máu bị mới tác động. Số lượng tiểu cầu không phải lúc nào cũng thấp trong HIT và hiếm khi thấp nghiêm trọng; tiêu chuẩn chẩn đoán cho HIT yêu cầu giảm tới <50% số lượng tiểu cầu trước dùng heparin, vì vậy không phải tất cả BN đều bị giảm tiểu cầu.
Suytủy tăng sinh, chẳng hạn như bệnh đa hồng cầu và tăng sinh tiểu cầu là những bệnh về huyết học đơn dòng hiếm gặp có thể gây ra những biểu hiện thường gặp như huyết khối tĩnh mạch hoặc động mạch.
Bóc tách động mạch vành tự phát (SCAD)
Bóc tách ĐMV tự phát là một cơ chế bệnh học không do xơ vữa tương đối hiếm gặp của NMCT cấp; tuy nhiên, đây là nguyên nhân phổ biến của NMCT cấp ở phụ nữ <50 tuổi. Mặc dù hầu hết BN bị bóc tách ĐMV tự phát có tắc nghẽn dòng chảy, đôi khi các động mạch vành có thể bình thường hoặc gần như bình thường do sự giảm dần sự trơn láng của mạch vành, và do đó, điều này nên được coi là nguyên nhân có thể gây ra MINOCA. Với việc sử dụng hình ảnh chụp ĐMV ngày càng nhiều hơn, bệnh lý bóc tách ĐMV tự phát không gây tắc nghẽn MV sẽ ngày càng được công nhận là nguyên nhân của MINOCA.
Tắc nghẽn dòng máu trong mạch vành ở bệnh bóc tách ĐMV tự phátlà do phân tách của các lớp trung mạc và lớp áo ngoài thành mạch dẫn đến tụ máu trong thành mạch lồi vào trong lòng mạch.Nó có thể xảy ra trong một hoặc nhiều nhánh mạch vành.Cơ chế chính xác của bóc tách ĐMV tự phátchưa được biết rõ, và nguồn gốc bóc tách (nội mạc hay trung mạc) vẫn còn gây tranhcãi.Bóc tách ĐMV tự phát có thể là biểu hiện của một bệnh lý của thành mạch tiềm ẩn sẵn có kết hợp với một tác nhân gây tăng áp lực có liên quan đến tăng nồng độ catecholamine, căng thẳng cảm xúc, hoạt động thể lực gắng sức, và các thuốc tăng giao cảm.Mối liên quan mạnh mẽ giữa bệnh bóc tách ĐMV tự phát và các bệnh mạch máu khác (ví dụ loạn sản sợi cơ) ủnghộ cho giả thuyết này. Các báo cáo ban đầu liên quan đến tỷ lệ bóc tách ĐMV tự phát với thai kỳ, trong đó bệnh lý được phát hiện xảy ra trước sinh, sớm sau sinh và muộn sau sinh. Tỷ lệ mắc bóc tách ĐMV tự phát chính xác vẫn còn chưa rõ.
Bóc tách ĐMV tự phát nên được nghĩ đến ở những phụ nữ trẻ có hội chứng MV cấp hoặc đột tử do tim. Chụp động mạch vành có thể thấy các hình ảnh thay đổi từ một động mạch vành gần như bình thường, đến thành động mạch nhuộm thuốc tương phản với nhiều lòng mạch bắtphóng xạ khác nhau hoặc hẹp lan tỏa với mức độ nghiêm trọng khác nhau, bao gồm hẹp <50%. Hình ảnh đặc trưng khác bao gồm động mạch ngoằn nghèo hìnhxoắnốc và nhiều động mạch ngoằn nghèo đối xứng. Để chẩn đoán xác định, nên sử dụng xét nghiệm hình ảnh nội mạch như IVUShoặc OCT (tốt hơn) chứng minh có thiếu các mảng xơ vữa động mạch đáng kể và sự hiện diện của bóc tách và tụ máu trong thành mạch (20, 21,22).
Mất cân bằng cung-cầu
Định nghĩa Toàn cầu lần thứ tư về nhồi máu cơ tim (2018) mô tả NMCT type 2 là bệnh lý thứ phát được gây ra bởi sự mất cân bằng TMCB. Đây là phân loại không đồng nhất bao gồm nhiều cơ chế sinh lý bệnh được đề cậptrước đây (ví dụ co thắt mạch vành, huyết khối) và các tình trạng toàn thân khác dẫn đến sự mất cân bằnggiữa cung và cầu (ví dụ nhịp tim nhanh, thiếu máu, tụt huyết áp, nhiễm độc giáp). Chẩn đoán NMCT type 2, trái ngược với tổn thương cơ tim, đòi hỏi các bằng chứng xác thực khác (Bảng 2), gồm các triệu chứng hoặc dấu hiệu TMCB và tăng hoặc giảm nồng độ troponin. Sự hiện diện của BMV là không cần thiết cho chẩn đoán. Chẩn đoán này không nên được đưa ra một cách dễ dàng cho tất cả các BN có nồng độ troponin tăng cao trong tình trạng hạ huyết áp hoặc nhịp tim nhanh mà không có phát hiện nào khác cho thấy có TMCT cơ tim (tham khảo thêm bài: Nhồi máu cơ tim Type 2: Sinh bệnh và những lưu ý trong chẩn đoán. Chuyên đề tim mạch học. 2017;Tháng 2, và bài: đặc điểm lâm sàng và tiếp cận điều trị nhồi máu cơ tim type 2) (23-27).
VI. CHIẾN LƯỢC ĐIỀU TRỊ
Việc điều trị NMCT cấp có BMV tắc nghẽn đã được thiết lập tốt, với các hướng dẫn dựa trên bằng chứng chi tiết cho cả NMCT có và không có đoạn ST chênh lên. Ngược lại, các dữ liệu dựa trên bằng chứngđiều trị MINOCA còn hạn chế, không có thử nghiệm lâm sàng ngẫu nhiên có đối chứng nào được thực hiện cho đến nay. Với những hạn chế này, điều quan trọng là xác định chiến lược chăm sóc cho BN mắc MINOCA, bao gồm xem xét cẩn thận các điều sau: (1) chăm sóc hỗ trợ cấp cứu; (2) một phương pháp tiếp cận chẩn đoán để đánh giá BN; (3) các liệu pháp bảo vệ tim mạch không phân biệt nguyên nhân gây ra MINOCA; và (4) điều trị nguyên nhân. Tóm tắt biện pháp chẩn đoán và điều trị nêu ở bảng 4 (1).
Chăm sóc hỗ trợ cấp cứu
Một số lượng lớn BN MINOCA có thể đòi hỏi cần điều trị cấp cứu cho chứng rối loạn nhịp tim đe dọa tính mạng hoặc sốc tim.Mặc dù tái thông mạch là một liệu pháp nền tảng cho NMCT cấp có tắc nghẽn MV, nhưng nó không phải là một lựa chọn điều trị ở BN MINOCA. Do đó, bác sĩ lâm sàng phải luôn luôn xem xét các nguyên nhân có thể gây ra cho MINOCA, đặc biệt là trong tình trạng nhập viện ban đầu và ngay lập tức nghĩ đến cơ chế chính chịu trách nhiệm cho tình trạng BN bị tổn thương, Ví dụ trong trường hợp rối loạn nhịp thất do hậu quả của co thắt MV kéo dài, thuốc giãn mạch vành là phương pháp điều trị lựa chọn và nên được bắt đầu ngay (1).
Tiếp cận chẩn đoán
Chẩn đoán MINOCA nên được coi là một chẩn đoán sơ bộ để làm sáng tỏ nguyên nhân cơ bản của tình trạng lâm sàng lúc nhập viện.Điều này cần phải được thực hiện ở 2 cấp độ, để (1) loại trừ các rối loạn gây NMCT cấp và (2) xác định nguyên nhân cơ bản chịu trách nhiệm về MINOCA(Bảng 4) (1,2,6)
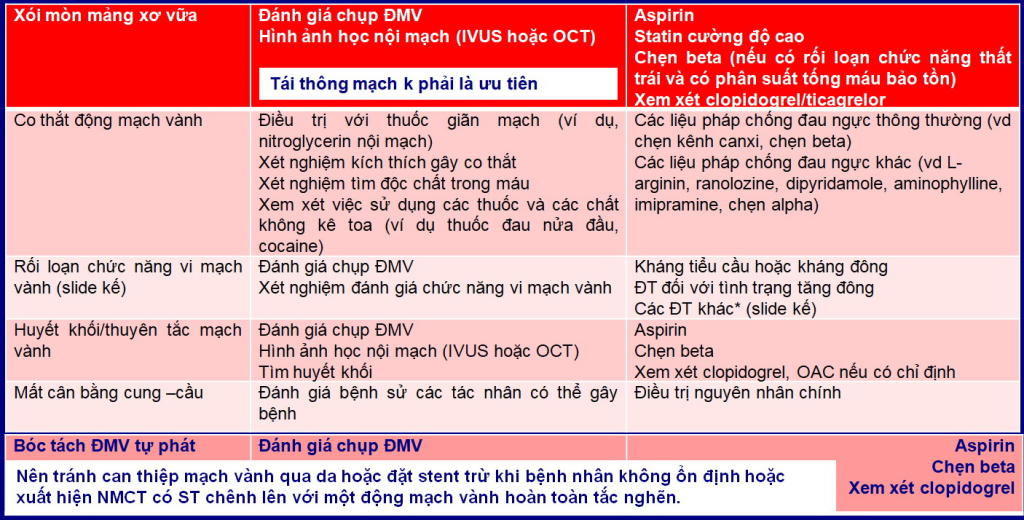
Bảng 4: Tóm tắt biện pháp chẩn đoán và điều trị MINOCA (1).
Điều trị bảo vệ tim mạch
Tất cả các BN bị NMCT cấp có BMV (NMCT có hay không có ST chênh lên) đều cần điều trị dự phòng thứ phát,bao gồm các loại thuốc bảo vệ tim mạch thông thường (thuốc chống kết tập tiểu cầu kép, statin, thuốc ức chế men chuyển/ thuốc ức chế thụ thể angiotensin [ARBs] và thuốc chẹn beta), điều chỉnh yếu tố nguy cơ bằng liệu pháp điều trị tim mạch.Các liệu pháp phòng ngừa thứ phát chủ yếu nhắm vào quá trình xơ vữa động mạch. Tuy nhiên, ở BN MINOCA, gánh nặng xơ vữa động mạch giảm hoặc tối thiểu, điều này đặt ra câu hỏi về giá trị sử dụng thường quy của một số phương pháp điều trị này. Do đó, những liệu pháp này nên được xem xét trên cơ sở cá nhân hoá ở những BN mắc MINOCA. Ví dụ điều trị kháng tiểu cầu và statin được khuyến cáo mạnh mẽ cho những bệnh nhân MINOCA bị nứt mảng xơ vữa (NMCT type 1), nhưng việc sử dụng thường quy của những thuốc này ở NMCT type 2 là không chắc chắn và có thể chống chỉ định (ví dụ sử dụng thuốc chẹn beta ở bệnh nhân bị co thắt mạch vành).
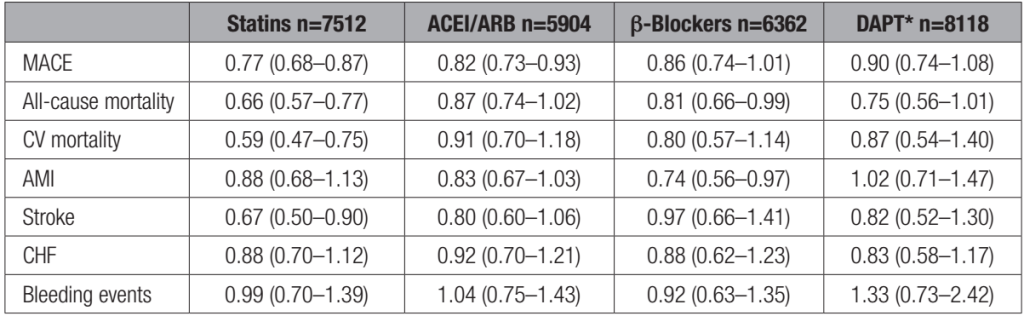
Để giải quyết vấn đề này, Lindahl và cộng sự đã tiến hành phân tích xu hướng điều trị của 9138 BN bị MINOCA tham gia vào nghiên cứu sổ bộ SWEDEHEART (Hệ thống trang thông tin cải thiện và phát triểnchăm sóc y tế dựa trên bằng chứng trong bệnh tim mạch điều trị theo khuyến cáo củaThuỵ Điển)đánh giá mối quan hệ giữa điều trị bằng (1) statin, (2) thuốc ACEI/ ARBs, (3) thuốc chẹn beta, (4) liệu pháp kháng tiểu cầu kép với số liệu tử vong do mọi nguyên nhân hoặc nhập viện do tái nhồi máu, suy tim hoặc đột quỵ. Sau trung bình 4,1 nămtheo dõi, tỷ lệ biến cố thấp hơn đáng kể liên quan đến việc sử dụng statin (tỷ số nguy cơ 0,77 [KTC 95% 0,68 – 0,87]) và thuốc ACEI/ARB (tỷ số nguy cơ 0,82 [KTC95 % 0,73 – 0,93]) và xu hướng tỷ lệ biến cố thấp hơn khi sử dụng các thuốc chẹn beta (tỷ số nguy cơ 0,86 [KTC95% 0,74 – 1,01]). Việc sử dụng các thuốc chống kết tập tiểu cầu kép không liên quan đến tỷ lệ biến cố thấp hơn (tỷ số nguy cơ 0,90 [KTC 95% 0,74 – 1,08]) (bảng 5). Các kết quả từ phân tích hồi cứu này cung cấp một sốbằng chứng ủnghộ cho việc sử dụng các liệu pháp bảo vệ tim mạch (trừ các thuốc chống kết tập tiểu cầu kép) ở BN MINOCA, trong lúc chúng ta chờ kết quả từ các thử nghiệm ngẫu nhiên có đối chứng trước khi đưa ra bất kỳ khuyến cáo mạnh mẽ nào. Lưu ý, BN MINOCA có bất kỳ bằng chứng nào về xơ vữa động mạch, các yếu tố nguy cơ BMV có thể thay đổi (như hút thuốc, tăng huyết áp, đái tháo đường và tăng lipid máu) nên được điều trị tích cực (28,29).
Bảng 5. Hiệu quả các thuốc bảo vệ tim mạch trong MINOCA.
Liệu pháp điều trị nguyên nhân
Nứt vỡ mảng xơ vữa
MINOCA do rối loạn mảng xơ vữa nên được chỉ định điều trị bảo vệ tim mạch theo hướng dẫn của NMCT cấp, với aspirin là liệu pháp chính ban đầu vì cơ chế bệnh sinh tương tự như NMCT cấp có BMV.Điều trị nên giống nhau đối với vỡ và xói mòn mảng bám, vì không có sự khác biệt nào được thực hiện giữa các thể bệnh này trong các hướng dẫn NMCT của Hiệp hội Tim mạch Hoa Kỳ/ Trường môn Tim mạch Hoa Kỳ. Tái thông mạch vành bằng stent không phải là biện pháp thường xuyên và ngay lập tức (1, 8, 9).
Co thắt mạch vành thượng tâm mạc
Thuốc chẹn kênh canxi là liệu pháp điều trị nền tảng cho BN bị co thắt mạch vành, thuốc có khả năng ngăn chặn khởi phát đau thắt ngực ở BN đau ngực do co thắt mạch vành, và bằng chứng cho thấy không dùng thuốc làmột yếu tố quyết định độc lập của các biến cố tim mạch trong đau thắt ngực do co thắt mạch vành. Với những BN kháng trị, phối hợp thêm với nitrat. Các thuốc khác cho thấy làm giảm co thắt mạch vành hiệu quả bao gồm nicorandil (chất mở kênh kali cũng có đặc tính của nhóm nitrat) và cilostazol (chất ức chế phosphodiesterase 3) (1, 23).
Rối loạn chức năng vi mạch vành
Kiểm soát rối loạn chức năng vi mạch vành bị hạn chế, vì các phương pháp điều trị tái thông mạch vành không phải là một lựa chọn, và nhiều loại thuốc giãn mạch chống đau ngực thông thường ít hiệu quả trên vi mạch hơn so với trên các mạch máu lớn. Hơn nữa, các cơ chế chịu trách nhiệm về rối loạn chức năng vi mạch khác nhau giữa các BN. Trong số các phương pháp điều trị chống đau ngực thông thường, thuốc chẹn kênh canxi và thuốc chẹn beta đã được chứng minh là có lợi trong việc giảm bớt các triệu chứng, trong khi nitrat lại kém hiệu quả. Ngoài ra, một số thử nghiệm ngẫu nhiên có đối chứng nhỏ đã chứng minh hiệu quả của một loạt các phương pháp điều trị chống đau ngực khác, các thuốc này mang lại lợi ích bằng cách cải thiện chức năng nội mô (ví dụ L-arginine, statin, enalapril) hoặc thúc đẩy sự giãn mạch của vi mạch (dipyridamole, ranolazine) hoặc thông qua một tác dụng giảm đau nội tạng (imipramine, aminophylline). Tuy nhiên cần nghiên cứu thêm (1, 15).
Thuyên tắc/Huyết khối mạch vành
Câu hỏi được đặt ralà liệu các phương pháp điều trị chống đông máu hoặc chống kết tập tiểu cầu suốt đời có hợp lý ở những BN MINOCA có bằng chứng về tắc mạch / huyết khối.Điều này đòi hỏi nghiên cứu chi tiết hơn.Huyết khối mạch vành thường được điều trị bằng liệu pháp chống huyết khối và đôi khi là liệu pháp chống kết tập tiểu cầu. Một số điều kiện yêu cầu điều trị bổ sung; ví dụ, TTP được điều trị bằng truyền dịch huyết tương được hỗ trợ bởi apheresis để cho phép trao đổi huyết tương, cùng với các liệu pháp bổ trợ bao gồm steroid và rituximab. Điều này đã dẫn đến tỷ lệ sống sót tăng lên rõ rệt cho BN mắc TTP. BN bị HIT nên tránh tiếp xúc sau đó với các phân tử heparin. Do sự phức tạp của các tình trạng được mô tả trên, BN có rối loạn đông máu nên hội chẩn với BS huyết học (1, 16,17)
Bóc tách động mạch vành tự phát
Hiện tại chưa có nghiên cứu tiến cứu ngẫu nhiên nào đề cập đến việc điều trị bóc tách ĐMV tự phát trong giai đoạn cấp tính hoặc sau khi dùng thuốc. Trong giai đoạn cấp tính, nên tránh can thiệp mạch vành qua da hoặc đặt stent trừ khi BN không ổn định hoặc xuất hiện NMCT có ST chênh lên với một động mạch vành hoàn toàn tắc nghẽn. Những BN này thường được điều trị bằng thuốc chẹn beta và aspirin.Việc sử dụng thuốc chống đông máu và liệu pháp kháng tiểu cầu kép vẫn còn gây tranhcãi.Những thuốc này về mặt lý thuyết làm tăng nguy cơ chảy máu và lan rộng của khối máu tụ / bóc tách. Ngược lại, một số nhà nghiên cứu cho rằng vết rách sâu ở một số BN bóc tách ĐMV tự phát có thể là tình trạng dẫn đến huyết khối và việc sử dụng thuốc ức chế P2Y12 mạnh vừa phải như clopidogrel có thể hợp lý. Ngoài ra, việc sử dụng các thuốc bảo vệ tim mạch khác nên được cá nhân hóa dựa trên các yếu tố nguy cơ cụ thể của BN và tình trạng bất thường của tâm thất trái (ví dụ giảm động các thành tim, bằng chứng trên MRI tim, giảm phân suất tống máu).Mặc dù không được chứng minh trong các nghiên cứu kéo dài, một số chuyên gia khuyên rằng BN nên tránh tập thể dục gắng sức và mang thai trong tương lai (1, 21,22).
Mất cân bằng cung-cầu
Điều trị MINOCA gây ra bởi sự mất cân bằng giữa cung và cầu sẽ chủ yếu tập trung vào việc điều trị hoặc đảo ngược nguyên nhân khởi phát. Các liệu pháp bảo vệ tim mạch bổ sung nên được cá nhân hóa cho từng tình trạng lâm sàng của bệnh nhân (tham khảo thêm bài: Nhồi máu cơ tim Type 2: Sinh bệnh và những lưu ý trong chẩn đoán. Chuyên đề tim mạch học. 2017;Tháng 2. Và bài: đặc điểm lâm sàng và tiếp cận điều trị nhồi máu cơ tim type 2) (26,27)
- TIÊN LƯỢNG
Tiên lượng của những BN nhập viện vì MINOCA phụ thuộc vào nguyên nhân cơ bản và hiện đang được tiến hành nghiên cứu.Hầu hết các nghiên cứu đã chỉ ra rằng BN MINOCA có kết quả tốt hơn so với những BN NMCT cấp có BMV.Tuy nhiên, kết quả này không nhất quán trong số tất cả các báo cáo và rất cần đánh giá thêm (1).
KẾT LUẬN
MINOCA là một chẩn đoán lâm sàng khác biệt với nhiều nguyên nhân sinh lý bệnh khác nhau.Điều cần thiết là các BS nên quen thuộc với hội chứng này để BN được xác định và điều trị thích hợp. Một chẩn đoán sơ bộ của MINOCA chỉ nên được xem xét ở những BN xác định có NMCT (được định nghĩa theo Định nghĩa toàn cầu lần thứ tư của bệnh nhồi máu cơ tim), không có tắc nghẽn ĐMV trên hình ảnh chụp ĐMV và không có tình trạng lâm sàng nào khác dẫn đến tổn thương cơ tim không do TMCB. Tối ưu hoá đánh giá cho BN được chẩn đoán MINOCA, sau khi loại trừ các nguyên nhân khác gây tăng troponin, nên nhằm mục đích xác định nguyên nhân cụ thể cho từng BN để có thể sử dụng các liệu pháp điều trị nguyên nhân. Chúng tôi hyvọng rằng bài viết sẽ giúp hiểu rõ hơn về tỷ lệ lưu hành bệnh và điều trị các tình trạng khác nhau dẫn đến MINOCA và cải thiện kết cục lâm sàng.
Tài liệu tham khảo:
- Tamis-Holland. EJ et al: Contemporary Diagnosis and Management of Patients With Myocardial Infarction in the Absence of Obstructive Coronary Artery Disease. A Scientifc Statement From the American Heart Association. 2019;139:00–00. DOI: 10.1161/CIR.0000000000000670
- JH et al: The What, When, Who, Why, How and Where of Myocardial Infarction With Non-Obstructive Coronary Arteries (MINOCA). Circ J 2016; 80: 11–16
- S et al: Systematic Review of Patients Presenting With Suspected Myocardial Infarction and Nonobstructive Coronary Arteries . Circulation. 2015;131:861-870
- B et al: Presentation, Clinical Profile, and Prognosis of Young Patients With
Myocardial Infarction With Nonobstructive Coronary Arteries (MINOCA): Results From the VIRGO Study. J Am Heart Assoc. 2018;7: e009174. DOI: 10.1161/JAHA.118.009174. - PR et al: Myocardial Infarction Without Obstructive Coronary Artery Disease is Not a Benign Condition (ANZACS-QI 10). Heart, Lung and Circulation http://dx.doi.org/10.1016/j.hlc.2017.02.023
- JH: Assessing patients with myocardial infarction and nonobstructed coronary arteries (MINOCA) . Journal of Internal Medicine, 2013, 273; 182–185
- Haibo Jia Optical Coherence Tomography Guidance in Management of
Acute Coronary Syndrome Caused by Plaque Erosion . Circ J 2018; 82: 302–308 - J et al: Clinical update-Acute myocardial infarction with no obstructive
coronary atherosclerosis: mechanisms and management. European Heart Journal (2015) 36, 475–481 - White .SJ et al: Endothelial erosion of plaques as a substrate for coronary thrombosis. Thromb Haemost 2016; 115: 509–519
- Libby .P et al: Reassessing the Mechanisms of Acute Coronary Syndromes The “Vulnerable Plaque” and Superfcial Erosion. Circ Res. 2019;124:150-160
- Niccoli . G et al: 2019;139:00–00. DOI: 10.1161/CIR.0000000000000670
- Beltrame . JH et al: International standardization of diagnostic criteria for vasospastic angina. European Heart Journal doi:10.1093/eurheartj/ehv351. 2015
- Montone . RA et al:Patients with acute myocardial infarction and non-obstructive coronary arteries: safety and prognostic relevance of invasive coronary provocative tests . European Heart Journal (2017) 0, 1–9
- P et al: International standardization of diagnostic criteria for
microvascular angina. Int J Cardiol (2017), https:// doi.org/10.1016/j.ijcard.2017.08.068. - Nguyễn Thanh Hiền và CS: Đau ngực vi mạch do bệnh mạch vành không tắc nghẽn: sinh lý bệnh, chẩn đoán và điều trị. Chuyên đề tim mạch học. 2019;Tháng 8
- Schwartz .RS et al: Microemboli and Microvascular Obstruction in Acute
Coronary Thrombosis and Sudden Coronary Death Relation to Epicardial Plaque Histopathology. J Am Coll Cardiol 2009;54: 2167–73. - M et al: Coronary Embolism Among ST-Segment–Elevation Myocardial Infarction Patients- Mechanisms and Management. Circ Cardiovasc Interv. 2018;11:e005587. DOI: 10.1161/CIRCINTERVENTIONS.117.005587.
- PM et al:The association of factor V Leiden with myocardial infarction is replicated in 1880 patients with premature disease Journal of Thrombosis and Haemostasis,2010, 8: 2116–2121
- Cervera .R: Antiphospholipid syndrome. Thrombosis Research 151, Suppl. 1 (2017) S43–S47.
- J et al: Spontaneous Coronary Artery Dissection: Association With Predisposing Arteriopathies and Precipitating Stressors and Cardiovascular Outcomes. Circ Cardiovasc Interv. 2014;7:645-655
- MS et al: Spontaneous Coronary Artery Dissection Associated With Pregnancy. J Am Coll Cardiol 2017;70:426–35)
- SN et al: Spontaneous Coronary Artery Dissection. Current State of the Science
A Scientifc Statement From the American Heart Association. Circulation. 2018;137:00–00. DOI: 10.1161/CIR.0000000000000564 - L: Classification of Myocardial Infarction: Frequency and Features of Type 2 Myocardial Infarction. The American Journal of Medicine (2013) 126, 789-797
- KS: Universal Classification System Type of Incident Myocardial Infarction in Patients With Stable Atherosclerosis: Observations From Thrombin Receptor Antagonist in Secondary Prevention of Atherothrombotic Ischemic Events (TRA 2°P)-TIMI 50 J Am Heart Assoc. 2016;5:
- BRAUNWALD’S HEART DISEASE A TEXTBOOK OF CARDIOVASCULAR MEDICINE. 2018: 1158
- Ng Thanh Hiền và CS: Nhồi máu cơ tim Type 2: Sinh bệnh và những lưu ý trong chẩn đoán. Chuyên đề tim mạch học. 2017;Tháng 2
- Nguyễn Thanh Hiền & Thượng Thanh Phương: Đặc điểm lâm sàng và tiếp cận điều trị nhồi máu cơ tim type 2. Chuyên đề tim mạch học. 2017
- B et al: Medical Therapy for Secondary Prevention and Long-Term Outcome in Patients With Myocardial Infarction With Nonobstructive Coronary Artery Disease .Circulation. 2017;135:1481–1489
- Merz . CNB et al: Ischemia and No Obstructive Coronary Artery Disease (INOCA)-Developing Evidence-Based Therapies and Research Agenda for the Next
Decade . 2017;135:1075–1092.







