Zachariah a, D. Stevens b, G. Sidorowicz b, C. Spooner b, N. Rowell c, J. Taylor d, R. Kay e, M.S. Salek f, P.R. Kalra a, thay mặt cho các nhà điều tra nghiên cứu LIVE:LIFE
a Portsmouth Hospitals NHS Trust, Portsmouth, UK
b Medical Affairs Department, Servier Laboratories, UK
c South Tees Hospitals NHS Foundation Trust, UK
d Glasgow Royal Infirmary, UK
e School of Pharmacy and Pharmaceutical Sciences, Cardiff University, UK
f School of Life and Medical Sciences, University of Hertfordshire, Hatfield, UK
Người dịch: ThS.BS. NGUYỄN MINH KHA
Giảng viên Bộ môn Nội Tổng quát Đại học Y dược Tp.HCM
Hiệu đính: TS.BS. HOÀNG VĂN SỸ
Chủ nhiệm Bộ môn Nội Đại học Y Dược Tp.HCM
TÓM TẮT
Mục tiêu: LIVE:LIFE là một nghiên cứu đoàn hệ, quan sát tiến cứu, nhãn mở, đa trung tâm đánh giá chất lượng cuộc sống liên quan sức khỏe (HRQoL) ở bệnh nhân lớn tuổi bị suy tim mạn được theo dõi sau khi khởi trị với ivabradine. Kết cục chính là sự thay đổi thang điểm Minnesota Living with Heart Failure Questionnaire (MLWHFQ) sau 6 tháng.
Phương pháp và kết quả: Gồm các bệnh nhân ≥ 70 tuổi với chẩn đoán suy tim mạn, được khởi trị ivabradine theo chỉ định được cấp phép của thuốc. Dữ liệu về đặc điểm dân số, tình trạng lâm sàng và HRQoL (MLWHFQ, SF-12) được thu thập ở các thời điểm ban đầu (V1), 2 tháng (V2) và 6 tháng (V3). Trong khoảng hơn 14 tháng, có 240 bệnh nhân được thu nhận vào nghiên cứu từ 44 trung tâm tại Anh. 99 bệnh nhân (41%) là nữ, 28% số bệnh nhân ≥ 80 tuổi. Nguyên nhân suy tim bao gồm bệnh tim thiếu máu cục bộ ở 152 bệnh nhân (63%), 59% bệnh nhân được chẩn đoán suy tim mạn trong vòng 2 năm, 52% bệnh nhân có phân độ NYHA III và 57% bệnh nhân có phân suất tống máu thất trái < 35%, 57% bệnh nhân được điều trị với chẹn beta. Bệnh nhân có nhiều bệnh đồng mắc (144 (60%) có tăng huyết áp, 105 (44%) có hen/COPD, 80 (33%) có đái tháo đường) và số thuốc trung bình uống trong ngày là 9 ± 3 loại. Tần số tim lúc nghỉ là 83 lần/phút ở thời điểm ban đầu và giảm đi 13 lần/phút tại thời điểm 6 tháng. Trong những bệnh nhân hoàn thành tất cả các đợt thăm khám (n = 187), so sánh V3 với thời điểm ban đầu: thang điểm tổng MLWHFQ cải thiện 9 điểm, (p < 0,0001, khoảng tin cậy 95% 7 – 12); 30% số bệnh nhân cải thiện ≥ 1 độ NYHA và đánh giá toàn diện cải thiện từ phía bệnh nhân (59%) và phía bác sĩ lâm sàng (60%), 88% bệnh nhân hoàn thành lần khám V3 vẫn còn uống ivabradine.
Kết luận: Từ những dữ liệu nghiên cứu tiền cứu hiện có mô tả sự cải thiện HRQoL và trạng thái chức năng với điều trị bằng ivabradine cho bệnh nhân lớn tuổi suy tim mạn. Mặc dù, có bệnh đồng mắc và sử dụng nhiều nhóm thuốc, bệnh nhân vẫn dung nạp tốt với ivabradine.
- Đặt vấn đề
Mặc dù đã nhiều tiến bộ trong điều trị, suy tim mạn (CHF) vẫn có tử suất, bệnh suất cao, chi phí chăm sóc y tế tăng đáng kể và suy giảm nặng chất lượng cuộc sống liên quan đến sức khỏe (HRQoL). Tỷ lệ mới mắc và tần suất lưu hành của CHF ở dân số lớn tuổi là cao [1]. Nghiên cứu sức khỏe về tim mạch ước tính tỉ lệ mới mắc CHF khoảng 19,3 trên 1000 người-năm đối với người > 65 tuổi [2]. Dữ liệu từ Khảo sát Quốc gia về Suy tim tại Anh cho thấy độ tuổi trung bình nhập viện vì suy tim là 78 tuổi [3]. Trong khi đó, những nghiên cứu nổi trội tập trung vào các kết cục cứng như tử vong do nguyên nhân tim mạch và nhập viện vì suy tim, ảnh hưởng thật sự của CHF lên chất lượng cuộc sống, lối sống, các chiến lược sử dụng thuốc phức tạp, hạn chế vận động và giao tiếp xã hội ở người lớn tuổi có thể bằng hoặc nhiều hơn so với dân số chung [4]. Từ đó cho thấy cần thiết của việc ngoại suy những lợi ích của điều trị trong các thử nghiệm lớn hơn ở các dân số khác nhau của người lớn tuổi, đây là những bệnh nhân thường có nhiều bệnh đồng mắc đi kèm.
Thử nghiệm SHIFT (The Systolic Heart failure treatment with the If inhibitor ivabradine, n = 6505) đánh giá bệnh nhân CHF có triệu chứng (NYHA II-IV) còn nhịp xoang với tần số tim lúc nghỉ ≥ 70 lần/phút và phân suất tống máu thất trái ≤ 35% [5]. Bổ sung ivabradine, một thuốc ức chế chọn lọc nút xoang cho thấy có sự liên quan đến giảm tử vong do nguyên nhân tim mạch và nhập viện vì suy tim mất bù ở dân số chung và ở phân nhóm người lớn tuổi (≥ 75 tuổi, n = 722) so với giả dược [6]. Mặc dù, tỉ lệ xuất hiện các tác dụng phụ của thuốc tăng theo tuổi, nhưng không có sự khác biệt đáng kể giữa nhóm dùng ivabradine so với giả dược được ghi nhận ở bất kỳ nhóm tuổi nào. Có phải lợi ích vẫn hiện diện trên nhóm bệnh nhân lớn tuổi là không rõ. Ở nhóm dân số này, cần quan tâm về tác dụng phụ, sự dung nạp và ảnh hưởng đến chức năng.
Có một vài nghiên cứu nhấn mạnh sự ảnh hưởng của thuốc lên chất lượng cuộc sống ở bệnh nhân lớn tuổi có suy tim mạn. Nghiên cứu LIVE: LIFE là một nghiên cứu quan sát, tiến cứu, nhãn mở, đa trung tâm đánh giá chất lượng cuộc sống liên quan đến sức khỏe và kết cục về chức năng ở bệnh nhân lớn tuổi sau khi bắt đầu ivabradine trong bối cảnh chăm sóc thường quy.
- Phương pháp nghiên cứu
2.1. Thiết kế nghiên cứu và bệnh nhân
LIVE-LIFE là nghiên cứu quan sát, đoàn hệ tiến cứu đa trung tâm, nhãn mở, pha IV được thực hiện ở 44 trung tâm ở các nước gồm Anh, Xứ Wale, Scotland và Bắc Ireland nhằm đánh giá HRQoL ở bệnh nhân lớn tuổi (độ tuổi ≥ 70 tuổi) được theo dõi 6 tháng sau khi bắt đầu sử dụng ivabradine cho điều trị CHF. Kết cục chính là sự thay đổi HRQoL ở thời điểm 6 tháng, được đo bởi thang điểm MLWHFQ. Bệnh nhân được nhận vào nghiên cứu ít nhất 70 tuổi, đây thường là giới hạn dưới của độ tuổi để nhập viện vào chuyên khoa cho người già.
Sự đồng thuận của bệnh nhân dưới sự chăm sóc của các chuyên gia tim mạch, các dịch vụ chăm sóc cho người già và cộng đồng khi mà ivabradine được bắt đầu như một phần của điều trị chuẩn và được chịu trách nhiệm bởi bác sĩ lâm sàng. Tổng kết các đặc tính của sản phẩm (SmPC) cho ivabradine được chỉ định cho bệnh nhân CHF, NYHA lớp II-IV, rối loạn chức năng tâm thu thất trái (LVSD), nhịp xoang với tần số tim ≥ 75 lần/phút, kết hợp với điều trị tiêu chuẩn bao gồm thuốc chẹn bêta hoặc khi thuốc chẹn bêta bị chống chỉ định hoặc không dung nạp [7]. Vì ivabradine là thuốc được khuyến cáo trong guideline (NICE TA267 [8]) và khi đó khái niệm điều trị dựa trên bằng chứng được coi là phi đạo đức nếu có nhóm chứng, nghĩa là tất cả bệnh nhân cần được kê toa ivabradine theo khuyến cáo nếu có chỉ định.
Đặc điểm nhân trắc, lâm sàng, thuốc, HRQoL (MLWHFQ, SF12) và nghiệm pháp đi bộ 6 phút (6MWT) (nếu có) được thu thập thời điểm ban đầu, 2 ± 1 tháng và 6 ± 2 tháng. Những thời điểm này đã được chọn để phản ánh chăm sóc lâm sàng chuẩn. Những khía cạnh khác trong chăm sóc bệnh nhân tiếp tục không thay đổi. Tại những lần tái khám, bệnh nhân và bác sĩ tiến hành đánh giá toàn diện về sự thay đổi tình trạng suy tim của bệnh nhân từ lúc ban đầu bằng cách sử dụng thang 7 mức độ (rõ rệt, vừa phải hoặc cải thiện một chút, không thay đổi, xấu đi một chút, xấu vừa phải và xấu đáng kể). Sự dung nạp của ivabradine được báo cáo bằng thang 5 mức độ (rất tốt, khá tốt, có phần tốt, không tốt hoặc không tốt chút nào).
Những bệnh nhân bị suy giảm nhận thức đáng kể có thể ảnh hưởng đến việc trả lời bảng câu hỏi HRQoL và những bệnh nhân được cho xuất viện bởi các bác sĩ trong nghiên cứu được loại trừ khỏi nghiên cứu. Sẽ loại trừ những bệnh nhân nếu không uống ivabradine trong 2 tuần kể từ lúc nhận vào hoặc trong quá trình tham gia nghiên cứu. Bệnh nhân rút lại sự đồng ý sẽ đã được gỡ bỏ theo dõi, nhưng vẫn thu thập dữ liệu trong giai đoạn đồng ý tham gia nghiên cứu ban đầu. Nếu bệnh nhân ngưng uống ivabradine, họ được khuyến khích để vẫn tiếp tục tham gia nghiên cứu.
2.2. Đảm bảo, ủy quyền và phê duyệt
Nghiên cứu được thực hiện theo các nguyên tắc đạo đức được tuyên bố trong Tuyên ngôn Helsinki 1964, được sửa đổi tại Seoul, năm 2008. Đã có phê duyệt đạo đức từ Dịch vụ Đạo đức Nghiên cứu Quốc gia (13/NE/0345), nghiên cứu được đưa vào Viện nghiên cứu lâm sàng quốc gia về nghiên cứu lâm sàng với đăng ký thử nghiệm lâm sàng ISRCTN (ISRCTN32613680).
2.3. Văn bản đồng ý tham gia nghiên cứu
Thu thập bản đồng ý tham gia nghiên cứu ở mỗi bệnh nhân trước khi nhận bệnh nhân vào nghiên cứu.
2.4. Bảng câu hỏi chất lượng cuộc sống liên quan đến sức khỏe
2.4.1. Bảng câu hỏi Minnesota Living with Heart Failure
Chất lượng cuộc sống liên quan đến sức khỏe được đo bằng thang điểm MLWHFQ ở thời điểm ban đầu, 2 ± 1 tháng và 6 ± 2 tháng. MLWHFQ là bộ câu hỏi gồm 21 câu hỏi dành riêng cho bệnh nhân được thiết kế để đánh giá ảnh hưởng của CHF và vấn đề điều trị lên chất lượng cuộc sống của bệnh nhân. Mỗi câu hỏi được đánh giá từ 0 (không ảnh hưởng) đến 5 (hiệu ứng tiêu cực tối đa). Tổng điểm dao động từ 0 đến 105, với điểm số càng cao tương ứng chất lượng cuộc sống càng kém [9]. Có 8 câu hỏi liên quan về ảnh hưởng thể chất và 5 câu hỏi liên quan về ảnh hưởng về tinh thần của suy tim lên chất lượng cuộc sống, được cộng lại tương ứng để cho điểm tổng về Thể chất và và Tinh thần (tương ứng PDS và MDS).
2.4.2. Short-Form 12 (SF-12)
SF-12, nhìn chung có 12 mục, bắt nguồn từ SF-36, là một công cụ được thiết lập, có giá trị và đáng tin cậy để đánh giá chất lượng cuộc sống. Điểm số về thể chất và tinh thần (PCS và MCS) nằm trong khoảng từ 0 đến 100, với điểm càng cao cho thấy sức khỏe càng tốt. Được coi là một bản tổng kết toàn diện về tình trạng sức khỏe của bệnh nhân, mặc dù ít nhạy cảm cho với sự thay đổi, thang điểm này bổ sung cho thang điểm MLWHFQ đặc hiệu cho từng bệnh.
2.5. Thu thập dữ liệu và kiểm soát chất lượng
Dữ liệu được thu thập trong khoảng thời gian từ ngày 17 tháng 12 năm 2013 đến ngày 31 tháng 3 năm 2015. Dữ liệu nhập vào mẫu bệnh án điện tử (eCRF). Dữ liệu ẩn danh được bảo mật truyền qua internet từ nơi nghiên cứu đến cơ sở dữ liệu trung tâm. Các dữ liệu nghiên cứu được quản lý và duy trì độc lập bởi nhà cung cấp bên thứ ba, Res Consortium, thực hiện giải quyết truy vấn và đưa ra báo cáo đối chiếu dữ liệu hàng tháng. Công tác kiểm tra vấn đề kiểm soát chất lượng của các bản đồng thuận, độ chính xác của dữ liệu và tài liệu sẽ tiến hành tại 2 địa điểm được chọn ngẫu nhiên (8% số bệnh nhân).
2.6. Phương pháp thống kê
Phân tích kiểm tra giả thuyết nghiên cứu thông qua hiệu quả điều trị bằng sự thay đổi trong tổng điểm MLWHFQ giữa thời điểm ban đầu và lần khám cuối cùng. Sự khác biệt về mặt thống kê được đánh giá bằng phép kiểm t bắt cặp.
Phân tích độ nhạy được xác định trước được thực hiện trên nhóm bệnh nhân hoàn thành lần khám đầu tiên và sau theo dõi 6 tháng (phân tính theo từng nhóm được chia trước, PPS, n = 187), phân tích trên toàn bộ dân số trong nghiên cứu (FAS, n = 240) và phân tích trên nhóm bệnh nhân còn sống (FASS, n = 219) bằng cách sử dụng lần khám cuối để đánh giá các dữ liệu bị mất. Phân tích dưới nhóm (bao gồm tuổi, giới tính, tần số tim, phân loại NYHA, mức độ nghiêm trọng rối loạn chức năng tâm thu thất trái và sự hiện diện của thuốc chẹn bêta, thuốc ức chế men chuyển angiotensin [ACEi]/Thuốc ức chế thụ thể angiotensin [ARB] hoặc chất đối kháng thụ thể mineralocorticoid [MRA]) cũng được thực hiện để đánh giá tính đồng nhất của hiệu quả điều trị.
2.7. Cỡ mẫu
Hai nghiên cứu có nhóm chứng trước đây với ivabradine đã thu thập dữ liệu MLWHFQ: Sarullo và cộng sự báo cáo điểm trung bình MLHFQ cơ bản là 30,9 trong nhóm dùng ivabradine và 30,6 trong nhóm chứng và sau 3 tháng điều trị, sự thay đổi so với lúc đầu ở 2 nhóm lần lượt là 6,6 và 0,6 điểm, mang lại hiệu quả điều trị là 6,0. Độ lệch chuẩn (SD) không được báo cáo; [10] và Mansour và cộng sự báo cáo điểm MLHFQ trung biình thời điểm ban đầu là 58,8 và 60,3 và sự thay đổi trung bình so với ban đầu ở nhóm có điều trị ivabradine và nhóm chứng lần lượt là 12,3 (SD 3,3) và 8,7 (SD 5,2), mang lại hiệu quả điều trị là 3,6 [11].
Cỡ mẫu đề xuất 220 bệnh nhân để tạo ra độ mạnh 90% cho phát hiện sự thay đổi trung bình từ thời điểm ban đầu so với thời điểm (V3) trong tổng số điểm MLWHFQ với sựu thay đổi nhỏ đến mức 1,2 đơn vị trong 5% phép kiểm t bắt cặp 2 đuôi với độ lệch chuẩn là 5,2 đơn vị và tỷ lệ không hoàn thành nghiên cứu là 10%.
Các phương pháp thống kê tương tự được sử dụng cho các thay đổi ở thời điểm ban đầu so với thời điểm V3 cho các biến số nhịp tim, huyết áp tâm thu và tâm trương, các phân nhóm PDS và EDS của MLWHFQ và SF-12 PCS và MCS. Tất cả các kết cục khác cùng với dữ liệu ban đầu đã được báo cáo bằng thống kê mô tả. Tất cả các phân tích thống kê được thực hiện bởi một nhà cung cấp bên thứ ba, Công ty TNHH Thống kê RK.
- Kết quả (Hình 1)
99 (41%) trong số 240 bệnh nhân là phụ nữ và 28% có tuổi ≥ 80 tuổi (trung bình 77 ± 6 tuổi). Hầu hết bệnh nhân (91%) đã sống trong nhà riêng, 32% sống độc thân và 23% có vấn đề về đi lại.
Ngoài CHF, bệnh nhân có nhiều bệnh đi kèm (trung bình là 4 bệnh): 144 (60%) bị tăng huyết áp, 105 (44%) hen/bệnh phổi tắc nghẽn mạn tính, đái tháo đường 80 (33%). Bệnh nhân uống trung bình 9 loại thuốc mỗi ngày (Bảng 1).
Bệnh tim thiếu máu cục bộ là nguyên nhân chính (152, 63%) của CHF và 59% được chẩn đoán trong vòng 2 năm. Đa số bệnh nhân có NYHA II (39%) hoặc III (52%) và 57% bị rối loạn chức năng thất trái nặng (phần lớn kết quả siêu âm tim gần đây có LVEF < 35%). Tại thời điểm ban đầu, khoảng cách 6MWT là 241 (SD 122) mét (n = 102) (Bảng 1).
Tần số tim lúc nghỉ ngơi trung bình là 83 (SD 10) lần/phút, huyết áp tâm thu 124 (SD 23) và tâm trương 68 (SD 12) mmHg.
Phần lớn bệnh nhân (80%) được điều trị với lợi tiểu quai, với liều trung bình hàng ngày tương đương với liều 68 (SD 56) mg furosemide; 80% sử dụng ACEI/ARB; 57% nhận chẹn bêta (40% bệnh nhân có chống chỉ định hoặc có tiền sử không dung nạp thuốc) với liều trung bình hàng ngày tương đương với liều 4,1 (SD 3,2) mg bisoprolol và 33% bệnh nhân được cho MRA.
Ở thời điểm ban đầu, tổng điểm MLWHFQ trung bình là 43 (SD 24), PDS 23 (SD 11) and EDS 10 (SD 8).
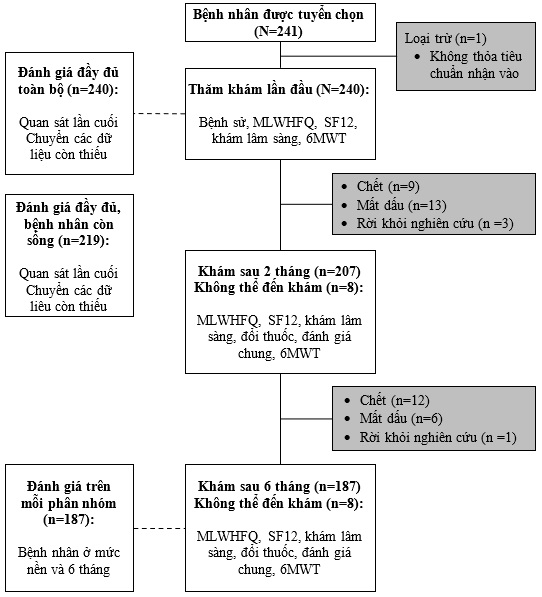
Hình 1. Sơ đồ nghiên cứu
6MWT = 6 Minute Walk Test; MLWHFQ = Minnesota Living with Heart Failure Questionnaire; SF12 = Short Form 12 Questionnaire.
Từ tháng 12 năm 2013 đến tháng 3 năm 2015, đã tuyển dụng được 240 bệnh nhân từ 44 trang web trên khắp Vương quốc Anh (xem Phụ lục 1). Một bệnh nhân đã làm không đáp ứng tiêu chí tuổi nhập vào và đã bị loại trừ. Trong 6 tháng, có 21 (9%) bệnh nhân đã chết.
3.1. Những đặc điểm cơ bản, điều trị và thông số HRQoL (Bảng 1)
Bảng 1
| Đặc trưng cơ bản | N (%) hoặc trung bình (SD), N= 240 |
| Tuổi (năm) | 77 (SD 6) |
| Giới nam | 141 (59) |
| Nguyên nhân suy tim | |
| Thiếu máu cục bộ | 152 (63) |
| Không thiếu máu cục bộ | 76 (32) |
| Không rõ nguyên nhân | 12 (5) |
| Nhồi máu cơ tim, đau thắt ngực, CABG/PCI | 126 (53) |
| Tăng huyết áp | 144 (60) |
| Hen/COPD | 105 (44) |
| Đái tháo đường | 80 (33) |
| Đột quỵ/TIA | 40 (17) |
| Từng hút thuốc lá | 141 (59) |
| Đang hút thuốc lá | 25 (10) |
| Vận động được | 56 (23) |
| Chẹn bêta | 137 (57) |
| Ức chế men chuyển/chẹn thụ thể | 192 (80) |
| Lợi tiểu quai | 192 (80) |
| Đối vận thụ thể mineralocorticoid | 78 (33) |
| Tần số tim (lần/phút) | 83 (SD 10) |
| Huyết áp tâm thu (mmHg) | 124 (SD 23) |
| Huyết áp tâm trương (mmHg) | 68 (SD 12) |
| BMI (kgm-2) | 28 (SD 6) |
| Phân độ NYHA | |
| Nhóm I/II (%) | 99 (41) |
| Nhóm III (%) | 125 (52) |
| Nhóm IV (%) | 16 (7) |
| Rối loạn chức năng thất trái nặng (LVEF < 35%) | 137 (57) |
| MLWHFQ | |
| Điểm tổng (/125) | 43 (SD 24) |
| Điểm thể chất (/40) | 23 (SD 11) |
| Điểm cảm xúc (/25) | 10 (SD 8) |
| SF12 | |
| Tổng điểm thể chất (/100) | 36 (SD 9) |
| Tổng điểm tinh thần (/100) | 45 (SD 12) |
CABG/PCI = Mổ bắc cầu mạch vành/Can thiệp mạch vành qua da; LVEF: Chức năng co bóp thất trái; MLWHFQ = Minnesota Living with Heart Failure Questionnaire; NYHA = New York Heart Association; SF12 = Short Form 12 Questionnaire; TIA = Cơn thoáng thiếu máu não cục bộ.
3.2. Những thay đổi trong lâm sàng và biến số HRQoL
Tổng cộng có 187 bệnh nhân đã hoàn thành cả hai lần khám thời điểm ban đầu và 6 tháng (PPS). Trong nhóm này, sau 6 tháng điều trị, tần số tim trung bình giảm 12,5 lần/phút (KTC 95%: 11-14, p < 0,0001), huyết áp tâm thu tăng trung bình 4,0 mmHg (KTC 95%: + 7,1 – 0,9, p = 0,012), trong khi huyết áp tâm trương không thay đổi (trung bình 0,0 mmHg, KTC 95% +1,6 – 1,7, p = 0,96).
Tổng điểm MLWHFQ được cải thiện 9 điểm (KTC – 6 – 12, p < 0,0001) so với ban đầu. Các điểm số về thể chất và cảm xúc trong thang điểm MLWHFQ cũng được ghi nhận giảm (Hình 2) và cũng như trong thang điểm SF-12 PCS và MCS. Sự cải thiện ở từng phần điểm riêng lẻ giữa ban đầu và 6 tháng là MLWFHQ PDS giảm 4,2 (p < 0,0001, KTC 95% −2,8 đến −5,7), MLWHFQ EDS giảm 1,5 (p < 0,0001, KTC 95% −0,6 đến −2,5). SF12 PCS cải thiện tăng 1,5 (p = 0,015, +0,29 lên +2,67) và SF12MCS tăng 3,3 (p = 0,0001, KTC 95% +1,63 đến +4,89).
Các câu hỏi thành phần đóng góp những cải thiện lớn nhất trong chuẩn hoá điểm số MLWHFQ trung bình ở các mục: 13 (mệt/thiếu năng lượng), 9 (khó khăn làm việc yêu thích) và 12 (khó thở) (Hình 3).
Khi phân tích dưới nhóm, sự cải thiện MLWHFQ được ghi nhận đồng nhất giữa các nhóm. Dữ liệu MLWHFQ cũng được phân tích ở nhóm bệnh nhân còn sống (FASS, n = 219) và ở tất cả bệnh nhân (FAS, n = 240) bằng cách sử dụng lần khám cuối để đánh giá các dữ liệu bị mất. Sự cải thiện ở tất cả các nhóm được tìm thấy là tương tự nhau với sự cải thiện điểm số MLWHFQ 8 điểm trong nhóm FASS (p < 0,0001, KTC 95 % −5,2 đến − 10,2) và 7 điểm ở nhóm FAS (p < 0,0001, KTC 95% −4,9 đến − 9,7).
3.3. Đánh giá chức năng và toàn diện
Trong PPS, tại thời điểm 6 tháng, tình trạng chức năng NYHA đã được cải thiện ở ít nhất 30% bệnh nhân và 60% vẫn duy trì tình trạng ban đầu. 221 (92%) bệnh nhân báo cáo duy trì hoặc cải thiện đánh giá toàn diện (59% báo cáo cải thiện), với số liệu tương tự được báo cáo bởi các bác sĩ sau khi đánh giá bệnh nhân (60% cải thiện). Dữ liệu về 6MWT, dựa trên so sánh bắt cặp, cho thấy tăng 27,5 m (p = 0,0019) ở thời điểm 2 tháng (n = 75) và 17,5 m (p = 0,14) ở thời điểm 6 tháng (n = 69).
3.4. Liều thuốc và sự dung nạp
Tổng cộng có 133 bệnh nhân (55%) được khởi đầu với liều 2,5mg x 2 lần/ngày, số còn lại dùng liều 5mg x 2 lần/ngày (bệnh nhân trên và dưới 75 tuổi có tỷ lệ tương tự nhau). 55 bệnh nhân (23%) được tăng liều ivabradine trong thời gian nghiên cứu.
Ở thời điểm 6 tháng, 21 bệnh nhân tử vong. 31 bệnh nhân mất dấu, đã được ngưng thuốc hoặc không thể đi tái khám đều đặn. Đến thời điểm này, ghi nhận được thông tin ở 187 bệnh nhân trong đó 164 (88%) số trường hợp vẫn đang uống ivabradine. Khi xem xét tất cả đánh giá ở 91% số bệnh nhân, bác sỹ điều trị đánh giá sự dung nạp đối với ivabradine phần nào đó tốt hơn hoặc tốt hơn.
Các tác dụng được ghi nhận hoặc do ivabradine được đánh giá bởi nghiên cứu viên hoặc do các tác dụng phụ đã được biết trước đó. Đối với bệnh nhân hoàn tất ≥ 1 lần thăm khám, 66 biến cố xảy ra ở 51 bệnh nhân được ghi nhận. Trong số đó, 41 biến cố ở 33 bệnh nhân liên quan đến ivabradine, 22 trường hợp yêu cầu phải ngưng thuốc. Các tác dụng được báo cáo là rung nhĩ (n = 11, 4,6%), ảnh hưởng thị giác (n = 10, 4,2), nhịp chậm (n = 8, 3,3%) chóng mặt (n = 7, 2,9%) và cuồng nhĩ (n = 4, 1,7%).
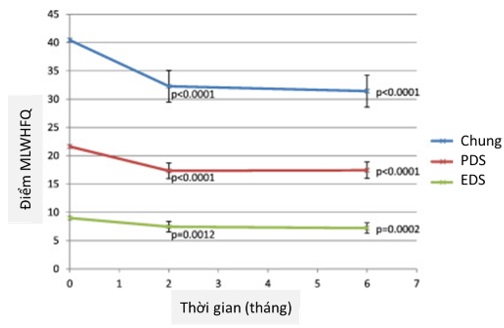
Hình 2. Biểu đồ thể hiện điểm MLWHFQ trung bình theo thời gian với với từng phân nhóm (PPS, n = 187). Điểm số MLWHFQ trung bình trên thời gian đối với PPS (n = 187), KTC 95% và giá trị p được thể hiện so với mức nền.
EDS = Điểm số về Cảm xúc; MLWHFQ = Minnesota Living with Heart Failure Questionare; PDS = Physical Dimension; PPS = từng phân nhóm.
- Bàn luận
Những bệnh nhân lớn tuổi có CHF bắt đầu dùng ivabradine trong nghiên cứu LIVE:LIFE ở Anh có nhiều bệnh đồng mắc, điều trị với nhiều nhóm thuốc (trung bình 9 thuốc) và chất lượng cuộc sống suy giảm đáng kể. Điều trị với ivabradine cho thấy dung nạp tốt và sau 6 tháng, chất lượng cuộc sống của bệnh nhân được cải thiện có ý nghĩa. Điều này đi kèm với giảm tần số tim lúc nghỉ, nhưng không gây hạ huyết áp.
Suy tim thường diễn tiến làm cho bệnh nhân suy yếu dần, nhập viện thường xuyên, tăng tỉ lệ bệnh đồng mắc và tử vong. Mặc dù những tác dụng bất lợi đó đã được công nhận, nhưng các nghiên cứu thường thiếu sự đánh giá về HRQoL một cách hệ thống và hiếm khi dùng HRQoL như là tiêu chí của nghiên cứu. Những bệnh nhân lớn tuổi, vì nhiều lí do khác nhau, thường bị hạn chế tham gia trong các thử nghiệm lâm sàng có quy mô lớn. Ở những bệnh nhân này HRQoL là rất quan trọng và việc giảm tử vong có thể ít được ưu tiên hơn. Sự già yếu và cách biệt xã hội tăng theo tuổi, khi đó duy trì năng lực chức năng và tính độc lập là điều tối quan trọng. Các nghiên cứu trên bệnh nhân lớn tuổi bị suy tim cho thấy HRQoL liên quan đến sự sống còn, thể chất và tâm lý lành mạnh trong các mô hình phân tích đa biến [12]. HRQoL kém, lần lượt liên quan đến tử vong và bệnh đồng mắc trong suy tim [13]. Nghiên cứu LIVE:LIFE cung cấp cho các bác sĩ lâm sàng bằng chứng về ivabradine ở bệnh nhân suy tim điển hình, giúp bệnh nhân đóng vai trò trung tâm trong các thảo luận về ảnh hưởng chất lượng cuộc sống và sự dung nạp thuốc và được xây dựng dựa trên kết quả của nghiên cứu SHIFT.
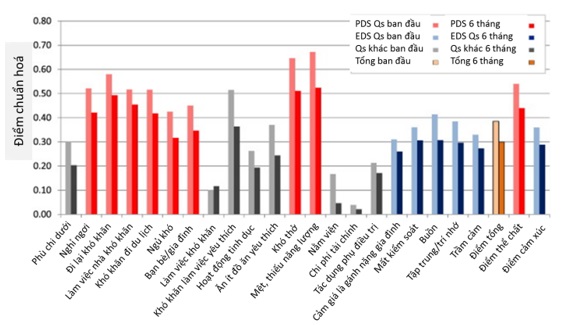
Hình 3. Điểm trung bình MLWHFQ chuẩn hoá cho mỗi câu hỏi và điểm tổng. EDS Qs là câu hỏi về cảm xúc. PDS Qs là câu hỏi về thể chất.
Một số nghiên cứu có nhóm chứng đã đánh giá tác động điều trị của ivabradine trên HRQoL ở bệnh nhân CHF, 2 nghiên cứu sử dụng thang điểm MLWHFQ [10,11] và 2 nghiên cứu sử dụng bảng câu hỏi về Bệnh cơ tim của Thành phố Kansas (KCCQ) [14,15]. Sarullo và cộng sự báo cáo rằng điều trị bằng ivabradine (n = 30, tuổi trung bình 52) có liên quan đến sự cải thiện tổng điểm MLWHFQ ở thời điểm 3 tháng so với bệnh nhân điều trị bằng giả dược (n =30, tuổi trung bình 53) [10]. Mansour và cộng sự báo cáo các bằng chứng tương tự ở bệnh nhân (n = 60, trung bình 49 tuổi) mắc bệnh cơ tim giãn nở [11]. Tuy nhiên, những nghiên cứu này có khả năng áp dụng hạn chế cho dân số lớn tuổi. Phân tích dưới nhóm ở 1944 bệnh nhân có triệu chứng (tuổi trung bình 60,4) trong nghiên cứu SHIFT, đánh giá HRQoL ở bệnh nhân CHF và rối loạn chức năng tâm thu thất trái được sử dụng ngẫu nhiên hoặc ivabradine (n = 968) hoặc giả dược (n = 976) bằng cách sử dụng thang điểm KCCQ. Tổng điểm chung và tổng điểm lâm sàng được đánh giá ở các thời điểm ban đầu, 4, 12 và 24 tháng. Điều trị bằng ivabradine cho thấy cải thiện điểm số KCCQ 1,8 cho tổng điểm lâm sàng và 2,4 cho tổng điểm chung (p = 0,02 và p < 0,01, tương ứng).
Sallam và cộng sự đánh giá 100 bệnh nhân (tuổi trung bình 63 (SD 10)) bị suy tim sung huyết, EF < 40% và tần số tim ≥ 70 lần/phút được chọn ngẫu nhiên vào 2 nhóm dùng carvedilol (n = 50) đơn thuần hoặc carvedilol kết hợp ivabradine (n = 50). Theo dõi trong 12 tuần, HRQoL (KCCQ tổng điểm chung và tổng điểm lâm sàng) cải thiện có ý nghĩa ở bệnh nhân dùng carvedilol và ivabradine so với chỉ dùng carvedilol đơn thuần.
Ngoài ra, 2 nghiên cứu thế giới thực đã được công bố, đánh giá HRQoL với điều trị bằng ivabradine trong thực hành lâm sàng tại Đức. Trong nghiên cứu INTENSIFY, 1956 bệnh nhân CHF (tuổi trung bình 67) được theo dõi 4 tháng [16] và trong nghiên cứu RELIf-CHF, 767 bệnh nhân (tuổi trung bình 66) được theo dõi trong 12 tháng [17]. Cả hai nghiên cứu đều báo cáo kết quả tương đồng với nghiên cứu này, mặc dù trong dân số trẻ hơn khoảng 10 tuổi và sử dụng bảng câu hỏi EQ-5D (European Quality of life – 5 Dimensions).
Những phát hiện từ nghiên cứu LIVE:LIFE thêm vào những dữ liệu cho mô tả rằng bổ sung ivabradine vào điều trị tiêu chuẩn có liên quan đến việc cải thiện HRQoL, được đánh giá bởi thang điểm MLWHFQ, ở những bệnh nhân lớn tuổi mắc suy tim. Bệnh nhân được nhận vào nghiên cứu ở Anh và những đặc điểm nhân chủng học, điều trị cho thấy đây là 1 dân số già bị suy tim điển hình với nhiều bệnh đồng mắc và sử dụng nhiều thuốc. Sau 6 tháng điều trị với ivabradine, cải thiện HRQoL, tình trạng chức năng và các thông số lâm sàng đã được chứng minh: tiêu chí chính là tổng điểm MLWHFQ được cải thiện 9 điểm, điều này quan trọng về mặt lâm sàng và sự khác biệt có ý nghĩa thống kê. Những phát hiện này có được trong bối cảnh hiệu quả có lợi về nhịp tim và huyết áp. Tình trạng hạ huyết áp xảy ra thường xuyên sẽ hạn chế vấn đề tối ưu hóa các biện pháp điều trị suy tim và trong dân số này, sự tiến triển của bệnh được dự đoán trước, thật thú vị khi có sự gia tăng nhẹ chỉ số huyết áp tâm thu được ghi nhận. Điều này có thể làm tăng thêm sự tự tin trong việc kê đơn ivabradine cho bệnh nhân già yếu có nguy cơ hạ huyết áp tư thế và té ngã.
Ivabradine được dung nạp tốt. Trong số 187 bệnh nhân có dữ liệu tại 6 tháng, 164 (88%) vẫn còn dùng ivabradine mặc dù đã được sử dụng trung bình 9 loại thuốc hàng ngày ở thời điểm ban đầu và 91% của cả 2 phía bệnh nhân và các bác sĩ đều đánh giá việc điều trị bằng ivabradine là “tốt” và “dung nạp tốt”.
* Hạn chế
Là nghiên cứu đoàn hệ quan sát, nhãn mở chắc chắn có những hạn chế khó tránh khi xem xét kết cục như về chất lượng cuộc sống liên quan đến sức khỏe. Ivabradine được chứng minh là cải thiện tỉ lệ tử vong và nhập viện vì suy tim và đã được cấp phép trong điều trị suy tim, được khuyến cáo bởi Viện Sức Khỏe Quốc Gia Anh và Hội Tim Châu Âu, được coi là phi đạo đức để tiến hành một thử nghiệm có nhóm chứng hoặc giả dược. Trong khi HRQoL có thể bị nhiễu bởi việc tham gia nghiên cứu, kết quả là đồng nhất qua một số phương pháp đánh giá và với dữ liệu trong phân tích dưới nhóm ở nghiên cứu QoL SHIFT giả dược-chứng [14]. Nghiên cứu đó đã chứng minh mối quan hệ tuyến tính giữa thay đổi chất lượng cuộc sống và thay đổi trong tần số tim; mức độ giảm tần số tim được thấy trong nghiên cứu hiện tại là tương quan với mức độ cải thiện chất lượng cuộc sống.
Một tỷ lệ bệnh nhân không dùng thuốc chẹn bêta (43%) hoặc thuốc ACEI/ARB (20%). Có thể lập luận rằng các kết quả tương tự sẽ thu được bằng cách khởi đầu và/hoặc tăng liều các loại thuốc này. Trong thực hành lâm sàng, không phải lúc nào cũng có thể tăng liều và một số bệnh nhân sẽ không dung nạp được với liều cao. Điều này thường xảy ra ở bệnh nhân lớn tuổi, có nhiều bệnh đồng mắc và dùng nhiều thuốc. Bệnh nhân trong nghiên cứu LIVE:LIFE được yêu cầu xem xét khởi đầu ivabradine sau khi đã cố gắng tối ưu hóa những điều trị khác. Vấn đề chỉ chọn được 240 bệnh nhân từ 44 điểm nghiên cứu trong hơn 15 tháng đi ngược lại với khái niệm về một sự thất bại của hệ thống trong tối ưu việc chăm sóc chuẩn. Thực tế chỉ có 2/5 bệnh nhân được chẩn đoán suy tim trên 2 năm, có lẽ chỉ ra rằng ivabradine không nên cho quá sớm ở phần lớn bệnh nhân.
- Kết luận
Những dữ liệu về nghiên cứu tiến cứu, từ nhiều vùng ở Anh Quốc, mang lại góc nhìn về những đặc điểm của bệnh nhân lớn tuổi bị suy tim mạn và được bắt đầu điều trị với ivabradine. Nhiều bệnh đồng mắc và sử dụng cùng lúc nhiều nhóm thuốc là đặc điểm thường gặp. Ivabradine được dung nạp tốt và tương quan với sự cải thiện HRQoL, tình trạng lâm sàng và chức năng sau 6 tháng sử dụng ở những bệnh nhân mà diễn tiến bệnh nền có thể dự đoán được. Những dữ liệu này giúp những bàn luận quanh vấn đề chăm sóc bệnh nhân cho đối tượng dân số này và hỗ trợ việc đưa ra các quyết định trên lâm sàng.
Tài trợ
Nghiên cứu này được tài trợ và hỗ trợ bởi Servier Laboratories (Anh) Ltd (IC4-16257-001-GBR).
Tranh chấp
Không có tranh chấp về lợi ích.
Tài liệu tham khảo
- M. Lloyd-Jones, M.G. Larson, E.P. Leip, A. Beiser, R.B. D’Agostino, W.B. Kannel, J.M. Murabito, R.S. Vasan, E.J. Benjamin, D. Levy, Lifetime risk for developing congestive heart failure: the Framingham Heart Study, Circulation 106 (2002) 3068–3072.
- S. Gottdiener, A.M. Arnold, G.P. Aurigemma, J.F. Polak, R.P. Tracy, D.W. Kitzman, J.M. Gardin, J.E. Rutledge, R.C. Boineau, Predictors of congestive heart failure in the elderly: the Cardiovascular Health Study, J. Am. Coll. Cardiol. 35 (2000) 1628–1637.
- National heart failure audit April 2014–March 2015, https://www.ucl.ac.uk/nicor/ audits/heartfailure/documents/annualreports/heartfailurepublication14_15, Accessed date: May 2017.
- Zachariah, J. Taylor, N. Rowell, C. Spooner, P. Kalra, Drug therapy for heart failure in older patients—what do they want? J. Geriatr. Cardiol. 12 (2015) 165–173.
- Swedberg, M. Komajda, M. Böhm, J.S. Borer, I. Ford, A. Dubost-Brama, G. Lerebours, L. Tavazzi, SHIFT Investigators, Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study, Lancet 376 (9744) (2010 Sep 11) 875–885.
- Tavazzi, K. Swedberg, M. Komajda, M. Böhm, J.S. Borer, M. Lainscak, I. Ford, SHIFT Investigators, Efficacy and safety of ivabradine in chronic heart failure across the age spectrum: insights from the SHIFT study, Eur. J. Heart Fail. 15 (11) (2013 Nov) 1296–1303.
- Ivabradine summary of product characteristics, http://www.medicines.org.uk/emc/ medicine/17188, Accessed date: January 2017.
- National Institute for Clinical Excellence, Ivabradine for treating chronic heart failure TA267, National Institute for Clinical Excellence, London http://guidance.nice.org. uk/ta267 2012, Accessed date: January 2017.
- Pietri, E. Van Ganse, M. Ferrer, O. Garin, I. Wiklund, Minnesota Living with Heart Failure Questionnaire User Manual, MAPI Research Institute, 2004.
- M. Sarullo, G. Fazio, D. Puccio, S. Fasullo, S. Paterna, S. Novo, P. Di Pasquale, J. Cardiovasc. Pharmacol. Ther. 15 (4) (2010) 349–355.
- Mansour, A. Youssef, M. Rayan, M.A. Saleh, Egypt. Heart J. 63 (2011) 79–85.
- Y. Chan, D.S. Yu, D.Y. Leung, A.W. Chan, E. Hui, Quality of life and palliative care needs of elderly patients with advanced heart failure, J. Geriatr. Cardiol. 13 (5) (2016 Jul) 420–424.
- Hoekstra, T. Jaarsma, D.J. van Veldhuisen, H.L. Hillege, Sanderman, I. Lesman- Leegte, Quality of life and survival in patients with heart failure, Eur. J. Heart Fail. 15 (2013) 94–102.
- Ekman, O. Chassany, M. Komajda, M. Böhm, J.S. Borer, I. Ford, L. Tavazzi, K. Swedberg, Heart rate reduction with ivabradine and health related quality of life in patients with chronic heart failure: results from the SHIFT study, Eur. Heart J. 32 (19) (2011 Oct) 2395–2404.
- Sallam, T. Al-Saadi, L. Alshekaili, I. Al-Zakwani, Impact of ivabradine on healthrelated quality of life of patients with ischaemic chronic heart failure, Curr. Vasc. Pharmacol. 14 (5) (2016) 451–486.
- Zugck, P. Martinka, G. Stockl, Ivabradine treatment in a chronic heart failure patient cohort: symptom reduction and improvement in quality of life in clinical practice, Adv. Ther. 31 (2014) 961–974.
- Zugck, S. Stork, G. Stockl, on behalf of the RELIf-CHF study investigators, Longterm treatment with ivabradine over 12 months in patients with chronic heart failure in clinical practice: Effect on symptoms, quality of life and hospitalizations, Int. J. Cardiol. 240 (2017 Aug) 258–264.
- J. Atherton, J. Bauersachs, S. Carerj, et al., 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure, Eur. Heart J. 18 (2016) 891–975.







