KẾT QUẢ TỪ NGHIÊN CỨU TRAPID-AMI: XÉT NGHIỆM TROPONIN T SIÊU NHẠY CỦA TIM GIÚP XÁC ĐỊNH HOẶC LOẠI TRỪ NHỒI MÁU CƠ TIM CẤP TRONG VÒNG MỘT GIỜ
Việc sử dụng thuật toán một giờ với một xét nghiệm có độ nhạy cao cho troponin T của tim (hs-cTnT) cho phép các bác sĩ điều trị bệnh nhân đau ngực ở khoa cấp cứu loại trừ nhồi máu cơ tim cấp một cách an toàn và hiệu quả trong vòng một giờ.
Theo kết quả từ nghiên cứu TRAPID-AMI (High-Sensitivity Cardiac Troponin T Assay for Rapid Rule Out of Acute Myocardial Infarction): Thuật toán một giờ hs-cTnT giúp loại trừ hơn 63% trong số 1.282 bệnh nhân đến khám ở khoa cấp cứu với đau ngực và có giá trị tiên đoán âm tính là 99,1%.
Tiến sĩ Christian Mueller (Bệnh viện Đại học Basel, Thụy Sĩ) – nghiên cứu viên chính, cho biết mục tiêu của nghiên cứu là “góp phần cải thiện chẩn đoán sớm nhồi máu cơ tim cấp” vì chẩn đoán sớm nhồi máu cơ tim cấp cho phép nhanh chóng khởi đầu các điều trị dựa trên chứng cứ. Trình bày kết quả trong phiên báo cáo thử nghiệm lâm sàng, ông nói rằng trì hoãn “xác định nhồi máu cơ tim cấp” làm tăng tỷ lệ mắc bệnh và tử vong cho bệnh nhân trong khi trì hoãn “loại trừ nhồi máu cơ tim cấp” làm tăng thời gian chờ đợi trong phòng cấp cứu, làm tăng chi phí và tăng lo lắng cho bệnh nhân.
Theo Mueller: “Đây thực sự là một vấn đề thách thức”. Nhiều bệnh nhân đau ngực có kết quả điện tâm đồ rất khó để diễn giải, như bệnh nhân bị block nhánh trái hoàn toàn.
Giảm thời gian chờ đợi xuống còn một giờ
Tại phòng cấp cứu, tiền căn gia đình, ECG 12 chuyển đạo và xét nghiệm troponin tim được sử dụng để xác định hoặc loại trừ nhồi máu cơ tim cấp. Đối với xét nghiệm troponin T thông thường, cần lấy mẫu nối tiếp trong khoảng thời gian từ 6 đến 12 giờ. Hướng dẫn lâm sàng của Hội tim mạch Châu Âu nói rằng, nếu dùng xét nghiệm hs-cTnT, đo lường thứ hai có thể được thực hiện sau ba giờ. Nghiên cứu TRAPID-AMI tìm cách xác định xem có thể tiếp tục giảm thời gian chờ đợi xuống còn một giờ hay không.
Để thử nghiệm, họ đã sử dụng một thuật toán hs-cTnT một giờ, tương tự như trong nghiên cứu APACE – một thử nghiệm khác để xác định hoặc loại trừ nhồi máu cơ tim cấp ở bệnh nhân đau ngực cấp bằng cách xét nghiệm hs-cTnT. Trong nghiên cứu APACE, các nhà nghiên cứu có thể xác định hoặc loại trừ chính xác nhồi máu cơ tim cấp ở 77% bệnh nhân đau ngực.
Các nhà nghiên cứu đã sử dụng một thuật toán với giá trị cơ bản của hs-cTnT < 12 ng/L và biến thiên trong một giờ < 3 ng/L để loại trừ nhồi máu cơ tim cấp. Giá trị cơ bản của hs-cTnT ≥ 52 ng/L và biến thiên trong một giờ ≥ 5 ng/L được sử dụng để xác định nhồi máu cơ tim cấp. Tất cả những bệnh nhân khác, có giá trị hs-cTnT nằm ngoài phạm vi này đều được theo dõi.
Trong số 1.282 bệnh nhân, 813 người (63,4%) đã được loại trừ nhồi máu cơ tim cấp bằng cách sử dụng thuật toán hs-cTnT trong vòng một giờ. Đối với những bệnh nhân này, giá trị tiên đoán âm tính là 99,1%. Thuật toán xác định 184 bệnh nhân bị nhồi máu cơ tim cấp và giá trị tiên đoán dương là 77,2%. Còn lại 285 bệnh nhân được theo dõi, trong đó 22,5% đã được chẩn đoán nhồi máu cơ tim cấp bằng những xét nghiệm khác. Nhìn chung, thuật toán này giúp xác định hay loại trừ nhồi máu cơ tim cấp trong hơn 75% bệnh nhân nhập viện vì đau ngực.
Tại thời điểm 30 ngày, tỷ lệ tử vong ở nhóm bệnh nhân bị loại trừ nhồi máu cơ tim cấp bằng thuật toán hs-cTnT là 0,1%, thấp hơn đáng kể so với bệnh nhân ở nhóm quan sát và ở nhóm được xác định là có nhồi máu cơ tim cấp. Điều này cho thấy rằng hầu hết các bệnh nhân được loại trừ nhồi máu cơ tim cấp bằng thuật toán hs-cTnT là ứng cử viên tốt cho chiến lược quản lý ngoại trú – Mueller đã phát biểu.
Cần xác định giá trị của thuật toán này trong các thử nghiệm lâm sàng ngẫu nhiên có đối chứng
Nhìn chung, nhiều dữ liệu cho thấy hiệu quả và tính an toàn của các thuật toán một giờ hs-cTnT. Có một nghiên cứu khác xác định giá trị của thuật toán một giờ trong hơn 1.000 bệnh nhân và cho kết quả tương tự như TRAPID-AMI. Kết quả là, hơn 3.500 bệnh nhân đã được nghiên cứu với thuật toán một giờ hs-cTnT để được xác định hoặc loại trừ nhồi máu cơ tim cấp.
Mueller cho biết thêm, tuy nhiên, trong lĩnh vực chẩn đoán, các nhà nghiên cứu thường không có các dữ kiện an toàn đủ mạnh, được rút ra từ các thử nghiệm lâm sàng ngẫu nhiên, có đối chứng. Ông sẽ khuyến khích các nhà tài trợ, như Roche Diagnostics – là nhà sản xuất ra mẫu thử hs-cTnT được sử dụng trong TRAPID-AMI để tiến hành một thử nghiệm ngẫu nhiên tiến cứu với cở mẫu đủ lớn để có được số liệu về tử vong. Cho đến hiện tại, ông đã bị thuyết phục bởi thuật toán một giờ hs-cTnT qua các dữ liệu được tích lũy cho đến nay.
Trong phiên báo cáo cập nhật lâm sàng, tiến sĩ Marco Valgimigli (Bệnh viện Đại học Ferrara, Ý), người không tham gia nghiên cứu này, đặt câu hỏi về hiệu quả của thuật toán ở những bệnh nhân nhập khoa cấp cứu rất sớm, chẳng hạn như trong vòng 30 phút, hoặc rất muộn, chẳng hạn như sau 12 giờ hoặc một ngày sau khi khởi phát triệu chứng.
Mueller cho biết, hs-cTnT thuật toán một giờ không có gì khác so với những gì hiện đang được sử dụng trong thực hành lâm sàng. Ví dụ, đối với bệnh nhân nhập viện muộn ở giai đoạn nhồi máu cơ tim bán cấp, troponin tim đã trở lại bình thường và hs-cTnT cũng như vậy. Đối với bệnh nhân nhập viện rất sớm, trong vòng 30 phút, rất ít dữ liệu cho thấy hs-cTnT giúp loại trừ một cách an toàn nhồi máu cơ tim cấp và các bác sĩ phải tuân thủ quy trình làm tiếp các thử nghiệm cho bệnh nhân, tương tự như khi bệnh nhân đến bệnh viện trong vòng một giờ khởi phát triệu chứng.
Mueller tin rằng, sự ra đời của hs-cTnT đã làm thay đổi vai trò của chụp CT mạch vành. Để loại trừ nhồi máu cơ tim cấp ở bệnh nhân nguy cơ thấp, không có lý do gì chụp CT mạch vành vì vừa tốn kém, vừa có nguy cơ nhiễm tia xạ nếu có thể có được kết quả tương tự bằng cách dùng các dấu ấn sinh học có độ nhạy cao. Chụp CT mạch vành có thể giúp ích cho bác sĩ khi bệnh nhân ở nhóm theo dõi – những người mà mức hs-cTnT không giúp chẩn đoán, cũng không giúp loại trừ nhồi máu cơ tim cấp.
(From TRAPID-AMI: High-Sensitivity cTnT Rules Out/Rules In Acute MI in One Hour. http://www.medscape.com/viewarticle/830723)
ỨC CHẾ ANGIOTENSIN-NEPRILYSIN SO VỚI ENALAPRIL TRONG SUY TIM (NGHIÊN CỨU PARADIGM-HF)
Bối cảnh
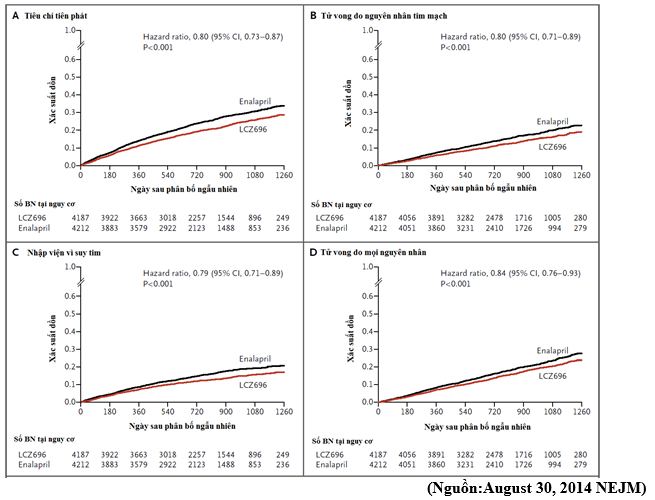
Chúng tôi so sánh LCZ696, một thuốc ức chế neprilysin-thụ thể angiotensin, với enalapril ở bệnh nhân suy tim có phân suất tống máu giảm. Trong những nghiên cứu trước đây, enalapril được chứng minh làm cải thiện sống còn trên những bệnh nhân này. Neprilysin, là 1 men thoái gián vài peptide hoạt mạch nội sinh bao gồm natriuretic peptide, bradykinin và adrenomedullin. Ức chế neprilysin làm tăng các chất này, chống lại hoạt hóa thần kinh thể dịch mà điều này đã biết là gây co mạch, ứ muối và tái cấu trúc. Kết hợp ức chế hệ thống rennin-angiotensin và neprilysin có tác động tốt hơn khi tiếp cận ức chế các chất này đơn thuầnqua các nghiên cứu thực nghiệm nhưng trong các thử nghiệm lâm sàng kết hợp ức chế men chuyển và ức chế neprilysinlại thường gây phù mạch nặng. LCZ696 (gồm sacubitril ức chế neprilysin và valsartan) được so sánh đối đầu với enalaprilở bệnh nhân bị suy timcó EF giảm.
Phương pháp
Nghiên cứu này là nghiên cứu mù đôi, chúng tôi phân ngẫu nhiên 8442 bệnh nhân suy tim NYHA II, III hoặc IV với EF ≤ 40% hoặc cho nhận LCZ696 (tại liều 200 mg X 2 lần/ngày) hoặc cho nhận Enalapril (tại liều 10 mg X 2 lần/ngày) thêm vào cùng với các điều trị chuẩn đang được khuyến cáo. Kết cục tiên phát là tiêu chí gộp của tử vong từ các nguyên nhân tim mạch hoặc nhập viện vì suy tim, nhưng thử nghiệm lâm sàng được thiết kế nhằm để phát hiện sự khác biệt về tử suất từ các nguyên nhân tim mạch.
Kết quả
Thử nghiệm lâm sàng này phải ngừng sớm theo những điều luật đã xác định trước sau thời gian theo dõi trung vị 27 tháng vì lợi ích LCZ696 đã rõ. Tại thời điểm ngừng nghiên cứu, kết cục tiên phát xảy ra 914 bệnh nhân (21.8%) trong nhóm LCZ696 và 1117 bệnh nhân (26.5%) trong nhóm enalapril (HR trong nhóm LCZ696, 0.80; 95% CI: 0.73-0.87; P < 0.001). Tử vong là 711 bệnh nhân (17%) nhận LCZ696 và 835 bệnh nhân (19.8%) nhận enalapril(HR cho tử vong do mọi nguyên nhân, 0.84; 95% CI, 0.76-0.93; P < 0.001), trong đó tử vong do nguyên nhân tim mạch xảy ra 558 (13.3%) ở nhóm LCZ696 và 693 (16.5%) ở nhóm enalapril (HR, 0.80; 95% CI 0.71-0.89; P < 0.001). Khi so với enalapril, LCZ696 còn giảm nguy cơ nhập viện vì suy tim khoảng 21% (P < 0.001) và giảm triệu chứng và giới hạn thể lực do suy tim (P = 0.001). Nhóm LCZ696 có tỷ lệ bệnh nhân bị tụt huyết áp và phù mạch không nặng cao hơn nhưng có tỷ lệ suy thận, tăng kali máu và ho thấp hơn nhóm enalapril.
Kết luận
LCZ696 tốt hơn enalapril trong việc làm giảm nguy cơ tử vong và nhập viện vì suy tim.
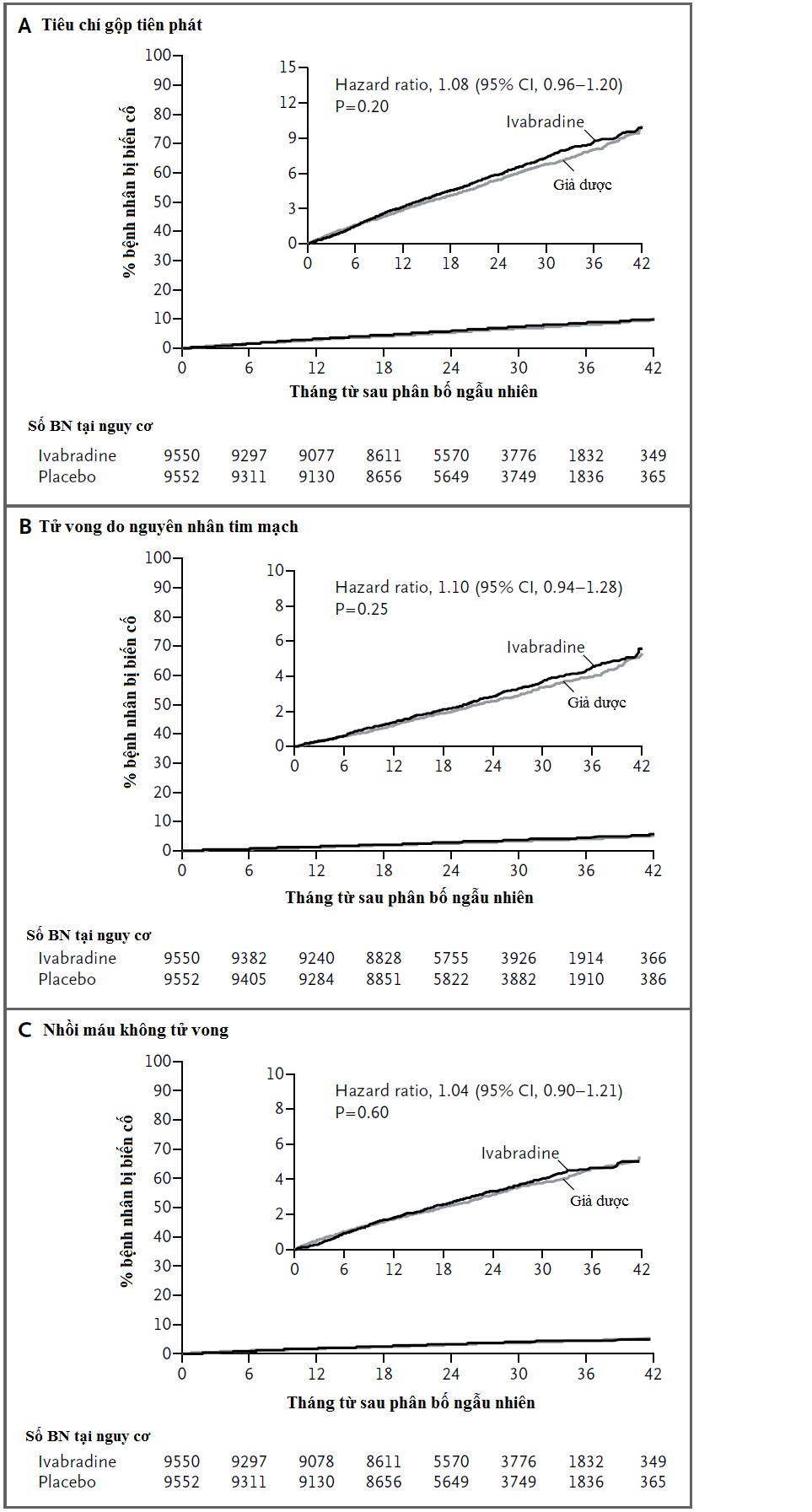
IVABRADINE TRONG BỆNH ĐỘNG MẠCH VÀNH ỔN ĐỊNH KHÔNG SUY TIM
(NGHIÊN CỨU SIGNIFY)
Bối cảnh
Tần số tim tăng là 1 dấu ấn nguy cơ tim mạch đã được thiết lập. Những phân tích trước đây đã đề nghị rằngivabradine, một thuốc làm chậm nhịp tim, có thể cải thiện kết cục ở những bệnh nhân với bệnh động mạch vành mạn ổn định có rối loạn chức năng thất trái và tần số tim ≥ 70 lần/phút.
Phương pháp
Chúng tôi thực hiện thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có đối chứng với giả dược, ivabradine thêm vào cùng với điều trị nền chuẩn trong 19102 bệnh nhân có cả 2 đặc điểm là bệnh động mạch vành ổn định không có suy tim lâm sàng và tần số tim ≥ 70 lần/phút (bao gồm 12049 bệnh nhân có đau thắt ngực giới hạn thể lực với phân độ ≥ II theo thang đo của hội tim mạch Canada-CCS). Chúng tôi phân bố ngẫu nhiên bệnh nhân vào hoặc giả dược hoặc ivabradine tại liều điều chỉnh lên đến 10mg X 2 lần/ngày, đạt tần số tim đích 55-60 lần/phút. Tiêu chí tiên phát là tiêu chí gộp của tử vong do nguyên nhân tim mạch hoặc nhồi máu cơ tim không tử vong.
Kết quả
Tại thời điểm 3 tháng, tần số tim trung bình của bệnh nhân trong nhóm ivabradine là 60.7±90 lần/phút so với 70.6±10.1 lần/phút ở nhóm giả dược. Sau thời gian theo dõi trung vị 27.8 tháng, không có sự khác biệt có ý nghĩa giữa nhóm ivabradine và nhóm giả dược về tỷ suất mới mắc của tiêu chí tiên phát (6.8% và 6.4%; HR, 1.08; 95% CI, 0.96 – 1.20; P = 0.20), không có sự khác biệt về tỷ suất mới mắc về tử vong do nguyên nhân tim mạch và nhồi máu cơ tim không tử vong. Ivabradine làm tăng tỷ suất mới mắc về tiêu chí tiên phát ở những bệnh nhân đau thắt ngực bị giới hạn hoạt động nhưng không làm tăng tiêu chí này trong nhóm không có đau thắt ngực giới hạn hoạt động (P = 0.02 cho tương tác). Tỷ suất nhịp chậm ở nhóm ivabradine cao hơn nhóm giả dược (18% so với 2.3%, P < 0.001).
Kết luận
Những bệnh nhân bị bệnh động mạch vành mạn ổn định không có suy tim lâm sàng, việc cho thêm ivabradine vào điều trị nền chuẩn để làm giảm tần số tim không làm cải thiện kết cục lâm sàng.
(Nguồn: August 31, 2014 NEJM)