Th.S. BS Lê Kim Tuyến
PGS. TS. Phạm Nguyễn Vinh
TÓM TẮT
Với sự tiến bộ của siêu âm doppler, việc chẩn đóan bệnh tim bẩm sinh trước sinh ngày càng phát triển. Chẩn đoán trước sinh giúp chúng ta không “bất ngờ” khi chăm sóc trẻ sau sanh, giúp điều trị trong bào thai hoặc đình chỉ thai sản. Các chỉ định chính của siêu âm tim thai bao gồm: tiền căn gia đình mắc bệnh tim bẩm sinh, bản thân người mẹ có nguy cơ cao mang thai mắc bệnh tim bẩm sinh và những dấu hiệu thai nhi mắc bệnh tim cao. BS sản khoa đóng vai trò quan trọng như tuyến đầu sàng lọc, phát hiện những dấu hiệu “nghi ngờ”, để gửi đến BS tim mạch.
Với sự tiến bộ của siêu âm doppler, siêu âm tim đã là 1 phương tiện chẩn đóan không xâm nhập và đáng tin cậy trong bệnh tim bẩm sinh (BTBS) và rối lọan chức năng tim mạch. Ngày nay siêu âm doppler mở rộng sang lĩnh vực thai nhi. Tỷ lệ BTBS là 8/1000 trẻ sinh-sống[1-3] , như vậy ở VN mỗi năm trung bình có khỏang 8000 trẻ mắc bệnh tim được sinh ra, trong đó ¼ bệnh tim (2000 trường hợp) là phức tạp do cấu trúc giải phẫu hoặc phối hợp với những dị tật khác (các cơ quan nội tạng hoặc NST).
1. VAI TRÒ CHẨN ĐOÁN TRƯỚC SANH BTBS
Siêu âm tim thai vào khoảng tháng 4,5 của thai kỳ giúp chúng ta tránh bất ngờ, chuẩn bị cho sản phụ được sanh ở tuyến trên (có đủ phương tiện như prostaglandines E1,máy thở, Rashkind, thông tim can thiệp), có sự phối hợp của nhiều chuyên khoa.
Ngoài ra, chẩn đoán sớm như vậy có thể giúp điều trị bệnh tim ở giai đoạn bào thai hoặc đình chỉ thai sản nếu tổn thương tim quá phức tạp và nặng.
2. CẤP ĐỘ CHẨN ĐOÁN:
Có hai cấp độ chẩn đoán bệnh lý tim thai
- Cấp độ một: siêu âm tim thai (SATT) được tiến hành ở tháng thứ 4 hoặc 5 của thai kỳ, xem 4 buồng tim, sự xuất phát của đại động mạch, nếu có bất thường hoặc nghi ngờ thì chuyển lên tuyến trên
- Cấp độ hai: thường do BS tim mạch nhi đã được đào tạo về SATT tiến hành, có nhiệm vụ chẩn đóan, tiên lựơng và lập kế họach trước sanh 1 cách cụ thể.
3. CHỈ ĐỊNH SIÊU ÂM TIM THAI:
a. Có tiền căn gia đình mà làm tăng nguy cơ bệnh tim thai:
- Có con hoặc lần mang thai trước bị bệnh tim
-
Trong bệnh “tắc nghẽn của tim trái” như hẹp eo động mạch chủ (ĐMC), bất thường van ĐMC…, sự tái diễn và mức độ nặng đa dạng trong 1 gia đình. Ví dụ gia đình có tiền căn lọan sản van ĐMC đơn giản có thể dẫn đến 1 sự tái diễn của thiểu sản thất trái nặng.
-
Trong bệnh tim vùng nón-thân động mạch (conotroncale), nhóm này cũng rất đa dạng: tứ chứng Fallot, thiểu sản van động mạch phổi (ĐMP), thông liên thất (TLT), thân chung động mạch, đứt đọan ĐMC. Trong nhóm bệnh này cần tiến hành lập bản đồ gene, tìm bất thường ở NST 22q11.
-
Bệnh cơ tim và những bệnh tim khác: khiếm khuyết “vách”, hồi lưu tĩnh mạch phổi bất thường (RVPA), đồng dạng nhĩ (isomerisme). Ngày nay với sự tiến bộ của ngành sinh học phân tử và nhờ vào nghiên cứu có hệ thống của những gia đình tự nguyện, 1 vài gene đã được phát hiện và công bố (carnitine-OCTN2 đối với bệnh cơ tim dãn nở, NDUFV1 đối với bệnh cơ tim phì đại, NDUFS4…)
-
- Bố bị BTBS: con có khả năng bị BTBS là 3%
- Tiền căn bất thường gene: Các hội chứng Noonan, Marfan, Holt-Oram, Di-George, William.
b. Người mẹ có nguy cơ cao mang thai mắc BTBS:
- Rối loạn chuyển hóa ở người mẹ: tiểu đường phụ thuộc insuline, đặc biệt là những người mẹ có đường huyết chưa được kiểm sóat tốt; tiểu phenyl-ceton (phenylketonuria)[4-6].
- Người mẹ tiếp xúc với chất gây dị dạng hệ tim mạch: rượu, thuốc chống động kinh, lithium (Ebstein), bị nhiễm Rubella trước 12 tuần[7-8].
- Người mẹ có tự kháng thể ( bệnh tự miễn ): anti-SSA, anti-SSB (bệnh cơ tim dãn nở, blốc nhĩ thất)[9].
- Người mẹ bị bệnh tim: tăng tử vong do tăng áp ĐMP, hẹp ĐMC nặng.
c. Những dấu hiệu thai nhi có bệnh tim mạch cao:
- Tiến triển của phù thai nhi: 25% có bệnh tim[12]
- Phát hiện những dị tật ngòai tim, bao gồm bất thường NST[10-11] : thóat vị rốn (30%), thoát vị hoành (10%), teo hành tá tràng, phù gáy, ĐM rốn đơn độc, dò thực quản-khí quản, nang dịch…
- Phát hiện rối lọan nhịp: nhịp nhanh (không lỗ van 3 lá, bệnh cơ tim, bất tương hợp 2 lần), bloc nhĩ thất (bất tương hợp 2 lần, kênh nhĩ thất, tự miễn)
- Nghi ngờ BTBS do BS sản khoa phát hiện khi siêu âm “thường qui”
- Điều cần lưu ý ở nhóm “nguy cơ cao” chỉ phát hiện được 25% BTBS, 1 số lớn còn lại là trong nhóm “không có nguy cơ” hoặc không có tiền sử trước đó. Vì vậy chỉ có khám 1 cách có hệ thống tim thai là cho độ nhạy chẩn đóan cao: 75%-90% của BTBS[18-21].
4. CÁC DẤU HIỆU TRÊN SIÊU ÂM[13] :
Việc xác định 4 buồng tim là bắt buộc trong SATT, xác định vòng van 2 lá, 3 lá, khỏang cách giữa van 2 lá- 3 lá… . Điều quan trọng là kiểm tra sự “cân đối” giữa các buồng tim ở tuần thứ 22 của thai kỳ, hơi mất cân đối ở tuần thứ 32 (tim phải lớn hơn tim trái về mặt sinh lý: TP/TT<1,4).
SATT được khuyên nên tiến hành vào tuần lễ thứ 20-22 của thai kỳ. SATT cho thấy cấu trúc tim thai bình thường không có nghĩa là trái tim sẽ bình thường ở 3 tháng cuối thai kỳ hay sau sanh. Ví dụ như những trường hợp khiếm khuyết vách đơn thuần, những bất thường có diễn tiến (hẹp eo ĐMC), những dị tật “nhỏ” hoặc do tư thế thai nhi không thụân lợi cho việc chẩn đóan.
Sau đây là những mô tả giải phẫu học trên siêu âm:
< strong>a.Bất thường nhận ra ở mặt cắt 4 buồng:
- Vị trí tim thai bất thường: tim bên phải có thể là situs solitus, inversus, hoặc ambigus
- Van nhĩ thất không nhìn thấy và thất đi theo bị thiểu sản
- Không thấy van 2 lá có thể chẩn đóan thiểu sản thất trái hoặc không lỗ van 2 lá (hình 1).
- Không thấy van 3 lá có thể chẩn đóan thiểu sản thất phải hoặc không lỗ van 3 lá (hình 2).
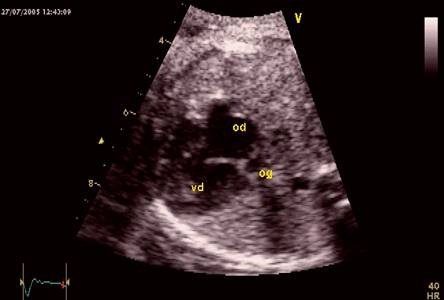
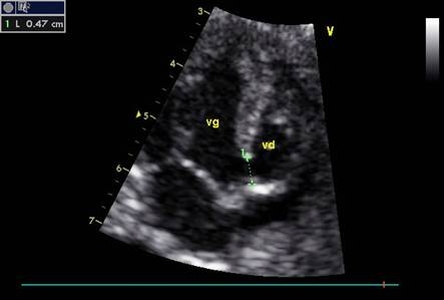
- Nhìn thấy van nhĩ –thất nhưng bất thường về chức năng, vị trí, cử động: Ebstein, loạn sản van 3 lá, loạn sản van 2 lá. Tâm thất tương ứng có hình dạng đa dạng. Dấu hiệu giãn nhĩ phải hoặc nhĩ trái, là dấu hiệu gợi ý của mức độ hở van.
-
Một van nhĩ thất chung: thì tâm trương mở ra cả 2 thất (khiếm khuyết vách nhĩ thất) cho chẩn đóan kênh nhĩ thất (hình 3). (có thể có 1 thất lớn hơn, kích thước lỗ thông rất đa dạng).
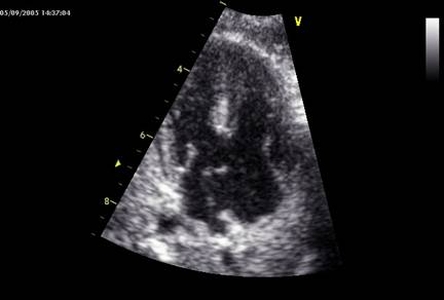
-
Bất thường “vách”
-
Không thấy tòan bộ vách liên thất: đồng nghĩa “tâm thất độc nhất”. Sự kết nối nhĩ thất cũng rất đa dạng, có thể có 2 van nhĩ -thất hiện diện hoặc chỉ có 1 van nhĩ thất. Khi lỗ thông lớn (>2/3 chiều dài vách) xem như tâm thất độc nhất, mặc dù các dị tật này không cùng 1 nhóm “phôi thai học”. (hình 4)
-
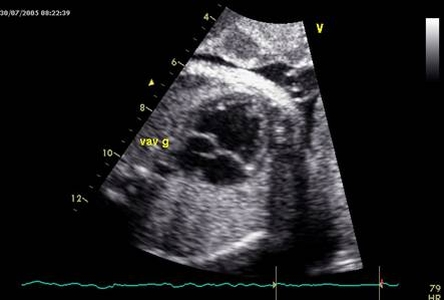
-
Khiếm khuyết vách liên thất (VLT): kích thước rất đa dạng, nhưng <2/3 chiều dài của VLT gọi là thông liên thất. Cần phân tích van nhĩ-thất để xem TLT này là bất thường đơn độc hay phối hợp trong bệnh tim phức tạp (không lỗ hay bất thường van 2 lá, không lỗ hay bất thường van 3 lá)
-
Không thấy “tòan bộ vách liên nhĩ”: tâm nhĩ độc nhất, thường gặp trong nhóm bệnh gọi là “đồng dạng” (isomerisme): thường là đồng dạng trái trong tâm nhĩ độc nhất đơn thuần; thường là đồng dạng phải nếu là kênh nhĩ thất “phức tạp”.
-
Khiếm khuyết vách nhĩ-thất: kích thước rất đa dạng, thường ở phấn thấp của vách liên nhĩ ngay chỗ kết nối của van nhĩ-thất, và VLT phía sau (phần nhận), cho chẩn đóan kênh nhĩ-thất.
-
Khiếm khuyết vách liên nhĩ: rất khó chẩn đóan ở những trường hợp TLN lỗ thứ phát
-
Ở phần thấp: thông liên nhĩ lỗ tiên phát, dạng kênh nhĩ thất bán phần.
-
Bất thường về chức năng:
-
Mất cân đối giữa 2 thất hoặc 2 nhĩ: nó không phải là bệnh lý trong 3 tháng cuối thai kỳ nếu chỉ là đơn độc trong ưu thế tim phải. Ngược lại, mất cân đối 1 cách có ý nghĩa (>2/1) là một dấu hiệu gợi ý (hẹp eo ĐMC hoặc bất thường nối liền tĩnh mạch) (hình 5)
-
Phì đại vách hoặc tòan bộ cơ tim: cho chẩn đóan bệnh cơ tim phì đại trong bối cảnh 1 hội chứng do bất thường gene hay bệnh tim tắc nghẽn có tiền căn gia đình.
-
Giãn thất phải hoặc trái: cho chẩn đóan bệnh cơ tim không tắc nghẽn hoặc hậu quả không đặc hiệu của 1 bệnh lý tắc nghẽn hoặc quá tải thể tích
-
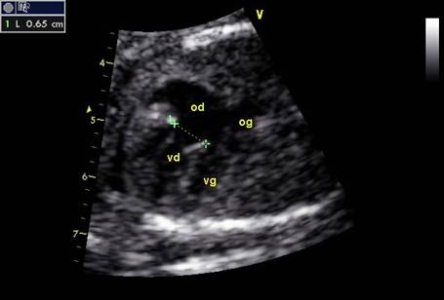
- Các hình ảnh bất thường khác:
-
Hình ảnh khối u: thường gặp là Rhabdomyome, nếu là có nhiều, cần phải tìm sclérose tubéreuse. 1 khối u duy nhất- fibrome. Teratome thừờng ở cuống động mạch trong màng tim và kèm theo tràn dịch màng ngòai tim. (hình 6)
-
Hình ảnh sáng ở trụ cơ: của van 2 lá hoặc 3 lá, nó không đặc hiệu khi đơn độc.
-
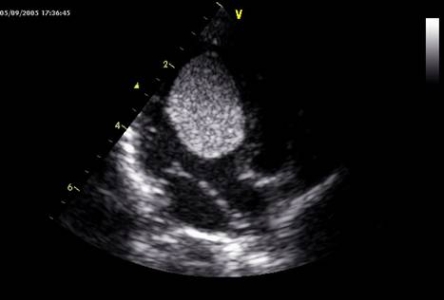
b.Hình ảnh bất thường mạch máu ngoài tim:
-
Mạch máu phía sau “thêm vào” (supplémentaire): chen vào giữa ĐMC xuống và nhĩ, cho chẩn đóan “ống thu thập” (collecteur) mạch máu sau tim, nhận 4 tĩnh mạch phổi mà không kết nối với nhĩ trái. Hình ảnh này không phải lúc nào cũng thấy dễ dàng, nhưng nếu thấy gợi ý chẩn đoán nối liền tĩnh mạch phổi bất thường tòan phần. (hình 7)
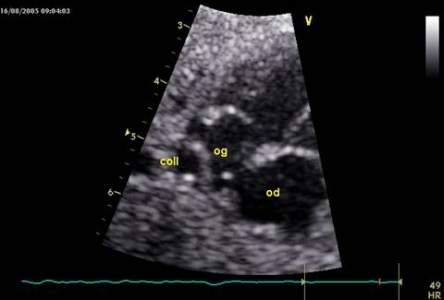
-
Giãn tĩnh mạch chủ trên: thường gợi ý nối liền tĩnh mạch phổi bất thường thể trên tim.
-
Bất thường tĩnh mạch hệ thống: Tĩnh mạch chủ trên trái đổ vào xoang vành, hồi lưu tĩnh mạch chủ dưới qua “azygos”, bất thường ống tĩnh mạch (ductus venosus)…
c.Bất thường ở đại động mạch[14] :
-
Khi siêu âm phải th
ấy rõ 2 đại động mạch, 2 vòng van tổ chim, sự phân nhánh của ĐMP và cung ĐMC để nhận ra 2 động mạch này. Hướng của 2 động mạch này bắt chéo nhau, chứng tỏ có tương hợp thất-đại động mạch.
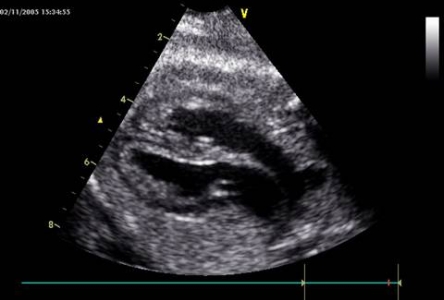
d.Bệnh lý tắc nghẽn với vách liên thất nguyên vẹn:
-
Hẹp van ĐMC hoặc ĐMP: chẩn đóan siêu âm là chắc chắn, có khi cũng nghi ngờ khi quan sát cử động, “độ cứng” của van ĐMC va ĐMP. Chẩn đóan được gợi ý khí có biến chứng trên thất tương ứng: phì đại với chức năng bảo tồn, giãn và giảm co bóp thất hoặc giãn nhĩ.
-
Hẹp động mạch ở xa: phân biệt hẹp eo ĐMC hoặc hẹp ống động mạch.
-
Hẹp eo ĐMC: hình ảnh rõ ràng nhất là eo ĐMC có kích thước nhỏ hơn 2 độ lệch chuẩn so với trị số trung bình của tuổi thai. Dấu hiệu gợi ý là mất cân đối giữa tim phải va trái (>2/1), mặc dù là dấu hiệu này kém đặc hiệu ở 3 tháng cuối.
-
Hẹp ống động mạch: đó là 1 bất thường về chức năng, gặp trong trường hợp người mẹ dùng thuốc giảm đau-kháng viêm, đặc biệt là Indomethacine
-
Những bất thường này phụ thuộc vào điều kiện tuần hòan và nó diễn tiến theo thời gian, xảy ra thường trễ trong quá trình mang thai, có khi tạo ra sau sanh.
-
e.Bệnh nón-thân (conotroncale)[15] :
Bệnh này chiếm đa số trong bệnh lý tắc nghẽn kèm thông liên thất. Nhóm bệnh này rất đa dạng: tứ chứng Fallot, không lỗ van ĐMP kèm TLT, thiểu sản van ĐMP, thân chung động mạch, đứt đọan ĐMC, hội chứng hẹp eo ĐMC và bất thường ở cung ĐMC.
Những bệnh tim này thường có sự tương hợp thất-đại động mạch, sự bất tương hợp thất-đại động mạch cho hình ảnh các đại động mạch song song trên siêu âm. Trong trường hợp không lỗ van ĐMP, sự bất tương hợp thất-đại động mạch được xác định bằng vị trí bất thường của ĐMC trên phần phễu tim phải:
-
Chuyển vị đại động mạch đơn thuần: khi chỉ thấy bất tương hợp thất-đại động mạch.
-
Chuyển vị đại động mạch kết hợp với bất thường giải phẫu khác: khiếm khuyết vách, bất thường van nhĩ-thất hoặc van tổ chim, bất thường đại động mạch (hẹp chủ, teo hoặc giảm sản ĐMP).
-
Vị trí đại động mạch bất thường kèm TLT, chúng khác với chẩn đóan trên là mất sự liên tục thất-đại động mạch.
-
Bất tương hợp 2 lần (chuyển vị đại động mạch có sữa chữa): có thể kết hợp với tất cả các dạng của bệnh van tim, tâm thất hay đại động mạch. (hình 9)
5. NHỮNG NGUYÊN LÝ CƠ BẢN CẤP CỨU NỘI VÀ NGOẠI KHOA CHU SINH[16,18,21,22] :
Gần 15 năm qua, trên thế giới việc chăm sóc cấp cứu tim mạch sơ sinh đã có những bước tiến bộ tột bật: trước tiên là nhờ việc sử dụng Prostaglandine E1 trong những bệnh tim sống phụ thuộc vào ống động mạch (ductodépendantes-ÔĐM); sự tiến bộ của thông tim can thiệp và cuối cùng là việc chẩn đóan BTBS trước sinh, đã cho phép chúng ta chăm sóc trẻ chu sinh 1 cách thích hợp.
- BTBS tím sơ sinh nặng do giảm cung lượng phổi: không lỗ van ĐMP kèm TLT, 1 vài thể của bệnh tứ chứng Fallot, hẹp van ĐMP “nguy kịch” (critique) và không lỗ van ĐMP với VLT nguyên vẹn, BTBS phức tạp kèm không lỗ van ĐMP hoặc hẹp van ĐMP rất nặng. Trong những tình huống này, tuần hòan phổi được cung cấp bởi ÔĐM. Nếu ÔĐM đóng lại sau sanh, trẻ sẽ tím dữ dội, giảm oxygène trong máu và nhiễm toan chuyển hóa, nhanh chóng dẫn tới tử vong khi trẻ không được điều trị kịp thời.
- Tắc nghẽn tim trái nặng: hẹp van ĐMC “nguy kịch”, hẹp eo ĐMC đơn thuần hoặc kết hợp với những bất thường trong tim, đứt đọan ĐMC và các dạng khác nhau của thiểu sản thất trái. Trong những tình huống này, sự thông thương của ÔĐM là “bắt buộc” để bảo đảm cung lượng “hệ thống”.
- Chuyển vị đại động mạch đơn thuần (không kèm TLT): sau sinh, khi không có luồng thông ở tầng nhĩ hoặc ÔĐM, thất phải tống 1 lượng máu kém oxy về phía ĐMC và thất trái tống máu chứa nhiều oxy về ĐMP. Tuần hòan này không thể đảm bảo để duy trì sự sống, do đó bắt buộc phải đảm bảo sự thông thương ở tầng nhĩ và tầng động mạch, có nghĩa chúng ta phải chăm sóc trẻ ở nơi có khoa sơ sinh và khoa tim mạch nhi và nếu có thể là khoa phẫu thuật tim sơ sinh. Gần đây bệnh viện Necker (Paris) đã chứng minh rằng chẩn đóan trứơc sinh của chuyển vị đại động mạch đơn thuần có tiên lượng cải thiện rõ rệt[14].
- Nối liền tĩnh mạch phổi toàn phần cũng là 1 cấp cứu sơ sinh (khi có tắc nghẽn), nhưng chẩn đóan trước sinh rất khó vì cấu trúc trong tim bình thường. Các dấu hiệu gợi ý: thấy được ống thu thập tĩnh mạch ở sau tim, giãn tim phải. Khi thấy các dấu hiệu này, thai phụ cần được gửi đến BS chuyên khoa tim mạch nhi để có chẩn đóan xác định trứớc sinh bằng cách phân tích chính xác hồi lưu tĩnh mạch phổi bằng doppler màu.
Việc chẩn đóan trứơc sinh BTBS cho phép chúng ta lựa chọn nơi phù hợp để người mẹ sanh con:
- Trẻ bị chuyển vị đại động mạch đơn thuần bắt buộc sinh trong bệnh viện có khoa sản, khoa sơ sinh và khoa can thiệp tim mạch nhi, ở nơi mà có thể làm thủ thuật mở rộng VLN (Rashkind) trong khi chờ đợi phẫu thuật.
- Trẻ có bệnh tim khác mà cần cấp cứu sau sanh phải được sanh ở nơi có khoa cấp cứu sơ sinh và sự hiện diện của BS tim mạch nhi. Trong phòng sanh phải có Prostaglandine E1 để giữ ÔĐM thông thương.
- Nếu bệnh tim không cần cấp cứu, chúng ta cần khuyên cho trẻ khám chuyên khoa tim mạch nhi sơ sinh để cho phép lọai trừ những trường hợp cấ
p cứu, giải thích cho bố mẹ cách theo dõi và phương thức điều trị. - Vấn đề lọan nhịp thai nhi sẽ được đề cập trong 1 bài khác. Phát hiện nhịp nhanh trên thất cần điều trị trong quá trình mang thai thường là cho người mẹ uống thuốc. Tùy theo tình trạng lâm sàng thai nhi dưới điều trị, chúng ta có thể khuyên bằng những phương thức sanh cụ thể: trong 1 trung tâm “chuyên khoa” mà rối lọan nhịp nguy hiểm, thường là sinh bằng đường dưới, mổ lấy thai khi Bloc nhĩ thất với nhịp thất rất chậm (<45-50l/p).
6. KẾT LUẬN:
Hiện nay chúng ta có thể chẩn đóan những BTBS mà có làm thay đổi có ý nghĩa cấu trúc của tim. Việc chẩn đóan bệnh tim trứớc sinh cần có vai trò hợp tác của các BS ở nhiều chuyên khoa: BS sản khoa, BS nhi khoa và BS tim mạch nhi. Trong đó vai trò BS sản khoa được nhấn mạnh như một tuyến đầu để sàng lọc, BS tim mạch thì xác định nguy cơ cấp cứu sơ sinh, tổ chức lúc sinh và cùng với BS nhi khoa chăm sóc trẻ sau sinh một cách tốt nhất.
Tài liệu tham khảo
1. Mitchelle SC, Korones SB, Berendes HW. Congenital heart disease in 56 109 births. Incidence and natural history. Circulation 1971; 43: 323-332
2. Hoffman JL, Christianson R. Congenital heart disease in a cohort of 19 502 births with long-term follow-up. Am J Cardiol 1978; 42: 641-647
3. Ferencz C, Rubin JD, McCarter RJ et al. Congenital heart disease: prevalence at livebirth. The Baltimore-Washington Infant Study. Am J Epidemiol 1985; 121: 31-36
4. Coumbs CA, Kitzmiller JL. Spontaneous abortion and congenital anomalies in diabetes. Ballières Clin Obstet Gynaecol 1991; 5: 315-331
5. Shields LE, Gan EA, Murphy HF, Sahn DJ, Moore TR. The prognostic values of Hemoglobin A1c in predicting fetal heart disease in diabetic pregnancies. Obstet Gynecol 1993; 81: 954-957
6. Rouse B, Azen C, Koch R et al. Maternal Phenylketonuria Collaboration Study (MPKUCS) offspring: facial anomalies, malformations, and early neurological sequelae. Am J Med Genet 1997; 69: 89-95
7. Cohen LS, Friedman JM, Jefferson JW, Johnson EM, Weiner ML. A re-evaluation of risk of in utero exposure to lithium. JAMA 1994; 271: 146-156
8. Gregg NM. Congenital cataract following german measles in mother. The Ophthamal Soc Aust 1941; 3: 35-36
9. Scott JS, Maddison PJ, Taylor PV, Esscher E, Scott O. Connective-tissue disease, antibodies to ribonucleoprotein, and congenital heart block. N Engl J Med 1983; 309: 209-212
10. Nora JJ. Multifactorial inheritance hypothesis for the etiology of congenital heart disease: the genetic environment interaction. Circulation 1968; 604-617
11. Brenner JI, Berg KA, Schneider DS, Clark EB, Boughman JA. Cardiac malformation in relatives of infants with hypoplastic left-heart syndrome. A J Dis Child 1989; 143: 1492-1494
12. Skoll A, Sharland GK, Allan LD. Ultrasound findings in non-immun hydrops. Ultrasound Obstet & Gynecol 1991; 1: 309-312
13. Allan L. Antenatal diagnosis of heart disease. Heart 2000; 83: 367
14. BonnetD,Coltri A, ButeraG,FermontL, Le Bidois J,KachanerJet al. Detection of transposition of the great arteries in fetuses reduces neonatal morbidity and mortality. Circulation1999;99: 916-918
15. Boudjemline Y, Fermont L, Le Bidois J, Fraisse A, Kachaner J, Villain E et al. Diagnostic prenatal des malformations cono-troncales : résultats dans 337 cas. Arch Mal Coeur Vaiss 2000; 93:583-586
16. Cruz A, Mirlesse V, Le Bidois J, Diallo P, Fermont L, Jaquemard F et al. Prise en charge des cardiopathies congénitales foetales en centre obstétricopédiatrique. Méd Foet Échogr Gynécol 1998; 34: 4-8
17. Fermont L, Batisse A, Piéchaud JF. Échographie foetale. Le dépistage prénatal des cardiopathies congénitales. Encycl Méd Chir Paris: Elsevier SAS, 1988; Radiodiagnostic – Coeur-Poumon, 32-014-A-10, 11p
18. Fermont L, De Geeter B, Aubry MC et al. A close collaboration between obstetricians and cardiologists allows antenatal detection of severe cardiac malformations by 2Decho. Second World Congress of Pediatric Cardiology, New York 1985; [abstract]
19. Fermont L, Kachaner J, Sidi D. Detection of congenital heart diseases: why and how to screen a population. In: Chervenak FA, Isaacson GC, Campbell S, eds. Ultrasound in obstetrics and gynecology. Boston: Little Brown and Co, 1993; 1115-1122
20. Fermont L. Pathologies cardiaques. In: Papiernik E, Cabrol, Pons Ceds. Obstétrique. Paris: Flammarion Médecine-Sciences, 1995; 317-348
21. LeBidois J,FermontL, SidiD,KachanerJ. Diagnostic antenatal des malformations cardiaques :un exemple de collaboration obstétricopédiatrique. Ann Pediatr 1998; 4: 178-180
22. Todros T. Prenatal diagnosis and management of fetal cardiovascular malformations. Curr Opin Obstet Gynecol 2000; 12: 105-109







