Suy tim với phân suất tống máu bảo tồn: Chẩn đoán thiếu sót và điều trị không đầy đủ ở bệnh nhân hở van ba lá
Hở van ba lá (Tricuspid Regurgitation – TR) đã từ lâu là một rối loạn van tim không được nhận biết đầy đủ, hiện ảnh hưởng đến khoảng 70 triệu người trên toàn thế giới. Hở van ba lá có mối liên hệ độc lập với tăng nguy cơ tử vong do mọi nguyên nhân và tử vong do tim mạch. Trước đây, các lựa chọn điều trị cho hở van ba lá rất hạn chế, nhưng gần đây, các can thiệp qua da cho hở van ba lá đã xuất hiện và trở thành liệu pháp triển vọng cho bệnh nhân mắc hở van ba lá nặng.
Hở van ba lá được phân loại thành nguyên phát (nguyên nhân), hoặc thứ phát, trong đó nhóm thứ hai chiếm đa số (70%–80%) trong tổng số ca bệnh.
Hở van ba lá thứ phát được phân loại thành hai dạng:
1. Hở van ba lá chức năng do thất (ventricular functional TR): Đặc trưng bởi dãn vòng van ba lá và kéo căng lá van ba lá do rối loạn chức năng thất phải, nguyên nhân thường gặp là bệnh tim trái như suy tim với phân suất tống máu giảm (HFrEF) và tăng áp phổ
2. Hở van ba lá chức năng do nhĩ (atrial functional TR): Đặc trưng bởi dãn vòng van ba lá do dãn nhĩ phải mà không có rối loạn chức năng thất phả
Hở van ba lá chức năng nhĩ từ lâu đã bị đánh giá thấp vì thiếu một nguyên nhân rõ ràng và từng được xem là “vô căn” hoặc “đơn độc.” Gần đây, nó đã được công nhận là một kiểu hình quan trọng liên quan đến rung nhĩ kéo dài và suy tim với phân suất tống máu bảo tồn (HFpEF).
Hở van ba lá phổ biến ở bệnh nhân suy tim, ảnh hưởng đến khoảng 50% bệnh nhân suy tim và có liên quan đến gánh nặng triệu chứng cao hơn cũng như kết cục lâm sàng tồi tệ hơn. Mặc dù hở van ba lá có thể xuất hiện đồng thời với bất kỳ kiểu hình suy tim nào, nhiều nghiên cứu đã báo cáo rằng hở van ba lá có mối liên quan với HFpEF cao hơn so với HFrEF.
Dữ liệu từ cơ sở dữ liệu ESC-HFA EORP (chương trình nghiên cứu EURObservational của hội suy tim Châu Âu) cũng ghi nhận bệnh nhân suy tim có hở van ba lá đơn độc có xu hướng mắc HFpEF cao hơn so với HFrEF và có nguy cơ tử vong do mọi nguyên nhân cao hơn so với bệnh nhân có hở van hai lá đơn độc hoặc kết hợp cả hở van hai lá và ba lá.
Mối liên hệ này là hợp lý về mặt sinh học, dựa trên sự chồng chéo về dịch tễ học, lâm sàng và cơ chế bệnh sinh giữa hở van ba lá và HFpEF. Cả hở van ba lá và HFpEF đều phổ biến hơn ở phụ nữ và người cao tuổi và có liên quan đến rung nhĩ kéo dài và dãn nhĩ trái.
Sự hiện diện của hở van ba lá nặng cũng được dự đoán là liên quan đến HFpEF, với tới 90% bệnh nhân có hở van ba lá nặng biểu hiện lâm sàng của HFpEF.
Đáng chú ý, hở van ba lá ở bệnh nhân HFpEF không nhất thiết xảy ra kèm theo rối loạn chức năng thất phải. Một nghiên cứu quan sát trên 328 bệnh nhân HFpEF ghi nhận rằng trong số 21% bệnh nhân có hở van ba lá nặng, chỉ 1/3 có bằng chứng về dãn thất phải.
Nhiều khả năng hở van ba lá trong HFpEF nằm trên một phổ sinh lý bệnh, với hở van ba lá có thể là hậu quả hoặc nguyên nhân của HFpEF.
- Thứ nhất, hở van ba lá có thể là hậu quả trực tiếp của áp lực cao ở phía tim trái và tăng áp phổi hậu mao mạch trong HFpEF, dẫn đến hở van ba lá do rối loạn chức năng thất.
- Thứ hai, hở van ba lá có thể đồng mắc với HFpEF và xảy ra do rối loạn chức năng nhĩ từ bệnh cơ tim nhĩ phải, có hoặc không kèm rung nhĩ kéo dài (chỉ 38% trường hợp hở van ba lá do rối loạn chức năng nhĩ có rung nhĩ). Điều này có thể dẫn đến tái cấu trúc thất với hiện tượng kéo căng lá van ba lá, liên quan đến HFpEF hoặc hở van ba lá (hoặc cả hai), gây ra rối loạn chức năng thất phả
- Thứ ba, hở van ba lá có liên quan đến HFpEF với bệnh phổi tiềm ẩn, trong đó kháng lực mạch phổi tăng khi gắng sức giúp ta thấy rõ hở van ba lá tiềm ẩn và ảnh hưởng huyết động học của nó.
- Thứ tư, hở van ba lá nặng có thể dẫn đến dãn thất phải, đẩy lệch vách liên thất sang thất trái (tương quan 2 thất), làm suy giảm đổ đầy tâm trương thất trái và gây ra HFpEF.
Những cơ chế này không nhất thiết loại trừ lẫn nhau và có thể đồng thời xuất hiện ở cùng một bệnh nhân.
Dữ liệu này cho thấy khả năng HFpEF có thể “ngụy trang” thành hở van ba lá. Điều này rất quan trọng vì HFpEF khó chẩn đoán và cho đến gần đây chúng ta không có nhiều lựa chọn điều trị cho bệnh nhân này.
Gần đây đã có những bước đột phá với các liệu pháp mới cho HFpEF, bao gồm các chất ức chế đồng vận chuyển natri-glucose loại 2 (SGLT-2 inhibitors) và các chất chủ vận thụ thể GLP-1 ở bệnh nhân HFpEF béo phì. Các liệu pháp này đã chứng minh khả năng cải thiện kết cục. Cụ thể, các chất ức chế SGLT-2 đã được chứng minh là làm giảm áp lực động mạch phổi ở bệnh nhân suy tim trên toàn bộ phổ phân suất tống máu thất trái.
Có khả năng rằng chất ức chế SGLT-2 có thể giảm mức độ nghiêm trọng của hở van ba lá và cải thiện kết cục lâm sàng ở bệnh nhân HFpEF. Tuy nhiên, SGLT-2 và các liệu pháp suy tim khác vẫn chưa được đánh giá một cách hệ thống về hiệu quả đối với độ nặng của hở van ba lá. Ngoài ra, bệnh nhân bị bệnh van tim nặng, bao gồm hở van ba lá, đã bị loại trừ khỏi các thử nghiệm lâm sàng với chất ức chế SGLT-2 trong HFpEF.
Quản lý sung huyết và áp lực động mạch phổi thông qua các cảm biến áp lực phổi cấy ghép đã chứng minh được khả năng cải thiện kết cục ở bệnh nhân HFpEF. Các liệu pháp mới cũng đã được phát triển thành công cho các nhóm bệnh nhân HFpEF cụ thể, bao gồm bệnh amyloidosis và bệnh cơ tim phì đại.
Rung nhĩ là một yếu tố nguy cơ chính cho cả hở van ba lá và HFpEF, cắt đốt rung nhĩ qua catheter cũng có liên quan đến sự cải thiện độ nặng của hở van ba lá và rối loạn chức năng tâm trương trong HFpEF.
Việc áp dụng các liệu pháp y học hiện tại cho HFpEF, sử dụng các phương pháp điều trị đặc hiệu cho bệnh và kiểm soát nhịp đạt mục tiêu lâu dài ở bệnh nhân rung nhĩ kèm hở van ba lá nhẹ đến trung bình có thể giúp ngăn ngừa sự tiến triển hở van ba lá nặng và cải thiện kết cục HFpEF.
Trường môn Tim mạch Hoa Kỳ (ACC), Hiệp hội Tim mạch Hoa Kỳ (AHA) và Hiệp hội Suy tim Hoa Kỳ (HFSA) đưa ra khuyến cáo mức độ II về việc sử dụng các chất điều hòa hệ thống renin-angiotensin và các chất đối kháng thụ thể mineralocorticoid ở những bệnh nhân này. Trong khi đó, Hiệp hội Tim mạch Châu Âu (ESC) chưa đưa ra khuyến nghị cụ thể nào.
Các can thiệp qua da đối với TR, bao gồm sửa chữa bằng phương pháp nối mép qua da (Transcatheter Edge-to-Edge Repair – TEER), đã cho thấy những thay đổi tốt về mặt huyết động và tái cấu trúc cơ tim, giúp cải thiện kết cục ở bệnh nhân HFpEF.
Vẫn có một số tranh cãi: việc giảm hở van ba lá có thể dẫn đến tăng áp lực đổ đầy thất trái, có làm tình trạng rối loạn chức năng tâm trương trở nên tồi tệ hơn? Tỷ lệ thành công thủ thuật thấp ở bệnh nhân có áp lực đổ đầy thất phải cao.
Tuy nhiên, một nghiên cứu đơn nhánh trên 20 bệnh nhân đánh giá tính khả thi và ảnh hưởng huyết động của TEER ở bệnh nhân HFpEF đã cho thấy rằng việc giảm hở van ba lá có liên quan đến sự bình thường hóa tương tác thất trái-thất phải và cải thiện chức năng tâm trương thất trái.
Dựa trên mối liên kết chặt chẽ về sinh lý bệnh giữa HFpEF và rung nhĩ, cần lưu ý rằng: trong trường hợp HFpEF tiềm ẩn và rung nhĩ (có hoặc không kèm HFpEF), hiệu quả của các can thiệp qua da cho hở van ba lá có thể bị giảm sút. Tương tự, điều trị HFpEF hoặc rung nhĩ cũng có thể không đạt hiệu quả tối ưu nếu bệnh nhân mắc đồng thời hở van ba lá chưa được điều trị.
Do đó, việc kết hợp các can thiệp qua da điều trị hở van ba lá với các liệu pháp khác cho HFpEF, chẳng hạn như chất ức chế SGLT-2 và kiểm soát nhịp tim trong rung nhĩ, có thể cải thiện kết quả điều trị hở van ba lá.
Hạn chế trong thử nghiệm TRILUMINATE:
- Các bệnh nhân tham gia thử nghiệm đánh giá kết cục tim mạch khi điều trị bằng hệ thống sửa chữa van ba lá (TRILUMINATE) đều được áp dụng liệu pháp điều trị suy tim hợp lý. Tuy nhiên, việc sử dụng chất ức chế SGLT-2 còn hạn chế, vì nó chưa được công nhận là chỉ định class I cho HFpEF trong giai đoạn thử nghiệm.
- Thiếu hiệu quả lên kết cục trong thử nghiệm này có thể liên quan đến HFpEF chưa được chẩn đoán hoặc điều trị, đại diện cho một nhóm bệnh nhân có thể cần các phương pháp điều trị đặc hiệu khác ngoài các can thiệp qua da cho TR.
Những dữ liệu này gợi ý tiềm năng không chỉ cải thiện kết cục điều trị HFpEF ở bệnh nhân trải qua can thiệp qua da cho hở van ba lá mà còn giảm nguy cơ tiến triển thành HFpEF có triệu chứng ở những bệnh nhân với bất thường tiềm ẩn ở giai đoạn dưới lâm sàng (Hình minh họa, Panel C).
Mặc dù các thử nghiệm lâm sàng sử dụng các kỹ thuật qua da mới để điều trị hở van ba lá đã đem lại kết quả khả quan, nhưng chúng chưa đánh giá một cách hệ thống tình trạng HFpEF ở giai đoạn ban đầu. Điều này dẫn đến những hậu quả đáng kể:
- Chúng ta không biết tỷ lệ bệnh nhân có bệnh đồng mắc quan trọng trong các thử nghiệm này.
- Không rõ liệu việc chẩn đoán và điều trị HFpEF hiệu quả có thể giảm nhu cầu can thiệp hở van ba lá hay không?
- Nếu HFpEF được điều trị hiệu quả trước khi can thiệp qua da cho hở van ba lá, liệu điều này có cải thiện kết cục của các can thiệp này hay không, đặc biệt khi giảm được các thách thức huyết động cho thủ thuật trên van tim?
- Đối với những bệnh nhân không dung nạp được liệu pháp điều trị nội khoa, liệu can thiệp qua da cho hở van ba lá có thể hỗ trợ các liệu pháp suy tim hiệu quả hơn không?
- Liệu các can thiệp qua da cho hở van ba lá có thể ngăn ngừa sự tiến triển lâm sàng của HFpEF không?
- Liệu các can thiệp qua da cho hở van ba lá có cải thiện kết quả điều trị HFpEF không?
Giải quyết những quan ngại này có thể mang lại tác động lớn đến kết cục tập trung vào bệnh nhân và thành công của thủ thuật, nhưng những vấn đề này chưa được giải quyết trong các thử nghiệm lâm sàng đánh giá can thiệp hở van ba lá. Cần có sự đánh giá hồi cứu HFpEF trong dữ liệu hiện có từ các thử nghiệm lâm sàng trên bệnh nhân hở van ba lá, dựa trên tiền sử, thăm khám, mức peptide natri lợi niệu và dữ liệu huyết động từ thông tim phải. Các tiêu chí chẩn đoán đã được xác nhận, bao gồm tiêu chí của AHA/ACC/HFSA, thang điểm H2FPEF và HFA-PEFF, có thể được áp dụng cho bệnh nhân ngay khi tuyển vào thử nghiệm hoặc hồi cứu từ dữ liệu thử nghiệm/đăng ký để thiết lập chẩn đoán HFpEF ở bệnh nhân hở van ba lá (Hình minh họa, Panel D). Quan trọng là các thử nghiệm lâm sàng trong tương lai ở bệnh nhân hở van ba lá cần đánh giá HFpEF một cách hệ thống ngay từ ban đầu, phân loại và xác định kiểu hình bệnh nhân này. Các bệnh nhân này nên được điều trị hiệu quả trước khi tham gia thử nghiệm và sau can thiệp, cần theo dõi cả kết quả liên quan đến thủ thuật lẫn những vấn đề liên quan đến HFpEF tiềm ẩn. Cần đánh giá HFpEF có triệu chứng mới khởi phát ở những bệnh nhân không được chẩn đoán HFpEF từ ban đầu như một tiêu chí phụ trong nghiên cứu.
Lược dịch từ Heart failure with preserved ejection fraction: underdiagnosed and undertreated in patients with tricuspid regurgitation
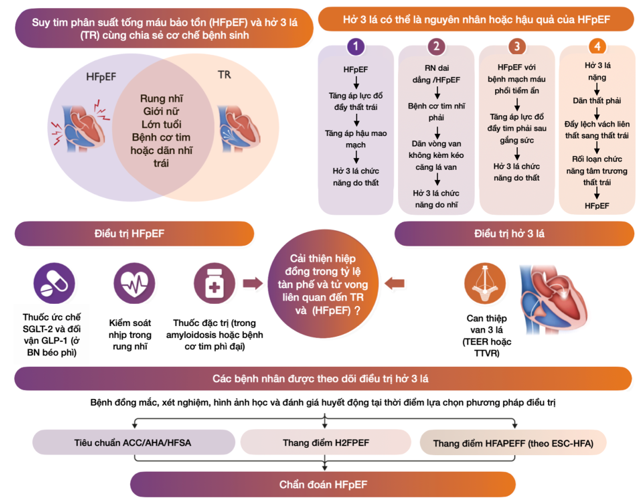
Hình minh họa về các yếu tố nguy cơ, đặc điểm lâm sàng, cơ chế có thể xảy ra và phương pháp điều trị hở van ba lá (TR) và suy tim với phân suất tống máu bảo tồn (HFpEF) (A–C). Lưu đồ hướng dẫn áp dụng tiêu chuẩn chẩn đoán đã được xác nhận đối với HFpEF ở bệnh nhân hở van ba lá (D).ACC/AHA/HFSA: Hiệp hội Tim mạch Hoa Kỳ (American College of Cardiology), Hiệp hội Tim Hoa Kỳ (American Heart Association), Hiệp hội Suy tim Hoa Kỳ (Heart Failure Society of America).ESC-HFA: Hiệp hội Tim mạch Châu Âu – Hội Suy tim (European Society of Cardiology – Heart Failure Association).BMI (Body Mass Index): Chỉ số khối cơ thể.GLP-1 (Glucagon-like peptide 1): Peptide giống glucagon loại 1. LV (Left Ventricle): thất trái. LVEDP (Left Ventricular End-Diastolic Pressure): Áp lực cuối tâm trương thất trái. LVEF (Left Ventricular Ejection Fraction): Phân suất tống máu của tâm thất trái. PASP (Pulmonary Artery Systolic Pressure): Áp lực động mạch phổi tâm thu. PVD (Pulmonary Vascular Disease): Bệnh mạch máu phổi. RA (Right Atrium): nhĩ phải. RV (Right Ventricle): thất phải. SGLT-2 (Sodium-Glucose Cotransporter-2): Chất ức chế kênh đồng vận chuyển Natri-Glucose loại 2. TEER (Transcatheter Edge-to-Edge Repair): Sửa mép van qua ống thông. TR: hở 3 lá. TTVR (Transcatheter Tricuspid Valve Replacement): Thay van ba lá qua ống thông.







