Alexander G. G. Turpie
Bối cảnh: Có ít thông tin về các yếu tố nguy cơ thuyên tắc huyết khối tĩnh mạch ở bệnh nhân nội khoa nằm viện có bệnh cấp tính.
Phương pháp: Một nghiên cứu liên quốc gia, ngẫu nhiên, mù đôi, đối chứng giả dược (MEDENOX) đã thực hiện trước đây trên 1102 bệnh nhân nội khoa có bệnh cấp tính, nằm liệt giường và cho thấy hiệu quả của việc sử dụng một heparin trọng lượng phân tử thấp, enoxaparin natri, trong việc đề phòng huyết khối. Chúng tôi đã tiến hành phân tích hồi qui logistic để đánh giá tính chất độc lập của các loại bệnh nội khoa cấp tính khác nhau (suy tim, suy hô hấp, nhiễm khuẩn, bệnh thấp, và bệnh viêm đường ruột) và các yếu tố được qui định trước (suy tim và phổi mạn tính, tuổi tác, tiền sử thuyên tắc huyết khối tĩnh mạch, và ung thư) như những yếu tố nguy cơ của thuyên tắc huyết khối tĩnh mạch.
Kết quả: Phân tích đơn biến chính cho thấy sự hiện diện của bệnh nhiễm khuẩn cấp tính, tuổi trên 75, ung thư, tiền sử thuyên tắc huyết khối đều kết hợp có ý nghĩa thống kê với tăng nguy cơ thuyên tắc huyết khối tĩnh mạch. Phân tích hồi qui logistic bội cho thấy những yếu tố này đều kết hợp độc lập với thuyên tắc huyết khối tĩnh mạch.
Kết luận: Một số yếu tố nguy cơ độc lập của thuyên tắc huyết khối tĩnh mạch đã được nhận diện. Những kết quả này cho phép nhận ra những đối tượng bị tăng nguy cơ thuyên tắc huyết khối tĩnh mạch và sẽ góp phần xây dựng một mô hình đánh giá nguy cơ dựa vào chứng cứ để điều trị dự phòng huyết khối trên bệnh nhân nội khoa nằm viện.
Arch Intern Med. 2004;164:963-968
Thuyên tắc huyết khối tĩnh mạch vẫn là một nguyên nhân quan trọng của biến chứng và tử vong ở nhiều loại hình bệnh nhân và bệnh trạng.1 Cơ sở lý luận để điều trị dự phòng huyết khối là việc dự phòng tỏ ra có lợi về mặt lâm sàng và tài chính hơn so với điều trị tai biến thuyên tắc huyết khối một khi nó xảy ra. Nhiều số liệu phong phú đã được thu thập để ủng hộ cho lập trường này ở bệnh nhân ngoại khoa. Mãi cho đên gần đây, vẫn còn ít số liệu về các lợi ích của điều trị dự phòng huyết khối trên bệnh nhân nội khoa tổng quát,2 dù có bằng chứng cho thấy thuyên tắc huyết khối tĩnh mạch là một vấn đề thực chất ở bệnh nhân nội khoa.3 Tuy các nghiên cứu điều trị dự phòng huyết khối đã được thực hiện, nhưng chúng có xu hướng tập trung vào việc sử dụng điều trị dự phòng huyết khối ở bệnh nhân nguy cơ cao, như bệnh nhân nhồi máu cơ tim hoặc đột quỵ.1 Ngược lại, số liệu hạn chế trên bệnh nhân nội khoa lại dựa trên những nghiên cứu mở qui mô nhỏ, một số trong đó đã dùng các phương pháp chẩn đoán mà nay được coi là lỗi thời để phát hiện thuyên tắc huyết khối tĩnh mạch.4
Cac nghiên cứu ngẫu nhiên gần đây5,6 đã giúp định nghĩa mức nguy cơ thuyên tắc huyết khối trên bệnh nhân nội khoa có bệnh cấp tính được xác định rõ, đặc biệt là những người có bệnh tim-phổi. Nghiên cứu MEDENOX (prophylaxis in MEDical patients with ENOXaparin)5 là một nghiên cứu ngẫu nhiên, mù đôi, đối chứng với giả dược, được thiết kế để làm sáng tỏ nguy cơ thuyên tắc huyết khối hiện thời ở những quần thể bệnh nhân nội khoa được qui định rõ và để đánh giá tỉ số lợi ích-nguy cơ của phác đồ 2 liều heparin trọng lượng phân tử thấp. Nghiên cứu cho thấy những bệnh nhân này có nguy cơ thuyên tắc huyết khối ở mức trung bình theo các tiêu chí đã được công nhận (xuất độ 15% ở nhánh giả dược), và kết quả này nay đã được phản ánh trong Tuyên bố của Trường môn Bác sĩ Lồng ngực Mỹ và Hội nghị Đồng thuận Quốc tế khuyến nghị điều trị dự phòng huyết khối.1,7 Tuy vậy, vẫn còn ít số liệu về tính chất độc lập của các yếu tố nguy cơ thuyên tắc huyết khối tĩnh mạch trên bệnh nhân nội khoa liên quan với bệnh trạng hoặc với bệnh nhân.8 Theo chúng tôi, sự thiếu chắc chắn này đã dẫn đến một chủ nghĩa kinh nghiệm nào đó trong việc chọn lựa những bệnh nhân cần điều trị dự phòng huyết khối. Mục đích của phân tích này là nhận diện các các yếu tố nguy cơ độc lập của thuyên tắc huyết khối tĩnh mạch bằng cách dùng phân tích hồi qui logistic trên bệnh nhân nội khoa nằm viện có bệnh xác định rõ trong nghiên cứu MEDENOX.
PHƯƠNG PHÁP
Nghiên cứu MEDENOX là một nghiên cứu đa trung tâm, ngẫu nhiên, mù đôi, so sánh heparin trọng lượng phân tử thấp (20 hoặc 40 mg enoxaparin natri tiêm dưới da ngày một lần) với giả dược, như đã mô tả trước đây.5 Biến cố kết cục chính là sự xuất hiện thuyên tắc huyết khối tĩnh mạch có chứng cứ trong thời gian từ ngày 1 đến ngày 14. Thuyên tắc huyết khối tĩnh mạch được định nghĩa là huyết khối tĩnh mạch sâu được phát hiện bằng xạ hình tĩnh mạch cản quang chi dưới bắt buộc hoặc (1) siêu âm ép (ở ngày 10±4 [trung bình ±ĐLC]), (2) nghi ngờ huyết khối tĩnh mạch sâu trên lâm sàng, (3) thuyên tắc phổi được khẳng định bằng xạ hình động mạch phổi hoặc scan phổi xác suất cao, hoặc (4) thuyên tắc phổi gây tử vong.
Những bệnh nhân trên 40 tuổi, với thời gian nằm viện dự kiến ít nhất là 6 ngày và gần đây đã nằm bất động trong £ 3 ngày. Bệnh nhân nằm viện vì suy tim cấp với suy tim độ III hoặc IV NYHA (New York Heart Association), hoặc suy hô hấp cấp không cần thông khí hỗ trợ trực tiếp. Những bệnh nhân khác có 1 trong 3 bệnh trạng (bệnh nhiễm khuẩn cấp tính không có sốc nhiễm độc, bệnh thấp cấp tính, hoặc đợt cấp của bệnh viêm đường ruột) và có ít nhất một yếu tố nguy cơ thuyên tắc huyết khối tĩnh mạch đã qui định trước (tuổi ³75, ung thư, tiền sử thuyên tắc huyết khối tĩnh mạch, béo phì, giãn tĩnh mạch, dùng liệu pháp hormon, và suy tim hoặc suy hô hấp mạn tính). Bệnh hô hấp mạn tính và suy tim mạn tính không được đánh giá là các yếu tố nguy cơ nếu bệnh nhân nằm viện có bệnh nội khoa cấp tính tương ứng.
Cơ sở dữ liệu MEDENOX đầy đủ do công ty dược phẩm Aventis Pharmaceuticals (Bridgewater, NJ) cung cấp. Tổng cộng có 1102 bệnh nhân được thu nhận ở 60 trung tâm y khoa tại 9 nước. Tất cả các phân tích đều được thực hiện trên cơ sở dữ liệu này bằng cách sử dụng quần thể có ý định điều trị, được định nghĩa là tất cả bệnh nhân có một đánh giá kết điểm chính có thể đánh giá được (n=866). Những bệnh nhân có thể đánh giá được chia đồng đều vào 3 nhóm điều trị: giả dược (n=288), enoxaparin 20 mg (n=287), và enoxaparin 40 mg (n=291).
Trong bước đầu xây dựng mô hình hồi qui, 8 biến số giải thích (tuổi ³75, ung thư, tiền sử thuyên tắc huyết khối tĩnh mạch, béo phì, giãn tĩnh mạch, liệu pháp hormon, suy tim mạn, và suy hô hấp mạn) được gán các trị số nhị phân (tức là có hoặc không có), và ảnh hưởng của chúng trên biến số đáp ứng (có hoặc không có thuyên tắc huyết khối tĩnh mạch) được xem xét từng yếu tố một (phân tích đơn biến). Ngoài ra, việc phân nhóm bệnh trạng được qui định trong nghiên cứu MEDENOX cũng được khảo sát theo kiểu giống hệt như vậy.
Các phân tích đơn biến được thực hiện trên 2 quần thể: (1) quần thể toàn bộ bệnh nhân của nghiên cứu MEDENOX có số liệu kết cục chính (n=866) và (2) những bệnh nhân không được điều trị chống huyết khối bằng thuốc có hoạt tính hoặc hữu hiệu (bệnh nhân dùng giả dược hoặc enoxaparin 20 mg) (n=575). Cách tính nguy cơ tương đối là lấy nguy cơ tai biến ở bệnh nhân có đặc trưng ấy chia cho nguy cơ tai biến ở bệnh nhân không có đặc trưng đó. Chứng cứ của sự kết hợp được tính bằng cách dùng test chính xác Fisher. Các đặc trưng được nhận diện là các yếu tố nguy cơ tiềm năng qua phân tích đơn biến được xem xét để đưa vào phân tích hồi qui logistic đa biến. Để bảo đảm chọn được sự phối hợp tốt nhất của các biến giải thích, chỉ nhũng biến số có P<0,20 mới được đưa vào mô hình, và chúng vẫn nằm trong mô hình chừng nào còn liên quan có ý nghĩa với biến số đáp ứng (P<0,10).
Phân tích hồi qui logistic bội được thực hiện để xác định tính chất độc lập của các yếu tố nguy cơ khi hiệu chỉnh với các đặc trưng khác. Một mô hình chọn lọc từng bước được sử dụng để tìm các đặc trưng khác, và sử dụng một thủ tục chọn lọc từng bước đối với tất cả các biệp biến số trong mô hình.
Phần mềm được dùng để phân tích là SAS phiên bản 6.12 (SAS Institute Inc, Cary, NC).
KẾT QUẢ
KẾT QUẢ TOÀN BỘ CỦA NGHIÊN CỨU MEDENOX
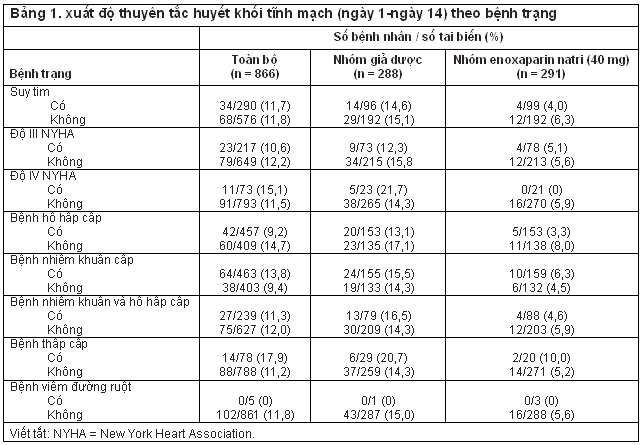
Xuất độ thuyên tắc huyết khối tĩnh mạch đến ngày 14 (biến cố kết cục chính) ở nhóm dùng enoxaparin 40 mg (16 [5,5%] trên 291 bệnh nhân) thấp hơn có ý nghĩa so với nhóm (43 [14,9%] trên 288 bệnh nhân), tỉ lệ giảm nguy cơ là 63% (nguy cơ tương đối 0,37; khoảng tin cậy [KTC] 97,6%: 0,22-0,63; P<0,001). Không có sự khác biệt có ý nghĩa về xuất độ thuyên tắc huyết khối tĩnh mạch giữa nhóm dùng enoxaparin 20 mg (43 [15,0%] trên 287 bệnh nhân) và nhóm giả dược (P=0,90).5 Khi xét riêng từng nhóm bệnh trạng, xuất độ cao nhất của thuyên tắc huyết khối tĩnh mạch là ở bệnh nhân suy tim độ IV NYHA (Bảng 1). Những bệnh nhân trước đó đã có một đợt thuyên tắc huyết khối được nhận thấy có xuất độ thuyên tắc huyết khối tĩnh mạch cao nhất (Bảng 2).
|
Bảng 2. Tần suất các yếu tố nguy cơ và thuyên tắc huyết khối tĩnh mạch (TTHKTM) ở tất cả bệnh nhân (ngày 1-14) |
||
|
Yếu tố nguy cơ
|
Số bệnh nhân (%) |
Số tai biến (%) |
|
Giới tính Nữ Nam |
436 (50.3) 430 (49.7) |
56 (12.8) 46 (10.7) |
|
Tuổi >75 Có Không |
448 (51.7) 418 (48.3) |
63 (14.1) 39 (9.3) |
|
Ung thư Có Không |
118 (13.6) 786 (86.4) |
22 (18.6) 80 (10.7) |
|
Tiền sử TTHKTM Có Không |
85 (9.8) 781 (90.2) |
17 (20.0) 85 (10.9) |
|
Béo phì Có Không |
200 (23.1) 666 (76.9) |
24 (12.0) 77 (11.6) |
|
Giãn tĩnh mạch Có Không |
228 (26.3) 638 (73.7) |
33 (14.5) 69 (10.8) |
|
Liệu pháp hormon Có Không |
17 (2.0) 849 (98.0) |
1 (5.9) 101 (11.9) |
|
Bệnh hô hấp mạn Có Không |
456 (52.7) 410 (47.3) |
41 (9.0) 61 (14.9) |
|
Suy tim mạn Có Không |
269 (31.1) 597 (68.9) |
25 (9.3) 77 (12.9) |
PHÂN TÍCH ĐƠN BIẾN
Quần thể toàn bộ bệnh nhân của nghiên cứu MEDENOX
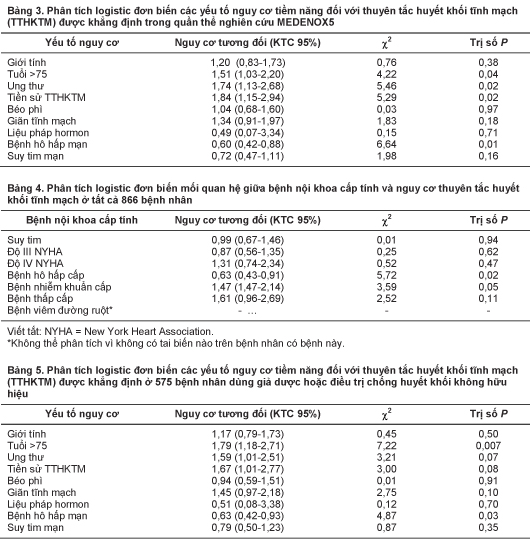
Trong số các yếu tố nguy cơ đã qui định trước, tuổi trên 75, ung thư, và tiền sử thuyên tắc huyết khối tĩnh mạch có sự kết hợp có ý nghĩa với tăng nguy cơ thuyên tắc huyết khối tĩnh mạch (Bảng 3). Bệnh nội khoa cấp tính duy nhất kết hợp có ý nghĩa với tăng nguy cơ thuyên tắc huyết khối tĩnh mạch là bệnh nhiễm khuẩn cấp tính (Bảng 4). Suy hô hấp cấp và bệnh hô hấp mạn tính có nguy cơ thuyên tắc huyết khối tĩnh mạch thấp nhất (theo thứ tự là 9,2% và 9,0%) so với các bệnh nội khoa cấp tính và các yếu tố nguy cơ khác (Bảng 3 và 4).
Nhóm giả dược và nhóm enoxaparin 20 mg
So sánh quần thể toàn bộ bệnh nhân của nghiên cứu với những bệnh nhân không được điều trị dự phòng hữu hiệu bằng thuốc chống huyết khối, không thấy sự khác biệt về các yếu tố nguy cơ (Bảng 5) hoặc loại bệnh nội khoa cấp tính (Bảng 6) kết hợp với tăng nguy cơ thuyên tắc huyết khối tĩnh mạch (tuổi ≥75, ung thư, tiền sử thuyên tắc huyết khối tĩnh mạch, và có bệnh nhiễm khuẩn cấp tính).
PHÂN TÍCH HỒI QUI LOGISTIC BỘI
Mô hình hồi qui bội cho thấy tuổi trên 75, ung thư, tiền sử thuyên tắc huyết khối tĩnh mạch, bệnh nhiễm khuẩn cấp tính, và bệnh hô hấp mạn tính tất cả đều liên quan một cách độc lập với nguy cơ thuyên tắc huyết khối tĩnh mạch (Bảng 7). Tiền sử thuyên tắc huyết khối tĩnh mạch có tỉ số odd cao nhất (OR = 2,06; KTC 95% : 1,10-3,69).
|
Bảng 6. Phân tích logistic đơn biến mối quan hệ giữa bệnh nội khoa cấp tính và nguy cơ thuyên tắc huyết khối tĩnh mạch ở 575 bệnh nhân dùng giả dược hoặc điều trị chống huyết khối không hữu hiệu |
|||
|
Bệnh nội khoa cấp tính |
Nguy cơ tương đối (KTC 95%) |
x2 |
Trị số P |
|
Suy tim Độ III NYHA Độ IV NYHA Bệnh hô hấp cấp Bệnh nhiễm khuẩn cấp Bệnh thấp cấp Bệnh viêm đường ruột* |
1,08 (0,72-1,62) 0,89 (0,55-1,43) 1,48 (0,84-2,6) 1,26 (0,85-1,87) 1,50 (1,00-2,26) 1,45 (0,84-2,50) – |
0,05 0,12 1,23 1,03 3,54 1,20 – |
0,82 0,72 0,27 0,31 0,06 0,27 – |
|
Viết tắt: NYHA = New York Heart Association. *Không thể phân tích vì không có tai biến nào trên bệnh nhân có bệnh này. |
|||
CÁC YẾU TỐ NGUY CƠ VÀ TAI BIẾN THUYÊN TẮC HUYẾT KHỐI TĨNH MẠCH
Số tai biến thuyên tắc huyết khối tĩnh mạch đã được phân hạng theo số yếu tố nguy cơ hiện diện ở mỗi bệnh nhân (Bảng 8). Tỉ lệ bệnh nhân gặp tai biến thuyên tắc huyết khối tăng theo số yếu tố nguy cơ. Khi số yếu tố nguy cơ tăng từ 0 đến >2, thì số tai biến thuyên tắc huyết khối tĩnh mạch gia tăng không có ý nghĩa thống kê (test c2 về xu hướng tuyến tính: OR = 1,47; P=0,47).
|
Bảng 7. Mô hình hồi qui logistic đa biến của thuyên tắc huyết khối tĩnh mạch (TTHKTM) |
||
|
Yếu tố nguy cơ |
OR (KTC 95%) |
x2 |
|
Tuổi >75 Ung thư Tiền sử TTHKTM Bệnh nhiễm khuẩn cấp Bệnh hô hấp mạn |
1,03 (1,00-1,06) 1,62 (0,93-2,75) 2,06 (1,10-3,69) 1,74 (1,12-2,75) 0,60 (0,38-0,92) |
0,0001 0,08 0,02 0,02 0,02 |
|
Bảng 8, Tai biến thuyên tắc huyết khối tĩnh mạch (TTHKTM) trong thời gian điều trị theo số yếu tố nguy cơ |
||
|
Số yếu tố nguy cơ |
Số bệnh nhân |
Số tai biến (%) |
|
0 1 ≥2 Tổng cộng |
23 274 569 866 |
2 (8,7) 30 (10,9) 70 (12,3) 102 (11,8) |
BÀN LUẬN
Nghiên cứu MEDENOX là một cơ hội độc đáo để khảo sát tính chất độc lập của các yếu tố nguy cơ đặc hiệu liên quan với bệnh nhân và liên quan với bệnh trạng trên bệnh nhân nội khoa nằm viện có bệnh cấp tính. Nghiên cứu MEDENOX gồm 3 quần thể điều trị -bệnh nhân được dùng thuốc chống huyết khối hữu hiệu (enoxaparin 40 mg ngày một lần), bệnh nhân được dùng liệu pháp không hữu hiệu (enoxaparin 20 mg ngày một lần), và bệnh nhân được dùng giả dược.5 Chúng tôi cho rằng liệu pháp chống huyết khối hữu hiệu có thể tạo ra một hiệu ứng gây nhiễu trên các số liệu về nguy cơ và do đó đã thực hiện các phân tích đơn biến trên 2 quần thể: quần thể toàn bộ bệnh nhân của nghiên cứu MEDENOX và phân nhóm bệnh nhân được điều trị với giả dược hoặc dùng điều trị dư phòng huyết khối không hữu hiệu. Kết quả của chúng tôi thu được tương tự nhau trong mỗi nhóm và trong việc lựa chọn các yếu tố để đưa vào phân tích hồi qui logistic đa biến được thực hiện trên toàn bộ quần thể nghiên cứu MEDENOX.
Phân tích này cho thấy sự hiện diện của bệnh nhiễm khuẩn cấp tính hoặc ung thư, và tiền sử thuyên tắc huyết khối tĩnh mạch hoặc tuồi trên 75 là những yếu tố nguy cơ độc lập của thuyên tắc huyết khối tĩnh mạch được khẳng định một cách khách quan. Nghiên cứu MEDENOX, giống như phần lớn các nghiên cứu điều trị dự phòng huyết khối, đã dùng một test chẩn đoán khách quan, chính xác là xạ hình tĩnh mạch cản quang để phát hiện huyết khối tĩnh mạch sâu như là một tiếu chí chính về hiệu quả. Các cục huyết khối được phát hiện phần lớn đều không có triệu chứng, một điểm quan trọng phải xét đến khi xem lại các yếu tố nguy cơ độc lập được tìm thấy trong nghiên cứu này, vì trong các nghiên cứu nguy cơ đã mô tả trước đây9 thuyên tắc huyết khối tĩnh mạch có biểu hiện lâm sàng là một biến số được phân tích. Mối quan hệ giữa huyết khối tĩnh mạch sâu phát hiện được trên X-quang tĩnh mạch và thuyên tắc huyết khối tĩnh mạch có triệu chứng đã được chứng minh trên bệnh nhân ngoại khoa,10,11 nhưng số liệu trên bệnh nhân nội khoa còn nghèo nàn.
Nguy cơ thuyên tắc huyết khối tĩnh mạch cao nhất ở bệnh nhân trước kia đã bị tai biến thuyên tắc huyết khối và kết hợp độc lập với thuyên tắc huyết khối tĩnh mạch được khẳng định (OR = 2,06; KTC 95% : 1,10-3,69). Trong một nghiên cứu ở Pháp12 trên bệnh nhân nằm viện ở khoa nội vì huyết khối tĩnh mạch sâu, phân tích đa biến cho thấy tiền sử cá nhân có thuyên tắc huyết khối tĩnh mạch là một yếu tố nguy cơ độc lập (OR = 4,7; KTC 95% : 2,4-8,9). Ngoài ra, nghiên cứu cũng cho thấy tiền sử gia đình có thuyên tắc huyết khối tĩnh mạch cũng liên quan một cách độc lập (OR = 3,3). Trong một phân tích trên bệnh nhân nội khoa ngoại trú, nghiên cứu SIRIUS8 cho thấy một sự kết hợp rất mạnh với tiền sử thuyên tắc huyết khối tĩnh mạch, chứng tỏ rằng nó kết hợp độc lập với thuyên tắc huyết khối tĩnh mạch có triệu chứng (OR = 15,6; KTC 95% : 6,77-35,89).
Bệnh nhân ung thư có nguy cơ thuyên tắc huyết khối tĩnh mạch tăng cao, liên quan đến các yếu tố kết hợp với ung thư, các can thiệp đã dùng (như đặt catête trung tâm, hóa trị, và xạ trị), và phẫu thuật.13 Nói chung trên bệnh nhân nội khoa, phân tích của chúng tôi cho thấy tiền sử ung thư hoặc hiện có bệnh ung thư tỏ ra liên quan có ý nghĩa thống kê với nguy cơ thuyên tắc huyết khối tĩnh mạch (OR = 1,62; KTC 95% : 0,93-2,75). Những kết quả này phản ánh gần đúng kết quả của các nghiên cứu khác. Ung thư đã được chứng minh là một yếu tố nguy cơ độc lập trong một nghiên cứu bệnh-chứng trên một quần thể bệnh nhân ngoại trú bị thuyên tắc huyết khối tĩnh mạch có triệu chứng,9 và trong nghiên cứu HERS (Heart and Estrogen/ progestin Replacement Study),14 ung thư kết hợp một cách độc lập với tai biến thuyên tắc huyết khối tĩnh mạch đầu tiên.
Phân tích này cho thấy nhiễm khuẩn cấp tính là một yếu tố nguy cơ độc lập trong sự sản sinh huyết khối. Một nghiên cứu trước kia về thuyên tắc huyết khối tĩnh mạch trên bệnh nhân nội khoa đã phát hiện được lợi ích của việc sử dụng heparin trên bệnh nhân liệt giường bị suy tim hoặc nhiễm khuẩn lồng ngực. Liệu pháp heparin không phân đoạn liều thấp làm giảm huyết khối tĩnh mạch sâu một cách có ý nghĩa thống kê từ 26% xuống 4%.15 Nghiên cứu này và nghiên cứu MEDENOX khẳng định rằng bệnh nhân nội khoa cao tuổi nằm liệt giường thường có nhiều bệnh trạng đi kèm, kể cả nhiễm khuẩn. Trong nghiên cứu MEDENOX, một tỉ lệ đáng kể bệnh nhân bị nhiễm khuẩn đồng thời với bệnh tim-phổi. Đây là lần đầu tiên nhiễm khuẩn được báo cáo như là một yếu tố nguy cơ độc lập trên bệnh nhân nội khoa nằm viện. Nghiên cứu SIRIUS8 đã nhận thấy bệnh nhiễm khuẩn là một yếu tố nguy cơ thuyên tắc huyết khối tĩnh mạch trên bệnh nhân ngoại trú (OR = 1,95; KTC 95% : 1,31-2,92). Tầm quan trọng của việc nhận diện nhiễm khuẩn như là một yếu tố nguy cơ độc lập đối với thuyên tắc huyết khối tĩnh mạch trên bệnh nhân nội khoa cũng đã được chứng minh bởi sự kết hợp mới được mô tả gần đây giữa thuyên tắc phổi gây tử vong và nhiễm khuẩn (R. Alikhan, F. Peters, R. Wilmott, A.T. Cohen, dữ liệu chưa công bố, 2002).
Nguy cơ huyết khối tăng rõ rệt với tuổi, từ xấp xỉ 1 trên.1000 người mỗi năm đối với người dưới 40 tuổi tăng lên 1 trên 100 người mỗi năm đối với người ³75 tuổi,16 và là một yếu tố nguy cơ độc lập đối với thuyên tắc huyết khối tĩnh mạch.1 Mặc dù không biết chắc tại sao nguy cơ lại phụ thuộc vào tuổi tác, nhưng có gợi ý cho rằng nó liên quan đến sự phối hợp của giảm khả năng vận động
và trương lực cơ với tăng tỉ lệ biến chứng và các thay đối thoái hóa mạch máu.17 Trong một nghiên cứu thuần tập dựa vào quần thể18 khảo sát các yếu tố tiên đoán độc lập cho tử vong trong vòng 7 ngày sau một tai biến thuyên tắc huyết khối tĩnh mạch và theo dõi trong 25 năm ở 2218 bệnh nhân, OR của tử vong ở bệnh nhân 75 tuổi cao gấp 1,3 lần so với người 60 tuổi. Một nghiên cứu sau đó19 cho thấy xuất độ thuyên tắc huyết khối tĩnh mạch tăng rõ rệt với tuổi, trong đó bệnh nhân trên 75 tuổi có xuất độ hàng năm là 1% và tỉ lệ thuyên tắc huyết khối tĩnh mạch tăng gấp đôi ở người từ 60 đến 74 tuổi. Một phân tích trước đây20 của nghiên cứu MEDENOX đã nhận thấy những người trên 75 tuổi được hưởng lợi rõ rệt từ việc dùng enoxaparin 40 mg để làm giảm xuất độ thuyên tắc huyết khối tĩnh mạch (giảm 78% nguy cơ tương đối).
Trong nghiên cứu này, béo phì không được chứng minh là một yếu tố nguy cơ thuyên tắc huyết khối tĩnh mạch, phù hợp với kết quả của nghiên cứu HERS là không có sự kết ghợp giữa béo phì và thuyên tắc huyết khối tĩnh mạch có triệu chứng (nguy cơ tương đối 1,0) ở 2763 phụ nữ sau mãn kinh không có tiền sử thuyên tắc huyết khối tĩnh mạch.14 Tuy nhiên, kết quả của 3 nghiên cứu khác – nghiên cứu SIRIUS,8 một nghiên cứu tiền cứu 3 năm về sức khỏe y tá,21 và một nghiên cứu thuần tập tiền cứu ở Thụy Điển22 – gợi ý rằng béo phì có liên kết vôùi thuyên tắc huyết khối tĩnh mạch.
Sự liên kết giữa giãn tĩnh mạch và thuyên tắc huyết khối tĩnh mạch là sự liên kết còn nhiều ý kiến bất đồng, với những kết quả có phần trái ngược nhau. Trong phân tích của chúng tôi, giãn tĩnh mạch không phải là một yếu tố nguy cơ độc lập đối với thuyên tắc huyết khối tĩnh mạch. Điều này phù hợp với kết quả của nghiên cứu Framingham,23 trong đó giãn tĩnh mạch không nhận thấy là yếu tố tiên đoán độc lập của thuyên tắc phổi. .
Trên một nhóm bệnh nhân nội khoa ngoai trú, nhưng không có bệnh nhân có bệnh hô hấp mạn tính, nghiên cứu SIRIUS8 đã cho thấy suy tim mạn kết hợp độc lập với thuyên tắc huyết khối tĩnh mạch (OR = 2,93; KTC 95%: 1,55-5,56). Trong phân tích của chúng tôi trên bệnh nhân nội khoa có bệnh cấp tính nằm bất động, suy tim mạn không liên quan một cách độc lập với thuyên tắc huyết khối tĩnh mạch, và bệnh nhân có bệnh hô hấp mạn tính bị thuyên tắc huyết khối tĩnh mạch ít hơn một cách có ý nghĩa so với các nhóm bệnh khác có nguy cơ cao hơn và các yếu tố nguy cơ khác trong mô hình.
Năm 1995, Trường môn bác sĩ Lồng ngực Mỹ (ACCP) đã bổ sung thêm một khuyến nghị “độ A” đối với “bệnh nhân nội khoa tổng quát có các yếu tố nguy cơ lâm sàng của thuyên tắc huyết khối tĩnh mạch, đặc biệt là bệnh nhân bị suy tim ứ huyết và/hoặc nhiễm khuẩn lồng ngực” và đã khuyên dùng liệu pháp heparin không phân đoạn liều thấp hoặc heparin trọng lượng phân tử thấp.24 Năm 2001, ACCP mở rộng các khuyến nghị bao gồm những bệnh nhân nội khoa có các yếu tố nguy cơ sau đây: bệnh phổi nặng, ung thư, và nghỉ ngơi tại giường.1 Phân tích của chúng tôi mở rộng kết quả của nghiên cứu MEDENOX, phát hiện thấy rằng một số yếu tố liên quan quan đến bệnh trạng và bệnh nhân có liên quan độc lập với sự hình thành thuyên tắc huyết khối tĩnh mạch ở bệnh nhân nội khoa có bệnh cấp tính. Phân tích này cho thấy tiền sử thuyên tắc huyết khối tĩnh mạch ở bệnh nhân nội khoa xem ra là yếu tố tiên đoán quan trọng nhất cho các biến cố tương lai. Hiện nay, chưa có một diện mạo nguy cơ cụ thể nào đối với bệnh nhân bệnh nội khoa cấp tính có thể dẫn đến một khuyến nghị bắt buộc về điều trị dự phòng huyết khối, và chúng tôi tin rằng những kết quả này sẽ tạo thuận lợi cho việc xây dựng một mô hình đánh giá nguy cơ dựa trên chứng cứ lâm sàng.
TÀI LIỆU THAM KHẢO
1. Geerts WH, Heit JA, Clagett GP, et al. Prevention of venous thromboembolism. Chest. 2001;119(suppl): 132S- 175S.
2. Goldhaber SZ. Venous thromboembolism prophyla-xis in medical patients. Thromb Haemost. 1999; 82:899-901.
3. Sandler DA, Martin JF. Autopsy proven pulmonary embolism in hospital patients:are we detecting enough deep vein thrombosis? J R Soc Med. 1989;82:203-205.
4. Hampton KK. Thromboprophylaxis in medical patients. Hosp Med. 2000;61:656-659.
5. Samama MM, Cohen AT, Darmon JY, et al. A comparison of enoxaparin with placebo for the prevention of venous Thromboembolism in acutely ill medical patients: Prophylaxis in Medical Patients With Enoxaparin Study Group. N Engl J Med. 1999;341:793-800.
6. Kleber FX, Witt C, Vogel G, Koppenhagen K, Flosbach CW, for THE-PRINCE Study Group. Randomized comparison of enoxaparin with unfractionated heparin for the prevention of venous thromboembolism in medical patients with heart failure or severe respiratory disease. Am Heart J. 2003;145:614-621.
7. Nicolaides AN, Breddin HK, Fareed J, et al. Prevention of venous thromboembolism: nternational Consensus statement: guidelines compiled in accordance with the scientific evidence. Int Angiol. 2001;20:1-37.
8. Samama MM. An epidemiologic study of risk factors for deep vein thrombosis in medical outpatients: the Sirius study. Arch Intern Med. 2000;160:3415-3420.
9. Cogo A, Bernardi E, Prandoni P, et al. Acquired risk factors for deep-vein thrombosis in symptomatic outpatients. Arch Intern Med. 1994;154:164-168.
10. Cohen AT. Prevention of deep vein thrombosis after hip replacement [letter]. Thromb Haemost. 2000;83: 171.
11. Eikelboom JW, Quinlan DJ, Douketis JD. Extended-duration prophylaxis against venous thrombo-embolism after total hip or knee replacement: a meta-analysis of the randomised trials. Lancet. 2001; 358:9-15.
12. Bonifacj C, Quere I, Dupuy C, Janbon C, Daures JP. Case control studies of the risk factors for deep-vein thrombosis in an adult population hospitalized in internal medicine [in French]. Rev Epidemiol Sante Publique. 1997;45:465-473.
13. Falanga A, Rickles FR. Pathophysiology of the thrombophilic state in the cancer patient. Semin Thromb Hemost. 1999;25:173-182.
14. Grady D, Wenger NK, Herrington D, et al. Post-menopausal hormone therapy increases risk for venous Thromboembolic disease: the Heart and Estrogen/ progestin Replacement Study. Ann Intern Med. 2000;132:689-696.
15. Belch JJ, Lowe GD, Ward AG, Forbes CD, Prentice CR. Prevention of deep vein thrombosis in medical patients by low-dose heparin. Scott Med J. 1981;26:115-117.
16. Anderson FA Jr, Wheeler HB, Goldberg RJ, et al. A population-based perspective of the hospital incidence and case-fatality rates of deep vein thrombosis and pulmonary embolism: the Worcester DVT Study. Arch Intern Med. 1991;151: 933-938.
17. Rosendaal FR. Venous thrombosis: a multicausal disease. Lancet. 1999;353: 1167-1173.
18. Heit JA, Silverstein MD, Mohr DN, Petterson TM, O’Fallon WM, Melton LJ III. Predictors of survival after deep vein thromb
osis and pulmonary embolism: a population-based, cohort study. Arch Intern Med. 1999;159:445-453.
19. Oger E. Incidence of venous thromboembolism: a community-based study in Western France: EPI-GETBP Study Group: Groupe d’Etude de la Thrombose de Bretagne Occidentale. Thromb Haemost. 2000;83:657-660.
20. Alikhan R, Cohen AT, Combe S, et al. Prevention of venous thromboembolism in medical patients with enoxaparin: a subgroup analysis of the MEDENOX study. Blood Coagul Fibrinolysis. 2003;14:341-346.
21. Goldhaber SZ, Grodstein F, Stampfer MJ, et al. A prospective study of risk factors for pulmonary embolism in Women. JAMA. 1997;277:642-645.
22. Hansson PO, Eriksson H, Welin L, Svardsudd K, Wilhelmsen L. Smoking and abdominal obesity: risk factors for venous thromboembolism among middle-aged men: “the study of men born in 1913.” Arch Intern Med. 1999;159:1886-1890.
23. Goldhaber SZ, Savage DD, Garrison RJ, et al. Risk factors for pulmonary embolism: the Framingham Study. Am J Med. 1983;74:1023-1028.
24. Clagett GP, Anderson FA Jr, Heit J, Levine MN, Wheeler HB. Prevention of venous thrombo-embolism. Chest. 1995;108(suppl):312S-334S.