Effect of Dapagliflozin on Heart Failure and Mortality in Type 2 Diabetes Mellitus
Circulation. 2019;139:2528–2536 https://doi.org/10.1161/CIRCULATIONAHA.119.040130
Lược dịch và hiệu đính: TS. BS. ĐỖ NAM PHƯƠNG
Viện Tim TP. Hồ Chí Minh
TÓM TẮT
Cơ sở: Trong DECLARE-TIMI 58, chất ức chế đồng vận chuyển natri glucose 2 (SGLT2i) dapagliflozin làm giảm kết cục tổng hợp của tử vong do tim mạch (TVTM) / nhập viện vì suy tim (ST) ở một quần thể bệnh nhân mắc bệnh đái tháo đường týp 2 (ĐTĐ2). Tuy nhiên, tác động của phân suất tống máu thất trái (PSTM) nền lên lợi ích lâm sàng của SGLT2i vẫn chưa được biết rõ.
Phương pháp: Trong thử nghiệm DECLARE-TIMI 58, tình trạng suy tim ban đầu được thu thập từ tất cả bệnh nhân và PSTM nếu có. Suy tim với PSTM giảm (HFrEF) được xác định là EF <45%. Kết quả được quan tâm là tổng hợp của tử vong do tim mạch/ nhập viện vì suy tim, từng kết cục riêng và tử vong do mọi nguyên nhân.
Kết quả: Trong số 17.160 bệnh nhân, 671 (3,9%) có HFrEF, 1316 (7,7%) có ST mà không biết PSTM giảm và 15.173 (88,4%) không có tiền sử ST lúc ban đầu. Dapagliflozin làm giảm TVTM/ nhập viện vì ST nhiều hơn ở bệnh nhân HFrEF (HR 0,62, KTC 95% 0,45-0,86) so với những người không có HFrEF (HR 0,88, KTC 95% 0,76-1,02; P-tương tác 0,046), trong đó hiệu quả điều trị của dapagliflozin cũng tương tự ở những người có ST mà không biết PSTM giảm (HR 0,88, KTC 95% 0,66-1,17) và những người không có ST (HR 0,88, KTC 95% 0,74-1,03). Trong khi dapagliflozin làm giảm nhập viện vì ST cả ở những người có (HR 0,64, KTC 95% 0,43-0,95) và không có HFrEF (HR 0,76, 95% CI 0,62-0,92), giảm TVTM chỉ ở bệnh nhân HFrEF (HR 0,55, 95% CI 0,34-0,90) nhưng không ở những người không có HFrEF (HR 1,08, KTC 95% 0,89-1,31, P-tương tác 0,012). Ngược lại, dapagliflozin làm giảm tử vong do mọi nguyên nhân ở bệnh nhân HFrEF (HR 0,59, KTC 95% 0,40-0,88), không giảm ở những người không có HFrEF (HR 0,97, KTC 95% 0,86-1,10, P-tương tác 0,016).
Kết luận: Trong thử nghiệm kết cục tim mạch đầu tiên của SGLT2i để đánh giá bệnh nhân ĐTĐ2 được phân tầng theo PSTM, chúng tôi nhận thấy rằng dapagliflozin làm giảm nhập viện vì suy tim ở những bệnh nhân có và không có HFrEF, và giảm tử vong do tim mạch và tử vong do mọi nguyên nhân ở bệnh nhân HFrEF.
QUAN ĐIỂM LÂM SÀNG
Điều gì mới?
- DECLARE-TIMI 58 là thử nghiệm kết quả tim mạch của SGLT2i duy nhất cho đến nay có thông tin ban đầu chi tiết về phân suất tống máu thất trái của bệnh nhân.
- Ở 17.160 bệnh nhân ĐTĐ týp 2 có bệnh tim mạch do xơ vữa động mạch (XVĐM) hoặc có nhiều yếu tố nguy cơ đối với bệnh tim mạch do XVĐM, ức chế SGLT2 với dapagliflozin, bên cạnh các loại thuốc điều trị tim mạch hiện đại tiêu chuẩn, đã giảm nguy cơ tử vong do TM hoặc nhập viện vì ST ở mức độ cao hơn ở những bệnh nhân ST với phân suất tống máu giảm (HFrEF) so với những người không có HFrEF.
- Sự khác biệt này là do giảm đáng kể tử vong do TM và tử vong do mọi nguyên nhân ở bệnh nhân HFrEF.
Ý nghĩa lâm sàng là gì?
- Dữ liệu của chúng tôi đảm bảo một sự cân nhắc cụ thể đối với SGLT2i ở bệnh nhân HFrEF.
MỞ ĐẦU
Đái tháo đường týp 2 (ĐTĐ2) là một yếu tố nguy cơ được thiết lập rõ ràng của bệnh suy tim (ST). Cả tỷ lệ mới mắc và tỷ lệ hiện mắc bệnh ĐTĐ2 và bệnh ST đang gia tăng trên toàn cầu, một phần do già hóa dân số. Trong khi nhiều tiến bộ đã đạt được trong việc cải thiện kết cục tim mạch (TM) ở bệnh nhân ĐTĐ2, giảm nguy cơ ST và các kết cục liên quan ở những bệnh nhân (BN) này lại bị tụt hậu. Bộ đôi bệnh ĐTĐ2 và bệnh ST tạo ra một nhu cầu cấp thiết về các liệu pháp điều trị hiệu quả có thể giải quyết gánh nặng dự kiến gia tăng của bệnh ST nói chung và cụ thể ở bệnh nhân đái tháo đường týp 2.
Mặc dù có mối liên quan rõ ràng giữa bệnh ĐTĐ2 và bệnh ST, trước đây chưa có bất kỳ thuốc hạ glucose nào làm giảm nguy cơ mắc bệnh ST ở bệnh nhân ĐTĐ2. Gần đây, sự ức chế chất đồng vận chuyển sodium glucose 2 (SGLT2i) đã nổi lên như một chất điều trị quan trọng để giảm nguy cơ TM ở bệnh ĐTĐ2. Qua ba thử nghiệm lớn về chất ức chế SGLT2 (SGLT2i) trên kết cục tim mạch, Thử nghiệm kết cục tim mạch của Empagliflozin ở bệnh nhân ĐTĐ2 (Kết quả EMPA-REG), Chương trình Nghiên cứu Đánh giá tim mạch Canagliflozin (CANVAS)7 và Ảnh hưởng của Dapagliflozin đối với các biến cố tim mạch (DECLARE)-TIMI 58, SGLT2i làm giảm nguy cơ tổng hợp tử vong do bệnh tim mạch hoặc nhập viện vì suy tim, thay đổi bối cảnh quản lý bệnh đái tháo đường týp 2 như một mục tiêu để phòng ngừa bệnh ST. Nhiều ghi nhận cho thấy mức độ lợi ích của SGLT2i phụ thuộc vào tiền sử ST. Tuy nhiên, mối quan hệ giữa phân suất tống máu thất trái ban đầu và lợi ích của ức chế SGLT2 trong việc giảm tử vong do TM và nhập viện vì ST chưa được báo cáo trước đây. Trong các phân tích hiện tại, chúng tôi đã kiểm tra hiệu quả và tính an toàn của dapagliflozin theo tình trạng ST ban đầu và phân suất tống máu tâm thu thất trái.
PHƯƠNG PHÁP
Dữ liệu hỗ trợ các phát hiện của nghiên cứu này có sẵn từ tác giả tương ứng theo yêu cầu hợp lý.
THIẾT KẾ NGHIÊN CỨU
Thiết kế nghiên cứu, đặc điểm cơ bản và kết quả chính của thử nghiệm DECLARE-TIMI 58 đã được công bố trước đây. Tóm lại, DECLARE-TIMI 58 là một thử nghiệm kết cục tim mạch, đa quốc gia mù đôi ngẫu nhiên so sánh 10mg dapagliflozin với giả dược trên 17.160 BN mắc bệnh đái tháo đường týp 2 kèm theo bệnh tim mạch do xơ vữa động mạch (XVĐM) hoặc có nhiều yếu tố nguy cơ của bệnh tim mạch do XVĐM, và với độ thanh thải creatinin ≥60 ml/p. Dữ liệu mới nổi về lợi ích của SGLT2i về nhập viện vì suy tim đã thúc đẩy việc thu thập dữ liệu toàn diện về tiền sử suy tim của mỗi BN và ghi nhận việc đánh giá PSTM trong hồ sơ lâm sàng của DECLARE-TIMI 58. Các cơ sở nghiên cứu thu thập tiền sử bệnh và căn nguyên của suy tim, PSTM ban đầu và phân loại chức năng như đã có tại đầu vào của nghiên cứu và ở tất cả các lần khám sau đó. Theo quy trình, BN có phân loại chức năng mức 4 theo hội tim New York (NYHA) đã bị loại trừ. Bệnh nhân được theo dõi trong thời gian trung bình 4,2 năm với các cuộc thăm khám và xét nghiệm thường xuyên. Thử nghiệm đã được chấp thuận bởi tất cả các ủy ban đánh giá thể chế và đã nhận được sự đồng ý bằng văn bản từ tất cả bệnh nhân.
KẾT QUẢ
Đối với các phân tích đã được dự định trước, các kết cục chính được quan tâm là kết cục kép chính của thử nghiệm về tử vong do tim mạch hoặc nhập viện do suy tim, từng kết cục riêng lẽ ở trên và tử vong do mọi nguyên nhân. Nhập viện vì suy tim được chẩn đoán theo tiêu chí đồng thuận của FDA như một biến cố đáp ứng tất cả các tiêu chí sau: 1) yêu cầu nhập viện với chẩn đoán chính là ST; 2) thời gian nằm viện ≥24 giờ; 3) tài liệu về các triệu chứng mới hoặc ST trầm trọng hơn; 4) Bằng chứng thể lực, phòng thí nghiệm hoặc chẩn đoán khách quan về bệnh ST mới hoặc xấu đi; và 5) bắt đầu hoặc tăng cường điều trị ST. Định nghĩa đầy đủ về nhập viện vì ST được mô tả ở nơi khác. Các kết cục khác là các biến cố tim mạch chính (MACE), bao gồm tổng hợp tử vong do tim mạch, nhồi máu cơ tim và đột quỵ do thiếu máu cục bộ, và kết cục tổng hợp ở thận là giảm eGFR liên tục ≥40% so với ban đầu, bệnh thận giai đoạn cuối, hoặc tử vong do thận, như đã được mô tả trước đây. Các kết cục chính đã được một Ủy ban độc lập xem xét các biến cố lâm sàng một cách mù.
PHÂN TÍCH THỐNG KÊ
Bệnh nhân được phân tầng dựa trên giá trị PSTM chính xác nếu biết hoặc theo chức năng định tính như sau. Suy tim với PSTM giảm (HFrEF) được xác định là có ngưỡng PSTM xác định trước là <45% hoặc rối loạn chức năng tâm thu thất trái nặng / trung bình, có hoặc không có tiền sử suy tim. Bệnh nhân không có HFrEF bao gồm hai nhóm: BN không có tiền sử ST và BN có ST mà không biết PSTM giảm, nhóm sau được định nghĩa là những người có tiền sử HF mà không biết PSTM <45%. Trong phân tích độ nhạy, BN HFrEF đã được chia thành những người có và không có tiền sử ST. Ngoài ra, bệnh nhân ST với PSTM ≥45% được xác nhận và những người không có dữ liệu về PSTM được phân tích riêng biệt. Hơn nữa, kết cục ở những BN trên một loạt các tiêu chí PSTM cũng được đánh giá. Các đặc điểm cơ bản được báo cáo dưới dạng tần số và tỷ lệ phần trăm đối với các biến số phân loại và trung bình và phạm vi liên phần tư (IQ) cho các biến số liên tục, và được so sánh bằng cách sử dụng kiểm định chi-bình phương cho các biến phân loại và kiểm định Wilcoxon cho các biến liên tục.
Các phân tích được thực hiện trên cơ sở dự định điều trị (ITT, intention-to-treat), và các biến cố an toàn được phân tích trong thời gian điều trị, trừ khi có ghi chú khác. Tỷ số nguy cơ (HR, Hazard ratio) và khoảng tin cậy (CI, confidence intervals) 95% được xác định từ mô hình hồi quy Cox bao gồm các yếu tố phân tầng của thử nghiệm. Để kiểm tra sự thay đổi tác dụng, các thuật ngữ tương tác được đánh giá cho tình trạng tim ban đầu (HFrEF hoặc không HFrEF) và chiến lược điều trị cho từng kết cục bằng cách sử dụng mô hình hồi quy Cox. Phương pháp Kaplan-Meier được sử dụng để ước tính chức năng sống sót và mô hình nguy cơ tỷ lệ Cox để ước tính ảnh hưởng của các đồng biến số đối với nguy cơ xảy ra sự kiện. Tỷ lệ xuất hiện tích lũy được tính toán bằng cách sử dụng tỷ lệ lỗi KM. Số lượng cần thiết để điều trị (NNT) được tính toán cho tất cả các kết cục quan tâm chính, là nghịch đảo của chênh lệch rủi ro tuyệt đối giữa tỷ lệ biến cố ở nhóm dapagliflozin và nhóm giả dược.
Không có điều chỉnh thống kê cho nhiều so sánh.
Tất cả các phân tích được thực hiện bằng phần mềm SAS, phiên bản 9.3 (SAS Institute Inc., Cary, NC, USA) và Stata phiên bản 14.2 (College Station, Tx, USA). P hai phía <0,05 và khoảng tin cậy không bao gồm 1,0 được xem là có ý nghĩa thống kê.
Vai trò của nhà tài trợ nghiên cứu
DECLARE-TIMI 58 được tài trợ bởi AstraZeneca, tuy nhiên họ không ảnh hưởng đến việc chuẩn bị, nội dung hoặc quyết định gửi bản thảo.
KẾT QUẢ
Trong số 17.160 BN, 671 BN (3,9% trên tổng số thử nghiệm) có EF <45% và được phân loại là HFrEF. Tổng số 1.316 BN (7,7% trên tổng số thử nghiệm) có tiền sử ST mà không có PSTM giảm (808 với PSTM ≥45% được ghi nhận và 508 không có PSTM được ghi nhận) và được phân loại là ST mà không có PSTM giảm. Phần còn lại, 15.173 BN (88,4%) không có tiền sử ST và không có PSTM giảm được ghi nhận (3.723 với PSTM≥45% được ghi nhận và 11.450 không ghi nhận PSTM).
Nhân trắc học cơ bản của BN HFrEF, ST mà không biết PSTM giảm, và không có tiền sử ST được tóm tắt trong Bảng 1. Bệnh nhân HFrEF thường là nam giới và có tiền sử bệnh tim mạch do xơ vữa, đặc biệt là bệnh mạch vành. Bệnh nhân ST không biết PSTM giảm thì lớn tuổi hơn, nữ chiếm đa số và có tỷ lệ THA cao hơn. Bệnh nhân có tiền sử ST, đặc biệt là những BN bị HFrEF, thường được điều trị tốt với tỷ lệ cao của các liệu pháp điều trị ST dựa trên bằng chứng, bao gồm 86,0% đối với ức chế men chuyển (UCMC) hoặc chẹn thụ thể angiotensin (CTTA) và 80,7% đối với thuốc chẹn beta. Hai phần ba được dùng thuốc lợi tiểu và 30,3% thuốc đối kháng thụ thể mineralocorticoid.
Bảng 1. Đặc điểm cơ bản theo phân loại suy tim
| HFrEF
(n=671) |
Suy tim không có
bằng chứng EF giảm (n=1316) |
Không có tiền sử
suy tim |
|
| Tuổi | 63 (58, 68) | 65 (60, 69) | 64 (60, 68) |
| Giới tính nam | 84.2 | 57.2 | 62.1 |
| Khu vực | |||
| Bắc Mỹ | 36.8 | 21.9 | 32.5 |
| Châu Âu | 47.8 | 69.8 | 42.1 |
| Mỹ Latin | 3.7 | 3.3 | 11.9 |
| Châu Á Thái Bình Dương | 11.6 | 5.0 | 13.5 |
| BMI | 31.6 (28.2, 36.0) | 33.1 (29.5, 37.6) | 31.1 (27.7, 35.2) |
| Hemoglobin A1c, %, | 8.1 (7.4, 9.2) | 8.2 (7.5, 9.3) | 8.0 (7.3, 9.0) |
| Thời gian mắc đái tháo đường | 10 (5, 16) | 10 (5, 15) | 11 (6, 16) |
| Tiền sử rối loạn lipid máu | 93.3 | 80.9 | 79.8 |
| Hút thuốc | 14.8 | 13.8 | 14.6 |
| Tiền sử tăng huyết áp | 87.0 | 95.9 | 89.5 |
| LVEF, %, | 38 (30, 40) | 55 (50, 61) | 60 (55, 65) |
| NYHA | |||
| I | 32.4 | 37.5 | NA |
| II | 56.4 | 55.9 | NA |
| III | 10.8 | 6.2 | NA |
| Không rõ | 0.5 | 0.5 | NA |
| Nguyên nhân suy tim | |||
| Thiếu máu cục bộ | 63.5 | 49.6 | NA |
| Không thiếu máu cục bộ | 15.2 | 14.5 | NA |
| Không rõ | 21.3 | 35.9 | NA |
| ASCVD xác định | 86.1 | 61.7 | 36.8 |
| Tiền sử bệnh mạch vành | 96.2 | 86.6 | 78.8 |
| Tiền sử bệnh động mạch ngoại biên | 11.4 | 12.6 | 15.3 |
| Tiền sử bệnh mạch máu não | 11.4 | 18.1 | 19.5 |
| eGFR theo CKD-EPI, mL/min/1.73 m2 | 83 (66, 95) | 86 (70, 96) | 89 (76, 97) |
| Thuốc điều trị nền | |||
| Kháng tiểu cầu | 81.4 | 72.4 | 59.2 |
| Statin hoặc Ezetimibe | 91.4 | 77.6 | 74.0 |
| ACEi hoặc ARB | 87.9 | 85.3 | 80.7 |
| Beta-blocker | 87.8 | 77.2 | 48.9 |
| Diuretic | 66.9 | 63.1 | 37.5 |
| Loop | 46.3 | 34.9 | 6.8 |
| Thiazide | 13.3 | 17.6 | 22.8 |
| Mineralcorticoid receptor antagonist | 30.3 | 13.8 | 2.5 |
Như đã báo cáo trước đây, về tổng thể, dapagliflozin làm giảm 17% nguy cơ tử vong do tim mạch hoặc nhập viện so ST (HR 0,83, KTC 95% 0,73-0,95 P = 0,005). Tuy nhiên, dapagliflozin làm giảm nguy cơ tử vong do TM hoặc nhập viện do ST ở một mức độ lớn hơn ở những BN có HFrEF (HR 0,62, KTC 95% 0,45-0,86) so với những người không có (HR 0,88, KTC 95% 0,76-1,02, P-tương tác 0,046, Hình 1). Trong số những người không có HFrEF, ước tính về tác dụng của dapagliflozin không khác nhau giữa những BN bị ST mà không biết PSTM giảm và những người không có tiền sử ST (HR 0,88, KTC 95 %,66-1,17 và HR 0,88, KTC 95% 0,74-1,03, tương ứng) (Hình 1). Sự không đồng nhất do bởi dapagliflozin làm giảm tử vong do TM ở BN HFrEF (HR 0,55, KTC 95% 0,34-0,90, P = 0,02) nhưng không ở những người không có HFrEF (HR 1,08, KTC 95% 0,89-1,31, P-tương tác 0,012).
Các loại tử vong do TM được liệt kê trong Bảng 1. Tương tự như vậy, dapagliflozin làm giảm đáng kể tử vong do mọi nguyên nhân ở BN HFrEF (HR 0,59, KTC 95% 0,40-0,88, P=0,01) nhưng không làm giảm biến cố này ở những BN không bị HFrEF (HR 0,97, KTC 95% 0,86 -1,10, tương tác P 0,016). Ngược lại, dapagliflozin làm giảm biến cố nhâp viện do ST bất kể PSTM (HR 0,64, KTC 95%, 0,43-0,95 đối với HFrEF, HR 0,76, KTC 95% 0,62-0,92 đối với không HFrEF, tương tác P 0,45), không có sự không đồng nhất giữa các BN ST không biết PSTM giảm (HR 0,72, 95% CI 0,50-1,04) và những người không có tiền sử ST (HR 0,77, 95% CI 0,60-0,97). Lợi ích của dapagliflozin trong việc giảm tử vong do TM, nhập viện do ST và tử vong do mọi nguyên nhân ở BN HFrEF xuất hiện sớm và tiếp tục kéo dài trong suốt quá trình thử nghiệm đối với tất cả các kết cục quan tâm chính (Hình 2). Ngược lại, các đường cong biến cố của nhập viện do ST chỉ bắt đầu phân kỳ sau 1 năm ở nhóm BN ST mà không biết PSTM giảm và ở những bệnh nhân không có tiền sử ST.
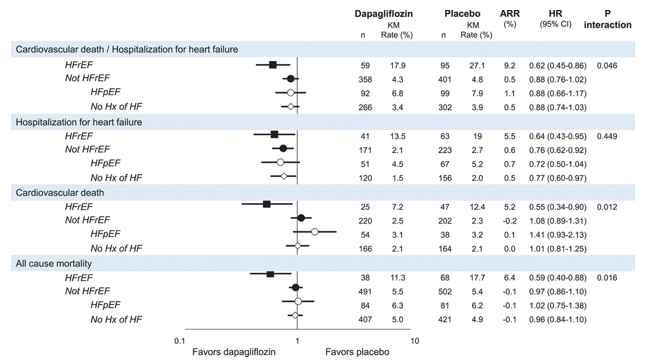
Hình 1. Biến cố tim mạch theo phân loại suy tim
Như dự đoán, có sự chênh lệch về nguy cơ ban đầu với tỷ lệ tử vong do TM hoặc nhập viện do ST trong 4 năm ở nhánh giả dược là 27,1%, 14,8% và 3,9% ở bệnh nhân HFrEF, ST không biết PSTM giảm, và không có tiền sử ST (P <0,01). Kết hợp nguy cơ ban đầu cao hơn với mức giảm nguy cơ tương đối lớn hơn ở bệnh nhân HFrEF, có mức giảm nguy cơ tuyệt đối lớn về tử vong do TM hoặc nhập viện do ST, tử vong do TM và tử vong do mọi nguyên nhân, với các giá trị 9,2%, 5,2% và 6,4%, dẫn đến các con số cần điều trị trên 4 năm là 11, 19 và 16.
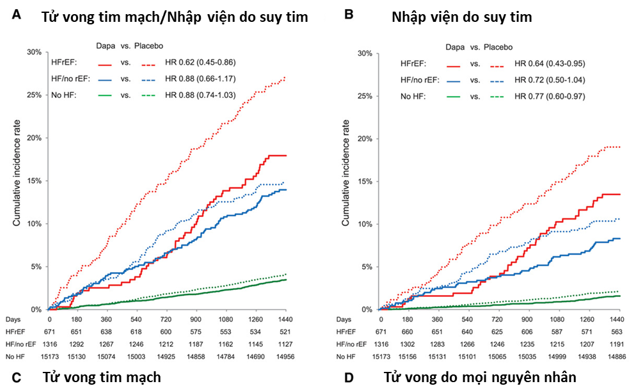
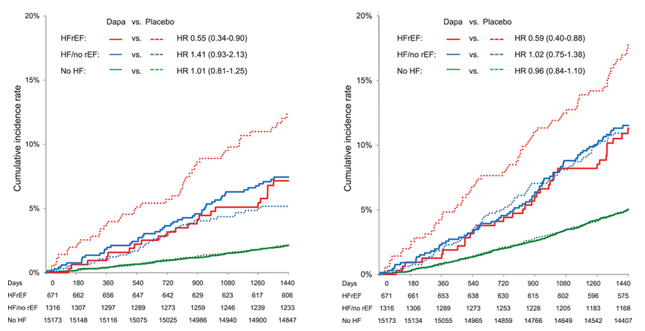
Hình 2. Kết quả của nghiên cứu theo phân loại suy tim
Trong phân tích độ nhạy, chúng tôi phân loại bệnh nhân HFrEF theo tiền sử có hoặc không có ST được báo cáo và kết quả tương tự nhau về hướng (Hình 1). Phân tích kết quả ở bệnh nhân ST với PSTM ≥45% và không biết PSTM, kết quả cũng nhất quán. Chúng tôi cũng phân tầng các BN trên một loạt các điểm cắt PSTM để xác định đặc điểm PSTM giảm, và một dải hiệu quả đã được quan sát, lợi ích tương đối lớn hơn với dapagliflozin ở những BN có PSTM nặng hơn, đặc biệt là những BN có PSTM <30% (Hình 2). Khi giới hạn trong nhóm BN có PSTM đã biết, các kết quả đều nhất quán; chúng tôi thấy sự giảm nguy cơ nhập viện do ST tương tự với dapagliflozin trong HFrEF và ST không biết PSTM giảm (HR 0,64, 95% CI 0,43-0,95 so với HR 0,74, 95% CI 0,48-1,14, P-tương tác 0,615), nhưng mức giảm nhiều hơn với dapagliflozin trong tử vong do TM ở bệnh nhân HFrEF (HR 0,55, KTC 95% 0,34-0,90 so với HR 1,44, KTC 95% 0,83-2,49, tương tác P 0,011).
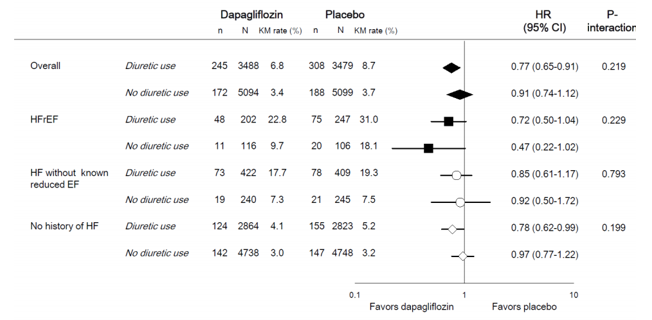
Hình 3. Tử vong do tim mạch/ nhập viện vì suy tim theo phân loại ST và sử dụng thuốc lợi tiểu nền
Khám phá mối liên quan của việc sử dụng thuốc lợi tiểu ban đầu trong các phân nhóm ST khác nhau, chúng tôi thấy không có sự thay đổi hiệu quả của dapagliflozin đối với bất kỳ kết cục nào được phân tích (Hình 3). Cuối cùng, ảnh hưởng của dapagliflozin trên MACE và kết cục tổng hợp trên thận không khác nhau theo phân nhóm ST (Hình 4).
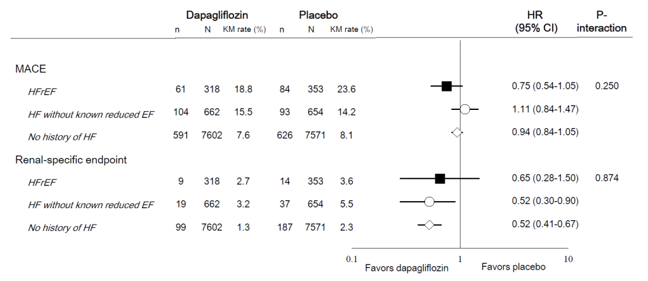
Hình 4. Kết quả nghiên cứu trên biến cố MACE và kết cục tổng hợp trên thận
Các tác dụng ngoại ý nghiêm trọng xảy ra ở bệnh nhân HFrEF thường xuyên hơn ở những bệnh nhân không có HFrEF trong cả hai nhóm ngẫu nhiên. Tuy nhiên, hồ sơ an toàn của dapagliflozin so với giả dược không khác biệt, không có sự thay đổi tác dụng theo tình trạng ST (tương tác P cho tất cả > 0,05).
BÀN LUẬN
Trong các phân tích hiện tại, chúng tôi đã chỉ ra rằng ức chế SGLT2 với dapagliflozin làm giảm nguy cơ tử vong do TM hoặc nhập viện do ST ở một mức độ lớn hơn ở BN HFrEF so với những người không có HFrEF. Sự khác biệt này là do sự giảm đáng kể tử vong do TM và tử vong do mọi nguyên nhân ở BN HFrEF.
SGLT2i đã nổi lên như một loại thuốc hạ đường huyết giúp cải thiện đáng kể kết cục TM ở bệnh nhân ĐTĐ týp 2. Đặc biệt, các thử nghiệm về kết cục tim mạch đã cho thấy ít nhất ba thành viên của nhóm thuốc này giảm đáng kể nguy cơ gộp tử vong do TM hoặc nhập viện do ST. Một phân tích từ EMPA-REG Outcomes cho thấy lợi ích không đồng nhất đáng kể trên tử vong do TM hoặc nhập viện do ST với empagliflozin ở bệnh nhân có và không có tiền sử ST. Ngược lại, trong chương trình CANVAS, có sự giảm nhiều hơn về nguy cơ tử vong do TM hoặc nhập viện do ST ở những bệnh nhân có tiền sử ST. Tuy nhiên, những phân tích này không mang lại lợi ích về thông tin cơ bản chi tiết liên quan đến PSTM thất trái của BN như được thu thập trong quá trình tiến hành DECLARE-TIMI 58. DECLARE-TIMI 58 cũng là duy nhất ở chỗ đây là thử nghiệm kết cục TM lớn nhất của nhóm SGLT2i được thực hiện cho đến nay, bao gồm một quần thể rộng và có tử vong do TM hoặc nhập viện do ST là một trong kết cục chính kép. Những dữ liệu chi tiết hơn này cho phép chúng tôi xác định PSTM là một công cụ mạnh để xác định những bệnh nhân nào được hưởng lợi về tỷ lệ tử vong từ SGLT2i. Nguy cơ nền cao và mức giảm nguy cơ tương đối lớn trong tập hợp con với HFrEF dẫn đến giảm nguy cơ tuyệt đối lớn. Vì vậy, chỉ cần điều trị 16 bệnh nhân ĐTĐ týp 2 và HFrEF trong 4 năm để ngăn ngừa tử vong. Hơn nữa, lợi ích này đã được thấy ở những bệnh nhân được điều trị bằng các loại thuốc tim mạch đương đại tiêu chuẩn như UCMC, CTTA, thuốc chẹn beta và thuốc lợi tiểu.
Ngược lại, các phân tích của chúng tôi không cho thấy lợi ích về tỷ lệ tử vong với dapagliflozin ở bệnh nhân ST mà không biết PSTM giảm. Tuy nhiên, phát hiện này nên được giải thích trong bối cảnh của toàn bộ dân số thử nghiệm. Đây không phải là một thử nghiệm ST chuyên dụng và thử nghiệm bao gồm một tỷ lệ rất nhỏ bệnh nhân có eGFR <60ml/phút/1,73m2, và lợi ích tim mạch của việc ức chế SGLT2 có xu hướng lớn hơn ở những người có chức năng thận kém hơn.
Thuốc ức chế SGLT2 ngăn chặn quá trình tái tạo glucose ở các ống thận gần, do đó làm tăng bài tiết glucose và natri qua nước tiểu. Tuy nhiên, tác động qua lại giữa ĐTĐ týp 2 và ST là phức tạp và đa yếu tố, và các cơ chế của lợi ích tiềm năng trong ST có thể vượt ra ngoài sự mất thể tích nội mạch đơn thuần. Gần đây nhất, thử nghiệm EMPA-HEART (NCT02998970), nghiên cứu cơ chế của empagliflozin, cho thấy rằng việc bổ sung SGLT2i làm giảm khối lượng thất trái, có mối liên hệ chặt chẽ với các biến cố tim, đặc biệt là ST. Tuy nhiên, nghiên cứu có kích thước mẫu nhỏ và thời gian theo dõi ngắn, và trong khi tác dụng lợi tiểu của SGLT2i có thể là một trong những tác dụng ngắn hạn, thông tin bổ sung dài hạn về kích thước buồng thất trái, thể tích thất trái và chức năng tâm trương. có thể làm phong phú thêm hiểu biết của chúng ta về các cơ chế mà SGLT2i hoạt động để giảm nhập viện do ST và nguy cơ tử vong.
Điều quan trọng là 2/3 số bệnh nhân HFrEF đã sử dụng thuốc lợi tiểu lúc đầu, tuy nhiên, không có sự gia tăng rõ ràng về các biến cố suy giảm thể tích hoặc suy thận cấp. Chúng tôi cũng ghi nhận không có sự gia tăng nhiễm toan ceton do đái tháo đường, hoặc cắt cụt chi khi bổ sung dapagliflozin trong nhóm này, vốn là một trong những mối quan tâm với nhóm thuốc SGLT2i.
Có một số hạn chế với nghiên cứu của chúng tôi. Đây không phải là một thử nghiệm được thiết kế đặc biệt để đánh giá bệnh nhân ST. Đến cuối cùng, các giá trị PSTM thất trái có sẵn ở 1/3 số bệnh nhân được phân ngẫu nhiên, tuy nhiên, điều này có thể phù hợp với thực hành lâm sàng vì dưới 40% người tham gia trong DECLARE-TIMI 58 đã có bệnh tim mạch do xơ vữa và chỉ 12% có lịch sử đã biết ST. Thứ hai, chúng tôi không chỉ định khoảng thời gian cụ thể PSTM phải được xác định trước khi thu nhận và yêu cầu PSTM gần nhất được biết trước khi thu nhận và do đó, một số bệnh nhân có PSTM bảo tồn có thể có PSTM giảm trước đó đã hồi phục lại. Chúng tôi cũng chấp nhận dữ liệu về PSTM từ nhiều phương thức khác nhau (siêu âm tim, MRI, v.v.), mặc dù cách tiếp cận như vậy cũng là điển hình trong các thử nghiệm suy tim chuyên dụng. Cuối cùng, không có định nghĩa được thừa nhận rộng rãi cho HFpEF, và chúng tôi đã sử dụng điểm cắt PSTM được xác định trước của mình dựa trên các hướng dẫn khác nhau và y văn. Để giải quyết những vấn đề này, chúng tôi đã xác nhận những kết quả này bằng các phân tích độ nhạy sử dụng các điểm cắt PSTM khác nhau và dựa trên các phân nhóm lâm sàng. Chắc chắn, kết quả luôn cho thấy hiệu quả điều trị cao hơn với dapagliflozin ở nhóm PSTM giảm. Cho dù có những hạn chế này, chúng tôi đã có cơ hội nghiên cứu tác động của PSTM ở hơn 5000 bệnh nhân – nhóm lớn nhất được báo cáo về SGLT2i, và dữ liệu của chúng tôi, cùng với dữ liệu bổ sung từ các thử nghiệm đang diễn ra ở bệnh nhân HFrEF và HFpEF có và không mắc bệnh đái tháo đường týp 2 (ví dụ: NCT 03036124, NCT 03619213, NCT 03057977, NCT 03057951, NCT03030235), cung cấp những hiểu biết có giá trị về lợi ích của SGLT2i đối với nhập viện do ST và tỷ lệ tử vong.
KẾT LUẬN
Để kết luận, nghiên cứu hiện tại cho thấy dapagliflozin làm giảm nhập viện do suy tim ở bệnh nhân ĐTĐ týp 2 và nguy cơ tim mạch cao bất kể phân suất tống máu, giảm nguy cơ tuyệt đối mạnh nhất ở những bệnh nhân có nguy cơ cao nhất và giảm tử vong do tim mạch và tử vong do mọi nguyên nhân ở bệnh nhân suy tim với phân suất tống máu giảm.
TÀI LIỆU THAM KHẢO
Eri T Kato, Michael G Silverman, Ofri Mosenzon, et al (2019), “Effect of Dapagliflozin on Heart Failure and Mortality in Type 2 Diabetes Mellitus”, Circulation, 139(22):2528-2536.








