(Ventricular arrhythmias in the emergency settings of acute coronary syndrome and revascularization)
BS. NGUYỄN THANH HIỀN
BS. TRẦN NGUYỄN THU THỦY
- GIỚI THIỆU
Hội chứng mạch vành cấp (ACS) và loạn nhịp (LN) sau ACS vẫn còn là nguyên nhân thường gặp của đột tử do tim và có khoảng> 6% bệnh nhân (BN) ACS bị nhịp nhanh thất (NNT hay VT) hoặc rung thất (RT hoay VF) trong vòng 48 giờ sau khi khởi phát triệu chứng, thường gặp nhất là trước hoặc trong quá trình tái tưới máu.
Mặc dù có nhiều tiến bộ đáng kể về điều trị trong những thập kỷ qua, việc kiểm soát các rối loạn nhịp thất (RLNT) và rối nhịp trên thất phức tạp, đặc biệt là trong trường hợp cấp cứu hoặc trong tái thông mạch máu cấp tính cho nhồi máu cơ tim (NMCT) vẫn còn là một thách thức. Ngoài ra còn có ý nghĩa đối với việc theo dõi điều trị, đặc biệt là trong các tình huống cấp cứu ngừng tim ở ngoài bệnh viện (OHCA), và liệu các nỗ lực tái thông động mạch tích cực có hợp lý hay không.
RLNT bao gồm NNT và/hoặc RT có thể xảy ra bất cứ thời điểm nào của NMCT, bắt đầu từ những phút đầu tiên của nhồi máu cấp tính cho đến giai đoạn sau của NMCT. Mặc dù tỷ lệ NNT đã giảm trong ACS chủ yếu do được tái thông động mạch nhanh chóng và tiếp cận sớm các liệu pháp y tế tối ưu, nguy cơ ngừng tim và đột tử do tim vẫn tăng sau NMCT và chiếm tỉ lệ cao nhất trong 30 ngày đầu tiên sau NMCT (1,2 – 2,3%). Các dữ liệu công bố cho thấy NNT dai dẳng là yếu tố dự báo tiên lượng xấu đối với các trường hợp ACS nằm viện. Tuy nhiên, mối liên quan cụ thể giữa loại và thời gian của NNT và các chiến lược điều trị được áp dụng, đặc biệt là tái thông mạch vành (dù là rất sớm, muộn hay chậm, hoàn toàn hoặc không hoàn toàn/ không thể / không có chỉ định thủ thuật) và tiên lượng dài hạn trong nhồi máu cơ tim cấp tính vẫn còn có những điểm chưa rõ ràng (1,2).
Bài viết sẽ giới thiệu các chiến lược điều trị RLNT trong các tình huống cấp cứu và tái thông mạch vành cấp tính.
- PHÂN LOẠI LOAN NHIP THẤT TRONG NMCT (1-3)
II.1. Về phương diện huyết động: LN thất phân làm hai nhóm lớn:
- LN thất ác tính hay khả năng gây tử vong gồm VT dai dẳng và RT.
- LN thất huyết động ổn gồm: ngoại tâm thu thất (NTTT), VT không dai dẳng, và nhịp tự thất gia tăng.
II.2. Về phương diện ECG:
- Ngoại tâm thu thất, Nhịp tự thất gia tăng (AIVR), Nhịp nhanh thất, Rung thất và flutter thất
- Bão điện học (electrical storm): là tình trạng VT hoặc RT xuất hiện nhiều lần trong một thời gian ngắn (≥ 3 cơn / 24 giờ). Đây là tình trạng hiếm gặp và có kết thúc rất khác nhau. Bão điện học thường kết hợp với NMCT cấp và ở BN bệnh cơ tim dãn nở
II.3. Về thời gian: chia làm 3 loại
- Rối loạn nhịp trước nhập viện
- Rối loạn nhịp tim trong bệnh viện
- Rối loạn nhịp sau xuất viện
- SINH LÝ BỆNH RỐI LOẠN NHỊP THẤT TRONG NMCT (4)
Hai yếu tố sinh lý bệnh chính là ảnh hưởng về điện sinh lý của thiếu máu cục bộ cơ tim cấp tính và hình thành sẹo cơ tim thứ phát sau thiếu máu cục bộ.
III.1. Ảnh hưởng về điện sinh lý của thiếu máu cục bộ cơ tim cấp tính
Thiếu máu cục bộ cơ tim cấp sẽ ảnh hưởng đến điện thế màng lúc nghỉ, và các dòng trao đổi ion, làm thay đổi dẫn truyền, thời kỳ trơ cũng như tự động tính. Đồng thời, nó cũng làm tăng ngay lượng K+ trong ngoại bào dẫn đến làm giảm điện thế màng lúc nghỉ
III.2. Hình thành sẹo cơ tim thứ phát sau thiếu máu cục bộ
NMCT có thể dẫn tới hoại tử cơ tim xuyên thành, nhưng vẫn còn những tế bào cơ tim còn sống sót nằm xen kẽ. Trong quá trình thiếu máu cục bộ cơ tim, tế bào chết dần dần và mô cơ tim bị hoại tử sẽ được thay thế bằng mô xơ hóa bao quanh các tế bào cơ tim còn sống sót. Điều này dẫn đến bất thường thời kỳ trơ, về vận tốc dẫn truyền, thay đổi tính kích thích và tự động tính. Tất cả những điều này có thể tạo thuận lợi cho sự khởi phát rối LN thất
III.3. Các yếu tố khác
Các yếu tố thúc đẩy gây RLNT gồm hậu quả suy tim, bất ổn điện học, và các yếu tố thúc đẩy khác (thiếu oxy, rối loạn điện giải, kiềm toan…), do thuốc. Vì vậy, việc điều trị phải tác động vào các yếu tố này.
Hệ thần khinh tự động cũng đóng vai trò quan trọng trong cơ chế RLNT ở BN NMCT. Sau NMCT, hệ giao cảm tăng hoạt hóa và giảm hoạt động hệ phó cảm. Điều này làm nặng tình trạng thiếu máu cục bộ cơ tim, tăng hoạt tính tiểu cầu, giải phóng catecholamine, hình thành sẹo, gây khởi phát loạt nhịp, đặc biệt có thể dẫn tới dột tử do tim (hình 1 (4)).
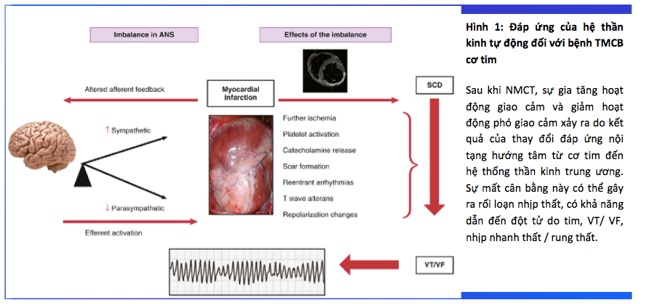
- CHIẾN LƯỢC XỬ TRÍ LNT TRONG ACS (1-8)
IV.1. Rối loạn nhịp trước nhập viện
IV.1.1. Ổn định và không ổn định, không dai dẳng so với dai dẳng, và rối loạn nhịp thất đơn hình so với đa hình.
Có đến khoảng 6% BN ACS có biến chứng NNT hoặc RT trong những giờ đầu tiên sau khi xuất hiện triệu chứng, thường xuyên nhất là trước khi nhập viện. Các dữ liệu về hiệu quả của tái tưới máu đối với kết cục trên những BN NMCT với đoạn ST chênh lên (STEMI) có RLNT vẫn còn hạn chế, vì phần lớn các nghiên cứu loại trừ các đối tượng có tiền sử RLN tim trước nhập viện hoặc trước phẫu thuật.
- Ngoại tâm thu thất trước nhập viện
Ngoại tâm thu thất (NNTT), không có triệu chứng điển hình, thường gặp trong NMCT cấp với tỷ lệ mắc cao đến 93%. Sự xuất hiện sớm của NTT thất không dự đoán tỷ lệ tử vong ngắn hay dài hạn, nhưng NTTT thường xuyên và / hoặc đa dạng tồn tại hơn 48 – 72 giờ sau khi NMCT có thể liên quan đến tăng nguy cơ loạn nhịp dài hạn.
Mặt khác, không rõ NTTT nào là lành tính, hay không lành tính. Có một số báo cáo ghi nhận NTTT lặp đi lặp lại, nhưng không phải là NTTT đơn độc, có liên quan đến gia tăng nguy cơ ở những BN NMCT. Theo quan niệm hiện nay, không khuyến cáo thường quy trong điều trị trước nhập viện các loại NTTT bằng thuốc chống loạn nhịp.
- Nhịp nhanh thất đơn hình không dai dẳng trước nhập viện
NNT đơn hình không dai dẳng là dạng phổ biến nhất của NNT trước nhập viện, dễ dàng được nhận ra và không gặp khó khăn trong điều trị.Tỷ lệ NNT dao động từ 1 – 7% trong 24 – 48 giờ đầu sau nhồi máu, và thường là do bất thường tự động tính hoặc hoạt động nảy cò (triggered activity) trong vùng cơ tim thiếu máu cục bộ hoặc nhồi máu.
Ở những BN bị NNT đơn hình không dai dẳng không có triệu chứng, chúng ta không cần điều trị bằng thuốc chống loạn nhịp tim. Tuy nhiên, trong trường hợp hiếm gặp, khi rối loạn nhịp tim thường xuyên và gây ra rối loạn về huyết động, khi đó thuốc chống loạn nhịp tim có thể hữu ích.
- Nhịp nhanh thất đơn hình dai dẳng trước nhập viện
NNT đơn hình dai dẳng ít phổ biến hơn NNT đơn hình không dai dẳng trước nhập viện. Những RLN tim này xảy ra ở khoảng 2 – 3% BN STEMI và dưới 1% với NMCT không ST chênh lên hoặc cơn đau thắt ngực (CĐTN) không ổn định. NNT đơn hình dai dẳng có mối liên quan với kích thước ổ nhồi máu lớn hơn. RLN này cũng có thể là liên quan đến sẹo NMCT trước đó. NNT đơn hình dai dẳng xuất hiện sớm thường liên quan đến tỷ lệ tử vong tại bệnh viện cao hơn do ngừng tim và có thể làm trầm trọng thêm tình trạng thiếu máu cục bộ và vùng nhồi máu lan rộng. Liệu NNT đơn hình dai dẳng sớm có liên quan đến tăng nguy cơ tử vong lâu dài ở những BN sống sót sau khi xuất viện hay không vẫn chưa rõ ràng. Những BN này nên được điều trị dựa trên các khuyến cáo trong các hướng dẫn hiện hành (hình 2, bảng 1 (8)).
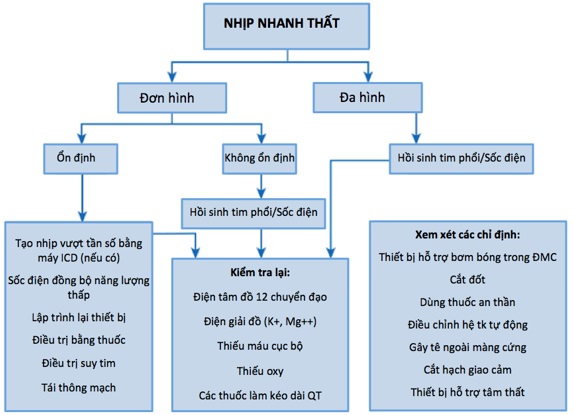
Hình 2. Chiến lược điều trị nhịp nhanh thất trong ACS (4).
- Nhịp nhanh thất đa hình trước nhập viện
Đây là RLN phổ biến xảy ra ở các BN ngừng tim phổi trước nhập viện.Tuy nhiên, RLN này ít xảy ra ngoài bệnh viện, nhưng là nguyên nhân phổ biến hơn trong ngừng tim so với suy nghĩ trước đây, và đáp ứng kém với các liệu pháp hỗ trợ hồi sinh tim phổi nâng cao. Những BN này cũng nên được điều trị dựa trên các khuyến cáo trong các hướng dẫn hiện hành (hình 2, bảng 1). Nếu BN có rối loạn huyết động (RLHĐ), shock điện ngay và dùng thêm magnesium sulfate. Nếu BN không có RLHĐ, có thể dùng magnesium sulfate 1,5–3g/tiêm mạch trong 15 ph sau đó truyền TM 0.5-2g/h tùy từng BN (duy trì magnesium # 2,0 mg/dl, kali # 4,0 -4,5 mEq/dl). Thời gian truyền từ vài ngày cho đến 1 tuần dựa trên đoạn QT đã ngắn lại (không cần trở về hẳn bình thường) hoặc nồng độ magnesium có vượt quá giá trị bình thường hay không. Nếu điều trị thuốc không hiệu quả, có thể điều trị bằng phương pháp kích thích vượt tần số (tần số thất 80-120 l/ph).
- Rung thất trước nhập viện
RT là cơ chế thường gặp nhất của đột tử do tim trước nhập viện. Sự xuất hiện của RT ở những BN NMCT cấp tính, nếu xảy ra trong vòng 48 giờ đầu tiên, có liên quan đến gia tăng tỷ lệ tử vong sớm, nhưng ít hoặc không tăng tỷ lệ tử vong sau 1 – 2 năm ở những BN sống sót sau khi xuất viện.
IV.1.2. Ngừng tim ngoài bệnh viện (Out of hospital cardiac arrest: OHCA)
Tỷ lệ đột tử do tim được ước tính là 4.2/1000 người– năm (at 4.2 per 1000 person-years) và giảm dần theo thời gian. Một phần tư BN ngừng tim ngoài bệnh viện bị tử vong là trong bệnh cảnh STEMI. Nếu có ST chênh lên trong bất kỳ chuyển đạo nào (bao gồm aVR), RLN hồi phục sau shock điện (shockable initial rhythm) và đau ngực trước ngừng tim ngoài bệnh viện là những yếu tố dự báo của NMCT như là nguyên nhân gây ngừng tim. Những dữ liệu này củng cố cơ sở hợp lý cho việc liên kết tích hợp giữa các hệ thống hồi sức và một trung tâm chụp động mạch vành cấp cứu với khả năng PCI tiên phát.
Vai trò của chụp động mạch vành/ PCI ở những bn NMCT không ST chênh lên còn nhiều tranh cãi nhưng một tỷ lệ đáng kể trong số những BN này bị tổn thương cấp tính do PCI, một số trong số họ bị tắc mạch vành hoàn toàn mặc dù ECG gợi ý NMCT không ST chênh lên. Các đánh giá và phân tích tổng hợp gần đây đã xác nhận rằng việc tiếp cận sớm với các phòng thông tim có liên quan đến khả năng sống sót cao hơn và kết quả đáp ứng thần kinh khả quan hơn.
Nhận biết kịp thời và kích hoạt cuộc gọi cấp cứu, hồi sức ngay lập tức do người dân tại chỗ, áp dụng nhanh chóng máy khử rung tim ngoài tự động (AED) và hỗ trợ hồi sinh tim phổi nâng cao sớm sẽ giúp gia tăng đáng kể tỷ lệ sống sót OHCA.
Loại RLN tim đáp ứng với máy khử rung tim ngoài cơ thể nhiều nhất là NNT vô mạch và RT. Có một vài hạn chế cho điều trị bằng thuốc chống loạn nhịp trong các trường hợp ngừng tim ngoài bệnh viện; amiodarone (là liệu pháp đầu tiên cho người lớn bị NNT kháng trị /RT), lidocaine hoặc nifekalant (thay thế cho amiodarone) lợi ích còn gây tranh cãi trong việc dù làm tăng tỷ lệ sống sót khi nhập viện, tuy nhiên, không có lợi ích gì liên quan đến sống còn sau xuất viện. Khả năng sống sót dài hạn của những BN OHCA bị NMCT cấp được PCI ở các trung tâm được đào tạo tốt hơn so với dân số ngừng tim ngoài bệnh viện nói chung. Ở những BN còn sống sau 30 ngày, không có sự khác biệt về khả năng sống sót so với BN NMCT không có OHCA. OHCA dường như không phải là một yếu tố dự báo độc lập về tỷ lệ tử vong trong NMCT cấp có biến chứng sốc tim.
Đánh giá tiên lượng ngắn hạn cho các nạn nhân OHCA tập trung vào kết quả thần kinh là điều cần thiết để xác định những người có thể hưởng lợi nhiều nhất từ chăm sóc tích cực. Nhiều thông số sẽ được sử dụng để tăng độ chính xác, đặc biệt ở những BN bị hôn mê kéo dài sau khi hồi sức; bao gồm tình trạng trước nhập viện, ECG hoặc dấu ấn sinh học được ghi lại trong bệnh viện và các xét nghiệm hình ảnh học. Đánh giá kết quả lâm sàng sẽ giúp bác sĩ hồi sức phân tầng BN và điều chỉnh chăm sóc phù hợp, hoặc nhận ra các trường hợp khi can thiệp tích cực có thể là vô ích.
Thang điểm lâm sàng được mô tả gần đây nhất là điểm NULL-PLEASE, kết hợp nhiều đặc điểm gây bất lợi cho hồi sức: Thang điểm NULL-PLEASE đánh giá 2 điểm cho mỗi đặc điểm ngừng tim ban đầu như sau: rối loạn nhịp không thể điều trị bằng sốc điện, ngừng tim không có người chứng kiến, thời gian ngừng tuần hoàn kéo dài (không được người qua đường hồi sức tim phổi trước khi đội ngũ y tế đến cấp cứu), thời gian lưu lượng mạch vành thấp kéo dài (hồi sinh tim phổi > 30 phút trước khi tuần hoàn tự phát trở lại); và đánh giá 1 điểm cho các đặc điểm của bệnh nhân như sau: pH động mạch <7.2, lactate> 7.0 mmol/L, suy thận giai đoạn cuối cần lọc máu, tuổi ≥85 tuổi, hồi sức tim phổi còn tiếp diễn, và các nguyên nhân ngoài tim khác gây ngừng tim (ví dụ: do chấn thương) (9).
Thang điểm này đã được đề xuất để giúp xác định BN OHCA không có khả năng sống sót, trong đó các nỗ lực tái thông mạch tích cực quá mức có thể là vô ích. Điểm số NULL-PLEASE đơn giản đã được chứng minh là có thể dự đoán về dự hậu sớm nội viện của OHCA, với tỷ lệ chính xác cao gấp hơn 3,3 lần cho kết cục tử vong ở các giá trị ≥5 điểm, hiện diện ở 88% các trường hợp không sống sót (9) (hình 3).
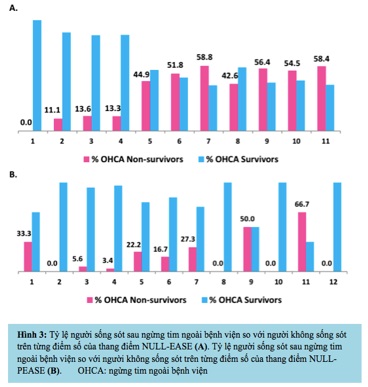
IV.2. Rối loạn nhịp thất trong bệnh viện (1-8)
- Rối loạn nhịp thất trước tái tưới máu
NNT phức tạp / RT tương đối phổ biến trong 48 giờ đầu của NMCT cấp và cũng có giá trị tiên lượng. Khoảng 6 – 10% BN STEMI bị RLN tim đáng kể, chủ yếu là NNT đa hình, thường chuyển thành RT trong giai đoạn đầu nhập viện, với tỷ lệ mắc cao hơn NMCT không ST chênh lên. RLN thất trước tái tưới máu là phổ biến hơn so với các RLN do tái tưới máu gây ra, kể cả sớm hoặc muộn sau tái tưới máu trong STEMI. Các yếu tố tiên đoán độc lập của NNT/RT cả trong NMCT có và không có ST chênh lên gồm: rối loạn huyết động, sốc tim, phân suất tống máu thất trái (LVEF) <40% và độ chênh của đoạn ST (thay đổi từ đường đẳng điện được biểu thị bằng microvolt) trong tất cả các đạo trình.
Tái tưới máu cấp cứu là điều trị quan trọng nhất, vì thiếu máu cục bộ cấp tính thường gây ra các RLN tim này. Thuốc chẹn beta tiêm tĩnh mạch và/hoặc amiodarone rất hữu ích nếu không có chống chỉ định. Phải tránh dùng thuốc chẹn beta tiêm tĩnh mạch sớm trong trường hợp hạ huyết áp, sốc tim, nhịp tim chậm vì có thể có hại trong trường hợp nhồi máu thành dưới đặc biệt là liên quan đến thất phải. Cần chú ý điều chỉnh sớm và hiệu quả mất cân bằng điện giải, cũng như nên bắt đầu trong vòng 24 giờ đầu thuốc ức chế men chuyển angiotensin (UCMC)/thuốc ức chế thụ thể angiotensin II (UCTT) và statin (đặc biệt trong NMCT thành trước, suy tim, rối loạn chức năng tâm thu thất trái, hoặc bệnh tiểu đường). Sốc điện khử rung tim lặp lại nhiều lần khi cần thiết. Nếu không đủ kiểm soát RLN, có thể xem xét lidoocaine, mặc dù không có nghiên cứu so sánh có sẵn và lưu ý các tác dụng phụ; hết sức cẩn trọng sử dụng các thuốc RLN tim khác, vì bằng chứng lợi ích hạn chế và ảnh hưởng tiêu cực đến tỷ lệ tử vong sớm. Sử dụng máy tạo nhịp vượt tần số có thể được xem xét (như là lựa chọn thứ hai) cho rối loạn nhịp thất tái phát với tình trạng huyết động không ổn định không được kiểm soát bởi amiodarone, thuốc chẹn beta hoặc sốc điện nhiều lần.
Vai trò tiên lượng của NNT/RT sớm trong STEMI vẫn còn gây tranh cãi. Dữ liệu trước đây cho thấy NNT/RT sớm tăng tỷ lệ tử vong trong bệnh viện và 30 ngày nhưng không có nguy cơ dài hạn. Tuy nhiên, các nghiên cứu gần đây đã đặt câu hỏi về khái niệm này. Kosmidou và cộng sự cho rằng RLN thất sớm trước tái tưới máu ở BN STEMI thực sự có liên quan đến tăng tỷ lệ tử vong do mọi nguyên nhân và huyết khối stent trong vòng 3 năm. Hơn nữa, ảnh hưởng lâm sàng của RLN thất trong STEMI cũng phụ thuộc vào thời gian của RLN tim. NNT/RT sớm xảy ra trước, trong hoặc sau khi tái tưới máu là một gánh nặng với tỷ lệ tử vong khác nhau có lẽ do các cơ chế RLN tim và các đặc điểm khác nhau ở BN. Podolecki và cộng sự, gần đây đã chứng minh rằng tỷ lệ tử vong dài hạn sau STEMI được dự đoán bằng RLN thất trước tái tưới máu [chỉ số nguy cơ (HR) 2,76] và RLN thất tái tưới máu muộn (HR 3,39), trong khi rối loạn nhịp thất trong tái tưới máu nhìn chung không ảnh hưởng đến dự hậu 5 năm.
Những BN NMCT không ST chênh lên bị RLN thất dai dẳng sớm ít gặp hơn trong STEMI (<2%), nhưng vẫn có biểu hiện tăng tỷ lệ tử vong chung và RLN tim sau 1 năm theo dõi. Các nghiên cứu tiếp theo được yêu cầu phải làm rõ BN nào có nguy cơ bị NNT/RT tái phát sau khi xuất viện và nên thực hiện các can thiệp nào để giảm nguy cơ RLN tim tồn lưu (Bảng 2).
- Rối loạn nhịp thất trong tái tưới máu
Tái tưới máu gây ra NNTdai dẳng/ NNT/RT, được định nghĩa là RLN tim xảy ra tại thời điểm hoặc trong những phút đầu tiên sau khi phục hồi lưu lượng máu mạch vành và tương đối phổ biến trong BN PCI tiên phát (khoảng ở 4 – 5% BN STEMI).
Trên thực tế, nhịp tự thất gia tăng (15 – 42%) và NNT không dai dẳng (khoảng 26%) là RLN tim sau tái tưới máu thường gặp nhất, tuy nhiên, do loại RLN này lành tính nên không cần điều trị. Các dấu hiệu có liên quan đến gia tăng nguy cơ phát triển rối loạn nhịp thất bao gồm: NMCT thành dưới, đặc biệt là nhồi máu có liên quan đến động mạch vành phải (RCA), TIMI trước thủ thuật thấp từ 0 đến 1, phân độ Killip> 1 tại thời điểm nhập viện, độ chênh lên của đoạn ST nhiều, không sử dụng chẹn beta trước thủ thuật.
Thiếu máu cục bộ cơ tim cấp tính có tác động xấu đến quá trình chuyển hóa cơ tim gây ra quá trình glycolysis yếm khí dẫn đến nhiễm toan và tăng thải kali ra khỏi tế bào cơ tim. Điều này dẫn đến mất cân bằng điện giải và mất ổn định điện thế, tạo điều kiện cho RLN thất phát triển trong giai đoạn đầu của NMCT. Tái tưới máu cơ tim, mặc dù có lợi cho cơ tim thiếu máu cục bộ, cũng có thể dẫn đến những thay đổi đột ngột trong cân bằng điện giải và điện thúc đẩy RLN thất gây đe dọa tính mạng. Người ta tin rằng bơm trao đổi Na+ /Ca2+, kích hoạt từ dòng chỉnh lưu K+ bị trì hoãn, cũng như thay đổi protein trong lưới nội cơ tương tế bào cơ tim là những yếu tố chính sinh RLN của tái tưới máu. Các RLN thất do tái tưới máu có thể do bất thường hình thành xung động (hoạt động khu trú/ngoại vị-focal/ectopic activity) hoặc lan truyền xung động (vòng vào lại). NNT là RLN chủ yếu sau tái tưới máu và các cơ chế không do vòng vào lại chịu trách nhiệm khởi đầu cho hầu hết các đợt NNT. Bên cạnh đó, một số trường hợp RLN thất do PCI tiên phát có thể bị kích hoạt bởi các yếu tố liên quan đến động mạch thủ phạm của NMCT, như: co thắt của RCA, tiêm thuốc cản quang trực tiếp vào động mạch nút xoang, tắc nghẽn nhánh bên của động mạch vành phải hoặc thao tác đặt ống thông gây tổn thương động mạch.

Ý nghĩa tiên lượng của RLN thất do tái tưới máu vẫn còn nhiều nghi vấn. Hầu hết các tác giả cho rằng NNT/RT xảy ra trong PCI liên quan có ý nghĩa, thậm chí tăng lên đến năm lần tỷ lệ tử vong tại bệnh viện và tử vong trong 30 ngày. Ngược lại, thử nghiệm PAMI (Thử nghiệm nong mạch vành chính trong NMCT) đã không chứng minh được RLN thất trong thủ thuật khiến cho tiên lượng trong bệnh viện xấu hơn. Tác động của RLN thất do tái tưới máu đối với dự hậu lâu dài cũng gây tranh cãi, tuy nhiên theo hầu hết các báo cáo, loại RLN tim này dường như không liên quan đến gia tăng tỷ lệ tử vong dài hạn.
Điều trị các RLN thất xảy ra trong PCI tiên phát cũng theo các quy tắc chung về điều trị NNT/RT của Hiệp hội Tim mạch Châu Âu (ESC). Khử rung tim/ sốc điện nên được thực hiện cho BN có NNT dai dẳng huyết động không ổn định/RT. Điều trị beta-blocker sớm có thể giúp ngăn ngừa RLN thất tái phát. Dùng amiodarone nếu RLN thất có ảnh hưởng huyết động. Các loại thuốc chống loạn nhịp khác (ví dụ flecainide, procainamide và propafenone) không được khuyến cáo. Ở những BN huyết động không ổn định với rối loạn nhịp thất kháng trị, nên cân nhắc sử dụng thiết bị hỗ trợ tâm thất trái qua da.
- Rối loạn nhịp thất sớm sau tái tưới máu (trong vòng 48 giờ)
Các RLN thất đe dọa tính mạng sau thủ thuật xảy ra ở 1,6 – 4,4% dân số STEMI trong vòng 48 giờ kể từ khi khởi phát triệu chứng. Tỷ lệ mắc RLN thất sớm ở BN STEMI thậm chí còn tăng gấp năm lần so với những người mắc HC MVC không ST chênh lên. RT và /hoặc NNT đa hình thường được kích hoạt bởi thiếu máu cục bộ cấp tính và do đó có thể là một chỉ điểm của tái tưới máu không hoàn toàn hoặc thiếu máu cục bộ tái phát sau PCI tiên phát (ví dụ huyết khối trong stent cấp tính), trong khi NNT đơn hình thường liên quan đến sự hiện diện của một kích thích gây RLN tim đã có từ trước (ví dụ như sẹo cơ tim). Tỷ lệ PCI không thành công được báo cáo là cao gấp 4 lần ở những BN có RLN thất sớm so với dân số không có RLN. Hơn nữa, RT sớm có nhiều khả năng phát triển ở những BN trẻ tuổi (<60 tuổi) biểu hiện NMCT cấp có biến chứng rung nhĩ mới khởi phát. Một số yếu tố di truyền cũng được cho là có thể dẫn đến RLN thất sớm trong bệnh cảnh NMCT cấp.
RLN thất sớm có liên quan đến tỷ lệ tử vong tại bệnh viện tăng gấp sáu lần, trong khi tiên lượng dài hạn dường như không bị ảnh hưởng đáng kể bởi RLN thất xảy ra trong vòng 48 giờ sau NMCT cấp. Theo một nghiên cứu theo dõi đoàn hệ hồi cứu, các BN có RT trong giai đoạn cấp tính của NMCT có tỷ lệ đột tử do tim muộn thấp và tỷ lệ này tương đương với những BN không có RT trong quá trình theo dõi 5 năm. Trong một quần thể lớn BN không chọn lọc STEMI điều trị bằng PCI, không có trường hợp tử vong liên quan đến RLN tim được báo cáo khi nhập viện ở những BN bị RLN thất sớm và sống sót sau 48 giờ. Tuy nhiên, cũng có báo cáo cho thấy, giá trị tiên lượng của NNT và RT xảy ra trong giai đoạn cấp tính của NMCT cấp có thể khác nhau. Theo một nghiên cứu sổ bộ lớn của HC MVC, NNT sớm có liên quan độc lập với việc gia tăng tỷ lệ tử vong trong vòng 1 năm. Hơn nữa, NNT đơn hình sớm được báo cáo có liên quan đến tỷ lệ được can thiệp đầy đủ cao hơn đáng kể so với rung thất sớm, cũng như là yếu tố dự báo độc lập về tử vong trong quá trình theo dõi lâu dài.
Điều trị RLN thất sớm cũng giống như đối với các RLN thất xảy ra trong PCI, bất kể là biện pháp dùng thuốc hay không dùng thuốc.
- Rối loạn nhịp thất muộn sau tái tưới máu (> 48 giờ cho đến khi xuất viện)
Là RLN thất xảy ra> 48 giờ sau khi nhập viện do NMCT. Tỷ lệ này đã giảm trong những thập kỷ gần đây do kết quả của việc tái thông mạch sớm và phát triển các biện pháp điều trị chung tốt hơn. Tuy nhiên, trong một nghiên cứu trên 277 BN HC MVC không ST chênh lên, được can thiệp xâm lấn, trong đó RLN thất ác tính (ví dụ NNT dai dẳng, RT) được phát hiện ở 7,6% BN, thời gian trung bình xuất hiện các rối loạn này là 72 giờ và 40% các đợt RLN xảy ra sau 48 giờ. Mặt khác, trong một nghiên cứu trên BN STEMI được điều trị PCI tiên phát, tỷ lệ mắc RLN thất ác tính là tương đương (6,7%), nhưng chỉ có 10% các đợt RLN xảy ra sau 48 giờ kể từ khi làm thủ thuật. Điều quan trọng là mọi loại RLN thất ác tính (ví dụ, ngoai tâm thu thất thất phức tạp, NNT dai dẳng, RT) đều có tiên lượng xấu hơn trong bệnh viện, nhưng RLN thất muộn có nguy cơ tử vong cao hơn so với RLN thất sớm. Do đó, việc xác định BN có nguy cơ bị RLN thất muộn là rất quan trọng. Hướng dẫn ESC cho HC MVC khuyến cáo theo dõi nhịp trong> 24 giờ ở BN mắc NMCT có nguy cơ RLN tim từ trung bình đến cao, bao gồm cả những biểu hiện với các đặc điểm sau: huyết động không ổn định, các RLN thất nguy hiểm (ví dụ NNT dai dẳng, RT) <24 giờ, LVEF (phân suất tống máu thất trái) < 40%, tái tưới máu thất bại, hẹp nặng hoặc mạn tính của các mạch vành chính hoặc biến chứng liên quan đến tái thông mạch qua da. Chúng ta nên điều trị tái thông mạch hoàn toàn trong giai đoạn nhập viện cho BN bệnh nhiều nhánh mạch vành, đặc biệt nếu xác định nguy cơ RLN tim từ trung bình đến cao.
Các thể lâm sàng của RLN thất muộn bao gồm RLN thất ổn định không dai dẳng, RLN thất không ổn định dai dẳng và cơn bão điện, ngừng tim và đột tử do tim. RLN thất muộn tái phát có thể là biểu hiện tái tưới máu không hoàn toàn, thiếu máu cục bộ cấp tính tái phát, thiếu máu cục bộ tồn lưu do bệnh động mạch vành còn chưa được điều trị (ví dụ như tổn thương không do động mạch thủ phạm) hoặc sự hiện diện của cơ chất sinh RLN tồn tại trước đó. Cần thực hiện tốt điều trị nội khoa theo guideline (ví dụ: amiodarone, thuốc chẹn beta) và điều chỉnh điện giải khi cần để ngăn ngừa rối loạn nhịp thất. Một số BN có thể bị bão điện và /hoặc RLN thất không liên tục mặc dù đã tái thông hoàn toàn và điều trị bằng thuốc chống loạn nhịp tim. Điều trị những BN này rất thách thức và có thể cần gây mê toàn thân hoặc hỗ trợ huyết động cơ học cũng như ứng cử viên cho việc triệt phá cấp cứu những ổ gây ra RLN (thường là vòng vào lại trong RLN thất đơn hình hoặc từng ổ trong NNT đa hình /RT). Các RLN thất dai dẳng muộn không phải do thiếu máu cục bộ cơ tim tái phát (thường gây ra bởi cơ chế vòng vào lại), khi đã đạt được tái thông hoàn toàn về mặt chức năng, nên xem xét cấy máy khử rung tim, kết hợp với triệt phá qua ống thông theo hướng dẫn hiện hành của Châu Âu (Bảng 3).

IV.3. Rối loạn nhịp sau xuất viện:
Giai đoạn mạn tính của bệnh tim thiếu máu cục bộ (2,10,11)
- Rối loạn nhịp thất gây ra bởi thiếu máu cục bộ tái phát so với do sẹo nhồi máu cũ
RLN thất rất muộn có thể xảy ra trong giai đoạn mạn tính sau NMCT khi quá trình tái cấu trúc diễn ra. Những RLN này có thể được gây ra bởi sẹo hoặc do thiếu máu cục bộ tái phát. Trong bệnh tim cấu trúc, cơ chế vào lại chịu trách nhiệm cho hầu hết các RLN dai dẳng. Sẹo và xơ hóa sau NMCT tạo ra vùng không dẫn truyền và các sóng kích thích có thể dẫn truyền dọc theo đường viền của vết sẹo hoặc thông qua một con đường trong vùng sẹo. Sẹo cơ tim đặc biệt là vùng giới hạn của sẹo là cơ chất cho các RLN thất theo cơ chế vào lại xuất hiện dưới dạng NNT đơn hình.
Các cơ chế của RLN thất do thiếu máu cục bộ tái phát phức tạp hơn. Thiếu máu cục bộ thoáng qua gây ra tự động tính bất thường trong các tế bào cơ tâm thất và sợi Purkinje do khử cực một phần điện thế màng tạo ra dòng tổn thương giữa mô thiếu máu cục bộ và cơ tim khỏe mạnh. Cơ chế vào lại cũng có thể xảy ra trong quá trình thiếu máu cục bộ tái phát. Các sóng kích thích có thể lan truyền từ nội tâm mạc với thời gian điện thế hoạt động dài hơn đến thượng tâm mạc với thời gian điện thế hoạt động ngắn hơn. RLN thất do thiếu máu cục bộ thường là NNT đa hình hoặc RT hơn là loại NNT đơn hình. Sẹo cơ tim kết hợp với thiếu máu cục bộ có thể là yếu tố dự báo mạnh hơn về RLN thất và đột tự do tim so với từng cơ chế riêng biệt.
Phân suất tống máu thất trái đánh giá trong siêu âm tim được sử dụng thường xuyên để xác định nguy cơ của RLN thất sau NMCT và đột tử do tim. Nghiên cứu khảo sát điện sinh lý (EPS) đặc biệt ở những bệnh nhân mắc NNT đơn hình không dai dẳng do NMCT cũ và LVEF ≤ 40% cho thất sự hiện diện của cơ chất để tái phát nhịp nhanh và có thể hữu ích để xác định BN có nguy cơ mắc RLN thất và hướng dẫn điều trị. Nghiên cứu PROTECT ICD (Kích thích tâm thất được lập trình để phân tầng nguy cơ cho cấy ghép máy khử rung tim sớm nhằm ngăn ngừa chứng loạn nhịp tim sau NMCT cấp) nhằm mục đích đánh giá vai trò của máy cấy ghép theo hướng dẫn EPS, ở BN sớm sau NMCT (trong vòng 40 ngày đầu).
Yếu tố kích thích NNT đơn hình cũng có thể được xác định bằng cách sử dụng điện tâm đồ trung bình tín hiệu (Signal Averaged -ECG) với ghi nhận điện thế tâm thất muộn. Việc sử dụng kỹ thuật này đã bị loại bỏ trong những năm qua nhưng SA-ECG có giá trị tiên đoán âm cao (> 95%), do đó tín hiệu bình thường cho thấy không có cơ chất gây NNT đơn hình. Cùng với các xét nghiệm không xâm lấn và xâm lấn khác, SA-ECG có thể là một công cụ có giá trị trong phân tầng nguy cơ. Cộng hưởng từ tim (CMR) là một kỹ thuật hình ảnh không xâm lấn đầy hứa hẹn. Kích thước sẹo và diện tích bề mặt vùng sẹo nhồi máu được đo bằng CMR có khả năng dự đoán có hay không gây RLN thất đơn hình khi thực hiện khảo sát điện sinh lý, và có thể là yếu tố dự đoán tốt hơn về đột tử do tim so với LVEF, nhưng vẫn còn thiếu các thử nghiệm quy mô lớn đánh giá cấy ghép máy tạo nhịp được hướng dẫn bởi CMR ngoài việc dựa trên LVEF.
Các biện pháp điều trị NNT do sẹo sau MI gây ra là triệt phá đường dẫn truyền qua catherter, phẫu thuật chống nhịp nhanh trên cơ sở sử dụng máy khử rung và điều trị bằng thuốc chống loạn nhịp tim. Tối ưu hoá điều trị phòng ngừa thứ phát NMCT theo các hướng dẫn là rất quan trọng để ngăn ngừa các biến cố tim mạch bao gồm RLN thất và đột tử do tim. Ở những BN suy tim và giảm LVEF sau NMCT, tối ưu hoá điều trị nội khoa với UCMC (hoặc UCTT khi không dung nạp và gần đây là thuốc ARNI), chẹn beta và thuốc đối kháng thụ thể mineralocorticoid. Không nên sử dụng thuốc chống loạn nhịp nhóm IA và IC trong điều trị RLN do sẹo sau NMCT vì làm tăng tỷ lệ tử vong. Amiodarone có thể làm giảm các triệu chứng của RLN thất và giảm các cơn loạn nhịp nhưng không có tác dụng kéo dài đời sống.
Với NNT đa hình/RT, cơ chế thường liên quan đến thiếu máu cục bộ cơ tim, do đó nên chụp mạch vành và có chiến lược tái thông mạch máu để hạn chế các RLN tim này (Bảng 4).

- Rối loạn nhịp thất trong mối liên quan giữa tái thông mạch vành hoàn toàn so với tái thông mạch không hoàn toàn, bao gồm các thủ thuật theo từng giai đoạn (PCI, CABG) hoặc không thể tái thông mạch hoàn toàn hoặc tái thông hoàn toàn thất bại
Tái thông mạch hoàn toàn thường được định nghĩa là tái thông tất cả các tổn thương mạch vành không liên quan đến động mạch thủ phạm gây nhồi máu, với các mạch máu hẹp hơn 50% đường kính động mạch> 2 mm. Tắc nghẽn mạch vành mạn tính (CTO) là sự hiện diện của dòng chảy TIMI 0 hoặc 1 trong một nhánh động mạch vành kéo dài hơn 3 tháng.
Mặc dù có những tiến bộ trong điều trị nội khoa, kỹ thuật PCI và các thế hệ stent mới, vẫn có một số lượng đáng kể BN bị tắc lại nhánh động mạch thủ phạm hoặc tắc nghẽn động mạch thủ phạm kéo dài sau NMCT cấp. Khoảng 40 – 50% BN có bệnh nhiều nhánh động vành và khoảng 12 – 13% BN STEMI cấp có tắc nghẽn mạn tính ở những nhánh mạch vành không phải là động mạch thủ phạm gây nhồi máu. Bệnh nhiều nhánh mạch vành và tắc nghẽn mạn tính ở các nhánh mạch vành không phải động mạch thủ phạm là một yếu tố tiên lượng tử vong độc lập và có liên quan đến làm tăng tỷ lệ biến cố tim mạch trong quá trình theo dõi lâu dài. RLN thất tái phát có thể là một chỉ điểm của tái thông mạch vành không hoàn toàn và theo kết quả của hai nghiên cứu không ngẫu nhiên, đề nghị nên chụp mạch vành cấp ở những người sống sót sau ngừng tim ngoài bệnh viện. Tuy nhiên, mức độ bằng chứng theo các hướng dẫn này thấp (Loại I, C). Mặt khác, chúng ta vẫn còn thiếu những hiểu biết về hậu quả và tác động của các RLN thất ác tính trên dự hậu ở BN tái thông mạch vành không hoàn toàn. Mặc dù một số nghiên cứu hồi cứu cho thấy kết quả xấu hơn ở những BN tái thông mạch không hoàn toàn so với hoàn toàn trong kỷ nguyên của stent phủ thuốc, nhưng những nghiên cứu này không tìm thấy sự khác biệt đáng kể nào về tỷ lệ mắc RLN thất ác tính ở nhóm tái không mạch vành không hoàn toàn so với tái thông hoàn toàn.
Về lý thuyết, nếu thiếu máu cục bộ là yếu tố kích hoạt RLN thất, thì điều chỉnh các tổn thương bệnh mạch vành bằng cách tái thông mạch vành sẽ ngăn ngừa tình trạng RLN tim. Trên thực tế, nhiều nghiên cứu cho thấy tỷ lệ tử vong thấp hơn sau khi tái thông mạch vành ở BN có TMCB với rối loạn chức năng thất trái từ trung bình đến nặng, nhưng chỉ một số trong số những BN này sống sót không bị RLN tim. Trong các nghiên cứu lớn, tái thông mạch vành hoàn toàn không làm ngăn ngừa RLN thất và điều này được quan sát thấy ở cả BN có LVEF giảm nặng hoặc bảo tồn.
Một nghiên cứu trên những BN có NMCT cũ LVEF trung bình 38% ± 9% ghi nhận NNT tái phát ở hơn 50% BN trong thời gian theo dõi lâu dài mặc dù tái thông mạch vành hoàn toàn. Trong một nghiên cứu khác ở BN mắc bệnh mạch vành, máy khử rung và chức năng tâm thu thất trái giảm nặng không làm giảm điều trị khử rung thích hợp sau tái thông mạch vành hoàn toàn. Một nghiên cứu thực hiện ở những BN có NMCT cũ, RLN thất dai dẳng không có HC MVC và LVEF> 40% cũng cho thấy việc tái thông mạch vành không ảnh hưởng đối với sự tái phát của các RLN tim ác tính. Không có ảnh hưởng đáng kể của tái thông mạch vành hoàn toàn so với không hoàn toàn đối với tỷ lệ mắc RLN thất được quan sát bất kể loại thủ thuật tái thông [PCI/CABG], sự xuất hiện của các rối loạn nhịp thất được quan sát thấy ở BN bị rối loạn nhịp trước và sau phẫu thuật tái thông mạch vành là tương đương.
Như vậy, ảnh hưởng của TMCB trong nguồn gốc gây nên RLN thất dai dẳng ở BN trong giai đoạn mạn tính của NMCT vẫn còn là vấn đề là gây tranh cãi. RLN thất chủ yếu là do cơ chế vào lại xung quanh vùng sẹo NMCT mà không bị ảnh hưởng bởi tái thông mạch. Thời gian tái tưới máu có thể là yếu tố quan trọng cho sự phát triển của RLN thất sau nhồi máu. Nhiều NC đã chỉ ra rằng tái tưới máu trễ (> 5 giờ) có liên quan đến gia tăng gấp 6 lần kích hoạt NNT xảy ra so với tái tưới máu sớm (≤ 3 giờ) mà không phụ thuộc LVEF. Việc tái thông trễ cũng như LVEF giảm trở thành các yếu tố dự đoán độc lập của RLN thất tự phát.
- Rối loạn nhịp thất trong quá trình hình thành sẹo nhồi máu cơ tim – bằng chứng hiện tại cho tối ưu hoá các lựa chọn điều trị và thời gian điều trị (sử dụng thuốc, máy khử rung tạm thời, cấy ghép máy khử rung vĩnh viễn)
Máy ICD đã trở thành liệu pháp điều trị chủ yếu để phòng ngừa đột tử do tim ở những người sống sót sau NMCT được hồi sức do ngừng tim hoặc rối loạn nhịp thất không ổn định về huyết động (phòng ngừa thứ phát), hoặc những người có nguy cơ cao đột tử do tim gây bởi rối loạn chức năng thất sau NMCT, suy tim hoặc do cả hai (phòng ngừa tiên phát).
Nguy cơ ngừng tim và đột tử do tim vẫn tăng sau NMCT và được cho là cao nhất trong 30 ngày đầu (1,2 – 2,3%), sau đó là giảm dần và duy trì cho đến sau vài tháng. Sau đó, nguy cơ đột tử do tim tăng trở lại. Nghiên cứu MADIT-II (Thử nghiệm cấy ghép máy khử rung tim tự động đa trung tâm II) cho thấy lợi ích sống còn 31% ở những người sống sót sau NMCT với LVEF <30%, trong đó các máy khử rung tim được cấy> 1 tháng sau NMCT (trung bình 60 tháng), so với điều trị chuẩn đơn thuần. Lợi ích sống còn từ máy khử rung tim trở nên rõ ràng khoảng 9 tháng sau khi cấy ghép thiết bị. Phân tích dưới nhóm từ thử nghiệm MADIT-II cho thấy thêm rằng cấy máy khử rung tim không mang lại lợi ích sống còn vượt trội cho những BN đã bị NMCT cấp trong 18 tháng trước khi được điều trị ngẫu nhiên và những người đã tái thông mạch vành trong 6 tháng trước khi cấy ghép thiết bị.
3.1. Điều trị rối loạn nhịp thất trong 48 giờ đầu tiên của NMCT cấp tính
Các RLN thất xảy ra trong vòng 48 giờ của NMCT cấp (chủ yếu là RT hoặc NNT đa hình) được coi là có liên quan đến mất ổn định điện thế do TMCB cấp tính, tái tưới máu, hoại tử cơ tim và thay đổi tự động tính. Do đó, tái thông mạch nhanh chóng cùng với điều trị nội khoa tối ưu là liệu pháp chống loạn nhịp chủ chốt. Mặc dù các dữ liệu vẫn còn tranh cãi về mức độ phù hợp lâm sàng của các RLN thất sớm sau NMCT (xem các phần ở trên), sự xuất hiện của các RLN dạng này trong vòng 48 giờ sau NMCT cấp hiện không được coi là một chỉ điểm phòng ngừa đột tử do tim bằng máy khử rung tim hoặc máy khử rung tim tạm thời (Bảng 5 và 6).
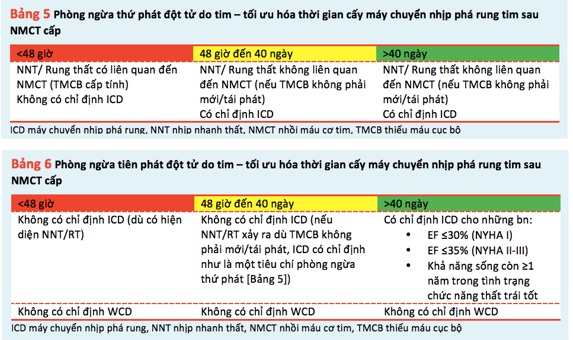
3.2. Điều trị rối loạn nhịp thất trong thời gian nhồi máu cơ tim sau 48 giờ đến 40 ngày
Mặc dù dữ liệu cho thấy nguy cơ đột tử do tim cao nhất trong tháng đầu tiên của NMCT, nhưng biện pháp phòng ngừa tiên phát với máy khử rung tim (ICD) thất bại trong việc cải thiện tỷ lệ sống còn chung so với chỉ điều trị nội khoa tối ưu trong hai thử nghiệm ngẫu nhiên có đối chứng (RCTs) là: NC DINAMIT (Nghiên cứu máy khử rung trong nhồi máu cơ tim cấp) và NC IRIS (Nghiên cứu phân tầng nguy cơ tức thời trong cải thiện sống còn). Trong cả hai nghiên cứu trên, việc giảm tỷ lệ đột tử do tim ở nhánh có đặt ICD được bù đắp bằng sự gia tăng bất ngờ ở những người không đột tử do tim, có lẽ liên quan đến suy tim, thiếu máu cục bộ hoặc do cả hai. Các lý do có thể khác cho việc không ủng hộ ICD là: chỉ khoảng 50% bn đột tử do tim sau NMCT được coi là có RLN tim; test khử rung (defibrillation testing), tạo nhịp thất phải và sốc khử rung tim có thể có tác dụng gây tổn thương cơ tim và do đó làm tăng tỷ lệ tử vong ở BN rối loạn chức năng tâm thất trái, suy tim hoặc cả hai; bên cạnh đó có thể do sai số lựa chọn BN trong thử nghiệm. Ngoài ra, NC VEST đã cho thấy không có sự giảm đáng kể đột tử do tim ở những BN được chọn ngẫu nhiên trong vòng 7 ngày kể từ NMCT cấp để đeo máy khử rung tạm thời so với duy trì điều trị nội khoa tối ưu. Ở những BN nguy cơ cao sau NMCT với LVEF <35% (trung bình 28%), máy khử rung tạm thời không làm giảm tỷ lệ tử vong do RLN tim trong thời gian 3 tháng, với đột tử do tim xảy ra ở 1,6% trong nhóm có gắn máy khử rung so với 2,4% trong nhóm chứng (P = 0,18).
Do đó, trong những hướng dẫn điều trị hiện tại, liệu pháp ICD không được khuyến cáo trong vòng 40 ngày đầu tiên sau NMCT cấp trừ khi đáp ứng được các tiêu chuẩn phòng ngừa thứ phát. Sau giai đoạn đó, BN có chức năng thất trái giảm (LVEF ≤ 40%) nên được đánh giá lại để phòng ngừa tiên phát đột tử do tim, do các vùng cơ tim choáng váng ban đầu được phục hồi theo thời gian và chức năng thất trái phần lớn cải thiện hoàn tất sau 14 ngày, đặc biệt là ở những BN được tái thông mạch vành.
3.3. Mối liên quan giữa vùng nhồi máu cơ tim, rối loạn nhịp thất và hậu quả
Kết cục lâm sàng ở BN sau NMCT có liên quan đến loại nhồi máu và vùng cơ tim bị nhồi máu. Trong STEMI, tỷ lệ tử vong tại bệnh viện cao hơn so với NMCT không ST chênh lên, trong khi tiên lượng dài hạn của hai loại này là tương đương hoặc thậm chí xấu hơn ở NMCT không ST chênh lên. NMCT thành trước là một yếu tố dự đoán độc lập về kích thước ổ nhồi máu lớn và tỷ lệ tử vong cao ở BN STEMI. Độ rộng vùng xung quanh ổ nhồi máu và vùng “tranh tối tranh sáng” không chỉ liên quan đến tỷ lệ tử vong mà kích thước sẹo cơ tim cũng tương quan với nguy cơ NNT đơn hình. Diện tích vùng nhồi máu được đánh giá bởi cMRI là một chỉ số dự báo tốt hơn về NNT tự phát và nguyên nhân gây RLN tim trên điện sinh lý (EPS) hơn so với chức năng thất trái.
Tỷ lệ RLN thất chung ở BN NMCT thành trước và không phải thành trước là tương đương, nhưng khác nhau về thời điểm của rối loạn nhịp. Những người bị nhồi máu không phải thành trước bị RLN chủ yếu tại thời điểm tái tưới máu, trong khi đó rối loạn nhịp xảy ra sau tái tưới máu thường xuyên hơn ở những bệnh nhân bị NMCT thành trước. Các NC cũng đã quan sát thấy dự hậu của BN bị RLN thất có liên quan đến vùng nhồi máu. RLN thất ở BN sau NMCT thành trước có liên quan độc lập với gia tăng tỷ lệ tử vong trong thời gian theo dõi lâu dài. Kích thước sẹo nhồi máu lớn hơn và vùng “tranh tối tranh sáng” rộng hơn, tỷ lệ mắc suy tim cao hơn có thể là lý do khiến tỷ lệ RLN thất cao hơn ở nhóm BN này.
Tần số NNT cũng liên quan đến kích thước và vị trí sẹo cơ tim. BN NMCT thành trước có tần số NNT chậm hơn so với BN NMCT thành sau hoặc thảnh sau dưới. Tỷ lệ triệt phá NNT nội tâm mạc thành công cao hơn ở những bệnh cơ tim không do thiếu máu cục bộ, do ở BN sau NMCT, cơ chất sinh RLN tim thường được xác định ở dưới nội tâm mạch cơ tim vì nhồi máu thường tiến triển từ tầng nội tâm mạc đến thượng tâm mạc. Các cơ chất sinh loạn nhịp tim dưới thượng tâm mạc thấy chủ yếu thấy ở BN có sẹo cũ thành dưới hoặc sau dưới. Triệt phá ổ NNT thượng tâm mạc chỉ gặp khoảng 15% BN NMCT thành sau hoặc sau dưới và hiếm khi ở BN sau nhồi máu thành trước. Hơn nữa, ở BN cần triệt phá NNT thượng tâm mạc, cơ chất sinh loạn nhịp tim thường tương đối nhỏ.
- Kết luận
Loạn nhịp thất thường xảy ra trong NMCT, có thể gây tử vong và có ý nghĩa tiên lượng. Việc phát hiện sớm là rất quan trọng đặc biệt các RLN thất nguy hiểm. Ngoài cách phân loại RLN thất thông thường, việc phân loại loạn nhịp thất theo thời gian (trước, trong và sau xuất viện) giúp chúng ta xác định cơ chế, biết tần suất các lọai loạn nhip qua đó có chiến lược chẩn đoán, dự phòng và điều trị thích hợp.
Chúng ta nắm vững các loại biến chứng RLN thất, cách chẩn đoán và xử trí ban đầu, điều trị tốt tình trạng thiếu máu cục bộ và tái tưới máu sớm nhất có thể để ngăn ngừa và điều trị các RLN thất.
Tài liệu tham khảo
- PJ: Ventricular arrhythmias during acute myocardial infarction: Prevention and treatment. Uptodate 2019
- Z et al: Cardiac arrhythmias in the emergency settings of acute coronary syndrome and revascularization: an European Heart Rhythm Association (EHRA) consensus document, endorsed by the European Association of Percutaneous Cardiovascular Interventions (EAPCI), and European Acute Cardiovascular Care Association (ACCA). Europace (2019) 0, 1–18. doi:10.1093/europace/euz163
- SC et al: 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. European Heart Journal doi:10.1093/eurheartj/ehv316
- K, Bradfield. J, and Buckley. U: Arrhythmias and Sudden Cardiac Death after Myocardial Infarction. In Myocardial infarction. A companion to Braunwald’s HeartDisease.2017: 339-352
- Al-Khatib. SA, Stevenson. WG et al 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death . J A C C V O L . 7 2 , N O . 1 4 , 2 0 1 8 : e 9 1 – 2 2 0
- B et al: 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. doi:10.1093/eurheartj/ehx393
- Roffi. M et al: 2015 ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European Heart Journal doi:10.1093/eurheartj/ehv320
- DM, Mackall. JA: Supraventricular and Ventricular Arrhythmias in Acute Myocardial Infarction. In Cardiac Intensive Care.2018: 166-173.
- TS et al: External Validation of the Simple NULL-PLEASE Clinical Score in Predicting Outcome of Out-ofHospital Cardiac Arrest. TheAmerican Journal of Medicine (2017) 130, 1464.e13–1464.e21
- FG & Bates. ER: ST- Segment Elevation Myocardial Infaction. In Antman. EM, Sabatine. MS: Cardivascular therapeutics. A companion to Braunwald’s Heart Disease. 4th. 2013: 198-199.
- . Olgin. JE et al: Wearable Cardioverter–Defibrillator after Myocardial Infarction (VEST trial). N Engl J Med 2018;379:1205-15.








