Viswanathan Mohan; Kamlesh Khunti; Siew P. Chan; Fadlo F. Filho; Nam Q. Tran; Kaushik Ramaiya;
Shashank Joshi; Ambrish Mithal; Ma¨ımouna N. Mbaye; Nemencio A. Nicodemus Jr.;
Tint S. Latt; Linong Ji; Ibrahim N. Elebrashy; Jean C. Mbanya
Người dịch: ThS. BS. Phạm Như Hảo
Người hiệu đính: TS. BS. Trần Quang Nam
Tóm tắt: Trong bối cảnh tỉ lệ đái tháo đường típ 2 ngày càng gia tăng, đặc biệt ở các nước có nền kinh tế mới nổi lên, nên xem xét tới việc quản lý đái tháo đường trong hoàn cảnh với các nguồn lực sẵn có. Các hướng dẫn quốc tế có giá trị toàn diện và khoa học có thể không phù hợp với các vùng như Châu Á, Châu Mỹ Latin hay Châu Phi, là những nơi có dịch tễ học, kiểu hình bệnh nhân, tình trạng văn hóa và kinh tế xã hội khác với Châu Mỹ và Châu Âu. Mặc dù sự kiểm soát đường huyết và giảm biến chứng mạch máu lớn và mạch máu nhỏ vẫn là các khía cạnh thiết yếu của điều
trị, nhưng yếu tố hạn chế chính vẫn là chi phí, vì vậy cần có cách tiếp cận thực tiễn ở những nơi có nguồn lực hạn chế. Các thuốc mới như thuốc ức chế kênh đồng vận chuyển natri-glucose và thuốc đồng vận thụ thể glucagon-like peptide 1 khá đắt tiền, không có sẵn, mặc dù các thuốc này có giá trị với bệnh nhân đề kháng insulin và biến chứng tim mạch. Bài tổng quan này cho thấy vai trò của sulfonylureas là thuốc điều trị chọn lựa hàng thứ hai, có hiệu quả dài hạn và chi phí hợp lý để điều trị đái tháo đường típ 2, đặc biệt ở các nước đang phát triển hay có điều kiện hạn chế.
This study was originally published in DIABETES THERAPY. The study has been reproduced here in VIETNAMESE with kind permission of the publisher, SPRINGER HEALTHCARE
Nghiên cứu này được đăng chính thức trên tạp chí DIABETES THERAPY. Nghiên cứu này được đăng lại tại đây bằng TIẾNG VIỆT với sự cho phép của nhà xuất bản SPRINGER HEALTHCARE
https://doi.org/10.6084/m9.figshare.10284044.
V. Mohan (&)
Dr. Mohan’s Diabetes Specialities Centre and Madras Diabetes Research Foundation, Chennai, Tamil Nadu, India e-mail: drmohans@diabetes.ind.in
K. Khunti
Diabetes Research Centre, University of Leicester, Leicester, UK
S. P. Chan
Department of Medicine, Faculty of Medicine, University of Malaya, Kuala Lumpur, Malaysia
F. F. Filho
Faculty of Medicine, ABC Foundation, Santo Andre´, Brazil
N. Q. Tran
Department of Endocrinology, University Medical Center, Ho Chi Minh City, Vietnam
K. Ramaiya
Shree Hindu Mandal Hospital, Dar es Salaam, Tanzania
K. Ramaiya
Department of Internal Medicine, Muhimbili University of Health and Allied Sciences, Dar es Salaam, Tanzania
S. Joshi
Lilavati Hospital and Research Centre, Mumbai, Maharashtra, India
A. Mithal
Medanta-The Medicity, Gurugram, Haryana, India
M. N. Mbaye
Cheikh Anta Diop University, Dakar, Senegal
Từ khóa: Chi phí – hiệu quả; kiểm soát đường huyết; Sulphonylureas; đái tháo đường típ 2
Điểm tóm tắt chính
Tại sao thực hiện nghiên cứu này?
Đái tháo đường trở thành dịch toàn cầu nhưng nó ảnh hưởng nhiều hơn tới các quốc gia nghèo đang phát triển. Mặc dù các thuốc mới ngày càng được công nhận bởi các hướng dẫn quốc tế, nhưng không phải luôn được tiếp cận rộng rãi và chi phí hợp lý; không giống như các thuốc lâu đời như sulfonylureas (SUs)
Bài tổng quan này xem xét các loại thuốc điều trị đái tháo đường hiện có và cho thấy vai trò thích hợp của SUs, đặc biệt là các SUs thế hệ mới.
Học được điều gì từ nghiên cứu này?
Các thuốc mới như ức chế men DPP4, ức chế SGLT2 và đồng vận thụ thể GLP-1 cho thấy có lợi ích, nhưng ở các nước đang phát triển các thuốc này giá cao và có thể không tiếp cận được.
Các SUs thế hệ mới như gliclazide và glimepiride được đánh giá theo thời gian, hiệu quả, an toàn và nên tiếp tục được sử dụng đặc biệt ở các nơi có nguồn lực hạn chế.
N. A. Nicodemus Jr.
Department of Medicine, University of the
Philippines-Philippine General Hospital, Manila, Philippines
N. A. Nicodemus Jr.
Department of Biochemistry and Molecular Biology, University of the Philippines-College of Medicine, Manila, Philippines
T. S. Latt
Department of Diabetes and Endocrinology, University of Medicine 2, Yangon, Myanmar
L. Ji
Department of Endocrinology, Peking University People’s Hospital, Beijing, China
I. N. Elebrashy
Department of Internal Medicine, Diabetes, and Endocrinology, Faculty of Medicine, Cairo University, Giza, Egypt
J. C. Mbanya
University of Yaounde´ I, Yaounde´, Cameroon
J. C. Mbanya
National Obesity Center, Central Hospital of Yaounde´, Yaounde´, Cameroon
GIỚI THIỆU
Ước tính chỉ trong năm 2015, đái tháo đường trực tiếp gây ra 1,6 triệu người tử vong[1], trong khi năm 2017, ước tính có 4 triệu người tử vong do đái tháo đường và biến chứng của nó[2]. Toàn thế giới có trên 425 triệu người mắc đái tháo đường và con số này dự đoán tăng lên đến 629 triệu vào năm 2045 (Hình 1)[2].
Trước đây được xem là căn bệnh của những quốc gia giàu có, nay gần 80% bệnh nhân đái tháo đường, chủ yếu là típ 2, sống ở các nước thu nhập trung bình – thấp[2]. Hơn nữa, tỉ lệ hiện mắc gia tăng nhanh chóng, được ghi nhận ở Châu Phi, Trung Đông, Đông Nam Á và Trung Mỹ[2]. Trên thế giới, sự gia tăng tỉ lệ người trên 65 tuổi là yếu tố chính dẫn đến sự gia tăng tỉ lệ hiện mắc đái tháo đường[3], nhưng ở các nước thu nhập trung bình-thấp có những yếu tố khác liên quan bao gồm lối sống không lành mạnh, như chế độ ăn và lối sống ít vận động[4]; tính nhạy cảm di truyền[5, 6], đặc biệt ở những nơi bệnh nhân tiếp xúc với môi trường gây béo phì như thói quen ít vận động và việc tiêu thụ nhiều đường và chất béo[7]; và kiểu hình bệnh nhân đặc biệt, ví dụ như mức HbA1c cao hơn, khởi phát bệnh sớm thường tiến triển nhanh, khi khởi phát bệnh ít béo phì hơn, đặc biệt ở vùng Nam Á và Ấn Độ[8-12].
Quản lý đái tháo đường típ 2 ở các khu vực này không được tối ưu, thường do có những thách thức trong việc tiếp cận thuốc (điển hình bệnh nhân phải trả “tiền túi”)[13-15]. Ngoài ra, sự gia tăng các bệnh đồng mắc liên quan đến đái tháo đường và gia tăng số lượng bệnh nhân mà nguồn lực phải phân bổ đều, do đó càng làm thiếu thuốc nghiêm trọng[14,16]. Rào cản lớn để chăm sóc tối ưu là hệ thống phân phối rời rạc, thiếu thông tin lâm sàng và thiếu sự phối hợp chăm sóc bệnh mạn tính. Quản lý đái tháo đường tối ưu cần một cách tiếp cận hệ thống có tổ chức và có sự tham gia phối hợp đội nhóm mà thường hay bị thiếu trong thực hành lâm sàng[17]. Quan trọng là thường có sự chậm trễ trong chẩn đoán, càng tạo gánh nặng lớn hơn sau khi xuất hiện biến chứng[18].
Sự thiếu hụt các hướng dẫn cụ thể quản lý nguồn lực có thể góp phần làm quản lý kém bệnh lý, bởi vì các bài tổng quan hệ thống gần đây nhấn mạnh về ảnh hưởng của các hướng dẫn không phù hợp tới nhân viên y tế, bệnh nhân, các nhà hoạch định chính sách, bảo hiểm ở các khu vực có nguồn lực hạn chế, cuối cùng dẫn đến bệnh nhân không đạt được kết cục tối ưu[19]. Ngoài ra, đặc điểm của các dân số bệnh nhân được nhắm đến trong các hướng dẫn của Hoa Kì và Châu Âu có thể không được áp dụng trực tiếp cho các bệnh nhân ở các vùng nghèo trên thế giới[14]. Hướng dẫn gần đây của Tổ chức Y tế Thế giới (WHO) là một trong số những tài liệu đầu tiên hướng đến những đặc thù khu vực có thiếu nguồn lực, với lưu ý rằng phần lớn bệnh nhân đái tháo đường típ 2 đều từ những nước có thu nhập trung bình – thấp[1].
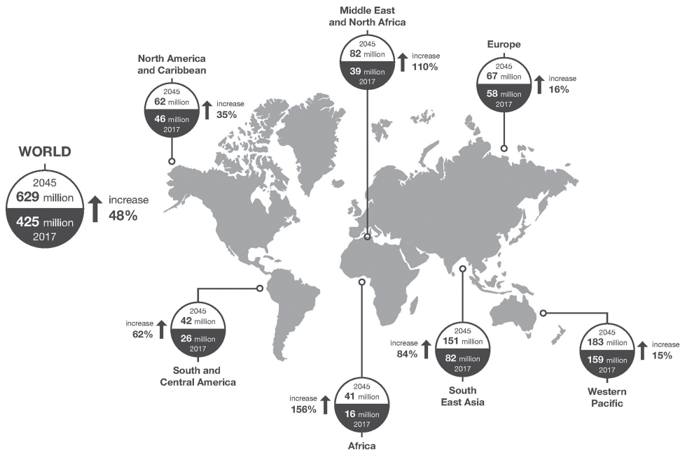
Hình 1: Số người bị đái tháo đường toàn thế giới dựa theo vùng năm 2017 và 2045 (tuổi 20-79)[2]. Được sự cho phép của Liên đoàn đái tháo đường thế giới (‘Access to Medicines and Supplies for People with Diabetes’. 2016. http://www.idf.org/accessto- medicine; IDtf Diabetes Atlas, 8th edn. 2017. http://www. diabetesatlas.org)
Kiểm soát đường huyết vẫn là nền tảng trong quản lý đái tháo đường típ 2. Đồng thuận gần đây của Hiệp hội đái tháo đường Hoa Kì (ADA) Và Hiệp Hội đái tháo đường Châu Âu (EASD) và tiêu chuẩn chăm sóc y tế của ADA về đái tháo đường đã cập nhật các khuyến nghị về kiểm soát đường huyết cho bệnh nhân đái tháo đường típ 2, bao gồm các lựa chọn thuốc hạ đường huyết[20, 21]. Ngoài các thuốc hạ đường huyết lâu đời và hiệu quả như metformin và sulfonylureas thế hệ hai, các thuốc hạ đường huyết mới bao gồm ức chế kênh đồng vận chuyển natri-glucose 2 (SGLT2i), ức chế men dipeptidyl peptidase 4 (ức chế DPP4) và đồng vận thụ thể glucagon-like peptide 1 (GLP-1RA) cũng cho thấy lợi ích[22]. Tuy nhiên, việc sử dụng các thuốc này có thể bị giới hạn về khả năng chi trả, việc tiếp cận, tác dụng phụ và sự lựa chọn của bệnh nhân về đường dùng thuốc[20]. Do đó, đòi hỏi cách tiếp cận quản lý đái tháo đường thực tiễn hơn, đặc biệt khi nguồn lực hạn chế.
Phù hợp với đồng thuận của ADA/EASD, cách tiếp cận bệnh nhân là trung tâm là quan trọng[20]. Các yếu tố như hiệu quả kiểm soát đường huyết, giảm biến cố mạch máu lớn và mạch máu nhỏ, tính an toàn, sự tuân thủ
của bệnh nhân và các rào cản khác như chi phí, tiếp cận điều trị phải được xem xét khi quyết định điều trị đái tháo đường típ 2. Cân nhắc tất cả các yếu tố này và cụ thể ở những nơi chi phí là quan trọng, ADA/EASD đồng thuận khuyến cáo lựa chọn thứ hai sau metformin là sulfonylurea[20].
Vì thế, bài viết này xem xét bằng chứng về hiệu lực, kết cục, tính sẵn có và khả năng tiếp cận với các lựa chọn điều trị đái tháo đường típ 2 ở những nơi có nguồn lực hạn chế.
Tuân thủ các hướng dẫn về đạo đức
Bài viết này dựa trên các nghiên cứu thực hiện trước đó và các tác giả không thực hiện bất kì nghiên cứu nào trên con người hay động vật.
CHIẾN LƯỢC NGHIÊN CỨU VÀ TIÊU CHUẨN LỰA CHỌN
Tài liệu tham khảo cho bài tổng quan này được thu thập trên PubMed gồm các bài báo được xuất bản từ tháng
1/2015 đến tháng 11/2018 bằng cách dùng các từ khóa ‘‘Chi phí’’, ‘‘Chi phí hiệu quả’’, ‘‘Kinh tế Y tế’’, ‘‘Thu nhập thấp’’, ‘‘Thu nhập trung bình’’, ‘‘Quốc gia đang phát triển’’, ‘‘nguồn lực thấp’’, ‘‘kiểm soát đường huyết’’, ‘‘Tiếp cận’’, ‘‘Khả năng chi trả’’, ‘‘Khởi trị’’ and ‘‘điều trị duy trì’’, với các điều trị bao gồm ‘‘Sulfonylurea’’, ‘‘ức chế DPP4’’, ‘‘SGLT2i’’ và ‘‘GLP-1RA’’.
Bài tổng quan đã sử dụng các bài báo tìm được và các tài liệu tham khảo liên quan được trích dẫn trong đó.
KIỂM SOÁT ĐƯỜNG HUYẾT VẪN LÀ NỀN TẢNG TRONG ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2
Kiểm soát đường huyết chặt chẽ là nguyên tắc cơ bản trong điều trị đái tháo đường để tránh các biến chứng[23, 24]. Cụ thể, kiểm soát đường huyết tích cực sớm (đạt HbA1c bé hơn hay bằng 7.0%) giúp giảm biến chứng thận khi so sánh với điều trị thường quy, cho thấy tính an toàn về kết cục tim mạch, và nhấn mạnh vai trò của kiểm soát đường huyết trong phòng ngừa các biến chứng mạch máu nhỏ[25].
Không may là trên đái tháo đường típ 2, nhất là tại các nước đang phát triển, cơ hội để điều trị tích cực sớm bị hạn chế: bệnh nhân được chẩn đoán trễ với HbA1c tăng cao, tỉ lệ bệnh tật và tử vong liên quan đến đái tháo đường cao[19, 26]. Thực tế thì đái tháo đường thường chỉ được phát hiện khi có các biến chứng đe dọa tính mạng[13]. Với tỉ lệ lưu hành ngày càng tăng, cách can thiệp hiệu quả nhất và quan trọng hơn hết là làm giảm đường huyết ở bệnh nhân đái tháo đường típ 2[27, 28].
Metformin vẫn là thuốc chọn lựa hàng đầu cho đái tháo đường típ 2, do thuốc có hiệu lực cao làm giảm HbA1c, có tính an toàn, chi phí thấp, phổ biến rộng rãi[20, 21, 29, 30]. Khi metformin không dung nạp hay không đủ để kiểm soát đường huyết thì có vài thuốc khác có thể lựa chọn như: sulfonylureas và insulin, cũng như các thuốc hạ đường huyết mới như SGLT2i, ức chế DPP4 và GLP-1RA.
Mặc dù các thuốc điều trị mới (SGLT2i, GLP-1RA) có thể có một số ưu điểm hơn so với các thuốc cũ đặc biệt ở bệnh nhân đã có bệnh tim mạch, nhưng chúng có những hạn chế như: chi phí cao hay ít hiệu quả (ức chế DPP4, SGLT2i) và các tác dụng phụ như rối loạn tiêu hóa, viêm tụy và nhiễm trùng (SGLT2i)[31].
Với lưu ý này, cân nhắc lựa chọn điều trị cho bệnh nhân ở những vùng có nguồn lực hạn chế, phần này của bài viết sẽ tập trung vào bằng chứng của các sulfonylureas thế hệ hai, như gliclazide và glimepiride, cũng như các thuốc mới hơn như SGLT2i, ức chế DPP4 và GLP-1RA.
Giảm HbA1c
Một số thử nghiệm mang tính bước ngoặt đã khẳng định mối liên quan giữa sulfonylureas với hiệu quả giảm HbA1c và cải thiện kết cục dài hạn[23, 25, 32–34]. Quan trọng là, trong bài tổng quan hệ thống gồm 218 nghiên cứu ngẫu nhiên có nhóm chứng gồm 79.000 bệnh nhân cho thấy sulfonylureas và metformin làm giảm HbA1c tốt nhất (dưới 7%), với tỉ lệ lần lượt là 48% và 42%[35]. Trong một bài tổng quan hệ thống và phân tích gộp khác về hiệu lực của sulfonylurea, đơn trị liệu sulfonylurea làm giảm HbA1c khoảng 1.51% (17 mmol/mol) khi so sánh với giả dược [độ tin cậy 95% (CI) 1.25, 1.78]. Khi phối hợp thêm với thuốc hạ đường huyết khác, cụ thể là metformin, thì sulfonylureas làm
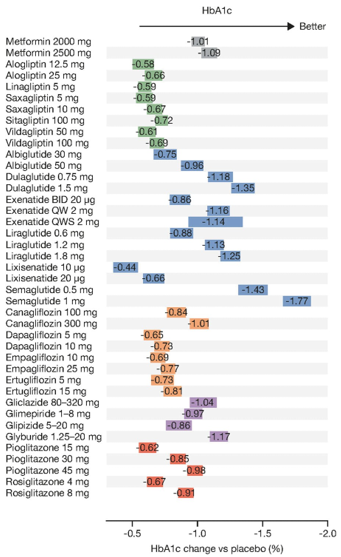
Hình 2: Giảm HbA1c của từng thuốc và liều lượng (dân số chưa từng dùng thuốc với HbA1c ban đầu là 8.0% và cân nặng ban đầu là 90 kg, sau 26 tuần điều trị)[37]. Ô đại diện cho độ lệch chuẩn. BID: 2 lần/ngày, HbA1c glycated haemoglobin, QW: 1 lần/tuần, QWS: tự tiêm. Với sự cho phép của Maloney và cs[37].
giảm HbA1c khoảng 1.62% (18 mmol/mol; 95% CI 1.0, 2.24); sulfonylureas phối hợp với insulin làm giảm HbA1c khoảng 0.46% (6 mmol/mol; 95% CI 0.24, 0.69) và có thể giúp giảm liều insulin[36].
Không may thay, mặc dù sulfonylureas thế hệ hai có hiệu quả tốt (Hình 2), giảm chi phí và ít tác dụng phụ khi so sánh với các thuốc hạ đường huyết khác nhưng chúng vẫn còn chưa được sử dụng đúng mức, thậm chí ở những vùng có nguồn lực thấp[32, 37]. Không thích dùng sulfonylureas có thể bắt nguồn từ các nghiên cứu cho thấy tăng nguy cơ hạ đường huyết và nghi ngờ về tính an toàn tim mạch[38]. Thông tin về dữ liệu an toàn tim mạch và nguy cơ hạ đường huyết liên quan đến sulfonylureas có thể được tìm thấy ở phần sau của bài tổng quan này.
Tính lâu bền
Trong khi sulfonylureas có thể nhanh chóng kiểm soát đường huyết mà không cần thêm vào thuốc nào trong một thời gian dài thì có một số bằng chứng cho thấy thời gian đáp ứng thuốc có thể khác nhau giữa các nhóm thuốc uống.
Nghiên cứu TOSCA.IT và RECORD so sánh sulfonylureas và thiazolidinediones phối hợp với metformin trong điều trị 2 thuốc, sau thời gian theo dõi 5 năm cho thấy, nhóm dùng sulfonylureas có tỉ lệ bệnh nhân tăng HbA1c hơi cao hơn có ý nghĩa khi so sánh với nhóm thiazolidinedione[39, 40].
Một phân tích gộp gồm 66 nghiên cứu ngẫu nhiên có nhóm chứng với thời gian theo dõi ít nhất 12 tuần so sánh SGLT2i với các thuốc không phải SGLT2i trong điều trị đái tháo đường típ 2. Kết quả cho thấy so với ức chế DPP4, SGLT2i có thời gian hiệu lực kéo dài hơn, ít nhất cho đến 2 năm. Sulfonylureas hiệu quả hơn trong ngắn hạn nhưng ít hiệu quả trong dài hạn khi so sánh với SGLT2i[41].
Một phân tích gộp 8 nghiên cứu ngẫu nhiên có nhóm chứng với thời gian theo dõi ít nhất 104 tuần cho thấy điều trị lâu dài với ức chế DPP4 mang lại kiểm soát đường huyết lâu dài tốt hơn sulfonylureas ở bệnh nhân đái tháo đường típ 2[42]. Ngược lại với kết quả này, một nghiên cứu đoàn hệ hồi cứu 20,070 bệnh nhân cho thấy trong thực hành lâm sàng thường quy, ức chế DPP4 có liên quan với nhu cầu điều trị tăng cường sớm hơn và nhiều hơn so với sulfonylureas hay thiazolidinediones[43]: thời gian trung bình thất bại điều trị trong nhóm dùng thiazolidinedione là dài nhất (3.3 năm), kế đến là nhóm dùng sulfonylurea (2.4 năm) và sau đó là nhóm dùng ức chế DPP4 (1.6 năm). Một phân tích gộp 12 nghiên cứu dài hạn ngẫu nhiên có nhóm chứng dùng ức chế DPP4 với thời gian theo dõi dưới 108 tuần cho thấy hiệu quả lên HbA1c giảm trong năm thứ hai điều trị[44].
Một nghiên cứu hồi cứu gần đây thu thập 325 bệnh nhân đái tháo đường típ 2 ít nhất 90 tuổi từ các trung tâm đái tháo đường lớn (hơn 470,000 bệnh nhân). Thú vị là phần lớn bệnh nhân có thời gian bệnh kéo dài (trung bình ± độ lệch chuẩn, 23 ± 14 năm) đang dùng sulfonylureas đơn trị liệu (64,9%), chủ yếu là gliclazide và glimepiride, so sánh với 43,9% trong nhóm bệnh nhân đái tháo đường típ 2 bắt cặp có tuổi từ 50 – 60 tuổi[45]. Những người đái tháo đường típ 2 còn sống là những người kiểm soát đường huyết tốt hơn[46], những phát hiện này gợi ý sulfonylureas có thể hiệu quả và an toàn về lâu dài.
Tuy nhiên, trong nhiều trường hợp, theo thời gian cuối cùng bệnh nhân đái tháo đường cũng cần tăng cường điều trị, và cần thêm bằng chứng để đánh giá hiệu quả lâm sàng về tác dụng lâu bền khác nhau giữa các nhóm thuốc. Nghiên cứu GRADE (Glycemia Reduction Approaches in Diabetes: a comparative Effectiveness study) đang tiến hành ở những bệnh nhân đái tháo đường típ 2 mới khởi phát, để so sánh hiệu quả kiểm soát đường huyết của 4 nhóm thuốc (sulfonylureas, ức chế DPP4, GLP-1RA và insulin nền) khi được phối hợp thêm với metformin đang điều trị và theo dõi kéo dài 4 năm[47].
Kiểm soát biến chứng mạch máu lớn và mạch máu nhỏ ở đái tháo đường típ 2
Để cải thiện kết cục cho bệnh nhân đái tháo đường típ 2 đặc biệt trong giai đoạn sớm, cần thiết phải điều trị làm giảm cả biến cố mạch máu lớn (như tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong hay đột quỵ không tử vong) và biến cố mạch máu nhỏ (như bệnh võng mạc hay bệnh thận nặng hơn hay mới phát hiện)[20].
Biến chứng mạch máu lớn
Một số nghiên cứu cho thấy không có sự khác biệt về nguy cơ biến cố tim mạch chính hay tử vong do mọi nguyên nhân giữa sulfonylureas thế hệ hai và các nhóm thuốc hạ đường huyết uống khác[14, 38, 48, 49]. Nghiên cứu ADVANCE cho thấy, so với điều trị chuẩn, điều trị tích cực gliclazide phóng thích chậm (MR) ngoài kiểm soát hiệu quả đường huyết còn có lợi ích dài hạn trên biến cố mạch máu nhỏ (bệnh võng mạc hay bệnh thận nặng hơn hay mới phát hiện)[25].
Ngoài ra, như đã đề cập ở trước, một mạng lưới phân tích gộp về bằng chứng trực tiếp hay gián tiếp từ 13 nghiên cứu cho thấy sulfonylureas thế hệ sau như gliclazide và glimepiride có liên quan với việc làm giảm nguy cơ tử vong tim mạch do mọi nguyên nhân, trong khi các sulfonylureas khác không cho thấy lợi ích đáng kể (Hình 3)[38]. Nghiên cứu TOSCA.IT về phòng ngừa nguyên phát cũng cung cấp bằng chứng
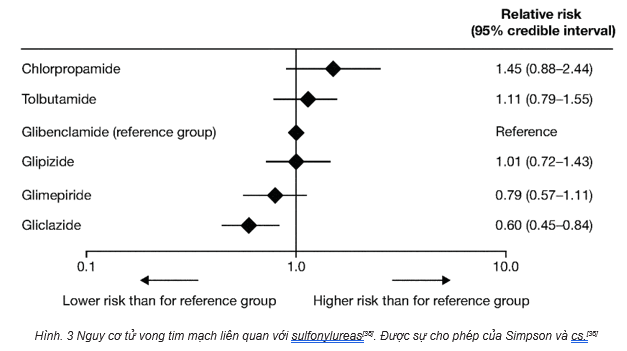
Hình. 3 Nguy cơ tử vong tim mạch liên quan với sulfonylureas[38]. Được sự cho phép của Simpson và cs.[38]
khẳng định tính an toàn tim mạch của sulfonylureas thế hệ hai (n = 1493; 2% glibenclamide [n = 24], 48%
glimepiride [n = 723], 50% gliclazide [n = 745]). Nghiên cứu cho thấy khi điều trị phối hợp thêm với metformin, nhóm dùng sulfonylurea có tần suất biến cố tim mạch tương tự nhóm pioglitazone[40].
Về các thuốc mới, nhiều nghiên cứu kết cục tim mạch (CVOTs), gồm EMPA-REG, CANVAS,
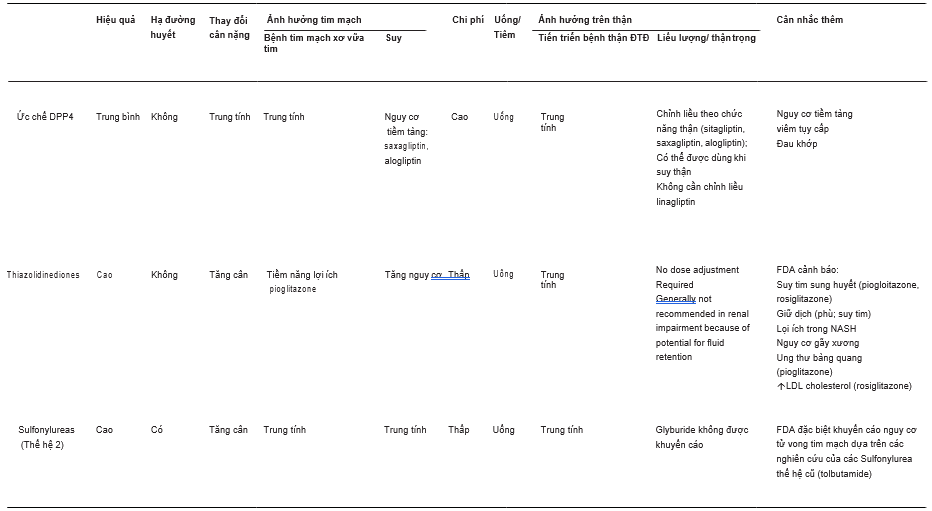
LEADER, SUSTAIN-6 và ELIXA, cung cấp bằng chứng quan trọng ủng hộ cho lợi ích của việc dùng GLP- 1RA và SGLT2i trong điều trị đái tháo đường típ 2, đặc biệt là lợi ích tim mạch[20]. Tuy nhiên, kết quả không đồng nhất trong cùng nhóm thuốc. Bảng 1 cho thấy cái nhìn tổng quan về hiệu quả của các nhóm thuốc khác nhau trên nhiều kết cục, bao gồm kết cục tim mạch[21, 50]. Đáng chú ý, điều trị với SGLT2i cho thấy giảm tử vong và suy tim bất kể sự hiện diện của bệnh tim mạch gợi ý rằng lợi ích của SGLT2i có ở tất cả các bệnh nhân có nguy cơ tim mạch[51, 52]. Điều quan trọng cần lưu ý là trong phần lớn CVOTs, bệnh nhân thường dùng metformin và một tỉ lệ lớn dùng sulfonylureas[53, 54]. Vì thế, lợi ích tim mạch thu được “trên đỉnh” những điều trị thiết yếu này. Ngoài ra, trong kỉ nguyên mới CVOTs, điều quan trọng cần lưu ý là cho đến khi nghiên cứu CAROLINA công bố dữ liệu mới, có ít nghiên cứu so sánh trực tiếp những thuốc này với sulfonylureas, và so sánh về an toàn tim mạch không thể được thực hiện khách quan[55]. Nghiên cứu đối đầu CAROLINA là nghiên cứu về CVOT đầu tiên so sánh một sulfonylurea glimepiride với một ức chế DPP4 linagliptin qua 6 năm theo dõi hơn
6000 bệnh nhân đái tháo đường típ 2 trưởng thành và phát hiện không có sự khác biệt về nguy cơ tim mạch giữa 2 nhóm[55, 56]. Phù hợp với các nghiên cứu khác, nghiên cứu CAROLINA cho thấy số ca hạ đường huyết cao hơn khi điều trị với glimepiride so sánh với nhóm điều trị linagliptin. Cơ chế đằng sau phát hiện này và lời khuyên lâm sàng về cách xử trí hạ đường huyết được ghi nhận sau trong bài viết này. Quan trọng là nghiên cứu CAROLINA khẳng định dữ liệu an toàn tim mạch về sulfonylureas và ủng hộ việc tiếp tục sử dụng nó lâu dài vì chi phí rẻ hơn những thuốc mới[55].
Biến chứng mạch máu nhỏ
Lựa chọn điều trị an toàn và hiệu quả cho đái tháo đường típ 2 cũng chứng minh là có lợi ích trên kết cục thận: trên 50% bệnh nhân đái tháo đường típ 2 sẽ bị bệnh thận do đái tháo đường vào một lúc nào đó trong đời[2]. Vì thế, cần thiết cải thiện tiên lượng cho bệnh nhân có nguy cơ. Trong khi một số nghiên cứu mới về kết cục tim mạch chưa nghiên cứu việc làm giảm những biến cố này [54] thì những nghiên cứu khác đặc biệt liên quan đến SGLT2i và GLP-1RA cho thấy tiềm năng lợi ích trên thận[53, 57]. Đáng chú ý nhất, nghiên cứu CREDENCE gần đây cho thấy một SGLT2i là canagliflozin làm giảm 30% nguy cơ tương đối bệnh thận giai đoạn cuối khi so với giả dược[58]. Tuy nhiên, ngoài chi phí cao và khả năng chi trả thấp, giới hạn của việc dùng những thuốc này bao gồm bệnh nhân từ chối tiêm (insulin, GLP-1RA) và nhu cầu theo dõi sát chức năng thận khi dùng SGLT2i[59].
Bảng 1 Tổng quan về hiệu quả của các nhóm thuốc khác nhau trên các kết cục [21, 50]. (Được sự cho phép của Hiệp hội đái tháo đường Hoa Kì [21] © 2019

Bảng 1: tiếp tục
 Về liều lượng khuyến cáo cụ thể từng thuốc, xin xem thông tin kê toa của nhà sản xuất
Về liều lượng khuyến cáo cụ thể từng thuốc, xin xem thông tin kê toa của nhà sản xuất
ASCVD atherosclerotic cardiovascular disease, CHF congestive heart failure, CVD cardiovascular disease, DKA diabetic ketoacidosis, DKD diabetic kidney disease, ức chế DPP4 dipeptidyl peptidase 4 inhibitors, eGFR estimated glomerular filtration rate, FDA US tfood and Drug Administration, GLP-1RA glucagon-like peptide 1 receptor antagonists, LDL low-density lipoprotein, NASH viêm gan nhiễm mỡ không do rượu, NPH neutral protamine Hagedorn, SC subcutaneous, SGLT2i sodium–glucose cotransporter 2 inhibitors, T2D type 2 diabetes mellitus a tfDA approved for CVD benefit
Lợi ích của sulfonylureas trên biến cố mạch máu nhỏ đã được chứng minh trong nghiên cứu UK Prospective Diabetes Study (UKPDS) so sánh hiệu quả của việc kiểm soát đường huyết tích cực và kiểm soát đường huyết thường quy. Nghiên cứu đã phát hiện điều trị tích cực với sulfonylureas làm giảm 25% nguy cơ biến chứng mạch máu nhỏ trên bệnh nhân đái tháo đường típ 2[23]. Nghiên cứu theo dõi dài hạn về sulfonylureas chứng minh kiểm soát đường huyết tích cực ngay từ đầu ngăn chặn sự tiến triển đến bệnh thận mạn giai đoạn cuối ở bệnh nhân đái tháo đường típ 2. Giảm đường huyết tích cực chủ yếu dùng gliclazide MR trong nghiên cứu ADVANCE cho thấy lợi ích đáng kể từ việc giảm microalbumin niệu mới khởi phát đến thoái lui albumin niệu về bình thường và làm giảm sự tiến triển đến bệnh thận giai đoạn cuối[25, 60].
Bằng chứng thế giới thực tế từ các nghiên cứu đang tiến hành có thể giúp xác thực xem liệu bệnh nhân trong các nghiên cứu CVOTs có phản ánh được thực tế lâm sàng. Nhưng các bằng hiện tại cho thấy sulfonylureas thế hệ hai là một lựa chọn về chi phí – hiệu quả tốt cho bệnh nhân đái tháo đường típ 2 giúp làm giảm gánh nặng bệnh tật, kiểm soát đường huyết hiệu quả, an toàn tim mạch và lợi ích trên thận[2, 20, 25]. Ngoài ra, trong quản lý đái tháo đường típ 2 thì các dữ liệu mới từ các nghiên cứu CVOT là những bước tiến bộ tích cực, và thấy rõ là sulfonylureas có thể được ưa chuộng do thuốc có đặc điểm biết rõ và đã được nghiên cứu[55].
HẠ ĐƯỜNG HUYẾT, TĂNG CÂN VÀ CÁC BIẾN CỐ BẤT LỢI CHÍNH KHÁC
Trong xử trí đái tháo đường típ 2, bác sĩ điều trị phải cân nhắc giữa nguy cơ và lợi ích khi lựa chọn phương pháp điều trị. Nhìn chung, biến cố bất lợi liên quan đến điều trị đái tháo đường típ 2 (bao gồm SGLT2i, ức chế DPP4, GLP-1RA, met- formin, insulin và sulfonylureas) là hạ đường huyết, tăng cân, nhiễm trùng, nôn ói và các biến cố trên dạ dày ruột[61]. Thu thập các dữ liệu về tính an toàn dài hạn vẫn đang được tiếp tục thực hiện.
Sulfonylureas có hồ sơ an toàn tốt vì tính lâu đời của nó (hơn 60 năm)[62]. Bởi vì cơ chế của nó là kính thích tiết insulin nên nó làm tăng nguy cơ hạ đường huyết, tăng cân và thỉnh thoảng ảnh hưởng trên biến chứng tim mạch[63]. Tuy nhiên, cả hiệu lực và biến cố bất lợi đều khác nhau giữa sulfonylureas thế hệ thứ nhất và thứ hai[7]. Do đó, cần tránh xem tất cả sulfonylureas có chung hiệu quả và tính an toàn[64]. Ngoài những dữ liệu đã có trước đây, các nghiên cứu tiến cứu gần đây cũng cho thấy sulfonylureas không làm tăng nguy cơ hạ đường huyết nặng[65].
Hạ đường huyết là hậu quả quan trọng trong điều trị đái tháo đường, liên quan đến chi phí lâm sàng và kinh tế.
Biểu hiện lâm sàng như té ngã, rối loạn nhịp, lú lẫn hay suy giảm chức năng thần kinh là những gánh nặng cho bệnh nhân và đòi hỏi can thiệp y tế dẫn đến tăng sử dụng nguồn lực[66]. Các bài tổng quan và phân tích gộp cho thấy hạ đường huyết nặng cũng là yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2, do đó phù hợp với đề nghị tránh hạ đường huyết nặng là điều quan trọng để phòng ngừa bệnh lý tim mạch ở nhóm dân số này[67].
Trong nghiên cứu hồi cứu một cơ sở dữ liệu lớn ở Hoa Kỳ, sau bước dùng metformin đơn trị liệu, bệnh nhân bắt đầu dùng nhóm thuốc hàng thứ hai là ức chế DPP4 linagliptin liên quan với việc giảm tỉ lệ hạ đường huyết so với phối hợp thêm sulfonylureas có sẵn ở Hoa Kì[66]. Tuy nhiên, không có thông tin về các dạng sulfonylurea được sử dụng; vì thế sự khác biệt về tần suất hạ đường huyết trong cùng nhóm thuốc không được đánh giá.
Sự khác biệt về nguy cơ hạ đường huyết cũng được quan sát giữa các sulfonylureas khác nhau, điều này có thể được giải thích bởi sự khác nhau về cấu trúc phân tử[32] và đặc điểm dược lý[14, 31]. Glibenclamide có tác dụng kéo dài và tạo ra chất chuyển hóa hoạt động, điều này làm tăng nguy cơ hạ đường huyết nặng và kéo dài. Nguy cơ này thấp hơn ở những sulfonylureas thế hệ sau có các chất chuyển hóa không hoạt động[68]. Gliclazide là chất duy nhất trong nhóm không gắn với Epac2 (protein trao đổi được kích hoạt trực tiếp bởi cAMP 2 và cũng là Rap guanine nucleotide yếu tố trao đổi 4), đây là yếu tố kích thích sự xuất bào insulin, và giúp làm giảm nguy cơ hạ đường huyết[32]. Một số phân tích gộp so sánh nguy cơ hạ đường huyết giữa các sulfonylureas khác nhau, có nhiều báo cáo cho thấy sulfonylureas thế hệ sau có nguy cơ hạ đường huyết thấp hơn so với các sulfonylureas khác trong cùng nhóm[14, 31, 69, 70]. Trong một phân tích gộp dựa trên mô hình được tiến hành bởi Maloney và cs, nhận thấy có sự khác biệt quan trọng giữa các nhóm và cả trong cùng nhóm thuốc hạ đường huyết. Mặc dù nhóm sulfonylureas tăng tỉ lệ hạ đường huyết nhưng nguy cơ được ghi nhận thấp hơn với gliclazide (Hình. 4)[37], điều này cũng được ghi nhận trong nghiên cứu đối đầu GUIDE so sánh gliclazide với glimepiride[71]. Nghiên cứu ADVANCE so sánh kiểm soát đường huyết tích cực sử dụng gliclazide MR mỗi ngày (mục tiêu HbA1c dưới 6.5%) với kiểm soát đường huyết thường quy (mục tiêu HbA1c dựa trên cơ sở hướng dẫn của địa phương). Trong nhóm điều trị tích cực, số bệnh nhân dùng gliclazide MR 90.5%, dùng metformin 73.8% và dùng insulin 40.5%.
Trong nhóm điều trị thường quy, số bệnh nhân điều trị dùng gliclazide MR, metformin và insulin lần lượt là 1.6%, 67.0% và 24.1%. Mặc dù nhóm điều trị tích cực đạt mục tiêu HbA1c là 6.5%, nhưng hạ đường huyết nặng có tỉ lệ cao hơn một chút trong nhóm điều trị tích
cực nhưng không thường gặp (2.7% so với 1.5% trong nhóm điều trị thường quy; P < 0.001)[25]. Ngoài ra, một phân tích gần đây của nghiên cứu ADVANCE xác nhận nguy cơ hạ đường huyết nặng trong nhánh điều trị tích cực không khác nhau bất kể sự thay đổi chức năng thận (P = 0.83).
Phân tích này đã xác nhận rằng lợi ích nguy cơ của chiến lược điều trị tích cực là hằng định cả ở cả 2 nhóm bệnh nhân có chức năng thận bảo tồn và bị suy giảm[72]. Do đó, bệnh nhân đái tháo đường típ 2 có thể có lợi ích từ việc giảm đường huyết tích cực bất kể chức năng thận, miễn là chú ý ngăn ngừa hạ đường huyết[72]. Hơn nữa, bằng cách giáo dục dấu hiệu và triệu chứng hạ đường huyết và cách xử trí, và sau đó giảm liều sulfonylurea, vấn đề có thể một phần được kiểm soát.
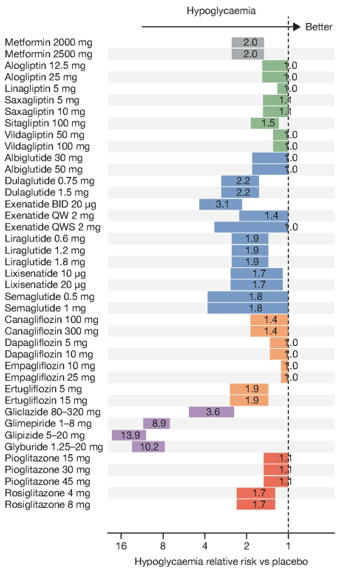
Hình 4: Nguy cơ hạ đường huyết của các thuốc và liều lượng (dân số chưa từng dùng thuốc với HbA1c ban đầu là 8.0% và cân nặng ban đầu là 90 kg, sau 26 tuần điều trị)[37]. Ô đại diện cho độ lệch chuẩn. BID: 2 lần/ngày, HbA1c glycated haemoglobin, QW: 1 lần/tuần, QWS: tự tiêm. Với sự cho phép của Maloney và cs.[37]
Thực hành lâm sàng nên dựa trên bằng chứng. Trong một nghiên cứu gần đây tại Anh về thực hành kê toa của bác sĩ tổng quát, các tác giả rất ngạc nhiên khi thấy vẫn còn sử dụng các sulfonylureas thế hệ cũ tolbutamide và glibenclamide, mặc dù khuyến cáo các thuốc này không nên dùng để điều trị đái tháo đường típ 2[73]. Điều này cho thấy có thể chưa thông tin đầy đủ về sự đa dạng trong nhóm sulfonylureas.
Các trường hợp đặc biệt, như là nhịn ăn trong tháng Ramadan (ước tính ở 80-90% người Hồi giáo bị đái tháo đường), cần được cân nhắc khi sử dụng các thuốc hạ đường huyết, do có tăng nguy cơ hạ đường huyết[14, 31]. Nguy cơ này thay đổi tùy theo loại thuốc. Trong một nghiên cứu ngẫu nhiên, không thấy khác biệt đáng kể về tỉ lệ hạ đường huyết giữa nhóm dùng gliclazide và DDP4i vildagliptin[74]. Trong những trường hợp này, sự can thiệp có sự liên hệ thường xuyên với bác sĩ và tư vấn bệnh nhân trong tháng Ramadan đã giúp trấn an việc sử dụng vildagliptin và gliclazide phối hợp metformin[74].
Tăng cân được báo cáo là một tác dụng không mong muốn khi dùng sulfonylureas[14]. Tuy nhiên, sự thay đổi về cân nặng cũng khác nhau trong cùng nhóm thuốc này. Trong nghiên cứu UKPDS, tăng cân khoảng 4 kg được báo cáo trong 3 năm đầu dùng glibenclamide[23]. Trong nghiên cứu ADVANCE, trong nhánh kiểm soát đường huyết tích cực, dùng điều trị có gliclazide, tăng cân chỉ chưa đến 1kg[25]. Gần đây, nghiên cứu CAROLINA cho thấy tăng cân liên quan đến sulfonylureas tương đối thấp, thậm chí khi so sánh với nhóm “tăng cân trung tính” như ức chế DPP4 linagliptin, với sự khác biệt giữa các nhóm là -1.5 kg (95% CI – 1.8, – 1.3)[55].
KHẢ NĂNG TIẾP CẬN VÀ CHI TRẢ CHO ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2
Ở các nước đã phát triển và đang phát triển, chi phí là điều không thể thiếu trong việc đánh giá thuốc, và thường được phản ánh trong khuyến cáo hay hướng dẫn lâm sàng. Ví dụ, Viện chăm sóc sức khỏe Vương quốc Anh đã đưa ra “các lời khuyên về chăm sóc sức khỏe hiệu quả và có giá trị”[75]. Với bệnh phổ biến như đái tháo đường, tiếp cận chi phí-hiệu quả tối ưu là cần thiết[20]. Nhìn chung, insulin, SGLT2i, ức chế DPP4 và GLP-1RA thì đắt hơn metformin và sulfonytlureas[20]. Chi phí điều trị Glimepiride và gliclazide mỗi ngày khoảng 7 đến 8 rupees Ấn (Rp), so với 44 Rp cho ức chế DPP4 vildagliptin[76]. Tại Ấn Độ, cũng ghi nhận khoảng 80% bệnh nhân “tự trả tiền túi” để điều trị đái tháo đường típ 2, tạo ra gánh nặng đáng kể cho kinh tế.
Tại Thái Lan, chi phí điều trị được báo cáo là khoảng US$465/năm cho ức chế DPP4, US$15.05 cho metformin và US$4.52 cho sulfonylureas[77]. Những ví dụ này từ các nước đang phát triển chỉ ra rằng mặc dù hệ thống y tế có thể khác nhau giữa các nước nhưng có sự khác biệt lớn được ghi nhận giữa sulfonylureas và các thuốc khác về chi phí điều trị.
Sự khác biệt về chi phí này cũng được ghi nhận ở các nước phát triển. Tại Anh, metformin và sulfonylureas thường sẵn có với chi phí thấp (£17-50 và £34-173, tương ứng cho 1 năm điều trị), trong khi những thuốc khác đắt hơn đáng kể (£391-482, £414-434 và
£830-1432 tương ứng cho thiazolidinediones, ức chế DPP4 và GLP-1RA)[78].
Năm 2017, một nhóm các nhà nghiên cứu Canada độc lập đã cập nhật một bài tổng quan hệ thống, phân tích gộp, phân tích chi phí – hiệu quả của thuốc hàng thứ 2 điều trị đái tháo đường[79, 80]. Bài tổng quan đánh giá chi phí và hiệu quả của việc sử dụng thuốc hàng thứ 2 để điều trị đái tháo đường típ 2 ở người trưởng thành khi không kiểm soát đường huyết đủ với metformin đơn độc. Thuốc được xem xét gồm sulfonylureas, SGLT2i, ức chế DPP4 và GLP1-RA. Phân tích kết luận rằng việc thêm sulfonylurea vẫn là thuốc hàng thứ 2 có tính chi phí-hiệu quả cao nhất cho bệnh nhân. Phân tích ngưỡng cho thấy rằng chi phí cho những thuốc mới như SGLT2i, ức chế DPP4 và GLP-1RA sẽ phải giảm 60-70% mới tương xứng với chi phí-hiệu quả của sulfonylureas như thuốc điều trị hàng thứ hai[79]. Một báo cáo tương tự được công bố bởi một nhóm chuyên gia của WHO khuyến cáo chỉ sử dụng metformin, sulfonylureas tác dụng ngắn và insulin người regular ở các nước thu nhập trung bình-thấp, trừ khi có nhu cầu bắt buộc dùng thuốc mới[81].
Tuy nhiên, có nhiều phân tích mới gợi ý các thuốc mới có thể cũng có chi phí-hiệu quả tương đương sulfonylurea. Các phân tích này được xem xét trong hướng dẫn của WHO, nhấn mạnh rằng các bài phân tích có công ty tài trợ sẽ có khuynh hướng báo cáo về chi phí-hiệu quả của các thuốc mới[82-86], trong khi các nghiên cứu độc lập ưa chuộng sulfonylureas hơn[26, 62]. Một ví dụ cụ thể về sự chêch lệch trong các nghiên cứu về chi phí-hiệu quả được thể hiện qua đánh giá có hệ thống về ức chế DPP4 so với sulfonylureas mà trong đó, ức chế DPP4 có vẻ có hiệu quả-chi phí tốt hơn[87]. Tuy nhiên, điều này dựa trên một số nghiên cứu được công ty tài trợ và không tính đến vấn đề tiếp cận ở những nơi có nguồn lực thấp. Một nghiên cứu khác ở Thái Lan cho thấy thật ra ức chế DPP4 dường như không có tính chi phí-hiệu quả khi so sánh với sulfonylureas[88].
WHO đã xây dựng một hướng dẫn lâm sàng về điều trị tích cực ở các nước có nguồn lực thấp mà có thể áp dụng cho cả các nước thu nhập thấp và cao[81]. Nhóm thuốc được đánh giá gồm sulfonylureas, SGLT2i, ức chế DPP4, thiazolidinediones và insulin. Khuyến cáo đầu tiên là “dùng sulfonylurea cho những bệnh nhân đái tháo đường típ 2 mà không thể kiểm soát được đường huyết với metformin đơn độc hay những bệnh nhân có chống chỉ định với metformin (Khuyến cáo mạnh, giá trị bằng chứng trung bình)’’. Những thuốc này giúp cải thiện đáng kể HbA1c. Tính đến chi phí cao hơn của các thuốc mới, hội đồng quyết định khuyến cáo việc sử dụng phổ biến những thuốc mới, thuốc điều trị hàng thứ hai hay thứ ba ở những vùng có nguồn lực giới hạn là quá sớm.
Báo cáo của Liên đoàn đái tháo đường Thế giới về thuốc năm 2017 đã phân tích các rào cản chính cho bệnh nhân đái tháo đường về việc tiếp cận thuốc và chăm sóc y tế. Trong phân tích này, mặc dù tại các vùng có thu nhập thấp như Brazil, việc cung cấp miễn phí metformin, sulfonylureas và insulin tại các nhà thuốc thấp hơn rất nhiều tại các nước thu nhập trung bình- thấp so với các nước có thu nhập cao (Bảng 2)[16]. Tương tự, nghiên cứu PURE [Prospective Urban Rural Epidemiology] đánh giá sự sẵn có và tính chi trả của metformin, sulfonylureas và insulin ở nhiều vùng khác nhau trên thế giới[15]. Sự sẵn có được định nghĩa là sự hiện diện của thuốc vào ngày kiểm toán và thuốc được định nghĩa là có thể chi trả khi chi phí thấp hơn 20% khả năng chi trả (thu nhập hộ gia đình trừ chi phí ăn uống). Các tác giả kết luận rằng, ở các nước thu nhập trung bình – thấp, tính sẵn có và khả năng chi trả cho các thuốc đái tháo đường thiết yếu là kém. Kết hợp hai báo cáo này, rõ ràng rằng việc tiếp cận vẫn còn là vấn đề chính đối với việc quản lý và điều trị đái tháo đường.
Trong hướng dẫn năm 2018 về dược lý các thuốc điều trị đái tháo đường ở các nước có nguồn lực thấp, WHO lưu ý sulfonylureas hiện có giá cả phải chăng hơn các thốc hạ đường huyết mới đối với những người phải “trả tiền túi”[1]. Vì vậy, có thể sulfonylureas dễ tiếp cận hơn. Điều này ủng hộ Đồng thuận Nam Á về quản lý đái tháo đường, trong đó nhấn mạnh rằng chi phí là một cân nhắc quan trọng ở khu vực này vì phần lớn bệnh nhân không được bảo hiểm y tế[32]. Vì thế, sulfonylureas có thể là một thuốc được lựa chọn ở những nước này. Hơn nữa, đường uống và liều dùng hàng ngày cũng sẽ có lợi cho việc tuân thủ thuốc. Viên kết hợp hai hay nhiều thuốc thuốc đái tháo đường cũng được cho là giúp tăng sự tuân thủ so với việc dùng hai viên thuốc[32]. Một viên kết hợp, phóng thích kéo dài, có thể bẻ đôi được, dùng một lần mỗi ngày phối hợp giữa sulfonylurea thế hệ hai và metformin được cho là có hiệu quả kiểm soát đường huyết ở phần lớn bệnh nhân đái tháo đường típ 2 ở Ấn Độ và nguy cơ hạ đường huyết thấp[89, 90]. Phát hiện này của nghiên cứu là quan trọng, cần ghi nhận vì nó tạo ra tiềm năng phối hợp hiệp lực giữa các đặc điểm dược lực của metformin và sulfonylureas. Đặc biệt là giảm cân và tăng cân có thể bù trừ nhau, mặc dù cần có thêm nghiên cứu về điều này.
Mối liên hệ giữa việc tuân thủ thuốc và chi phí thuốc cũng đã được xác nhận và có sự khác biệt lớn về việc tuân thủ thuốc điều trị đái tháo đường trên thế giới, với báo cáo về tỉ lệ không tuân thủ khoảng 40% ở Ấn Độ và 50% tại Malaysia[91]. Vấn đề này cũng quan trọng ở những nước như Nigeria và Ấn Độ, ở những nơi phần lớn bệnh nhân tự chi trả. Trong một nghiên cứu bệnh nhân đái tháo đường típ 2 khám tại bệnh viện đại học ở Nigeria, thuốc hạ đường huyết uống (metformin đơn độc hay phối hợp) là những thuốc được kê nhiều nhất. Theo những người tham gia nghiên cứu, yếu tố phổ biến nhất ảnh hưởng đến sự tuân thủ thuốc bao gồm chi phí điều trị (20.2%) và tình trạng không có sẵn thuốc
Bảng 2: Liệu pháp điều trị đái tháo đường sẵn có ở các nước, đánh giá khảo sát dựa trên nhóm thu nhập [16]
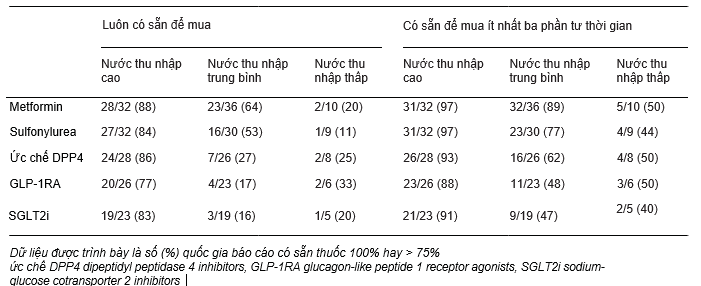
kê toa (10%)[91]. Trong một nghiên cứu đoàn hệ quan sát về thông tin mới kê toa, đánh giá ảnh hưởng của của việc tự chi trả chi phí bằng tiền túi khi bắt đầu dùng thuốc và sự tuân thủ của bệnh nhân đái tháo đường tại California, Hoa Kì, cho thấy ngay cả ở những nước có thu nhập cao hơn, bệnh nhân có thể không được điều trị bởi các thuốc thiết yếu do chi phí, dẫn đến làm giảm sự tuân thủ và kiểm soát kém các yếu tố nguy cơ[92].
Thuốc thiết yếu được định nghĩa bởi WHO là ‘‘những thuốc đáp ứng nhu cầu chăm sóc sức khỏe ưu tiên của người dân’’ và, nó được liệt kê trong Danh sách mẫu thuốc thiết yếu liên quan đái tháo đường (insulin tác dụng ngắn, insulin tác dụng trung bình, metformin, glucagon và sulfonylurea là gliclazide)[93].
KẾT LUẬN
Phù hợp với một số khuyến cáo được công bố tập trung vào các vùng có nguồn lực hạn chế, như khuyến cáo của WHO, đồng thuận của ADA/ EASD ghi nhận rằng ‘‘khả năng tiếp cận, chi trả chi phí và bảo hiểm y tế nên được cân nhắc khi lựa chọn thuốc hạ đường huyết’’[20]. Việc đưa ra tuyên bố này là cần thiết cho việc cung cấp bằng chứng cho các hướng dẫn toàn cầu, mà trong đó thiếu các các khuyến cáo dựa trên bối cảnh. Các thuốc mới chắc chắn có vai trò trong điều trị đái tháo đường típ 2 và có thể là thuốc điều trị phối hợp thêm vào thích hợp cho một dân số nhất định, như những người có nguy cơ cao tim mạch và những nơi có khả năng tiếp cận và chi phí cho phép. Tuy nhiên, cần có cách tiếp cận thực tế ở những vùng có điều kiện hạn chế.
Ở những khu vực có nguồn lực hạn chế, sulfonylureas được khuyến cáo là lựa chọn điều trị cho đái tháo đường típ 2 khi metformin đơn độc không đủ để đạt mục tiêu đường huyết. Mặc cho khẩu hiệu ‘‘chi phí thấp thì có tác dụng phụ’’ được giới thiệu trên hầu hết các tài liệu nhưng sulfonylureas thế hệ hai đã được chứng minh hiệu quả kiểm soát đường huyết, lợi ích trên biến cố mạch máu lớn và mạch máu nhỏ, an toàn tim mạch và ít hạ đường huyết hơn các sulfonylureas thế hệ trước. Quan trọng hơn, liệu pháp này đại diện cho một lựa chọn điều trị dễ tiếp cận và chi phí phù hợp. Nhìn về tương lai, khi chi phí cho các thuốc mới giảm, lợi ích của sulfonylureas tiếp tục được ủng hộ bởi có cơ sở bằng chứng mạnh mẽ và lâu dài.
SỰ NHÌN NHẬN
Quan điểm trong bài viết này là của các tác giả và không nhất thiết là của NHS, NIHR hay của Bộ Y tế.
Tài trợ. Công trình này được tài trợ bởi Servier.
Hỗ trợ viết bài y khoa: Viết bài y khoa được hỗ trợ bởi Tiến sĩ Rachel Byrne và Tiến sĩ Karen Brayshaw của Complete Health Vizion. Hỗ trợ này được tài trợ bởi Servier.
Quyền tác giả. Tất cả tác giả có tên đều đáp ứng tiêu chí của Ủy ban biên tập Tap chí Y Khoa Thế giới (ICMJE) về quyền tác giả cho bài viết này, chịu trách nhiệm về tính toàn vẹn của bài viết, và đã chấp thuận cho phiên bản này được xuất bản.
Đóng góp quyền tác giả. Tất cả các tác giả đóng góp như nhau và chịu trách nhiệm cho việc tìm kiếm y văn, viết bài và xem lại bản thảo.
Công khai. Viswanathan Mohan báo cáo nhận tài trợ từ Servier, Abbott, Merck Sharp & Dohme, Novartis, Novo Nordisk, Eli Lilly, Lifescan Johnson & Johnson, Sanofi Aventis, Roche Diagnostics, AstraZeneca, M/s USV Limited and Dr. Reddy’s Laboratories. Kamlesh Khunti báo cáo nhận tài trợ từ AstraZeneca, Boehringer Ingelheim, Novartis, Novo Nordisk, Sanofi-Aventis, Lilly, Servier, Merck Sharp & Dohme, Berlin-Chemie AG/Menarini Group, Roche, Napp, Janssen and Pfizer. Kamlesh Khunti cũng nhận hỗ trợ từ National Institute for Health Research Collaboration for Leadership in Applied Health Research and Care – East Mid- lands (NIHR CLAHRC – EM), the NIHR Leicester Biomedical Research Centre. Siew P. Chan báo cáo nhận tài trợ từ AstraZe- neca, Boehringer Ingelheim, Eli Lilly, Janssen, Merck Sharp & Dohme, Merck, Novartis, Novo Nordisk, Sanofi-Aventis and Servier. Fadlo F. Filho báo cáo nhận tài trợ từ Novo Nordisk, AstraZeneca, Abbott, Bayer, Lilly, Sanofi, Pfizer, Janssen Cilag and Takeda. Nam Q. Tran báo cáo nhận tài trợ từ Servier, Sanofi, Novartis, Novo Nordisk, Eli Lilly, AstraZeneca and Merck Sharp & Dohme. Kaushik Ramaiya báo cáo nhận tài trợ từ World Diabetes Foundation, MRC, DANIDA and Novo Nordisk. Shashank Joshi báo cáo nhận tài trợ từ Abbot, Sanofi, USV, Serdia, Eli Lilly, Novo Nordisk, Lupin, Boehringer Ingelheim, Glen Mark, Franco India, AstraZeneca, Roche Diabetes Care and Johnson & Johnson. Ambrish Mithal báo cáo nhận tài trợ từ Novo Nor- disk, Eli Lilly, Sanofi, Merck Sharp & Dohme, Johnson & Johnson, Boehringer Ingelheim, AstraZeneca, Novartis, Eris Life Sciences, USV, Lupin Laboratories, Dr Reddy’s Laboratories, Biocon and Glenmark Pharmaceuticals. Ma¨ı- mouna N. Mbaye báo cáo nhận tài trợ từ Servier, Novartis, Novo Nordisk and Sanofi Aventis. Nemencio A. Nicodemus Jr. báo cáo nhận tài trợ từ Servier, Merck Sharp & Dohme, Novartis, Novo Nordisk, Eli Lilly, Johnson & Johnson, Sanofi Aventis, AstraZeneca and LRI-Therapharma. Tint S. Latt báo cáo nhận tài trợ từ Servier, Novartis, Zifam Pharmaceutical Co., Mega Life Science and the World Diabetes Foundation for the National Survey of Prevalence of Diabetes and Risk Factors for Non-communicable Dis- eases. Linong Ji báo cáo nhận tài trợ từ Eli Lilly, Bristol-Myers Squibb, Novartis, Novo Nordisk, Merck,
Bayer, Merck Sharp & Dohme, Takeda, Sanofi, Roche, Boehinger Ingelheim and AstraZeneca. Ibrahim N. Ele- brashy báo cáo nhận tài trợ từ Servier, Abbott, Merck Sharp & Dohme, Novartis, Novo Nordisk, Eli Lilly, Sanofi, Amgen, Astra- Zeneca, Boehringer Ingelheim and Merck Sor- ono. Jean C. Mbanya báo cáo nhận tài trợ từ Sanofi, Servier, Novo Nordisk, Merck and AstraZeneca.
Tuân thủ nguyên tắc đạo đức. Bài viết này dựa trên các nghiên cứu thực hiện trước đó và các tác giả không thực hiện bất kì nghiên cứu nào trên con người hay động vật.
TÀI LIỆU THAM KHẢO
1. World Health Organization. Guidelines on second- and third-line medicines and type of insulin for the control of blood glucose levels in non-pregnant adults with diabetes mellitus. https://apps.who.in- t/iris/bitstream/handle/10665/272433/9789241550284- eng.pd- f?ua=1. Accessed May 14, 2019.
2. International Diabetes Federation. IDF Diabetes Atlas. Eighth edition. https://www.idf.org/our- activities/advocacy-awareness/re- sources-and-tools/ 134:idf-diabetes-atlas-8th-edition.html. Accessed May 13, 2019.
3. Wild S, Roglic G, Green A, Sicree R, King H. Global prevalence of diabetes. Estimates for the year 2000 and projections for 2030. Diabe- tes Care. 2004;27: 1047–53.
4. Wu Y, Ding Y, Tanaka Y, Zhang W. Risk factors contributing to type 2 diabetes and recent advances in the treatment and prevention. Int J Med Sci. 2014;11:1185–200.
5. NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in diabetes since 1980: a pooled analysis of 751 population-based studies with 4.4 million participants. Lancet. 2016;387:1513–30.
6. Chambers JC, Zhang W, Zabaneh D, et al. Common genetic variation near melatonin receptor MTNR1B contributes to raised plasma glucose and increased risk of type 2 diabetes among Indian Asians and European Caucasians. Diabetes. 2009;58:2703–8.
7. Chatterjee S, Khunti K, Davies MJ. Type 2 diabetes. Lancet. 2017;389:2239–51.
8. Barma PD, Ranabir S, Prasad L, Singh TP. Clinical and biochemical profile of lean type 2 diabetes mellitus. Indian J Endocrinol Metab. 2011;15(suppl 1):S40–3.
9. Shrivastava U, Misra A. Need for ethnic-specific guidelines for prevention, diagnosis, and manage- ment of type 2 diabetes in South Asians. Diabetes Technol Ther. 2015;17:435–9.
10. Shrivastava U, Misra A, Gupta R, Viswanathan V. Socioeconomic factors relating to diabetes and its management in India. J Diabetes. 2016;8:12–23.
11. Unnikrishnan R, Anjana RM, Mohan V. Diabetes in South Asians: is the phenotype different? Diabetes. 2014;63:53–5.
12. Unnikrishnan R, Gupta PK, Mohan V. Diabetes in South Asians: phenotype, clinical presentation, and natural history. Curr Diab Rep. 2018;18:30.
13. The Lancet Diabetes & Endocrinology. Forging paths to improve diabetes care in low-income set- tings. Lancet Diabetes Endocrinol. 2017;5:565.
14. Khunti K, Chatterjee S, Gerstein HC, Zoungas S, Davies MJ. Do sulphonylureas still have a place in clinical practice? Lancet Diabetes Endocrinol. 2018;6:821–32.
15. Chow CK, Ramasundarahettige C, Hu W, et al. Availability and affordability of essential medicines for diabetes across high-income, middle-income, and low-income countries: a prospective epidemi- ological study. Lancet Diabetes Endocrinol. 2018;6: 798–808.
16. International Diabetes Federation. Access to medicines and supplies for people with diabetes. https://www.idf.org/our-activi- ties/advocacy-awareness/ resources-and-tools/106:global-sur- vey-on-access-to- medicines-and-supplies-for-people-with-diabe- tes.html. Accessed May 13, 2019.
17. American Diabetes Association. 1. Improving care and promoting health in populations: standards of Medical Care in Diabetes—2019. Diabetes Care. 2019;42(suppl 1):S7–12.
18. Gopalan A, Mishra P, Alexeeff SE, et al. Prevalence and predictors of delayed clinical diagnosis of type 2 diabetes: a longitudinal cohort study. Diabet Med. 2018;35:1655–62.
19. Owolabi MO, Yaria JO, Daivadanam M, et al. Gaps in guidelines for the management of diabetes in low- and middle-income versus high-income countries—a systematic review. Diabetes Care. 2018;41:1097–105.
20. Davies MJ, D’Alessio DA, Fradkin J, et al. Manage- ment of hyper- glycemia in type 2 diabetes, 2018. A consensus report by the Ameri- can Diabetes Associ- ation (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2018;2018(41):2669–701.
21. American Diabetes Association. 9. Pharmacologic approaches to glycemic treatment: Standards of Medical Care in Diabetes-2019. Diabetes Care. 2019;42(suppl 1):S90–102.
22. Libianto R, Ekinci EI. New agents for the treatment of type 2 diabe- tes. Crit Care Clin. 2019;35:315–28.
23. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphony- lureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352: 837–53.
24. Rawshani A, Rawshani A, Franze´n S, et al. Risk fac- tors, mortali- ty, and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med. 2018;379:633–44.
25. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med. 2008;358:2560–72.
26. World Health Organization. Global report on dia- betes. h t t p s : / / a p p s . w h o . i n t / i r i s / b i t s t r e a m / h a n d l e / 10665/204871/978924156 5257_e ng. pdf; j ses sionid= 3DBB3F288B27894B0D19866F4C10C8A2?sequence=1. Accessed May 15, 2019.
27. Makkar BM, Gupta D, Gainda A. Chapter 87. Clin- ical trials to clinical practice: role of sulfonylureas in today’s practice. In: Munja YP, editor. API text- book of medicine. New Delhi: Association of Physicians India; 2013. p. 393–398.
28. Desai U, Kirson NY, Kim J, et al. Time to treatment intensification after monotherapy failure and its association with subsequent glycemic control among 93,515 patients with type 2 diabetes. Dia- betes Care. 2018;41:2096–104.
29. National Institute for Health and Care Excellence. Type 2 diabetes in adults: management. NICE guideline (NG28). https://ww- w.nice.org.uk/guidance/ng28/resources/type-2-diabe – tes-in-adults-management-pdf-1837338615493. Accessed May 14, 2019.
30. International Diabetes Federation Guideline Development Group. Global guideline for type 2 diabetes. Diabetes Res Clin Pract. 2014;104:1–52.
31. Colagiuri S, Matthews D, Leiter LA, Chan SP, Sesti G, Marre M. The place of gliclazide MR in the evolving type 2 diabetes landscape: a comparison with other sulfonylureas and newer oral antihy- pergly- cemic agents. Diabetes Res Clin Pract. 2018;143:1–14.
32. Kalra S, Aamir AH, Raza A, et al. Place of sulfony- lureas in the management of type 2 diabetes mel- litus in South Asia: a consensus statement. Indian J Endocrinol Metab. 2015;19:577–96.
33. Kahn SE, Haffner SM, Heise MA, et al. Glycemic durability of rosiglitazone, metformin, or glyburide monotherapy. N Engl J Med. 2006;355:2427–43.
34. Hayward RA, Reaven PD, Wiitala WL, et al. Follow- up of glycemic control and cardiovascular out- comes in type 2 diabetes. N Engl J Med. 2015;372: 2197–206.
35. Esposito K, Chiodini P, Bellastella G, Maiorino MI, Giugliano D. Proportion of patients at HbA1c tar- get \ 7% with eight classes of antidiabetic drugs in type 2 diabetes: systematic review of 218 random- ized controlled trials with 78945 patients. Diabetes Obes Metab. 2012;14:228–33.
36. Hirst JA, Farmer AJ, Dyar A, Lung TWC, Stevens RJ. Estimating the effect of sulfonylurea on HbA1c in diabetes: a systematic review and meta-analysis. Diabetologia. 2013;56:973–84.
37. Maloney A, Rosenstock J, Fonseca V. A model-based meta-analy- sis of 24 antihyperglycemic drugs for type 2 diabetes: comparison of treatment effects at therapeutic doses. Clin Pharmacol Ther. 2019;105: 1213–23.
38. Simpson SH, Lee J, Choi S, Vandermeer B, Abdel- moneim AS, Featherstone TR. Mortality risk among sulfonylureas: a systematic review and network meta-analysis. Lancet Diabetes Endocrinol. 2015;3: 43–51.
39. Home PD, Pocock SJ, Beck-Nielsen H, et al. Rosiglitazone evaluated for cardiovascular out- comes in oral agent combination therapy for type 2 diabetes (RECORD): a multicentre, randomised, open-label trial. Lancet. 2009;373:P2125–35.
40. Vaccaro O, Masulli M, Nicolucci A, et al. Effects on the incidence of cardiovascular events of the addi- tion of pioglitazone versus sulfonylureas in patients with type 2 diabetes inadequately controlled with metformin (TOSCA.IT): a randomised, multicentre trial. Lancet Diabetes Endocrinol. 2017;5:887–97.
41. Monami M, Liistro F, Scatena A, Nreu B, Mannucci
E. Short and medium-term efficacy of sodium glu- cose co-transport- er-2 (SGLT-2) inhibitors: a meta- analysis of randomized clinical trials. Diabetes Obes Metab. 2018;20:1213–22.
42. Chen K, Kang D, Yu M, et al. Direct head-to-head comparison of glycaemic durability of dipeptidyl peptidase-4 inhibitors and sulpho- nylureas in patients with type 2 diabetes mellitus: a meta- analysis of long-term randomized controlled trials. Diabetes Obes Metab. 2018;20:1029–33.
43. Mamza J, Mehta R, Donnelly R, Idris I. Important differences in the durability of glycaemic response among second-line treatment options when added to metformin in type 2 diabetes: a retrospective cohort study. Ann Med. 2016;48:224–34.
44. Esposito K, Chiodini P, Maiorino MI, Bellastella G, Capuano A, Giugliano D. Glycaemic durability with dipeptidyl peptidase-4 inhibitors in type 2 diabetes: a systematic review and meta-analysis of long-term randomised controlled trials. BMJ Open. 2014;4: e005442.
45. Mohan V, Anjana RM, Ranjit U, et al. Clinical profile of elderly patients (over 90 years) with type 2 diabetes seen at a diabetes centre in South India. Diabetes Technol Ther. 2019. https://doi.org/10. 1089/dia.2019.0219.
46. Mohan V, Shanthi Rani CS, Amutha A, et al. Clin- ical profile of long-term survivors and nonsurvivors with type 2 diabetes. Diabetes Care. 2013;36: 2190–7.
47. Nathan DM, Buse JB, Kahn SE, et al. Rationale and design of the glycemia reduction approaches in diabetes: a comparative effective- ness study (GRADE). Diabetes Care. 2013;36:2254–61.
48. Palmer SC, Mavridis D, Nicolucci A, et al. Com- parison of clinical outcomes and adverse events associated with glucose-lowering drugs in patients with type 2 diabetes: a meta-analysis. JAMA. 2016;316:313–24.
49. Qian D, Zhang T, Zheng P, et al. Comparison of oral antidiabetic drugs as add-on treatments in patients with type 2 diabetes uncon- trolled on metformin: a network meta-analysis. Diabetes Ther. 2018;9: 1945–58.
50. Wiviott SD, Raz I, Bonaca MP, et al. Dapagliflozin and cardiovas- cular outcomes in type 2 diabetes. N Engl J Med. 2019;380:347–57.
51. Cavender MA, Norhammar A, Birkeland KI, et al. SGLT-2 inhibitors and cardiovascular risk. An analysis of CVD-REAL. J Am Coll Cardiol. 2018;71: 2497–506.
52. Zelniker TA, Wiviott SD, Raz I, et al. SGLT2 inhi- bitors for primary and secondary prevention of cardiovascular and renal outcomes in type 2 dia- betes: a systematic review and meta-analysis of cardio- vascular outcome trials. Lancet. 2019;393: 31–9.
53. Zinman B, Wanner C, Lachin JM, et al. Empagli- flozin, cardiovas- cular outcomes, and mortality in type 2 diabetes. N Engl J Med. 2015;373:2117–28.
54. Hernandez AF, Green JB, Janmohamed S, et al. Albiglutide and cardiovascular outcomes in patients with type 2 diabetes and cardio- vascular disease (Harmony Outcomes): a double-blind, randomised placebo-controlled trial. Lancet. 2018;392:1519–29.
55. Webb DR, Davies MJ, Jarvis J, Seidu S, Khunti K. The right place for sulphonylureas today. Part of review the series: Implications of recent CVOTs in type 2 diabetes mellitus. Diabetes Res Clin Pract. 2019. https://doi.org/10.1016/j.diabres.2019.107836.
56. American Diabetes Association. Linagliptin and glimepiride have comparable cardiovascular safety effects in type 2 diabetes at high cardiovascular risk. http://www.diabetes.org/newsroom/press-releas- es/2019/linagliptin-and-glimepiride.html. Accessed July 2, 2019.
57. Marso SP, Bain SC, Consoli A, et al. Semaglutide and cardiovas- cular outcomes in patients with type 2 diabetes. N Engl J Med. 2016;375:1834–44.
58. Perkovic V, Jardine MJ, Neal B, et al. Canagliflozin and renal outcomes in type 2 diabetes and nephropathy. N Engl J Med. 2019;380:2295–306.
59. Perlman A, Heyman SN, Stokar J, Darmon D, Muszkat M, Szalat
A. Clinical spectrum and mech- anism of acute kidney injury in patients with dia- betes mellitus on SGLT-2 inhibitors. Isr Med Assoc J. 2018;20:513–6.
60. Perkovic V, Heerspink HL, Chalmers J, et al. Inten- sive glucose control improves kidney outcomes in patients with type 2 diabetes. Kidney Int. 2013;83: 517–23.
61. Karagiannis T, Paschos P, Paletas K, Matthews DR, Tsapas A. Dipeptidyl peptidase-4 inhibitors for treatment of type 2 diabetes mellitus in the clinical setting: systematic review and meta-analysis. BMJ. 2012;344:e1369.
62. Klarenbach S, Cameron C, Singh S, Ur E. Cost-ef- fectiveness of second-line antihyperglycemic ther- apy in patients with type 2 diabe- tes mellitus inadequately controlled on metformin. CMAJ. 2011;183:E1213–20.
63. Kalra S, Khandelwal D. Modern sulfonylureas strike back—explor- ing the freedom of flexibility. Eur Endocrinol. 2018;14:20–2.
64. Schrijnders D, Kleefstra N, Landman GWD. Within- class differences of the sulfonylureas should be accounted for. Diabetolo- gia. 2015;58:1374–5.
65. Dunkley AJ, Fitzpatrick C, Gray LJ, et al. Incidence and severity of hypoglycaemia in type 2 diabetes by treatment regimen: a UK multisite 12-month prospective observational study. Diabetes Obes Metab. 2019;21:1585–95.
66. Raju A, Shetty S, Cai B, D’Souza AO. Hypoglycemia incidence rates and associated health care costs in patients with type 2 diabetes mellitus treated with second-line linagliptin or sulfonylurea after met- formin monotherapy. J Manag Care Spec Pharm. 2016;22:483–92.
67. Goto A, Arah OA, Goto M, Terauchi Y, Noda M. Severe hypogly- caemia and cardiovascular disease: systematic review and meta-analysis with bias analysis. BMJ. 2013;347:f4533.
68. Douros A, Yin H, Yu OHY, Filion KB, Azoulay L, Suissa S. Pharma- cologic differences of sulfonylureas and the risk of adverse cardiovas- cular and hypo- glycemic events. Diabetes Care. 2017;40:1506–13.
69. Schopman JE, Simon AC, Hoefnagel SJ, Hoekstra JB, Scholten RJ, Holleman F. The incidence of mild and severe hypoglycaemia in patients with type 2 dia- betes mellitus treated with sulfonylureas: a systematic review and meta-analysis. Diabetes Metab Res Rev. 2014;30:11–22.
70. Andersen SE, Christensen M. Hypoglycaemia when adding sulphonylurea to metformin: a systematic review and network meta-analysis. Br J Clin Phar- macol. 2016;82:1291–302.
71. Schernthaner G, Grimaldi A, Di Mario U, et al. GUIDE study: double-blind comparison of once- daily gliclazide MR and glimepiride in type 2 dia- betic patients. Eur J Clin Invest. 2004;34:535–42.
72. Ohkuma T, Zoungas S, Jun M, et al. Intensive glu- cose lowering and the risk of vascular events and premature death in patients with decreased kidney function: the ADVANCE trial. Diabetes Obes Metab. 2019. https://doi.org/10.1111/dom.13878.
73. Heald AH, Livingston M, Bien Z, Moreno GYC, Laing I, Stedman
M. The pattern of prescribing of glucose modulating agents for type 2 diabetes in general practices in England 2016/17. Int J Clin Pract. 2018;72:e13080.
74. Hassanein M, Abdallah K, Schweizer A. A double- blind, random- ized trial, including frequent patient- physician contacts and Rama- dan-focused advice, assessing vildagliptin and gliclazide in patients with type 2 diabetes fasting during Ramadan: the STEADFAST study. Vasc Health Risk Manag. 2014;10:319–26.
75. National Institute for Health and Care Excellence. What we do. https://www.nice.org.uk/about/what- we-do. Accessed May 14, 2019.
76. Limaye D, Todi K, Shroff J, et al. Cost-effectiveness study of antidiabetic drugs in type 2 diabetes mel- litus patients from Mumbai, India. Int J Commu- nity Med Public Health. 2017;4:3180–5.
77. Permsuwan U, Dilokthornsakul P, Saokaew S, Tha- vorn K, Chaiyakunapruk N. Cost-effectiveness of dipeptidyl peptidase-4 inhibitor monotherapy in elderly type 2 diabetes patients in Thailand. Clini- coecon Outcomes Res. 2016;8:521–9.
78. Campbell IW. Comparing the actions of older and newer therapies on body weight: to what extent should these effects guide the selection of antidia- betic therapy? Int J Clin Pract. 2010;64:791–801.
79. CADTH. New drugs for type 2 diabetes: second-line therapy—sci- ence report. CADTH Therapeutic Review Vol. 4, No. 1b. https://www.cadth.ca/sites/ default/files/pdf/TR0012_T2D_- Science_Report.pdf. Accessed May 15, 2019.
80. Genere N, Montori VM. Review: Newer second-line drugs for diabetes are not more cost-effective than sulfonylureas. Ann Intern Med. 2018;168:JC8.
81. Roglic G, Norris SL. Medicines for treatment intensification in type 2 diabetes and type of insu- lin in type 1 and type 2 diabetes in low-re- source settings: synopsis of the World Health Organization guidelines on second- and third-line medicines and type of insulin for the control of blood glucose levels in nonpregnant adults with diabetes mellitus. Ann Intern Med. 2018;169:394–7.
82. Erhardt W, Bergenheim K, Duprat-Lomon I, McE- wan P. Cost effectiveness of saxagliptin and met- formin versus sulfonylurea and metformin in the treatment of type 2 diabetes mellitus in Germany: a Cardiff diabetes model analysis. Clin Drug Investig. 2012;32:189–202.
83. Gordon J, McEwan P, Hurst M, Puelles J. The cost- effectiveness of alogliptin versus sulfonylurea as add-on therapy to metformin in patients with uncontrolled type 2 diabetes mellitus. Diabetes Ther. 2016;7:825–45.
84. Granstro¨m O, Bergenheim K, McEwan P, Sennfa¨lt K, Henriks- son M. Cost-effectiveness of saxagliptin (Onglyza®) in type 2 diabe- tes in Sweden. Prim Care Diabetes. 2012;6:127–36.
85. Sabale U, Ekman M, Granstro¨m O, Bergenheim K, McEwan
P. Cost-effectiveness of dapagliflozin (Forxiga®) added to metformin compared with sulfonylurea added to metformin in type 2 diabetes in the Nordic countries. Prim Care Diabetes. 2015;9: 39–47.
86. Charokopou M, McEwan P, Lister S, et al. The cost- effectiveness of dapagliflozin versus sulfonylurea as an add-on to metformin in the treatment of type 2 diabetes mellitus. Diabet Med. 2015;32:890–8.
87. Baptista A, Teixeira I, Romano S, Carneiro AV, Perelman J. The place of DPP-4 inhibitors in the treatment algorithm of diabetes type 2: a systematic review of cost-effectiveness studies. Eur J Health Econ. 2017;18:937–65.
88. Permsuwan U, Dilokthornsakul P, Thavorn K, Sao- kaew S, Chaiyakunapruk N. Cost-effectiveness of dipeptidyl peptidase-4 inhibitor monotherapy ver- sus sulfonylurea monotherapy for people with type 2 diabetes and chronic kidney disease in Thailand. J Med Econ. 2017;20:171–81.
89. Kalra S, Das AK. Epidemiologic surveillance of gly- cemic response to a scored, breakable, extended release, fixed dose combi- nation of gliclazide and metformin in persons with type 2 diabetes. J Assoc Physicians India. 2017;65:38–41.
90. Mohan V, Chopra V, Sanyal D, Jain S, Jayaprakashsai J. Treatment of type 2 diabetes with a breakable extended release gliclazide formu- lation in primary care: the Xrise study. J Assoc Physicians India. 2015;63:26–9.
91. Fadare J, Olamoyegun M, Gbadegesin BA. Medica- tion adher- ence and direct treatment cost among diabetes patients attending a tertiary healthcare facility in Ogbomosho, Nigeria. Malawi Med J. 2015;27:65–70.
92. Karter AJ, Parker MM, Solomon MD, et al. Effect of out-of-pocket cost on medication initiation, adherence, and persistence among patients with type 2 diabetes: the Diabetes Study of Northern Califor- nia (DISTANCE). Health Serv Res. 2018;53: 1227–47.
93. World Health Organization. WHO model list of essential medicines. 20th list (March 2017). https:// www.who.int/medicines/- publications/essentialmed icines/20th_EML2017.pdf. Accessed June 3, 2019.








