Tăng huyết áp (THA) là yếu tố nguy cơ phổ biến và quan trọng nhất cho sự phát triển bệnh tim mạch và là nguyên nhân gây rất nhiều tử vong do tim mạch trên toàn thế giới
.1
Giải pháp cho vấn đề sức khỏe cộng đồng rất lớn này khá đơn giản: chúng ta cố gắng giảm huyết áp (HA) về trị số mục tiêu được khuyến cáo trong các hướng dẫn quốc tế 2,3 dựa trên kết quả của những thử nghiệm lâm sàng tiền cứu lớn.
Dùng thuốc hạ áp để giảm HA tâm thu 10 mmHg, hoặc HA tâm trương 5 mmHg làm giảm tỉ lệ mới mắc bệnh mạch vành >20% và nguy cơ đột quỵ >40%.4 Vấn đề là trong khi chúng ta không hề thiếu biện pháp để hạ HA, tỉ lệ bệnh nhân thực sự kiểm soát được HA theo các hướng dẫn không hề mang lại sự hài lòng!!! Một khảo sát với quy mô lớn tại Châu Âu EURIKA (European Study on Cardiovascular Risk Prevention and Management in Daily Practice)5 cho thấy tỉ lệ đạt HA mục tiêu không quá 40% ở phần lớn những nước tham gia(Hình 1).
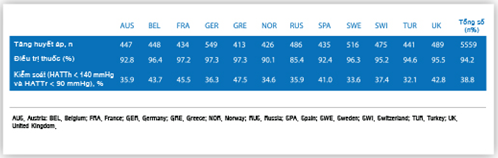
Có nhiều nguyên nhân dẫn đến việc kiểm soát HA còn kém, chúng ta sẽ nói đến hai yếu tố quan trọng nhất và dễ ảnh hưởng nhất.
Đầu tiên là việc dùng đơn trị liệu quá nhiều trong thực tế ở đa số quốc gia6-10. Mặc dù với kiến thức hiện nay chúng ta đều biết rằng có ít nhất 1/3 bệnh nhân THA nên được điều trị với 2 loại thuốc và 1/3 khác cần phải dùng ≥3 thuốc để kiểm soát hiệu quả HA.
Lý do thứ hai khiến kiểm soát huyết áp còn kém là tỉ lệ ngưng điều trị cao. Dựa trên dữ liệu của vùng Lombardy tại Ý, ước tính khoảng 6 tháng sau khi bắt đầu điều trị THA (thường là đơn trị liệu), hơn 1/3 bệnh nhân ngưng thuốc và tỉ lệ này sẽ tăng hơn 40% sau 1 năm.12
Tuy nhiên, ngay cả khi chỉ xét đến những bệnh nhân đạt huyết áp mục tiêu , nghiên cứu EURIKA cho thấy 1/3 số này vẫn còn nguy cơ tim mạch cao – mà chúng ta gọi là “nguy cơ tim mạch tồn dư”. Đó là do sự hiện diện của nhiều yếu tố nguy cơ khác kèm theo, chủ yếu là yếu tố nguy cơ chuyển hóa hoặc tổn thương cơ quan đích, ở 80% bệnh nhân tăng huyết áp.13,14
Tóm lại, điều trị tăng huyết áp hiện nay nên nhằm mục đích:
– Kiểm soát huyết áp hiệu quả
– Ngăn ngừa hình thành hoặc tiến triển của tổn thương cơ quan đích
– Và cuối cùng là điều trị các yếu tố nguy cơ tim mạch đi kèm để phòng ngừa các biến cố tim mạch thường kết hợp trong tăng huyết áp.
Để đạt được những mục tiêu này, một tiếp cận tích cực hơn và hiệu quả hơn cần được thực hiện và do đó những phối hợp thuốc liều cố định cần được sử dụng rộng rãi hơn.
Những lợi ích của phối hợp thuốc là gì?
Đầu tiên và quan trọng nhất, việc phối hợp thuốc sớm giúp kiểm soát HA tốt hơn. Một tổng quan các thử nghiệm lâm sàng ngẫu nhiên đã cho thấy mức độ giảm HA tương quan với số lượng thuốc sử dụng.15 Một phân tích gộp gần đây đã chứng minh rằng khi không hạ HA đủ với một thuốc, thêm một thuốc thứ hai sẽ hiệu quả hơn là tăng gấp đôi liều thuốc thứ nhất (Hình 2).16
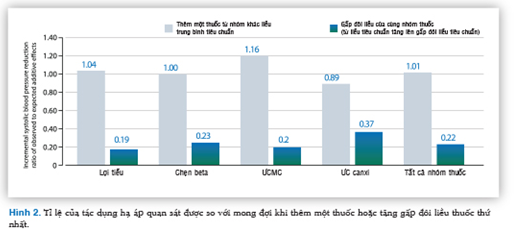
Tuy nhiên, lợi ích của việc phối hợp hai hoặc nhiều thuốc hạ áp bị thách thức bởi thực tế tăng số lượng thuốc dẫn đến giảm sự tuân trị, làm cho hiệu quả điều trị THA kém đi. Vì vậy, dùng viên thuốc phối hợp chính là giải pháp, khi đã có bằng chứng chứng minh sự tuân trị tăng lên khi áp dụng cách phối hợp này so với dùng từng thuốc riêng lẻ (Hình 3).17 Một nghiên cứu mới đây về mức độ kiểm soát HA ở những bệnh nhân chưa điều trị cho thấy điều trị ban đầu với viên thuốc phối hợp giúp kiểm soát HA tốt hơn trong năm đầu so với phối hợp từng viên riêng lẻ hoặc đơn trị liệu và chiến lược điều trị bằng viên thuốc phối hợp này đã giúp cải thiện việc kiểm soát huyết áp và kết cục tim mạch trong năm điều trị đầu tiên (Hình 4).18

Phối hợp thuốc nào được ưa tiên?
Để có chọn lựa phối hợp thuốc tốt nhất chúng ta nên lưu ý những khuyến cáo trong các hướng dẫn quốc tế hiện hành. Hướng dẫn của Hội Tim Mạch Châu Âu và Hội Tăng Huyết Áp Châu Âu (ESC/ESH) năm 2007 và bản đánh giá lại năm 2009 nhấn mạnh rõ tầm quan trọng của các thuốc ức chế hệ renin-angiotensin-aldosteron (RAA) như là một phần trong mọi phối hợp thuốc, dù là với lợi tiểu hay ức chế kênh canxi (ƯC Ca).
Hướng dẫn Tăng Huyết Áp của Anh Quốc được ủng hộ bởi Viện Sức Khỏe Quốc Gia (NICE) 2012 ưu tiên phối hợp một thuốc ức chế hệ RAA và một thuốc ƯC Ca sau khi thất bại với điều trị ban đầu với đơn trị liệu trước đó (Hình 5).19

Trong nhóm ức chế hệ RAA, ức chế men chuyển (ƯCMC) và ức chế thụ thể (ƯCTT) được dùng nhiều nhất và một câu hỏi được đặt ra là: những thuốc này thực sự giống nhau hay có khác biệt quan trọng nào trong thực tế lâm sàng? Quả thực, các bằng chứng hiện nay gợi ý khởi đầu bằng ƯCMC có nhiều lợi ích hơn so với ƯCTT. Ức chế men chuyển có cơ chế hoạt động bổ trợ khi phối hợp với ƯC Ca, làm tăng hiệu quả hạ áp, bảo vệ mạch máu tốt hơn và cải thiện tính dung nạp khi so sánh với dùng từng thuốc đơn độc. Đặc biệt, đặc tính duy nhất của ƯCMC làm giảm thoái giáng bradykinin, dẫn đến tăng nồng độ của chất trung gian này ở mạch máu, cũng như việc tăng đáng kể nồng độ angiotensin II do ức chế chọn lọc thụ thể angiotensin II type 1 (thụ thể AT1) bởi ƯCTT,20 đã tạo nên sự khác biệt dược lý rõ ràng giữa hai nhóm thuốc này, dẫn đến những hệ quả quan trọng trên lâm sàng.
Bằng chứng ủng hộ sự khác biệt lâm sàng này ở bệnh nhân THA đến từ một phân tích gộp lớn được công bố gần đây trên European Heart Journal 2012, chỉ rõ lợi ích rõ ràng và quan trọng của ƯCMC so với các thuốc được so sánh trong việc làm giảm tử vong tim mạch và tử vong do mọi nguyên nhân, trong khi ƯCTT không cho thấy bất cứ hiệu quả thêm nào trên những kết cục chính này (Hình 6).21
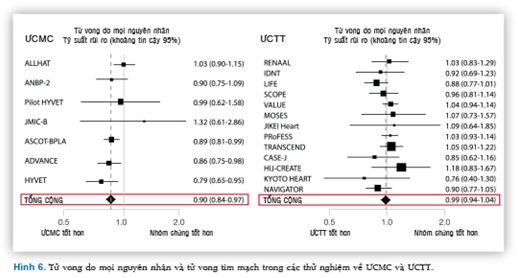
Trong riêng nhóm ƯCMC, perindopril đóng góp nhiều nhất vào kết quả đạt được trong phân tích gộp này, cụ thể đã làm giảm có ý nghĩa 13% tử vong do mọi nguyên nhân, có lẽ do những lợi ích về dược lý.
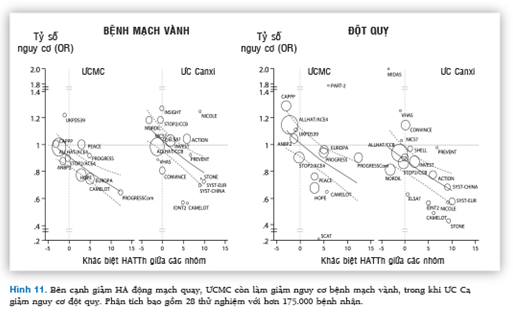
Lựa chọn phối hợp thuốc được ưu tiên trong THA phải dựa trên bằng chứng lâm sàng. Và thực tế hiện nay trong khi không có nghiên cứu nào đánh giá kết cục của phối hợp ƯCTT/ƯC Ca, thì có ít nhất 3 thử nghiệm lâm sàng ngẫu nhiên ủng hộ phối hợp ƯCMC/ƯC Ca (Hình 7).
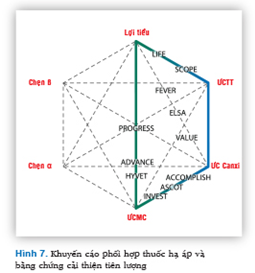
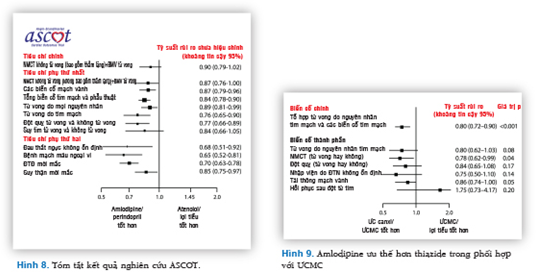
Đầu tiên là thử nghiệm ASCOT (Anglo-Scandinavian Cardiac Outcomes Trial), phối hợp amlodipine và perindopril được chứng minh làm giảm đột quỵ, biến cố mạch vành, biến cố thận, cũng như tử vong tim mạch và tử vong do mọi nguyên nhân hiệu quả hơn so với phối hợp ức chế beta và lợi tiểu (Hình 8).22 Tiếp đến là thử nghiệm ACCOMPLISH (Avoiding Cardiovascular events through COMbination therapy in Patients Living with Systolic Hypertension) nhấn mạnh lại tầm quan trọng của phối hợp ƯCMC/ƯC Ca trong điều trị THA, nhờ chứng minh được phối hợp này tốt hơn ƯCMC kết hợp lợi tiểu thiazide (thường được dùng trong thực hành lâm sàng) để ngăn ngừa biến cố mạch vành và tử vong do nguyên nhân mạch vành (Hình 9).23
Gần đây, một quan sát thú vị từ thử nghiệm ASCOT cho thấy có thể làm chậm hoặc thậm chí ngăn ngừa sự tiến triển đến các thể nặng hơn của THA, như THA kháng trị, nếu chúng ta phối hợp amlodipine và perindopril ở những bệnh nhân không kiểm soát được bằng amlodipine trước đó (Hình 10).24

Quan sát quan trọng này cho đến nay được xem là bằng chứng duy nhất có thể làm chậm hoặc dừng tiến triển đến THA kháng trị, được giải thích bằng những đặc tính riêng biệt của perindopril và amlodipine, khi kết hợp với nhau làm giảm HA tốt hơn, giảm HA trung tâm, giảm sự biến thiên của HA và giảm độ cứng của động mạch. Cần lưu ý rằng THA kháng trị đã và đang trở thành một vấn đề quan trọng và đáng quan tâm, chính những đặc tính này là chìa khóa giúp điều trị hiệu quả THA trên phạm vi toàn cầu.
Tại sao phối hợp ƯCMC/ƯC Ca lại thành công đến vậy?
Lí do đầu tiên của sự thành công chính là sự bổ sung và hiệp đồng lâm sàng khi kết hợp một ƯCMC với một ƯC Ca. Sự bổ sung này giúp kiểm soátHA tốt hơn đồng thời ngăn ngừa sự hình thành và tiến triển của tổn thương cơ quan đích. Có được kết quả này là nhờ sự điều hòa thần kinh thể dịch quan trọng của hệ RAA và hệ thần kinh giao cảm. Tác dụng hiệp đồng lâm sàng này cũng giải thích cho tính dung nạp của từng thuốc, khi ƯCMC dùng chung với ƯC Ca sẽ tương hỗ nhau giúp làm giảm một số tác dụng phụ của thuốc. Kết quả cuối cùng của phối hợp thuốc này mang lại tính dung nạp tốt hơn so với dùng từng thuốc riêng lẻ.
Lý do rất quan trọng thứ hai là sự bổ sung lâm sàng mang lại kết quả ngay cả trong phòng ngừa biến chứng tim mạch chính. Trên bệnh nhân THA,ƯCMC có thể cải thiện kết cục mạch vành thông qua các tác dụng chuyên biệt ngoài tác dụng hạ áp, trong khi đó ƯC Ca giúp phòng ngừa đột quỵ tốt nhất, vượt ra ngoài tác dụng hạ áp (Hình 11).
Kết hợp lại với nhau, những quan sát này giúp hiểu dễ dàng hơn những kết quả ngoài mong đợi của thử nghiệm ASCOT về tử vong toàn bộ, giảm có ý nghĩa nhờ phối hợp amlodipine và perindopril, vượt ra ngoài khác biệt nhỏ về tác dụng hạ áp của hai phối hợp thuốc. Một lần nữa, điều này rất quan trọng vì nó ủng hộ giả thuyết phần lớn lợi ích của phối hợp ƯC Ca và ƯCMC (amlodipine và perindopril) là do sự tương tác giữa khả năng hạ áp và tác dụng ưu thế của chúng trên thành mạch bằng những cơ chế khác nhau.
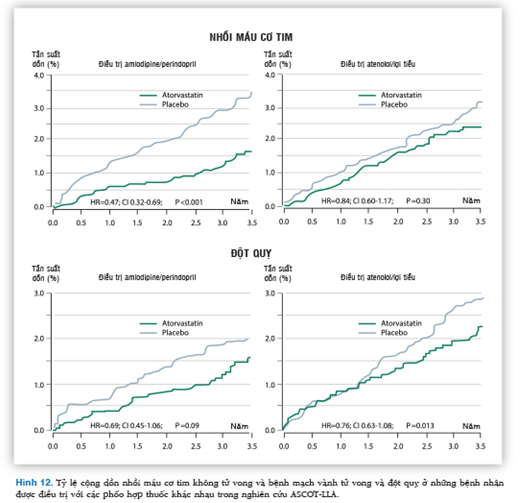
Sự tương tác mạnh giữa perindopril và amlodipine ở cấp độ mạch máu cũng đáng quan tâm ở một phân nhóm bệnh nhân quan trọng: những người có THA kèm rối loạn lipid máu. Những bệnh nhân này sẽ có lợi ích nhiều hơn nữa trong giảm nguy cơ biến cố mạch vành và đột quỵ, khi mà họ thường dùng statin và trong thử nghiệm ASCOT phối hợp perindopril và amlodipine tương tác rất tốt với atorvastatin, so với phối hợp thuốc hạ áp khác (Hình 12).26
Điều này khá quan trọng từ góc độ lâm sàng vì chúng ta biết ít nhất 25-30% dân số THA bị rối loạn lipid máu.14
Ảnh hưởng trên những thông số huyết áp khác nhau
Một số bài bài báo công bố gần đây gợi ý một tỉ lệ lớn lợi ích của phối hợp amlodipine/perindopril là do cải thiện các thông số HA ngoài trị số HA cánh tay, còn có các tác dụng lên huyết áp trung tâm, huyết áp ban đêm, biến thiên HA giữa những lần thăm khám.
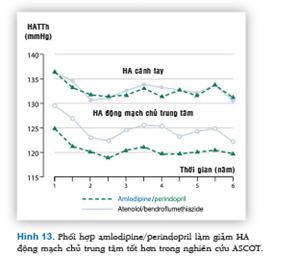
Trong nghiên cứu CAFE (Conduit Artery Function Evaluation),27 HA trung tâm được ước tính trong dân số bệnh nhân THA có nguy cơ tim mạch cao từ thử nghiệm ASCOT. Ở những bệnh nhân này, có sự khác biệt ý nghĩa giữa amlodipine/perindopril và atenolol/thiazide về HA động mạch chủ trung tâm, dù giá trị HA cánh tay đạt được tương tự nhau. Điều này có tác động lớn đến phòng ngừa tim mạch, khi chúng ta biết rất rõ về mặt dịch tễ học HA động mạch chủ trung tâm liên quan với nguy cơ tương đối rất cao (Hình 13).28
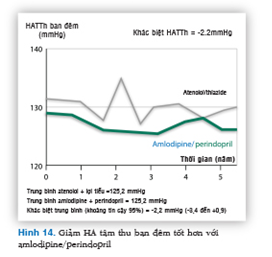
Đối với HA về đêm, kết quả từ nghiên cứu ASCOT đã chứng minh phối hợp amlodipine và perindopril kiểm soát thông số HA này tốt hơn với giá trị tiên đoán rất cao, sau khi dùng thuốc hằng ngày (Hình 14).29 Tính ưu việt này của amlodipine/perindopril được duy trì trong suốt thời gian thử nghiệm là 5 năm. Đây là bằng chứng duy nhất, vì không có nhiều nghiên cứu theo dõi huyết áp lưu động trong khoảng thời gian dài như vậy.
Cuối cùng, biến thiên của HA giữa những lần khám dường như đóng vai trò rất quan trọng trong việc xác định nguy cơ biến cố mạch vành ở bệnh nhân THA và vai trò này đã được thảo luận trong nhiều bài báo được công bố trong 2 năm qua. Những phân tích dữ liệu từ ASCOT cho kết quả rất thú vị về khả năng làm giảm biến thiên HA giữa những lần thăm khám của amlodipine/perindopril hiệu quả hơn so với atenolol/thiazide, một đặc tính vượt trội tương quan mạnh với kết cục lâm sàng tốt hơn ở những bệnh nhân THA điều trị với amlodipine/perindopril (Hình 15).

Những quan sát do Rothwell và cs. công bố trên Lancet năm 2010 cho thấy tỉ lệ biến cố tim mạch (đột quỵ hoặc bệnh mạch vành) có thể được dự báo tốt hơn bằng biến thiên HA giữa những lần thăm khám, khi so với trị số HA động mạch cánh tay đo tại phòng khám (Hình 15).30,31 Có nghĩa là trong thực hành, việc kiểm soát biến thiên HA giữa những lần thăm khám tốt hơn sẽ mang lại khả năng phòng ngừa tim mạch cao hơn ở bệnh nhân THA và đó chính là điều cần thiết để điều trị tích cực hơn bằng những phối hợp thuốc đã được chứng minh ở những bệnh nhân có HA cao “từng lúc” so với những bệnh nhân có huyết áp cao hằng định!
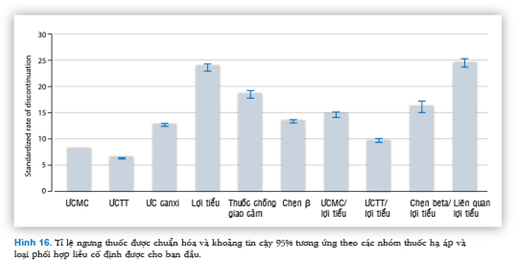
Phần cuối cùng của bài viết này là nói về những ích lợi của việc phối hợp thuốc trên khả năng dung nạp thuốc. Sự dung nạp của các nhóm thuốc hạ áp khác nhau được đánh giá trong một cở sở dữ liệu lớn từ vùng Lombardy Ý, đã xác nhận ƯCMC và ƯC Ca có tỉ lệ ngừng điều trị thấp hơn các nhóm thuốc khác. Một quan sát khác từ nguồn dữ liệu này là phối hợp thuốc có hydrochlorothiazide, ngay cả dưới dạng viên phối hợp, có tỷ lệ ngưng điều trị cao hơn khi so sánh với đơn trị liệu ƯCMC hoặc ƯCTT, chủ yếu do tác dụng phụ trên chuyển hóa và giảm chất lượng cuộc sống (Hình 16).32
Khả năng dung nạp tốt hơn và tỉ lệ ngưng điều trị thấp hơn đồng nghĩa với việc tuân thủ điều trị nhiều hơn và làm tăng rõ rệt tỉ lệ bệnh nhân kiểm soát được HA.33 Điều đó nhắc chúng ta hãy tìm ra giải pháp điều trị THA tốt nhất. Và phải kết luận rằng giải pháp tốt nhất chính là sự phối hợp ƯCMC/ƯC Ca, đã được chứng minh rõ ràng bằng các dữ liệu trên đây.
Dịch và hiệu đính: ThS.BS Lê Hoài Nam
Bộ môn Nội – ĐHYD TpHCM
Tài liệu tham khảo:
1. Lim SS, Vos T, Flaxman AD, et al. A comparative
risk assessment of burden of disease and injury
attributable to 67 risk factors and risk factor clusters
in 21 regions, 1990-2010: a systematic analysis for
the Global Burden of Disease Study 2010. Lancet.
2012;380(9859):2224-2260.
2. Mancia G, De Backer G, Dominiczak A, et al.
2007 Guidelines for the management of arterial
hypertension: The Task Force for the Management
of Arterial Hypertension of the European Society of
Hypertension (ESH) and of the European Society of
Cardiology (ESC). J Hypertens. 2007;25(6):1105-
1187.
3. Mancia G, Laurent S, Agabiti-Rosei E, et al.
Reappraisal of European guidelines on hypertension
management: a European Society of Hypertension
Task Force document. J Hypertens. 2009;27:2121-
2158.
4. Law MR, Wald NJ. Use of blood pressure
lowering drugs in the prevention of cardiovascular
disease: meta-analysis of 147 randomized trials in
the context of expectations from prospective epidemiological
studies. BMJ. 2009;338:b1665.
5. Banegas JR, López-García E, Dallongeville J,
et al. Achievement of treatment goals for primary
prevention of cardiovascular disease in clinical practice
across Europe: the EURIKA study. Eur Heart J.
2011;32(17):2143-2152.
6. Ambrosioni E, Leonetti G, Pessina AC, Rappelli
A, Trimarco B, Zanchetti A. Patterns of hypertension
management in Italy: results of a pharmacoepidemiological
survey on antihypertensive therapy. J
Hypertens. 2000;18:1691-1699.
7. Brenner R, Waeber B, Allemann Y. Medical
treatment of hypertension in Switzerland. The 2009
Swiss Hypertension Survey (SWISSHYPE). Swiss
Med Wkly. 2011;141:w13169.
8. Cortez-Dias N, Martins S, Belo A, Fiuza M;
Investigadores do Estudo VALSIM. Prevalence and
management of hypertension in primary care in
Portugal. Insights from the VALSIM study. Rev Port
Cardiol. 2009;28(5):499-523.
9. Petrella RJ, Merikle EP, Jones J. Prevalence,
treatment, and control of hypertension in primary
care: gaps, trends, and opportunities. J Clin
Hypertens (Greenwich). 2007;9:28-35.
10. Moreira GC, Cipullo JP, Martin JF, et al.
Evaluation of the awareness, control and costeffectiveness
of hypertension treatment in a
Brazilian city: populational study. J Hypertens.
2009;27:1900-1907.
11. Düsing R. Optimizing blood pressure control
through the use of fixed combinations. Vasc Health
Risk Manag. 2010;6:321-325.
12. Corrao G, Zambon A, Parodi A, et al.
Discontinuation of and changes in drug therapy
for hypertension among newly-treated patients:
a population-based study in Italy. J Hypertens.
2008;26:819-824.
13. Borghi C, Dormi A, DAddato S, Gaddi A,
Ambrosioni E; Brisighella Heart Study Working
Party. Trends in blood pressure control and
antihypertensive treatment in clinical practice:
the Brisighella Heart Study. J Hypertens. 2004;
22(9):1707-1716.
14. Kannel WB. Risk stratification in hypertension:
new insights from the Framingham Study. Am J
Hypertens. 2000;13(1 pt 2):3S-10S.
15. Law MR, Wald NJ, Morris JK, Jordan RE. Value
of low dose combination treatment with blood pressure
lowering drugs: analysis of 354 randomised
trials. BMJ. 2003;326:1427.
16. Wald DS, Law M, Morris JK, Bestwick JP,
Wald NJ. Combination therapy versus monotherapy
in reducing blood pressure: meta-analysis
on 11,000 participants from 42 trials. Am J Med.
2009;122:290-300.
17. Gupta AK, Arshad S, Poulter NR. Compliance,
safety, and effectiveness of fixed-dose combinations
of antihypertensive agents a meta-analysis.
Hypertension. 2010;55:399-407.
18. Egan BM, Bandyopadhyay D, Shaftman SR,
Wagner CS, Zhao Y, Yu-Isenberg KS. Initial monotherapy
and combination therapy and hypertension
control the first year. Hypertension. 2012;59:1124-
1131.
19. NICE update of Clinical Guideline 18 and 34 on
Essential Hypertension in adult. 2011.
20. Lévy BI. Can angiotensin II type 2 receptors
have deleterious effects in cardiovascular disease?
Implications for therapeutic blockade of the reninangiotensin
system. Circulation. 2004;109:8-13.
21. van Vark L, Bertrand M, Akkerhuis KM, et al.
Angiotensin-converting enzyme inhibitors reduce
mortality in hypertension: a meta-analysis of randomized
clinical trials of renin–angiotensin–aldosterone
system inhibitors involving 158,998 patients. Eur
Heart J. 2012;33:2088-2097.
22. Dahlöf B, Sever PS, Poulter NR, et al; ASCOT
Investigators. Prevention of cardiovascular events
with an antihypertensive regimen of amlodipine
adding perindopril as required versus atenolol
adding bendroflumethiazide as required, in the
Anglo-Scandinavian Cardiac Outcomes Trial-
Blood Pressure Lowering Arm (ASCOT-BPLA): a
multicentre randomized controlled trial. Lancet.
2005;366:895-906.
23. Jamerson K, Weber MA, Bakris GL, et al;
ACCOMPLISH Trial Investigators. Benazepril plus
amlodipine or hydrochlorothiazide for hypertension
in high-risk patients. N Engl J Med. 2008;359:2417-
2428.
24. Gupta AK, Nasothimiou EG, Chang CL, Sever
PS, Dahlöf B, Poulter NR; ASCOT investigators.
Baseline predictors of resistant hypertension in
the Anglo-Scandinavian Cardiac Outcome Trial
(ASCOT): a risk score to identify those at high-risk.
J Hypertens. 2011;29:2004-2013.
25. Verdecchia P, Reboldi G, Angeli F, et al.
Angiotensin-converting enzyme inhibitors and
calcium channel blockers for coronary heart disease
and stroke prevention. Hypertension. 2005;46:386-
392.
26. Sever P, Dahlöf B, Poulter N, et al; ASCOT
Steering Committee Members. Potential synergy
between lipid-lowering and blood-pressure-lowering
in the Anglo-Scandinavian Cardiac Outcomes Trial.
Eur Heart J. 2006;27:2982-2988.
27. Williams B, Lacy PS, Thom SM, et al; CAFE
Investigators; Anglo-Scandinavian Cardiac
Outcomes Trial Investigators; CAFE Steering
Committee and Writing Committee. Differential
impact of blood pressure–lowering drugs on central
aortic pressure and clinical outcomes: Principal
Results of the Conduit Artery Function Evaluation
(CAFE) Study. Circulation. 2006;113:1213-1225.
28. Wang KL, Cheng HM, Chuang SY, et al. Central
or peripheral systolic or pulse pressure: which best
relates to target organs and future mortality? J
Hypertens. 2009;27:461-467.
29. Dolan E, Stanton AV, Thom S, et al; ASCOT
Investigators. Ambulatory blood pressure monitoring
predicts cardiovascular events in treated
hypertensive patients – an Anglo-Scandinavian
cardiac outcomes trial substudy. J Hypertens.
2009;27:876-885.
30. Rothwell PM, Howard SC, Dolan E, et al.
Prognostic significance of visit-to-visit variability,
maximum systolic blood pressure, and episodic
hypertension. Lancet. 2010;375:895-905.
31. Rothwell PM. Limitations of the usual bloodpressure
hypothesis and importance of variability,
instability, and episodic hypertension. Lancet.
2010;375:938-948.
32. Mancia G, Parodi A, Merlino L, Corrao G.
Heterogeneity in antihypertensive treatment discontinuation
between drugs belonging to the same
class. J Hypertens. 2011;29:1012-1018.
33. Yiannakopoulou ECh, Papadopulos JS,
Cokkinos DV, Mountokalakis TD. Adherence to
antihypertensive treatment: a critical factor for blood
pressure control. Eur J Cardiovasc Prev Rehabil.
2005;12(3):243-249








