BS CAO NGỌC MAI HÂN*
BS NGUYỄN THANH HIỀN**
* BV Đại Học Y Dược Tp Hồ Chí Minh
** BV Nhân dân 115
- Phù phổi cấp cùng bên
Tắc nghẽn tĩnh mạch phổi từ lâu đã được biết đến là một trong những nguyên nhân gây ra tăng áp lực tĩnh mạch phổi và phù phổi. Dù nguyên nhân gây tắc nghẽn có thể là do bẩm sinh, do huyết khối hay do u thì cơ chế gây ra PPC trong trường hợp này đều là do sự gia tăng áp lực của mao mạch phổi (tăng áp phổi tiền mao mạch) đã đẩy dịch vào khoảng kẽ và phế nang [2].
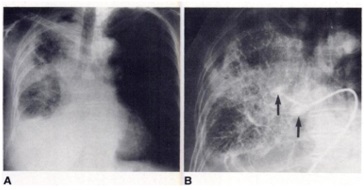
Hình 8. A, Phim chụp vào ngày 15 sau cắt thùy giữa và dưới của phổi phải, cho thấy hình ảnh tổn thương mô kẽ lan tỏa ở phần nhu mô phổi phải còn lại. B, Hình chụp mạch máu phổi chọn lọc cho thấy tắc hoàn toàn tĩnh mạch phổi phải, và phẫu thuật sau đó đã xác định nguyên tắc tĩnh mạch phổi là do huyết khối. Nguồn: Katherine M. G. et al. Unilateral Pulmonary Edema Due to Postlobectomy Pulmonary Vein Thrombosis. AJR, Jun 1987, 148: 1079-1080.
PPC cùng bên do thông nối động mạch phổi-hệ thống xảy ra rất nhanh và gần như ngay lập tức sau khi xuất hiện thông nối. Nguyên nhân là do sự gia tăng đột ngột lưu lượng máu lên phổi làm gia tăng áp lực thủy tĩnh cũng như làm tổn thương màng phế nang-mao mạch và giảm surfactant ở bên phổi có thông nối, và có thể gây ra tràn dịch màng phổi kèm theo. Thủ thuật Waterston và Blalock-Taussig (tạo thông nối giữa động mạch chủ và động mạch phổi phải) gây ra PPC bên phải, trong khi thủ thuật Pott gây ra PPC bên trái [8].
Vùng phổi bị giảm thông khí do phế quản bị tắc nghẽn hoàn toàn sẽ có hiện tượng giảm tưới máu do tương hợp thông khí-tưới máu. Giảm oxy máu mô dẫn đến tổn thương lớp tế bào tiết surfactant làm tăng sức căng bề mặt của phế nang, kéo dịch vào trong phế nang và tạo ra phù phổi cấp. Tình trạng bệnh lý thường xảy ra trong vòng 1-24 giờ sau khi phế quản bị tắc nghẽn hoàn toàn [8].
Các trường hợp viêm phổi hít thì chính chất hít phải sẽ gây tổn thương trực tiếp đến lớp lót ở phế nang và phá hủy hệ thống surfactant, bộc lộ các mao mạch phế nang với các chất kích thích và hệ quả là tăng tính thấm mạch máu và gâ ra phù phổi cấp [8].
Các chấn thương đụng dập hoặc các chấn thương trực tiếp khác đối với các mao mạch phổi có thể gây ra không chỉ xuất huyết trong phổi mà còn có chất tiết của các tế bào và gây phù phổi. Các sản phẩm của máu trong phế nang có thể góp phần phá hủy hệ thống surfactant [8].
Các trường hợp PPC sau nở phổi thường xảy ra trên những bệnh nhân đã bị xẹp phổi lâu ngày mà được chọc tháo nhanh dịch/khí trong màng phổi (hình 9). Y văn ghi nhận khoảng 64% các ca xuất hiện PPC trong vòng 1h sau chọc tháo, và phần lớn sẽ nặng lên trong vòng 24-48 giờ, sau đó sẽ hồi phục từ từ trong vòng 5-7 ngày. Bên cạnh yếu tố gia tăng đột ngột áp lực âm trong khoang màng phổi (tác dụng hút máu trở về tim và tăng lượng máu lên phổi) thì yếu tố giảm oxy mô kéo dài (gây giảm sản xuất surfactant) kèm với tái tưới máu phổi đột ngột cũng có thể là nguyên nhân gây ra PPC [5]. Sức căng cơ học lên thành mạch máu gia tăng trong quá trình làm nở phổi cũng góp phần làm tăng tính thấm mao mạch [10]. Ngoài ra, tương tác tim phổi cũng góp phần vào cơ chế gây PPC trên những bệnh nhân đã có sẵn rối loạn chức năng tâm thu thất trái, vì khi gia tăng áp lực màng phổi (do tràn dịch/khí) sẽ làm giảm áp lực xuyên thành thất trái, ngược lại khi giảm áp lực màng phổi (sau chọc tháo) thì sẽ làm gia tăng áp lực xuyên thành thất trái hay nói cách khác là gia tăng hậu tải thất trái, hậu quả là suy chức năng tâm thu thất trái nặng nề hơn và phù phổi [7].
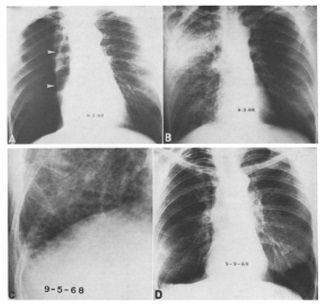
Hình 9. A, Phim chụp sau-trước cho thấy hình ảnh tràn khí hoàn toàn màng phổi bên phải. B, Phim chụp 3 tiếng sau dẫn lưu khí màng phổi cho thấy phổi phải đã nở lại hoàn toàn nhưng xuất hiện thêm hình ảnh phù phổi phế nang, và các đường Kerley B ở vùng đáy phổi là hình ảnh của phù phổi mô kẽ. C, Phim chụp 2 ngày sau với hình ảnh phóng lớn ở vùng góc sườn hoành phải cho thấy phù phổi mô kẽ tồn dư (các đường Kerley B), hình ảnh phù phổi phế nang khôn-g còn. D, Phim chụp sau 6 ngày đã trở lại hoàn toàn bình thường. Nguồn: Richard L.H. et al. Rapid Re-expansion of Pneumothorax. Radiology 96: 509-512, September 1970.
PCC một bên có thể xảy ra cùng bên với động mạch phổi có catheter tĩnh mạch trung tâm cắm lạc chỗ khi truyền nhanh dịch tinh thể qua catheter, lượng dịch này sẽ làm giảm áp suất keo khu trú ở vùng mạch máu bị ảnh hưởng, từ đó gây ra kích thích phản xạ thần kinh và có thể giải phóng các chất gây co mạch [8].
Sự tương quan giữa tư thế của bệnh nhân và vị trí phù cũng đã được ghi nhận, vì trọng lực gây ra những biến đổi của áp lực tĩnh mạch phổi và tái phân bố tuần hoàn [9]. Trong tư thế nằm nghiêng một bên, áp lực thủy tĩnh ở bên phổi nằm dưới sẽ gia tăng do tăng thể tích máu nội mạch dưới tác dụng của trọng lực, nhưng lại làm giảm sự lưu thông máu, đồng thời cũng ảnh hưởng đến sự sản xuất surfactant [4], [8]. Tình trạng này thường gặp trên những bệnh nhân đang thở máy được đặt nằm nghiêng một bên đễ dẫn lưu chất tiết phế quản, với khoảng 33% các bệnh nhân trong một nghiên cứu đã xuất hiện PPC một bên mà không có nguyên nhân nào khác có thể giải thích được. Trên thực tế, y văn đã ghi nhận trường hợp bệnh nhân suy thận mạn giai đoạn cuối nhập viện với hình ảnh PPC bên trái chỉ sau 30 phút nằm nghiêng trái do tai nạn [4].
- Phù phổi cấp đối bên
Nếu như tắc nghẽn tĩnh mạch phổi gây tăng áp phổi cùng bên thì tắc nghẽn động mạch phổi lại gây ra tăng áp mạch máu phổi ở bên vẫn còn được tưới máu tốt (đối bên).
Thiểu sản động mạch phổi bẩm sinh có thễ gây ra phù phổi cấp ở phổi đối bên. Tương tự như vậy, trong hội chứng Swyer-James (hội chứng nửa lồng ngưc sáng do viêm tắc tiểu phế quản sau nhiễm trùng- unilateral hemithorax lucency as a result of postinfectious obliterative bronchiolitis.) khi có mất bù tim thì phù phổi cấp chỉ xảy ra trên phổi được tưới máu bình thường (12). Sự phá hủy giường mạch máu phổi của một bên phổi xảy ra lúc nhỏ khi bị viêm tiểu phế quản hoặc viêm tắc tiểu phế quản là nguyên nhân gây giảm tưới máu ở bên phổi bị bệnh [8].
Thuyên tắc phổi cũng gây giảm tưới máu phổi, khi toàn bộ một bên phổi hoặc thùy phổi bị ảnh hưởng thì PPC do bất kỳ nguyên nhân nào sẽ chỉ ảnh hưởng lên phổi còn được tưới máu tốt [8].
Trong các trường hợp khí phế thủng một bên phổi hoặc khu trú một thùy phổi, giường mao mạch ở vùng phổi bệnh bị phá hủy và vùng phổi này sẽ không bị phù. Sau khi cắt thùy phổi, phần phổi còn lại phải thông khí bù trừ và trở thành khí phế thủng, do đó khi xảy ra PPC thì phần phổi này sẽ không có biểu hiện phù [8].
Ở những bệnh nhân có tràn khí hay tràn dịch màng phổi, PPC có thể chỉ xuất hiện ở phổi đối bên, do sự tăng kháng lực mạch máu phổi gây ra giảm tưới máu tạm thời của vùng phổi bị xẹp [8].
PPC đối bên sau cắt hạch giao cảm ngực cũng đã được mô tả. Theo nghiên cứu này, sự phá hủy giường mạch máu phổi (do ARDS – hội chứng suy hô hấp cấp tiến, trên những bệnh nhân được báo cáo) đã bảo vệ cho vùng phổi này khỏi tình trạng phù, đây còn là kết quả của sự mất hoạt động cơ thắt tiểu tĩnh mạch vốn chịu sự kiểm soát của hệ thần kinh giao cảm [8].
- Lâm sàng và cận lâm sàng
Lâm sàng
Những BN nhâp viện vì hở van hai lá nặng và PPC một bên thường có huyết áp tâm trương thấp hơn (p<0.003). Mặc dù tăng bạch cầu thường gặp ở những trường hợp PPC một bên hơn PCC hai bên (72% so với 40%), nhưng sốt chỉ hiện diện trong 11% BN bị PPC một bên. Bên cạnh đó, tỉ lệ cần thông khí cơ học xâm lấn hoặc không xâm lấn cũng như tỉ lệ cần dùng thuốc vận mạch đều cao hơn ở nhóm có hở van hai lá nặng kèm PPC một bên so với nhóm kèm PPC hai bên [9].
Trong PPC sau rút nhanh dịch/khí màng phổi, nếu thể tích dịch bịứ đọng lại trong phổi đủ nhiều thì có thể gây giảm thể tích tuần hoàn và tụt huyết áp. Ngoài ra bệnh nhân thường bị giảm oxy máu do sự bất tương xứng thông khí – tưới máu hình thành nên các thông nối (shunt) trong phổi, do giảm độ đàn hồi phổi và ứ dịch trong các phế nang. Tuy nhiên lâm sàng bệnh nhân có thể không biểu hiện triệu chứng nào mặc dù có hình ảnh phù phổi trên X-quang ngực, do đó không có mối tương quan giữa hình ảnh tổn thương trên X-quang và biểu hiện triệu chứng lâm sàng [5].
Đáng chú ý là việc chẩn đoán nhầm ở những bệnh nhân có PPC một bên thường làm tăng tỉ lệ dùng kháng sinh và kéo dài thời gian khởi động lợi tiểu (trung bình 12,6 giờ). Tỉ lệ chẩn đoán nhầm có thể lên đến 38,5% trong các y văn [1].
Cận lâm sàng
Nồng độ peptid lợi natri niệu típ B (BNP) không có sự khác biệt giữa PPC một bên hay hai bên, do đó có thể được dùng để chẩn đoán phân biệt PPC một bên với các nguyên nhân khác gây tổn thương phổi một bên [9].
Ngoài ra, vai trò của siêu âm tim qua thành ngực tại giường ở các khoa cấp cứu và hồi sức tích cực (ICU) có thể hỗ trợ chẩn đoán nhanh nguyên nhân và cơ chế gây PPC một bên [9].Trên hình ảnh siêu âm tim, hở van hai lá nặng gặp trong 56% các trường hợp PPC một bên, trong khi tỉ lệ này là 28% ở nhóm có PPC hai bên. Ngoài ra, PPC thường xảy ra ở BN hở van hai lá thực thể hơn là hở van hai lá cơ năng (83% so với 43%) [9].
Trong trường hợp bệnh nhân không có ho đàm bọt hồng và tím trên lâm sàng thì hình ảnh trên X-quang ngực có thể không đủ để dự đoán các rối loạn sinh lý trong cơ thể, và cần phải làm thêm khí máu động mạch.
Chụp cắt lớp vi tính lồng ngực có cản quang đôi khi có thể giúp ích trong các trường hợp khó phân biệt tổn thương phổi trên X-quang ngực, cũng như giúp phát hiện các bất thường mạch máu phổi.
- Cách tiếp cận BN phù phổi cấp 1 bên
BN nhập viện với tổn thương phổi một bên và/hoặc tăng bạch cầu và/hoặc suy hô hấp cấp, nếu không có sốt phải đánh giá lại tình trạng nhiễm trùng trước khi chỉ định kháng sinh một cách không cần thiết, cũng như tránh trì hoãn việc khởi động lợi tiểu (hình 10).
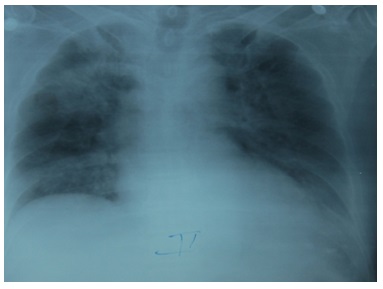
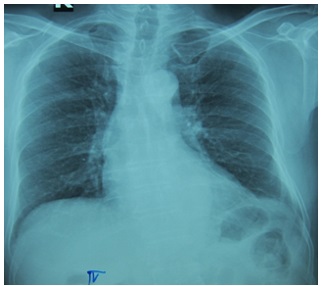
Hình 10. BN nam 68 tuổi nhập vì NMCT ST chênh lên thành trước. BN không có điều kiện can thiệp nên chỉ điều trị nội khoa. Vào ngày thứ 3 BN xuất hiện khó thở và ho ra máu nhẹ. Chụp XQ thấy đám mờ ở thùy trên bên P (hình trên). BS điều trị nghĩ là viêm phổi nên ý định cho kháng sinh. Chúng tôi xem lại nghĩ đây là PPC một bên, nên cho SAT lại (BN có hở van 2 lá do sa lá trước) và thử BNP xác định. Sau đó BN chỉ điều trị suy tim tích cực, không dùng kháng sinh. Sau 2 ngày chụp lại XQ tim phổi, hình ảnh dám mờ (phù phổi) không còn (hình dưới).
Khám lâm sàng nếu phát hiện dấu hiệu của suy tim trái hoặc âm thổi của hở van hai lá thì nên xét nghiệm BNP và siêu âm tim để loại trừ PPC một bên do tim.
Các trường hợp đặc biệt: trên những bệnh nhân vừa mới được chọc tháo dịch/ khí trong màng phổi thì cần phải nghĩ đến khả năng PPC sau nở phổi; ngoài ra, thuyên tắc tĩnh mạch phổi do huyết khối cũng nên được đặt ra ở các trường hợp sau cắt thùy phổi.
- Điều trị và phòng ngừa
Điều trị PPC một bên do tim kèm theo các bất thường ở phổi cũng tương tự như điều trị các trường hợp PPC thông thường.
Riêng trường hợp PPC một bên sau nở phổi lại có điều trị hoàn toàn khác với PPC do tim. Vì PPC sau nở phổi thường tự giới hạn nên mục tiêu điều trị chủ yếu là đảm bảo oxy và thể tích tuần hoàn đến khi tình trạng bệnh thuyên giảm. Trong các trường hợp giảm oxy máu nặng không đáp ứng với thở oxy, có thể xem xét thông khí cơ học không xâm lấn với áp lực dương liên tục. Vì lợi tiểu sẽ làm nặng hơn tình trạng giảm thể tích tuần hoàn nên cần tránh dùng thuốc lợi tiểu trong trường hợp này. Khi có tụt huyết áp và giảm cung lượng tim thì cần bù dịch, xem xét sử dụng các thuốc tăng co bóp cơ tim và theo dõi sát huyết động [10].
Vì tốc độ rút dịch/khí trong khoang màng phổi là yếu tố quan trọng nhất ảnh hưởng đến khả năng xảy ra PPC, hơn là phương pháp rút cũng như thời gian bị xẹp phổi, nên để phòng ngừa hiện tượng này cần tránh rút dịch/khí màng phổi quá nhanh. Vì tổn thương hàng rào phế nang mao mạch có thể gây ra bởi các gốc oxy tự do được hình thành trong vùng phổi bị xẹp, việc cung cấp thêm oxy trong lúc làm thủ thuật chọc tháo dịch/khí trong màng phổi có thể hạn chế bớt tình trạng PPC sau nở phổi [10].
Hạn chế nằm nghiêng một bên quá lâu, nhất là những bệnh nhân nằm ở các khoa hồi sức cần nằm nghiêng để dẫn lưu đàm nhớt [9].
- Kết luận
PPC một bên không phải là hiếm gặp vì tỉ lệ chiếm 2% các trường hợp PPC do tim. Việc nhầm lẫn trong chẩn đoán ban đầu dẫn đến trì hoãn các điều trị thích hợp rất thường gặp và là một yếu tố nguy cơ độc lập của tử vong. Do đó việc nhận diện sớm PPC một bên là cốt lõi, từ đó mới có chiến lược điều trị nội khoa tích cực.
Tài liệu tham khảo
- David Attias et al. Prevalence, Characteristics, and Outcomes of Patients Presenting With Cardiogenic Unilateral Pulmonary Edema. Circulation. 2010;122:1109-1115
- Gyves-Ray KM et al. Unilateral pulmonary edema due to postlobectomy pulmonary vein thrombosis. AJR Am J Roentgenol. 1987 Jun;148(6):1079-80
- Handagala et al. Unilateral pulmonary edema: a case report and review of the literature. Journal of Medical Case Reports 2018, 12:219.
- Jad Omran et al. Acute Unilateral Pulmonary Edema in Non-Cardiac Settings. J Med Cases 2014; 5 (7): 417-419
- Jad Omran at al. Clinical and radiologic features of pulmonary edema. Radiographics 1999; 19(6): 1507-1531
- Jeong Hun Shin et al. Unilateral Pulmonary Edema: A Rare Initial Presentation of Cardiogenic Shock due to Acute Myocardial Infarction. J Korean Med Sci 2012; 27: 211-214
- Mokotedi CM, Balik M. Is the mechanism of re-expansion pulmonary oedema in a heart–lung interaction?Case Reports 2017;2017:bcr-2017-219340.
- Leonid Calenoff et al. Unilateral Pulmonary Edema. Radiology 1978, 126: 19-24.
- Pavlos Myrianthefs et al. Rare roentgenologic manifestations of pulmonary edema.Curr Opin Crit Care 2011, 17:449–453
- Saade Mahfood et al. Reexpansion Pulmonary Edema. Ann Thorac Surg 1988, 45: 340-345.
- Shah TH, Arshad F, Mantoo S, Koul PA. Unilateral re-expansion pulmonary edema following drainage of spontaneous massive pneumothorax of short duration. Saudi J Health Sci 2016;5:42-5
- BP et al. Swyer-James Syndrome Imaging. https://emedicine.medscape.com/article/361906-overview#showall








