LIỆU PHÁP CHỐNG TIỂU CẦU TRONG BỆNH TIM MẠCH
Aspirin là thuốc chống tiểu cầu uống đầu tiên được sử dụng trong lâm sàng. Nhiều nghiên cứu thực hiện trong các thập niên 1980-1990 đã chứng minh lợi ích to lớn của aspirin uống đối với người bệnh mạch vành.
TS Hồ Huỳnh Quang Trí
Viện Tim TP HCM
LIỆU PHÁP CHỐNG TIỂU CẦU TRONG BỆNH TIM MẠCH
Aspirin là thuốc chống tiểu cầu uống đầu tiên được sử dụng trong lâm sàng. Nhiều nghiên cứu thực hiện trong các thập niên 1980-1990 đã chứng minh lợi ích to lớn của aspirin uống đối với người bệnh mạch vành. Nghiên cứu ISIS-2 (Second International Study of Infarct Survival) cho thấy điều trị bằng aspirin uống cho 1000 người bệnh nhồi máu cơ tim (NMCT) cấp trong 5 tuần giúp ngăn ngừa 24 ca tử vong và 10-15 ca NMCT tái phát không tử vong.1 Clopidogrel là một thuốc thuộc nhóm thienopyridine, có tác dụng ức chế một cách chọn lọc và không hồi phục các thụ thể P2Y12 trên bề mặt tiểu cầu, qua đó ức chế sự hoạt hóa tiểu cầu bởi ADP.2 Với sự xuất hiện của clopidogrel, nhiều nhà nghiên cứu đã nghĩ đến việc phối hợp aspirin với clopidogrel nhằm tăng cường hơn nữa hiệu lực chống tiểu cầu ở những bệnh nhân nguy cơ cao, ví dụ bệnh nhân hội chứng mạch vành cấp. Thử nghiệm lâm sàng CURE (Clopidogrel in Unstable Angina to Prevent Recurrent Events) trên bệnh nhân hội chứng mạch vành cấp không ST chênh lên cùng với 2 thử nghiệm lâm sàng CLARITY-TIMI 28 (Clopidogrel as Adjunctive reperfusion Therapy – Thrombolysis in Myocardial Infarction 28) và COMMIT (Clopidogrel and Metoprolol in Myocardial Infarction Trial) trên bệnh nhân NMCT cấp với ST chênh lên cho thấy liệu pháp chống tiểu cầu kép với phối hợp aspirin + clopidogrel giảm có ý nghĩa tử vong và các biến cố tim mạch nặng so với đơn trị bằng aspirin.3-5
Hiện nay liệu pháp chống tiểu cầu kép với aspirin phối hợp một thuốc ức chế thụ thể P2Y12 (clopidogrel, prasugrel hoặc ticagrelor) được xem là chuẩn mực trong điều trị hội chứng mạch vành cấp (có hoặc không có ST chênh lên) và trong can thiệp mạch vành qua da. Liệu pháp chống tiểu cầu kép được khuyến cáo dùng ít nhất 1 năm sau hội chứng mạch vành cấp, đặc biệt ở những bệnh nhân đã được đặt stent động mạch vành.6,7 Sau thời hạn này, liệu pháp chống tiểu cầu có thể được tiếp tục với aspirin đơn trị.
NGUY CƠ TỔN THƯƠNG DẠ DÀY TÁ TRÀNG LIÊN QUAN VỚI LIỆU PHÁP CHỐNG TIỂU CẦU
Tổn thương màng nhày dạ dày tá tràng là tác dụng phụ quan trọng nhất của liệu pháp chống tiểu cầu. Đối với aspirin, các nghiên cứu quan sát cho thấy nguy cơ biến cố dạ dày tá tràng (loét có triệu chứng hoặc biến chứng) tăng từ 2 đến 4 lần khi dùng liều 75-325 mg/ngày kéo dài. 8 Trong khoảng 75-325 mg/ngày, liều aspirin càng cao thì nguy cơ này càng cao (do đó liều 75-81 mg/ngày là an toàn nhất, trừ trong khoảng thời gian vài tháng đầu sau đặt stent động mạch vành).9 Nguy cơ biến cố dạ dày tá tràng cũng tăng đáng kể khi dùng aspirin phối hợp với thuốc chống đông (heparin không phân đoạn, heparin trọng lượng phân tử thấp hoặc warfarin), thuốc chống viêm không steroid hoặc corticosteroid uống liều cao.10,11 Trái với suy nghĩ của nhiều người, dạng bào chế tan trong ruột (enteric-coated) hoặc dạng viên bao bọc bởi lớp trung hòa axít dịch vị (buffered aspirin) không làm giảm nguy cơ biến cố dạ dày tá tràng khi dùng dài hạn.12 Cơ chế tổn thương dạ dày tá tràng bởi aspirin là sự ức chế enzym cyclo-oxygenase-1 (COX-1) dẫn đến giảm tổng hợp các prostaglandin đóng vai trò bảo vệ niêm mạc dạ dày (các prostaglandin bảo vệ niêm mạc dạ dày thông qua tăng lưu lượng máu đến niêm mạc, kích thích tổng hợp và tiết chất nhày và bicarbonate, kích thích tăng sinh biểu mô).13
Bản thân clopidogrel không gây tổn thương niêm mạc dạ dày tá tràng, tuy nhiên clopidogrel có thể làm các vết xướt hoặc loét nhỏ trên niêm mạc dạ dày tá tràng (do dùng aspirin, thuốc kháng viêm không steroid hoặc do Helicobacter pylori) chậm lành. Trong môi trường toan, những sang thương nhẹ này sẽ tiến triển nặng hơn. Các nhà nghiên cứu cho rằng clopidogrel làm chậm lành sang thương ở niêm mạc dạ dày do thuốc ức chế sự tân tạo mạch máu.14 Nghiên cứu quan sát của Garcia-Rodriguez và cộng sự trên 2049 ca xuất huyết tiêu hóa trên và 20.000 ca chứng cho thấy người dùng clopidogrel có nguy cơ xuất huyết tiêu hóa trên tăng 67% (p < 0,05) so với người không dùng clopidogrel và người dùng phối hợp aspirin + clopidogrel có nguy cơ xuất huyết tiêu hóa trên cao hơn 2,08 lần (p < 0,05) so với người dùng aspirin đơn trị.11
Nói chung, ở người đang dùng liệu pháp chống tiểu cầu, tiền sử xuất huyết hoặc biến chứng khác của loét dạ dày tá tràng là yếu tố nguy cơ mạnh nhất của xuất huyết tiêu hóa trên sau đó.15 Các yếu tố nguy cơ khác gồm tuổi cao, dùng đồng thời thuốc chống đông, thuốc chống viêm không steroid hoặc corticosteroid và nhiễm H. pylori. Càng nhiều yếu tố nguy cơ thì khả năng xuất huyết tiêu hóa trên trong quá trình điều trị càng cao.15
PHÒNG NGỪA TỔN THƯƠNG DẠ DÀY TÁ TRÀNG LIÊN QUAN VỚI LIỆU PHÁP CHỐNG TIỂU CẦU
Hai nhóm thuốc chính có tác dụng giảm độ toan dịch vị là nhóm thuốc ức chế bơm proton và nhóm thuốc kháng thụ thể H2 histamin. Kết quả nghiên cứu FAMOUS (Famotidine for the Prevention of Peptic Ulcers in Users of Low-dose Aspirin) là một chứng cứ về lợi ích của thuốc kháng thụ thể H2 histamin trong phòng ngừa các tổn thương đường tiêu hóa trên liên quan với aspirin. FAMOUS là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên mù đôi với đối tượng là những người có chỉ định dùng aspirin (75-325 mg/ngày) dài hạn (bệnh mạch vành, bệnh mạch máu não, đái tháo đường hoặc bệnh động mạch ngoại vi).16 Bệnh nhân không có loét dạ dày tá tràng và không có viêm thực quản được tuyển vào nghiên cứu và được phân ngẫu nhiên cho dùng famotidine (20 mg x 2/ngày) hoặc placebo. Tiêu chí đánh giá chính là loét dạ dày tá tràng hoặc viêm thực quản mới xuất hiện sau 12 tuần. Có 404 bệnh nhân được tuyển vào nghiên cứu, 70 người (17,3%) trong số này có dùng clopidogrel phối hợp. Kết quả FAMOUS cho thấy sau 12 tuần điều trị tỉ lệ loét dạ dày, loét tá tràng và viêm thực quản của nhóm famotidine thấp hơn có ý nghĩa so với nhóm placebo.16
Các thuốc ức chế bơm proton có hiệu quả giảm độ toan dịch vị mạnh hơn các thuốc kháng H2 histamin. Nghiên cứu bệnh-chứng của Lanas và cộng sự trên 2777 ca xuất huyết tiêu hóa trên và 5532 ca chứng cho thấy thuốc ức chế bơm proton giảm nguy cơ xuất huyết tiêu hóa trên hữu hiệu hơn thuốc kháng H2 histamin ở những người dùng aspirin liều thấp, những người dùng thuốc chống viêm không steroid và cả những người dùng clopidogrel.17 Năm 2010 một nhóm nhà nghiên cứu Hong Kong công bố một nghiên cứu so sánh hiệu quả của thuốc ức chế bơm proton và thuốc kháng H2 histamin trên 160 bệnh nhân bị loét dạ dày tá tràng do dùng aspirin liều 80-320 mg/ngày.18 Sau khi được tầm soát và điều trị triệt để nhiễm H. pylori, bệnh nhân được tiếp tục dùng aspirin 80 mg/ngày và được phân ngẫu nhiên cho dùng pantoprazole 20 mg/ngày hoặc famotidine 40 mg x 2/ngày. Kết quả nghiên cứu cho thấy tần suất các biến cố thuộc tiêu chí đánh giá chính (tái phát triệu chứng dạ dày tá tràng hoặc xuất huyết tiêu hóa trên sau 48 tuần) là 20% ở nhóm famotidine và 0% ở nhóm pantoprazole (p < 0,0001). Tần suất xuất huyết tiêu hóa trên là 7,7% ở nhóm famotidine và 0% ở nhóm pantoprazole (p = 0,029).18 Nói chung, hiện có nhiều chứng cứ về hiệu quả vượt trội của thuốc ức chế bơm proton so với thuốc kháng H2 histamin trong phòng ngừa tổn thương dạ dày tá tràng liên quan với liệu pháp kháng tiểu cầu nên các chuyên gia tim mạch lẫn tiêu hóa đều ưa chuộng nhóm thuốc ức chế bơm proton hơn.13,15
Trong nhóm ức chế bơm proton, esomeprazole có tác dụng giảm độ toan dịch vị mạnh nhất. Miner và cộng sự thực hiện một thử nghiệm lâm sàng phân nhóm ngẫu nhiên mở kiểu bắt chéo trên 34 bệnh nhân có triệu chứng trào ngược dạ dày-thực quản có test H. pylori âm tính.19 Bệnh nhân được lần lượt cho uống esomeprazole 40 mg, lansoprazole 30 mg, omeprazole 20 mg, pantoprazole 40 mg và rabeprazole 20 mg một lần/ngày trong 5 ngày liên tiếp (mỗi đợt điều trị cách nhau 10 ngày không thuốc). Kết quả nghiên cứu cho thấy vào ngày thứ 5 của mỗi đợt điều trị, thời gian trung bình trong ngày mà pH trong dạ dày cao hơn 4,0 dài nhất đối với esomeprazole và tỉ lệ bệnh nhân có pH trong dạ dày cao hơn 4,0 trong hơn 12 giờ cũng cao nhất sau đợt điều trị bằng esomeprazole.19 Hiệu quả ngừa loét dạ dày tá tràng liên quan với liệu pháp chống tiểu cầu của esomeprazole được chứng minh trong một nghiên cứu lớn mang tên OBERON.20 Bệnh nhân được tuyển vào OBERON là những người đang dùng aspirin 75-325 mg/ngày có test H. pylori âm tính và thỏa mãn một trong các tiêu chuẩn sau: tuổi ≥ 18 với tiền sử loét dạ dày tá tràng không biến chứng; tuổi ≥ 60 với ít nhất một yếu tố nguy cơ (bệnh mạch vành ổn định, triệu chứng đường tiêu hóa trên với ít nhất 5 tổn thương xướt trong dạ dày tá tràng khi nội soi, hoặc mới dùng aspirin trong vòng 1 tháng trước phân nhóm ngẫu nhiên); hoặc tuổi ≥ 65. Tất cả đều không có loét dạ dày tá tràng lúc được tuyển vào nghiên cứu. Bệnh nhân được phân ngẫu nhiên cho dùng esomeprazole 40 mg/ngày, esomeprazole 20 mg/ngày hoặc placebo trong 26 tuần. Tiêu chí đánh giá chính là xuất hiện loét dạ dày tá tràng xác định bằng nội soi. Có 2426 bệnh nhân (52% là nam, tuổi trung bình là 68) được tuyển vào nghiên cứu. Sau 26 tuần, tỉ lệ loét dạ dày tá tràng là 1,5% ở nhóm esomeprazole 40 mg, 1,1% ở nhóm esomeprazole 20 mg và 7,4% ở nhóm placebo (p < 0,0001 khi so sánh giữa từng nhóm esomeprazole với nhóm placebo).20
Năm 2008 các chuyên gia tim mạch Hoa Kỳ (thuộc 2 tổ chức American College of Cardiology và American Heart Association) và các chuyên gia tiêu hóa Hoa Kỳ (thuộc American College of Gastroenterology) phối hợp biên soạn một văn kiện đồng thuận về vấn đề giảm nguy cơ biến cố dạ dày tá tràng do dùng thuốc chống tiểu cầu và thuốc chống viêm không steroid.13 Theo văn kiện đồng thuận này, trước khi bắt đầu liệu pháp chống tiểu cầu dài hạn cho những người có tiền sử loét dạ dày tá tràng (trừ trong trường hợp cấp cứu như hội chứng mạch vành cấp), nên tầm soát H. pylori và điều trị triệt để nếu bệnh nhân bị nhiễm vi khuẩn này. Việc điều trị nhiễm H. pylori nên được thực hiện với sự tham gia của một bác sĩ chuyên khoa tiêu hóa. Điều trị triệt để nhiễm H. pylori giúp giảm nguy cơ tổn thương dạ dày tá tràng tái phát nhưng không thể triệt tiêu nguy cơ này. Hơn nữa, tổn thương dạ dày tá tràng có thể xảy ra trong quá trình dùng liệu pháp chống tiểu cầu ở người chưa từng có tiền sử loét dạ dày tá tràng. Vì vậy, các chuyên gia Hoa Kỳ cho rằng dùng thuốc ức chế bơm proton để phòng ngừa xuất huyết tiêu hóa trên liên quan với liệu pháp chống tiểu cầu cần thiết trong những tình huống sau: (1) có tiền sử loét dạ dày tá tràng (ngay cả khi đã điều trị triệt để H. pylori); (2) có tiền sử xuất huyết tiêu hóa trên; (3) dùng liệu pháp chống tiểu cầu kép (aspirin + clopidogrel) hoặc dùng thuốc chống đông đồng thời; (4) có ≥ 2 yếu tố trong số các yếu tố sau: tuổi ≥ 60, đang dùng corticosteroid, có triệu chứng dạ dày tá tràng (đau-khó chịu thượng vị) hoặc triệu chứng trào ngược dạ dày-thực quản.13 Hình 1 tóm tắt các bước cần làm để giảm thiểu nguy cơ xuất huyết tiêu hóa trên liên quan với liệu pháp chống tiểu cầu theo văn kiện đồng thuận 2008 của Hoa Kỳ. Văn kiện đồng thuận này cũng nêu rõ là việc thay thế aspirin bằng clopidogrel nhằm giảm nguy cơ xuất huyết dạ dày tá tràng tái phát ở những bệnh nhân nguy cơ cao không phải là cách tiếp cận được khuyến cáo và có hiệu quả thấp hơn so với việc dùng aspirin phối hợp một thuốc ức chế bơm proton.13
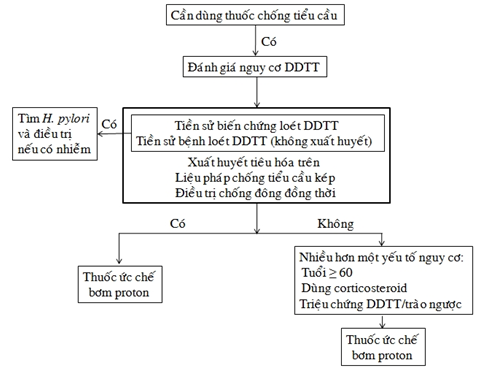
Hình 1:Các bước cần làm để giảm thiểu nguy cơ xuất huyết tiêu hóa trên liên quan với liệu pháp chống tiểu cầu (ACCF/ACG/AHA 2008).
TƯƠNG TÁC GIỮA THUỐC ỨC CHẾ BƠM PROTON VỚI CLOPIDOGREL
Tương tác giữa thuốc ức chế bơm proton với clopidogrel bắt đầu được y giới quan tâm kể từ năm 2008 với việc công bố kết quả của nghiên cứu OCLA (Omeprazole CLopidogrel Aspirin). 21 Trong nghiên cứu này, 124 bệnh nhân đã được đặt stent động mạch vành và đang dùng phối hợp aspirin + clopidogrel được phân ngẫu nhiên cho dùng omeprazole 20 mg/ngày hoặc placebo trong 7 ngày. Sau 7 ngày mức độ ức chế tiểu cầu của bệnh nhân được đánh giá bằng phương pháp VASP (vasodilator-stimulated phosphoprotein) là một phương pháp đo mức đối kháng thụ thể P2Y12 trong mẫu máu toàn phần. Kết quả OCLA cho thấy mức độ ức chế tiểu cầu của nhóm dùng omeprazole thấp hơn có ý nghĩa so với nhóm dùng placebo. Sự khác biệt này được giải thích là do omeprazole ức chế enzym CYP2C19 ở gan gây cản trở sự chuyển clopidogrel thành dạng có hoạt tính.21 Tiếp theo OCLA có 2 nghiên cứu đánh giá ảnh hưởng của thuốc ức chế bơm proton trên mức độ ức chế tiểu cầu bởi clopidogrel. Nghiên cứu của Sibbing và cộng sự cho thấy omeprazole giảm hiệu quả ức chế tiểu cầu của clopidogrel nhưng esomeprazole và pantoprazole không có tác dụng này.22 Nghiên cứu của Siller-Matula và cộng sự cũng cho kết quả tương tự.23 Theo giải thích của 2 nhóm tác giả này, khác với omeprazole, esomeprazole và pantoprazole không ức chế enzym CYP2C19 nên không giảm hiệu lực của clopidogrel.
Các nghiên cứu về tương tác giữa thuốc ức chế bơm proton với clopidogrel dùng tiêu chí đánh giá là biến cố lâm sàng cho những kết quả mâu thuẫn. Trong khi nghiên cứu của Ho, của Juurlink và nghiên cứu Clopidogrel Medco Outcomes gợi ý tương tác giữa thuốc ức chế bơm proton với clopidogrel có thể làm tăng nguy cơ biến cố tim mạch nặng, nghiên cứu của Rassen và gần đây là nghiên cứu của Douglas cho thấy phối hợp thuốc ức chế bơm proton với clopidogrel không tăng nguy cơ này.24-28 Cho đến nay chỉ có một thử nghiệm lâm sàng phân nhóm ngẫu nhiên duy nhất đánh giá ảnh hưởng của tương tác thuốc ức chế bơm proton-clopidogrel trên các biến cố lâm sàng là COGENT (Clopidogrel and the Optimization of Gastrointestinal Events Trial).29 Đối tượng được chọn vào COGENT là những người có chỉ định dùng liệu pháp chống tiểu cầu kép trong ít nhất 12 tháng (sau hội chứng mạch vành cấp hoặc đặt stent động mạch vành). Bệnh nhân được phân ngẫu nhiên cho dùng một viên thuốc phối hợp (chứa 75 mg clopidogrel và 20 mg omeprazole) mỗi ngày hoặc clopidogrel 75 mg/ngày. Tất cả bệnh nhân đều được cho dùng aspirin 75-325 mg/ngày. Kết quả COGENT cho thấy omeprazole giảm có ý nghĩa nguy cơ biến cố dạ dày tá tràng (xuất huyết rõ hoặc ẩn, loét hoặc xướt có triệu chứng, tắc nghẽn hoặc thủng) và không tăng nguy cơ biến cố tim mạch nặng (chết do nguyên nhân tim mạch, nhồi máu cơ tim không chết, tái tưới máu mạch vành hoặc đột quị dạng thiếu máu cục bộ).29 Kết quả này phần nào xua tan mối lo ngại về tương tác bất lợi giữa thuốc ức chế bơm proton với clopidogrel, tuy nhiên chứng cứ từ COGENT không thực sự mạnh vì nghiên cứu này đã phải dừng trước thời hạn dự kiến do mất nguồn tài trợ từ Cogentus Pharmaceuticals là công ty sản xuất viên thuốc phối hợp (nghiên cứu chỉ tuyển được 3873 bệnh nhân so với số dự kiến ban đầu là khoảng 5000 người).
Hướng dẫn cập nhật 2011 của Trường Môn Tim mạch và Hiệp hội Tim Hoa Kỳ về điều trị bệnh nhân đau thắt ngực không ổn định/NMCT không ST chênh lên có đề cập đến tương tác bất lợi giữa các thuốc ức chế bơm proton có tác dụng ức chế enzym CYP2C19 (như omeprazole, lansoprazole, rabeprazole) với clopidogrel nhưng không đưa ra một khuyến cáo chính thức nào về vấn đề này mà cho rằng cần có thêm dữ liệu từ các thử nghiệm lâm sàng phân nhóm ngẫu nhiên.6
KẾT LUẬN
Liệu pháp chống tiểu cầu có lợi ích không thể phủ nhận trong điều trị bệnh tim mạch, tuy nhiên cái giá phải trả là sự gia tăng nguy cơ tổn thương dạ dày tá tràng. Trong trường hợp có nguy cơ cao bị tổn thương dạ dày tá tràng liên quan với liệu pháp chống tiểu cầu, phòng ngừa bằng thuốc ức chế bơm proton là cần thiết. Trong khi chờ đợi có thêm thông tin đáng tin cậy hơn về tương tác thuốc ức chế bơm proton-clopidogrel, tránh dùng các thuốc có tác dụng ức chế CYP2C19 ở người đang dùng clopidogrel là một tiếp cận thận trọng và hợp lý.
TÀI LIỆU THAM KHẢO
1) ISIS-2 Collaborative Group. Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among 17.187 cases of suspected acute myocardial infarction: ISIS-2. Lancet 1988;2:349-360.
2) Angiolillo DJ, Guzman LA, Bass TA. Current antiplatelet therapies: Benefits and limitations. Am Heart J 2008;156:S3-S9.
3) The Clopidogrel in Unstable Angina to Prevent Recurrent Events (CURE) Trial Investigators. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med 2001;345:494-502.
4) Sabatine MS, Cannon CP, Gibson CM, et al, for the CLARITY-TIMI 28 Investigators. Addition of clopidogrel to aspirin and fibrinolytic therapy for myocardial infarction with ST elevation. N Engl J Med 2005;352:1179-1189.
5) COMMIT (Clopidogrel and Metoprolol in Myocardial Infarction Trial) Collaborative Group. Addition of clopidogrel to aspirin in 45.852 patients with acute myocardial infarction: randomised placebo-controlled trial. Lancet 2005;366:1607-1621.
6) 2011 ACCF/AHA Focused update of the guidelines for the management of patients with unstable angina/non-ST-elevation myocardial infarction (Updating the 2007 guideline). J Am Coll Cardiol 2011;57:1920-1959.
7) 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction. J Am Coll Cardiol 2013;61:e78-e140.
8) Yeomans ND, Lanas AI, Talley NJ, et al. Prevalence and incidence of gastroduodenal ulcers during treatment with vascular protective doses of aspirin. Aliment Pharmacol Ther 2005;22:795-801.
9) Serebruany VL, Steinhubl SR, Berger PB, et al. Analysis of risk of bleeding complications after different doses of aspirin in 192.036 patients enrolled in 31 randomized controlled trials. Am J Cardiol 2005;95:1218-1222.
10) Younossi ZM, Strum WB, Schatz RA, et al. Effect of combined anticoagulation and low-dose aspirin treatment on upper gastrointestinal bleeding. Dig Dis Sci 1997;42:79-82.
11) Garcia-Rodriguez LA, Lin KJ, Hernandez-Diaz S, Johansson S. Risk of upper gastrointestinal bleeding with low-dose acetylsalicylic acid alone and in combination with clopidogrel and other medications. Circulation 2011;123:1108-1115.
12) Kelly JP, Kaufman DW, Jurgelon JM, et al. Risk of aspirin-associated major upper gastrointestinal bleeding with enteric-coated or buffered product. Lancet 1996;348:1413-1416.
13) ACCF/ACG/AHA 2008 Expert Consensus Document on reducing the gastrointestinal risks of antiplatelet therapy and NSAID use: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents. Circulation 2008;118:1894-1909.
14) Ma L, Elliott SN, Cirino G, et al. Platelets modulate gastric ulcer healing : role of endostatin and vascular endothelial growth factor release. Proc Natl Acad Sci USA 2001;98:6470-6475.
15) ACCF/ACG/AHA 2010 Expert Consensus Document on the concomitant use of proton pump inhibitors and thienopyridines: A focused update of the ACCF/ACG/AHA 2008 Expert Consensus Document on reducing the gastrointestinal risks of antiplatelet therapy and NSAID use. Circulation 2010;122:2619-2633.
16) Taha AS, McCloskey C, Prasad R, Bezlyak V. Famotidine for the prevention of peptic ulcers and oesophagitis in patients taking low-dose aspirin (FAMOUS): a phase III, randomised, double-blind, placebo-controlled trial. Lancet 2009;374:119-125.
17) Lanas A, Garcia-Rodriguez LA, Arroyo MT, et al. Effect of antisecretory drugs and nitrates on the risk of ulcer bleeding associated with nonsteroidal anti-inflammatory drugs, antiplatelet agents, and anticoagulants. Am J Gastroenterol 2007;102:507-515.
18) Ng FH, Wong SY, Lam KF, et al. Famotidine is inferior to pantoprazole in preventing recurrence of aspirin-related peptic ulcers or erosions. Gastroenterol 2010;138:82-88.
19) Miner P, Katz PO, Chen Y, Sostek M. Gastric acid control with esomeprazole, lansoprazole, omeprazole, pantoprazole, and rabeprazole: a five-way crossover study. Am J Gastroenterol 2003;98:2616-2620.
20) Scheiman JM, Devereaux PJ, Herlitz J, et al. Prevention of peptic ulcers with esomeprazole in patients at risk of ulcer development treated with low-dose acetyl-salicylic acid: a randomised, controlled trial (OBERON). Heart 2011;97:797-802.
21) Gilard M, Arnaud B, Cornily JC, et al. Influence of omeprazole on the antiplatelet action of clopidogrel associated with aspirin. The randomized, double-blind OCLA (Omeprazole CLopidogrel Aspirin) study. J Am Coll Cardiol 2008;51:256-260.
22) Sibbing D, Morath T, Stegherr J, et al. Impact of proton pump inhibitors on the antiplatelet effects of clopidogrel. Thromb Haemost 2009;101:714-719.
23) Siller-Matula JM, Spiel AO, Lang IM, et al. Effects of pantoprazole and esomeprazole on platelet inhibition by clopidogrel. Am Heart J 2009;157:148.e1-148.e5.
24) Ho PM, Maddox TM, Wang L, et al. Risk of adverse outcomes associated with concomitant use of clopidogrel and proton pump inhibitors following acute coronary syndrome. JAMA 2009;301:937-944.
25) Juurlink DN, Gomes T, Ko DT, et al. A population-based study of the drug interaction between proton pump inhibitors and clopidogrel. CMAJ 2009;180:713-718.
26) Wood S. Possible “class effect” for proton-pump inhibitors on top of clopidogrel therapy. www.medscape.com/viewarticle/702485.
27) Rassen JA, Choudhry NK, Avorn J, Schneeweiss S. Cardiovascular outcomes and mortality in patients using clopidogrel with proton pump inhibitors after percutaneous coronary intervention or acute coronary syndrome. Circulation 2009;120:2322-2329.
28) Douglas IJ, Evans SJW, Hingorani AD, et al. Clopidogrel and interaction with proton pump inhibitors: comparison between cohort and within person study designs. BMJ 2012;345:e4388.
29) Bhatt DL, Cryer BL, Contant CF, et al, for the COGENT Investigators. Clopidogrel with or without omeprazole in coronary artery disease. N Engl J Med 2010;363:1909-1917.








