Catheterization Laboratory Considerations During the Coronavirus (COVID-19) Pandemic
BS. NGUYỄN THANH HIỀN
BS. TRẦN THÚY ANH TRANG
Bệnh viện Nhân dân 115
Covid–19 đã ảnh hưởng rất lớn đến hệ thống y tế của nhiều quốc gia nơi đại dịch bùng phát, với những tác động chuyên biệt của bệnh trên thực hành lâm sàng trong cath lab. Theo những báo cáo đầu tiên từ Vũ Hán, Trung Quốc, các chuyên gia cho thấy những bệnh nhân có tiền căn bệnh tim mạch có thể là nhóm có nguy cơ đặc biệt cao tiến triển đến tử vong. Đáng chú ý là trong một nghiên cứu đoàn hệ trên 191 bệnh nhân Covid được báo cáo bởi Zhou và các cộng sự, thì trong 54 ca tử vong, 15 ca có bệnh mạch vành thì có 13 ca đã tử vong (OR 21.4; 95% CI 4.6 so với 98.8), và những bệnh nhân có tăng huyết áp hay đái tháo đường có khả năng tử vong cao gấp 3 lần bệnh nhân không có những bệnh lý này.
Tổn thương tim, định nghĩa là khi có tăng Hs-Troponin, đã được báo cáo gặp ở BN Covit-19 và làm tăng nguy cơ tử vong. Có nhiều cơ chế dẫn đến tổn thương tim và hội chứng vành cấp: viêm cơ tim do Covit, hội chứng vành cấp type 1 với bong mảng xơ vữa (kích thích viêm toàn thân và tăng đông như hoạt hóa nội mạch, oxy hóa lipoprotein trọng lượng thấp, hoạt hóa tiểu cầu, bộc lộ các yếu tố mô) hay hội chứng vành cấp type 2 (chủ yếu do mất cân bằng cung cầu). tất cả những nguyên này đòi hỏi chẩn đoán đặc biệt và điều trị thích hợp.
Như vậy đại dịch này ảnh hưởng tới chúng ta như thế nào? Chúng ta có thể thay đổi thế nào về thực hành lâm sàng cho các bệnh nhân tim mạch bình thường, những bệnh nhân tim mạch nếu nghi ngờ nhiễm Covid-19 thì thế nào, hay nếu họ nhiễm Covid nhưng không có hoặc có biểu hiện triệu chứng thì sẽ làm cách nào?. Những thay đổi này mang tính không ổn định vì chúng ta không có đủ dữ liệu về Covid-19 và diễn biến dịch rất phức tạp. Một lý do khác là tình hình từng địa phương có thể thay đổi đáng kể và khác nhau.
Khi đã hiểu rõ hơn về Covid-19, các Hội tim mạch học đã phát hành những tài liệu tư vấn về các bước cần thực hiện trong cath lab để đảm bảo sự an toàn tối ưu cho bệnh nhân và các nhân viên y tế.
Ngày 17 tháng 3, ACC và SCAI đã xuất bản một báo cáo trên Tạp chí của Trường môn Tim mạch Hoa kỳ với những khuyến cáo đầu tiên nhấn mạnh rằng việc trì hoãn các can thiệp chương trình là lựa chọn sáng suốt trong đại dịch Covid-19.
Ngày 25 tháng 3, một nhóm chuyên gia cố vấn trong Hiệp hội cố vấn khẩn cấp của SCAI đã phát hành một bản cập nhật trên Tạp chí Thông tim và can thiệp tim mạch với nhiều khuyến cáo chuyên biệt hơn.
Hiện nay khi đã trải qua một thời gian bùng phát đại dịch, chúng ta đã có nhiều thông tin hơn về chuyện gì đang diễn ra. Chúng ta đã nghiên cứu những ảnh hưởng của Covit-19 trên bệnh nhân có bệnh lý tim mạch và có một số kinh nghiệm ở một số nơi.
Tại Việt nam, dù dịch đã trải qua hơn 4 tháng, với sự nỗ lực của chính phủ và toàn hệ thống xã hội, chúng ta chưa phải đối mặt với những tình hình dịch bệnh như các nước (và chúng tôi hy vọng chúng ta không phải đối mặt như vậy), nhưng chúng tôi cũng vẫn muốn giới thiệu bài báo này với mục đích để bàn luận những vấn đề người làm can thiệp phải đối mặt trong suốt thời gian xảy ra đại dịch.
Lời khuyên cho thực hiện cath lab trong thời đại dịch Covid-19 là:

- Bệnh nhân can thiệp chương trình:
Nhiều viện ở Mỹ đã trì hoãn các can thiệp chương trình để cố gắng bảo tồn các nguồn lực và tránh sự phơi nhiễm cho bệnh nhân khi phải nằm viện nơi mà tỷ lệ Covid-19 đang gia tăng. Trong bất kỳ tình huống nào, để bảo tồn số giường bệnh trống thì việc tránh thực hiện các thủ thuật chương trình ở bệnh nhân có nhiều bệnh kết hợp cũng như bệnh nhân có khả năng phải nằm viện từ hơn hơn 2 ngày (hay dự đoán cần phải nằm ICU) là việc làm hợp lý. Ngoài ra, định nghĩa của thủ thuật chương trình thật sự cần có sự đánh giá trên lâm sàng, bởi vì ở một số trường hợp, sự trì hoãn làm thủ thuật có thể gây hại cho bệnh nhân. Ví dụ như các thủ thuật có thể trì hoãn như sau: PCI cho bệnh tim thiếu máu cục bộ ổn định, can thiệp nội mạch vùng chậu đùi ở bệnh nhân đau cách hồi, hay đóng PFO. Quyết định trì hoãn cho từng trường hợp phải được xem xét kỹ cho từng cá thể, cân nhắc giữa nguy cơ phơi nhiễm Covid-19 và nguy cơ khi phải trì hoãn một thủ thuật chẩn đoán hay điều trị.Việc trì hoãn này giảm thiểu tối đa nguy cơ lây lan Covid-19 cho các bệnh nhân và nhân viên y tế, và giúp tăng tối đa số giường bệnh trống nhằm đáp ứng cho số bệnh nhân nhiễm Covid-19 cần nhập viện sẽ tăng vọt theo dự đoán
- Covid-19 và STEMI:
Tất cả những bệnh nhân STEMI bao gồm cả bệnh nhân chuyển viện nên được đánh giá lâm sàng và tầm soát Covid-19 trước tiên tại khoa cấp cứu.
Điều trị bảo tồn không được chọn ở bệnh nhân STEMI, vì vậy cần phải cân nhắc kỹ càng giữa sự lây nhiễm cho nhân viên y tế và lợi ích của bệnh nhân. Một số tài liệu ghi nhận rằng ở Trung Quốc, những bệnh nhân STEMI ổn định và dương tính với Covid-19 có thể xem xét dùng tiêu sợi huyết thay vì PCI tiên phát. Tương tự, Bệnh nhân bị STEMI và viêm phổi nặng và những bệnh nhân STEMI nguy cơ thấp, nên được điều trị bảo tồn hay dùng tiêu sợi huyết.
Những BN STEMI nguy cơ cao hoặc có biến chứng, vẫn tiếp tục chọn lựa PCI tiên phát, tuy nhiên, chúng tacũng thấy rằng chọn lựa này có thể thay đổi dựa trên tỷ lệ và nguy cơ lây nhiễm Covid-19, bởi vì cả hai đều đang gia tăng theo thời gian. Chúng ta nên tạo cơ hội để bàn luận liệu có thể dùng tiêu sợi huyết hay những phương pháp điều trị khác trên nhóm bệnh nhân này hay không, dựa trên tỷ lệ bệnh và tần suất có nguy cơ lây nhiễm Covid-19 nhưng lại không được tầm soát đúng. Số liệu tại Mỹ cho thấy đã giảm PPCI tiên phát 38% sau khi dịch phát triển (hình 1).
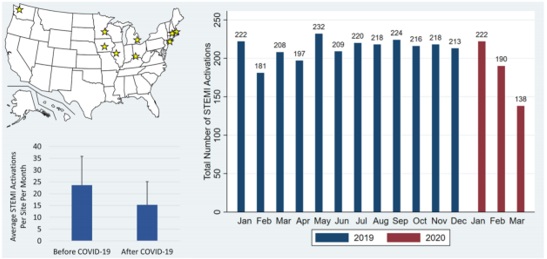
Hình 1. STEMI activations during COVID-19 Pandemic
(A) Đỉnh bên T: bản đồ nước Mĩ thể hiện 9 trung tâm can thiệp STEMI nhiều (high-volume ) trong NC này (sao màu vàng). (B) dưới bên trái: cột biểu hiện số ca trung bình PPCI/STEMI tại một trung tâm/1 tháng trước và sau đại dịch COVID. (C) hình bên phải: cột thể hiện toàn bộ số lượng PPCI/STEMI theo từng tháng (màu xanh: 2019 màu đỏ: 2020)
Nếu thực hiện PCI tiên phát, tất cả nhân viên y tế đều phải có đồ phòng hộ (PPE) đầy đủ, gồm áo choàng, găng tay, kính hay tấm chắn bảo hộ và mặt nạ N95. Ngoài ra, có thể sử dụng mặt nạ chống khí độc (PAPR), đặc biệt ở bệnh nhân đang nôn ói hay cần CPR và/hoặc đặt nội khí quản. PCI chỉ nên thực hiện ở động mạch thủ phạm, trừ khi sang thương nhánh không thủ phạm được xác định là sang thương không ổn định hay hiện diện nhiều sang thương thủ phạm (multiple culprit lesions are present).
Ngoài ra, chúng ta cũng cần huấn luyện nhân viên phòng cath lab hiểu đầy đủ và biết cách sử sụng đồ bảo hộ vì chúng ta chưa biết cách dùng nó trước đây. Chúng ta cũng thảo luận với bệnh viện về việc có cần phòng áp lực âm hay không. Lựa chọn thay thế là dùng máy lọc không khí cường độ cao (high-efficiency particulate air: HEPA) và dời hết những dụng cụ sử dụng một lần ra ngoài, để tránh cho chúng bị ô nhiễm.
Vì phòng cath lab không được thiết kế để cách ly nhiễm trùng, nên việc vệ sinh phòng phải được thực hiện sau khi can thiệp cho bệnh nhân nghi ngờ hay xác nhận nhiễm Covid-19.
- Covid-19 và NSTEMI:
Không như bệnh nhân STEMI, bệnh nhân NSTEMI có thể xét nghiệm để xác nhận có nhiễm Covid-19 hay không trước khi quyết định làm thủ thuật.
Theo hướng dẫn, tất cả bệnh nhân NSTEMI làm can thiệp nên được xuất viện càng sớm càng tốt, để giường trống cho nhu cầu nhập viện của bệnh nhân khác, đồng thời làm giảm khả năng lây nhiễm Covid-19, và bệnh nhân sẽ được theo dõi tiếp qua điện thoại.
Hướng dẫn cũng khuyên chọn lựa điều trị bảo tồn có thể là thích hợp nhất cho một số bệnh nhân nhất định bị NSTEMI và dương tính với Covid-19, đặc biệt ở bệnh nhân NMCT type 2, với ghi nhận có khoảng 7% tổn thương cơ tim cấpgặp ở bệnh nhân Covid-19, dưới dạng NMCT type 2 hay viêm cơ tim.
Trên lâm sàng, cần cố gắng phân biệt NMCT type 2 và NMCT type 1 để xem xét trì hoãn điều trị can thiệp ở nhóm 1. Ngoài ra, cũng cần biết rằng, bệnh nhân nhiễm Covit-19 có thể chỉ bị tổn thương cơ tim, chứ không phải nhồi máu cơ tim (dù có thể có thay đổi ST và tăng men tim).
Những bệnh nhân NSTEMI không ổn định với điều trị nội có thể được điều trị tương tự như bệnh nhân STEMI.
- Vấn đề liên quan nhân viên y tế:
Các bệnh viện cần áp dụng các biện pháp phòng ngừa để giúp các nhân viên cath lab có thể giữ được sức khỏe cá nhân tốt nhất cũng như bảo vệ bệnh nhân được an toàn nhất. Theo Naidu và các cộng sự, tốt nhất nên giảm thiểu tối đa sự tiếp xúc của các nhân viên ≥ 65 tuổi hay có bệnh lý tim mạch hay hô hấp mãn tính, đái tháo đường hay tăng huyết áp với các bệnh nhân nghi ngờ hay xác nhận nhiễm Covid-19.
Nên xem xét giảm số lượng các ca can thiệp (ví dụ như trì hoãn các can thiệp chương trình) và/hoặc phân bố các kỹ thuật viên/bác sĩ theo ca thành các nhóm cần thiết để thực hiện 1 cuộc can thiệp
Hướng dẫn đề nghị 2 mô hình. Thứ nhất là mô hình phân nhóm: chia nhân sự thành các nhóm, mỗi nhóm gồm 1 bác sĩ chính, 1 bác sĩ chuyên khoa tim mạch, 1 đến 3 điều dưỡng và 1 kỹ thuật viên tim mạch, nếu một trong số họ bị cách ly, cả nhóm sẽ rời khỏi danh sách làm việc cho đến khi kết thúc cách ly. Từ thứ hai đến thứ năm, 2 nhóm sẽ làm trong giờ hành chính và 1 nhóm sẽ trực tại nhà chờ điều động ban đêm. Từ thứ sáu đến Chủ nhật, 1 nhóm khác sẽ chờ điều động tại nhà.
Mô hình còn lại là mô hình bệnh viện/nhà: 1 chuyên gia tim mạch can thiệp ở tại khu cath lab từ thứ hai đến thứ sáu, 1 hay nhiều người tùy nhu cầu sẽ ở tại nhà là nhóm dự bị. Nhóm ở tại chỗ và nhóm dự bị sẽ luân phiên mỗi tuần. Từ thứ sáu đến Chủ nhật, nhóm trực tại nhà chờ điều động vẫn được duy trì như cũ. Điều dưỡng và kỹ thuật viên cũng luân phiên tương tự.
Theo Naidu và cộng sự, việc chấm dứt sự lây nhiễm từ các bác sĩ chính làm thủ thuật đến bệnh nhân và các nhân viên chăm sóc sức khỏe ngoài khu cath lab là không thể, vì vậy các mô hình này không phải để giảm khả năng lây nhiễm của các bác sĩ làm can thiệp đến các khu vực khác, mà để giúp tăng cơ hội cho các đơn vị can thiệp vẫn có thể hoạt động tốt ngay cả khi dịch bệnh đã gia tăng tần suất. Ngoài ra, tất cả mọi người cần phải thực hiện cách ly xã hội nhiều nhất có thể, bằng việc giảm gặp mặt nhau, thay vào đó là các cuộc họp online.
- Những khuyến cáo bổ sung:
Bệnh nhân nghi ngờ hay xác nhận nhiễm Covid-19 nếu cần đặt nội khí quản, nên thưc hiện ở ngoài trước khi chuyển vào phòng cath lab.
Quyết dịnh liên quan đến điều trị khai thông đường thở ở bệnh nhân nghi ngờ hay xác nhận nhiễm Covid-19 cần được kết hợp với chuyên khoa hồi sức tích cực, nhiễm và gây mê.
Để giảm nguy cơ lây nhiễm liên quan đến vận chuyển bệnh nhân, một số thủ thuật nhất định có thể được thực hiện tại đầu giường bệnh nhân thay vì ở cath lab, như đặt catheter ĐMP, chọc dịch màng ngoài tim hay đặt bóng đối xung động mạch chủ.Khuyến cáo mới cũng đề nghị cả đặt máy tạo nhịp tạm thời và đặt ECMO cũng nên đặt ngoài phòng cath lab.
Nếu có thể, thủ thuật can thiệp cho bệnh nhân nghi ngờ hay xác nhận nhiễm Covid-19 nên được thực hiện gần cuối ngày để không làm trì hoãn các ca khác do cần phải vệ sinh sau đó và thủ thuật cho bệnh nhân xác nhận nhiễm Covid-19 nên thực hiện ở 1 phòng cath lab riêng biệt nếu có điều kiện.
Khi làm thủ thuật cho bệnh nhân nghi ngờ hay xác nhận nhiễm Covid-19, bệnh nhân nên mang khẩu trang y tế, và tất cả nhân viên ở cath lab nên mặc PPE. Trong quá trình thực hiện thủ thuật, càng ít người càng tốt.
- Việc áp dụng khuyến cáo:
Mặc dù khuyến cáo của ACC và SCAi là tương đối cụ thể và rõ ràng, nhưng tại Việt nam việc áp dụng các khuyến cáo này vẫn còn khó khăn và chưa có đồng thuận thống nhất về các biện pháp phòng hộ, cũng như trường hợp nào nào nên trì hoãn, ở trường hợp nào nên thực hiện thủ thuật.
Lời khuyên của chúng tôi là các bệnh viện có phòng cath lab cần có những quy định cụ thể theo hướng dẫn của ACC và SCAI tùy theo điều kiện bệnh viện và tình hình dịch bệnh, theo dõi sát tình hình dịch, cập nhật các khuyến cáo về lĩnh vực này của thế giới. Ở những bệnh nhân nghi nhiễm/nhiễm Covit-19 cần loại trừ STEMI, chúng ta có thể chuyển sang các kỹ thuật như CTA để loại trừ STEMI ở khoa cấp cứu, và cùng lúc khảo sát phổi. Điều này dựa trên thực tế một số nơi có đến 25% STEMI trên bệnh nhân Covid-19 cuối cùng lại không phải là STEMI, mà là viêm cơ tim hay co mạch nhầm với STEMI!!!
Khi cộng đồng y khoa đạt được nhiều kinh nghiệm hơn trong việc đối phó với những vấn đề khác nhau của đại dịch Covid-19, thì việc có thể trao đổi kinh nghiệm và những cách xử lý tốt nhất là rất quan trọng. Vì đại dịch vẫn còn tiếp diễn, chúng ta cần tạo ra những phương pháp để báo cáo và trao đổi, sau đó nhanh chóng phổ cập những thông tin này cho các nơi để chăm sóc bệnh nhân và để bảo vệ nhân viên y tế tốt hơn.
Kết luận:
Đại dịch Covid-19 sẽ tác động mạnh đến nhiều bệnh nhân tim mạch chúng ta đang điều trị. Nhân viên y tế phải có sự chuẩn bị cấp thiết trong việc cung cấp chế độ điều trị tốt nhất với những vật dụng cung cấp sẽ sớm bị giới hạn, trong khi vẫn phải giữ cho các nhân viên an toàn nhất có thể. Các nhân tố quan trọng hiện tại gồm: sắp xếp lại tất cả những ca can thiệp không khẩn cấp và chương trình, chọn lựa bệnh nhân cần can thiệp khẩn hay cấp cứu một cách cẩn thận với sự cân nhắc giữa nguy cơ và lợi ích trong thời gian khả năng lây nhiễm Covid cao như hiện tại, thao tác mặc và cởi PPE phải hết sức tỉ mỉ cùng với lau dọn khu vực thực hiện can thiệp, thực hiện các thủ thuật tại giường khi có điều kiện, và giảm nhân lực phòng cath lab để hạn chế lây nhiễm và giúp bảo tồn lực lượng nhân viên.
Trong suốt thời gian xảy ra đại dịch, những bệnh nhân sau đây nên được xem xét trì hoãn những thủ thuật trong phòng cath lab để chẩn đoán hay can thiệp khẩn cấp:
- a) Bệnh nhân STEMIbị viêm phổi nặng nên điều trị bảo tồn, có thể dùng tiêu sợi huyết.
- b) Bệnh nhân NSTEMI nguy cơ thấp đang ổn định với điều trị nội (như không có đau ngực kháng trị, không có bất thường huyết động hay không ổn định điện học của tim)
- c) Nhồi máu cơ tim type II hay tổn thương tim với tăng men tim do nhiễm trùng huyết hay ARDS.
- d) Viêm cơ tim có tăng men tim và không có shock tim.
- e) Những thủ thuật chẩn đoán hay can thiệp chương trình các bệnh lý cấu trúc tim và mạch máu ở những bệnh nhân có triệu chứng ổn định, không đe dọa tính mạng.
Tài liệu tham khảo:
- M và cộng sự. Catheter Cardiovasc Interv. 2020: doi: 10. 1002/ccd. 28887
- FGP và cộng sự. J Am Coll Cardiol. 2020: doi: 10. 1016/j,jacc.2020.03.021
- SS: Cath lab concerns prompted by COVID-19. https://www.healio.com/cardiac-vascular-intervention/percutaneous-coronary-intervention/news/online/%7Bd79aa1e8-5014-4279-a3ee-4306f4ff0e71%
- S et al: Reduction in ST-Segment Elevation Cardiac Catheterization Laboratory Activations in the United States during COVID-19 Pandemic. Journal of the American College of Cardiology. April 2020. DOI:10.1016/j.jacc.2020.04.011
- S et al: ST-Segment Elevation in Patients with Covid-19 — A Case Series. NEJM. April 17, 2020. DOI: 10.1056/NEJMc2009020
- E et al: Management of Acute Myocardial Infarction During the COVID-19 Pandemic. Journal of the American College of Cardiology (2020), doi: https://doi.org/10.1016/j.jacc.2020.04.039.
- Py ET AL: Spontaneous Coronary Artery Dissection in a Patient with COVID-19. JACC: Cardiovascular Interventions. 3/2020. https://doi.org/10.1016/j.jcin.2020.04.006
- PB et al: Triage Considerations for Patients Referred for Structural Heart Disease Intervention During the Coronavirus Disease 2019 (COVID-19) Pandemic: An ACC /SCAI Consensus Statement. JACC: Cardiovascular Interventions (2020), doi: https:// doi.org/10.1016/j.jcin.2020.04.001.








