BS. NGUYỄN THANH HIỀN
BS. NGUYỄN PHẠM CAO MINH
BS. DƯƠNG HIỆP HỒ
- MỞ ĐẦU:
Hội chứng mạch vành cấp (ACS) biểu hiện dưới hai thề lâm sàng: ACS với ST chênh lên và ACS với ST không chênh lên. Với bệnh nhân (BN) nhồi máu cơ tim ST chênh lên (STEMI), thời gian tái tưới máu là điều trị quan trọng, trong khi đối với nhồi máu cơ tim (NMCT) ST không chênh lên, thời gian tái tưới máu phụ thuộc vào nguy cơ của BN. Nhưng trong 1 số trường hợp STEMI BN tự hết triệu chứng và ST hết chênh lên trước khi tái tưới máu. Thể lâm sàng này gọi là NMCT STchênh lên thoáng qua (TSTEMI) với ST chênh lên trở lại bình thường trước khi can thiệp. Trong các nghiên cứu quan sát, tỉ lệ TSTEMI gặp khoảng 15-27% ở BN ban đầu chẩn đoán STEMI và khoảng 3-22% BN nhập viện vì NMCT không ST chênh lên (NSTEMI). Đây là thể lâm sàng chưa được đề cập nhiều trong guideline và chiến lược điều trị nào là hợp lý cho nhóm BN này. Chúng ta cũng nên hiểu rằng nghiên cứu BN ACS có ST chênh lên thoáng qua tồn tại một số khó khăn nhất định. Đầu tiên, ST chênh lên thoáng qua không là định nghĩa phân loại bệnh mà chỉ là một dấu hiệu lâm sàng còn có thể gây ra bởi những nguyên nhân không phải huyết khối mạch vành như: co thắt mạch vành hoặc hội chứng rối loạn chức năng mỏm thất trái thoáng qua (Takotsubo), và một số bệnh lý đặc biệt khác yêu cầu phương pháp điều trị riêng biệt. Kế đến, diễn tiến động học của ACS thường biến động, với tình trạng thiếu máu cơ tim do nhiều cơn hình thành huyết khối, ly giải huyết khối, co thắt ngắt quãng và thuyên tắc do nút tiểu cầu, lặp đi lặp lại. Ví dụ như một số trường hợp BN chỉ có tổn thương cơ tim ở dưới thượng mạc kéo dài, do các mạch vành ở đoạn xa tự ly giải huyết khối và tái tưới máu. Vì vậy, tùy thuộc vào thời điểm ghi ECG, biểu hiện trên ECG có thể là ACS ST chênh lên (đo ECG sớm), ACS ST chênh lên thoáng qua (đo ECG trước can thiệp) hay ACS ST không chênh lên (đo ECG muộn). Ở BN TSTEMI, chúng ta sẽ điều trị theo hướng STEMI hay NSTEMI? Hiện nay điều này rất khác nhau giữa các bác sĩ và các bệnh viện (1-4). Chính vì vậy, chúng tôi viết bài này nhằm cập nhật những quan niệm hiện nay về vấn đề này.
- CƠ CHẾ ST CHÊNH LÊN THOÁNG QUA:
Chúng ta biết rằng ST chênh lên thoáng qua không chỉ do nguyên nhân huyết khối mạch vành mà còn có thể do nhiều nguyên nhân khác như co thắt mạch vành (đau ngực biến thái), hội chứng TAKO_TSUBO và các nguyên nhân không do tim khác như xuất huyết não, bóc tách động mạch chủ, tràn khí màng phổi nặng, do nhiễm độc thuốc thần kinh… (5-6).
Trong TSTEMI, bình thường hóa ST là do các cơ chế sau:
- Tự tái tưới máu (cơ chế chính)
- Do co mạch
- Do bất thường điện học của vùng nhồi máu, đây là cơ chế mới được quan tâm gần đây dù điều này được đề cập trước đây đã lâu:
Trong vùng thiếu máu cục bộ cấp, Kali giải phóng vào khoang ngoài tế bào và làm điện thế màng lúc nghỉ trở nên ít âm tính hơn. Do đó, ở thì tâm trương, dòng tổn thương trong tế bào đi từ vùng bị khử cực tới vùng bình thường và gây ra TQ chênh xuống ở vùng thiếu máu. Trên bề mặt, điều này gây nên ST chênh lên trên ECG. Hai cơ chế gây bình thường hóa ST trong khi tắc mạch vành vẫn tiếp tục là:
- Nồng độ kali ngoài tế bào tích tụ ở vùng tiếp giáp vùng thiếu máu là ít hơn vùng trung tâm thiếu máu cục bộ. Nó thậm chí còn biểu hiện giảm tạm thời vì kali mất từ vùng giới hạn rộng khoang ngoài tế bào vào trong vùng bình thường. Điều này làm bình thường hóa chênh xuống TQ (ST chênh lên, hình 1). Vùng thiếu máu nhỏ chứa một vùng “tranh tối tranh sáng” tương đối lớn, đặc trưng bằng ST chênh lên thoáng qua.
- Dòng tổn thương phụ thuộc vào chỗ nối điện giữa các tế bào cơ tim qua điểm nối trống. Những điểm nối trống này sẽ đóng lại sau 30- 40 phút thiếu máu cục bộ, sau đó dòng tổn thương sẽ yếu dần đi và thay đổi điện thế trở lại bình thường (liền sẹo). Hiện tượng này được ENGDMANN mô tả đầu tiên vào năm 1877 và có thề mất vài phút tới vài giờ sau bắt đầu tổn thương (hình 1)
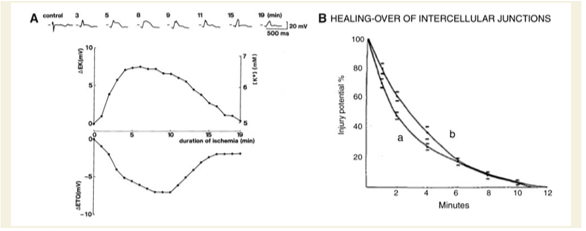
Hình 1. (A) Tăng nồng độ Kali ngoại bào thoáng qua, và đáp ứng giảm điện thế TQ thoáng qua. (B) Giảm chênh điện thế vùng tổn thương theo thời gian (5).
Như vậy, quan điểm mức độ ST chênh lên kèm triệu chứng là yếu tố dự đoán của dòng TIMI là không được ủng hộ ở mọi BN ST chênh lên thoáng qua. Những BN không còn ST chênh lên ghi nhận được nhiều trường hợp dòng chảy TIMI bình thường, kích thước vùng nhồi máu nhỏ hơn, vùng cơ tim sống còn lớn hơn, chức năng thất trái tốt hơn và có tỉ lệ gộp biến cố tử vong cũng như tái nhập viện vì suy tim thấp hơn nhóm BN còn ST chênh lên tồn lưu. Vì vậy, hình ảnh ST phục hồi hoàn toàn trước PCI thường được chú ý và nên được xem như một yếu tố tiên lượng nguy cơ thấp. Tuy nhiên, dòng chảy TIMI 0-1 vẫn có thể gặp tới 23% BN TSTEMI, vì thế không nên để dấu hiệu này làm ảnh hưởng đến quyết định chụp mạch vành và can thiệp (4. 5).
Sự khác biệt về nguyên nhân gây bệnh của TSTEMI và STEMI vẫn chưa rõ ràng. Yếu tố hút thuốc lá được cho là nguyên nhân quan trọng gây ra TSTEMI, vì thuốc lá là yếu tố nguy cơ cao dẫn đến co thắt mạch vành. Sự tăng hoạt co cơ trơn mạch vành có thể gây ra các cơn co thắt thoáng qua và làm ST chênh lên. Co thắt kéo dài có thể kích hoạt tắc nghẽn do huyết khối ở mạch vành, cũng như huyết khối hình thành từ việc vỡ mảng xơ vữa cũng có thể gây co thắt mạch vành bởi sự tăng tiết các chất hoạt mạch từ tiểu cầu. Ngoài ra, xói mòn mảng xơ vữa và thuyên tắc tạm thời cũng có thể là nguyên nhân nền gây ra TSTEMI (6,7).
- ĐẶC ĐIỂM LÂM SÀNG CỦA BỆNH NHÂN TSTEMI:
Mersi và Cs mô tả 63 BN TSTEMI / 1244 BN NMCT cho thấy: BN với TSTEMI nhập viện tại khoa cấp cứu 1.7 ± 1.3 giờ (trung vị 1.3 giờ) sau khi khởi phát triệu chứng. Tất cả BN có biểu hiện đau thắt ngực điển hình, trong đó có hai BN xuất hiện loạn nhịp đe dọa tính mạng trước nhập viện. Thời gian từ khi xuất hiện triệu chứng đau ngực đến lúc hình ảnh ST chênh lên được ghi nhận trên điện tâm đồ (ECG) là 1.5±1.4 giờ, dấu hiệu này biến mất trong khoảng 1.2±0.8 giờ sau đó (hình 2). So với bệnh nhân STEMI, bệnh nhân TSTEMI thường ở người trẻ hơn (tuổi trung bình là 56,5), hút thuốc lá nhiều (78%), ít có THA (52, 4%) và ít bị đái tháo đường hơn (26. 2%). Mức độ tổn thương mạch vành ở BN TSTEMI cũng tương tự BN STEMI nhưng ít bị tổn thương LAD hơn, và ít nặng hơn so với NSTEMI. BN TSTEMI có tổn thương cơ tim ít hơn (nồng độ troponin tăng ít hơn) và chức năng tim tốt hơn. Tỉ lệ tử vong ở BN TSTEMI thấp hơn cả ngắn hạn trong bệnh viện và theo dõi dài hạn (8).
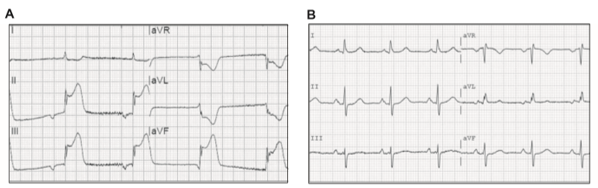
Hình 2. Hình ảnh ST chênh lên và biến mất trên điện tâm đồ
Theo nghiên cứu của Blondheim. DS và cs trên 1847 BN NMCT cấp từ nghiên cứu sổ bộ trong thời gian 2009- 2014, gồm 1847 BN, trong đó 1073 BN là STEMI (58%) và 649 BN NSTEMI (35%), 126 BN biểu hiện TSTEMI (6,9%). Đặc điểm lâm sàng, tiên lượng, điều trị nêu ở bảng 1, 2, 3 và hình 3 (9). Chính vì vậy, một số tác giả đề nghị coi TSTEMI là một thể lâm sàng mới của ACS nguy cơ cao (10).
Bảng 1: Đặc điểm lâm sàng ban đầu, yếu tố nguy cơ và các chỉ số cận lâm sàng nền của các bệnh nhân theophân nhóm. Dữ liệu được thể hiện dưới dạng giá trị trung bình + độ lệch chuẩn, dạng trung vị hoặc dạng tỉ lệ phần trăm (9).
| Biến số | Phân nhóm | P chung | P khi so sánh theo cặp | ||||
| TSTEMI (N=126) | NSTEMI (N=649) | STEMI
(N=1073) |
TSTE MI vs.
NSTEMI |
TSTEMI vs.
STEMI |
NSTEMI vs.
STEMI |
||
| Tuổi (năm) | 56.5±9.7
(55) |
63.7±12.4
(63) |
59.8±12.6
(59) |
<.0001 | <0.0001 | <0.02 | <0.0001 |
| Nữ | 15
(11.9%) |
148
(22.8%) |
193
(18.0%) |
<0.005 | <0.01 | NS | <0.01 |
| Cân nặng(Kg) | 81.2±13.5
(80) |
81.8±15.4
(80) |
81.5±15.2
(80) |
NS | NS | NS | NS |
| Nhịp tim (bpm) | 75.2±15.1
(76) |
84.1±23.1
(80) |
81.3±22.8
(80) |
<0.002 | <0.001 | <0.02 | NS |
| HA tâm thu (mmHg) | 141±30
(138) |
149±29
(147) |
138±31
(138) |
<0.0001 | <0.005 | NS | <0.0001 |
| HA tâm trương (mmHg) | 84±20
(81) |
88±18
(88)
|
86±19
(85) |
<0.02 | NS | NS | <0.02 |
| Cao huyết áp | 66
(52.4%) |
481
(74.2%) |
630
(58.8%) |
<0.0001 | <0.0001 | NS | <0.0001 |
| Đái tháo đường | 33
(26.2%) |
309
(47.6%) |
396
(36.9%) |
<0.0001 | <0.0001 | <0.02 | <0.0001 |
| Hút thuốc lá | 98
(77.8%) |
348
(53.9%) |
661
(62.0%) |
<0.0001 | <0.0001 | <0.0005 | <0.001 |
| Mỡ máu cao | 80 (64%) | 500
(77.2%) |
673
(62.9%) |
<0.0001 | <0.005 | NS | <0.0001 |
| Yếu tố nguy cơ (trên mỗi BN) | 2.2±1
(2.0) |
2.5±1 (3) | 2.2±1.1
(2) |
<0.0001 | <0.001 | NS | <0.0001 |
| Suy thận | 3 (2.4%) | 107
(16.5%) |
108
(10.1%) |
<0.0001 | <0.0001 | <0.005 | <0.0001 |
| Bạch cầu (x1000/μl) | 10.3±3.1
(9.8) |
10.1±5.2
(9.3) |
12±4.6
(11.3) |
<0.0001 | NS | <0.0001 | <0.0001 |
| Tiểu cầu(x1000/μl) | 247±64
(245) |
231±74
(224) |
242±76
(234) |
<0.001 | <0.005 | NS | <0.002 |
| Creatinine
(mg/100 ml) |
0.9±0.2
(0.9) |
1.1±0.8
(1.0) |
1.1±0.7
(1.0) |
<0.005 | <0.002 | NS | <0.02 |
| Glucose
(mg/100 ml) |
151±72
(124) |
176±95
(142) |
182±104
(145) |
<0.0001 | <0.01 | <0.0001 | NS |
| Total Cholesterol (mg/100 ml) | 184±39
(181) |
168±44
(163) |
173±42
(169) |
<0.001 | <0.0001 | <0.005 | NS |
| Triglycerides (mg/ml) | 160±134
(132) |
160±110
(132) |
134±922
(113) |
<0.0001 | NS | NS | <0.0001 |
| HDL (mg/ml) | 40±11.5
(38.5) |
38.9±13.5
(37) |
41.1±12.7
(39) |
<0.001 | NS | NS | <0.0005 |
| LDL (mg/ml) | 118±51
(114) |
98±39
(94) |
107±53
(103) |
<0.0001 | <0.0001 | <0.01 | <0.0001 |
| Creatinine Phospho-kinase,Initial (Units/liter) | 1.7±1.9
(1.2) |
2.8±4.8
(1.5) |
4.0±7.7
(1.6) |
<0.0001 | <0.0005 | <0.0001 | NS |
Bảng 2: Liệu pháp điều trị, giải phẫu mạch vành, ghi nhận trên điện tâm đồ và các yếu tố đánh giá kết cục ở các bệnh nhân theo phân nhóm. Dữ liệu được thể hiện dưới dạng giá trị trung bình + độ lệch chuẩn, dạng trung vị hoặc dạng tỉ lệ phần trăm (9).
|
Biến số |
Phân nhóm |
P chung |
P khi so sánh theo cặp | ||||||
| TSTEMI
(N=126) |
NSTEMI
(N=649) |
STEMI
(N=1073) |
TSTEMI
vs. NSTEMI |
TSTEMI
vs. STEMI |
NSTEMI
vs. STEMI |
||||
| Tiêu huyết khối (STK) | 0
(0%) |
2
(0.3%) |
268
(25%) |
<0.0001 | NS | <0.0001 | <0.0001 | ||
| PCI, tiên phát | 14
(11%) |
14
(2%) |
491
(46%) |
<0.0001 | 0.0001 | <0.0001 | <0.0001 | ||
| PCI, sớm | 104
(83%) |
597
(92%) |
559
(52%) |
<0.0001 | NS | <0.0001 | <0.0001 | ||
| CABG | 14
(11.1%) |
84
(12.9%) |
86
(8.0%) |
<0.005 | NS | NS | <0.001 | ||
| Động mạch vành tổn thương | |||||||||
| Thân chung | 2
(1.6%) |
48
(7.9%) |
47
(4.5%) |
<0.002 | <0.02 | NS | <0.005 | ||
| Nhánh xuống trước trái | 69
(55.2%) |
430 (70.6%) |
785
(75.0%) |
<0.0001 | <0.001 | <0.0001 | NS | ||
| Nhánh mũ trái | 70
(56.0%) |
404
(66.5%) |
496
(47.4%) |
<0.0001 | <0.03 | NS | <0.0001 | ||
| Động mạch vành phải | 78
(62.4%) |
389
(64.2%) |
669
(64.0%) |
NS | NS | NS | NS | ||
| Số nhánh bị hẹp
(1, 2 and 3, %) |
43, 24, 33 | 27, 34, 39 | 37,36, 27 | <0.0001 | <0.002 | NS | <0.0001 | ||
| Bn có bệnh mạch vành | 2.1±0.8 | 1.9±0.8 | 1.9±0.9 | <0.0001 | <0.01 | NS | <0.0001 | ||
| Bn được đặt stent | 98
(78.4%) |
441
(68.1%) |
902
(84.2%) |
<0.0001 | <0.02 | NS | <0.0001 | ||
| Số stent TB /BN | 1.10±0.83 | 0.95±0.83 | 1.16±0.76 | <0.0001 | NS | NS | <0.0001 | ||
| Maximal Creatinine Phosphokinase (Units/liter) | 4.8±5.7
(2.5) |
5.5±7.2
(3.3) |
16.9±21
(10.2) |
<0.0001 | NS | <0.0001 | <0.0001 | ||
| Maximal Troponin T (ng/ml) | 0.7±2.4
(0.2) |
0.6±1
(0.3) |
1.8±3.4
(0.5) |
<0.0001 | <0.005 | <0.0001 | <0.0001 | ||
| Siêu âm tim: rối loạn chức năng thất trái | |||||||||
| Bình thường đến giảm nhẹ | 117
(94.4%) |
461
(74.4%) |
589
(58.0%) |
<0.0001 | <0.0001 | <0.0001 | <0.0001 | ||
| Nhẹ đến giảm vừa | 7
(5.7%) |
95
(15.3%) |
252
(24.8%) |
<0.0001 | <0.01 | <0.0001 | <0.0001 | ||
| Vừa đến giảm động nặng | 0
(0%) |
64
(10.3%) |
174
(17.14%) |
<0.0001 | <0.0005 | <0.0001 | <0.001 | ||
| Chức năng tâm trương that trái bình thường | 98
(79.03%) |
403 (65.3%) | 739 (73.31%) | <0.0005 | <0.001 | NS | <0.005 | ||
| CN thất trái giảm nhẹ | 21
(16.94%) |
153
(24.8%) |
210
(20.83%) |
NS | NS | NS | NS | ||
| CN thất trái giảm vừa đến nặng | 5
(4.03%) |
61
(9.9%) |
59
(5.85%) |
<0.003 | NS | NS | <0.002 | ||
| Phân suất tống máu thất trái (%) | 61.1±7.8
(65) |
54.8±13.3
(65) |
48.8±13.3
(48) |
<0.0001 | <0.0001 | <0.0001 | <0.0001 | ||
| Đường kính that trái tâm trương (cm) | 4.5±0.6
[4.6] |
4.8±0.6
[4.8] |
4.7±0.6
[4.7] |
<0.001 | <0.001 | <0.005 | NS | ||
| Đường kính thất trái tâm thu (cm) | 3.1±0.6
[3.1] |
3.3±0.8
[3.2] |
3.3±0.7
[3.2] |
<0.02 | NS | <0.02 | NS | ||
| Áp lực động mạch phổi (mmHg) | 32.2±6.4
[32] |
38±11.6
[36] |
36.3±9.3
[35] |
<0.02 | NS | NS | NS | ||
| Nhập viện và tử vong | |||||||||
| Chẩn đoán đến khoa cấp cứu (giờ) | 2.6±2.6
[1.6] |
4.0±4.3
[2.5] |
3.6±4.2
(2.0) |
<0.0001 | <0.0001 | NS | <0.002 | ||
| Chẩn đoán đến khoa tim mạch (giờ) | 3.9±3.6
[2.5] |
9.3±6.6
[7.9] |
4.1±4.4
[2.4] |
<0.0001 | <0.0001 | NS | <0.0001 | ||
| Ngày nằm khoa tim mạch | 2.9±1.2
[3] |
2.8±1.9
[3] |
3.6±2.3
[3] |
<0.0001 | NS | <0.0005 | <0.0001 | ||
| Ngày nằm viện | 3.4±1.5
[3] |
5.5±3.7
[4] |
5.2±3.9
[4] |
<0.0001 | <0.0001 | <0.0001 | NS | ||
| Tử vong
nội viện |
0
(0%) |
15
(2.3%) |
45 (4.2%) | <0.01 | NS | <0.01 | <0.05 | ||
| Tử vong
sau đó |
6
(4.8%) |
95
(14.7%) |
152
(14.3%) |
<0.01 | <0.003 | <0.003 | NS | ||
Bảng 3: Các thuốc được sử dụng nền trước khi nhập viện ở các nhóm bệnh nhân. P<0.02 được xem là có ý nghĩa thống kê khi so sánh theo cặp (9).
| Biến số
|
Phân nhóm | P chung | P khi so sánh theo cặp | ||||
| TSTEMI
(N=126) |
NSTEMI
(N=649) |
STEMI
(N=1073) |
TSTEMI vs.
NSTEMI |
TSTEMI vs.
STEMI |
NSTEMI vs.
STEMI |
||
| Thuốc chẹn beta | 25
(19.8%) |
212
(32.7%) |
239
(22.3%) |
<0.0001 | <0.005 | NS | <0.0001 |
| Thuốc chẹn calci | 9 (7.1%) | 144
(22.1%) |
153
(14.3%) |
<0.0001 | <0.0001 | NS | <0.0001 |
| Thuốc UCMC/ Thụ thề | 35
(27.8%) |
266
(41.0%) |
298
(27.8%) |
<0.0001 | <0.005 | NS | <0.0001 |
| Aspirin | 37
(29.4%) |
331
(30.8%) |
<0.0001 | <0.0001 | NS | <0.0001 | |
| Lợi tiểu | 12
(9.5%) |
122
(18.8%) |
119
(11.1%) |
<0.0001 | <0.02 | NS | <0.0001 |
| Insulin + thuốc hạ đường huyết uống | 29
(23.0%) |
302
(46.5%) |
435
(40.5%) |
<0.00 01 | <0.0001 | <0.0001 | <0.02 |
| Thuốc mỡ máu | 35
(27.8%) |
304
(46.8%) |
400
(37.3%) |
<0.0001 | <0.0001 | NS | <0.0001 |
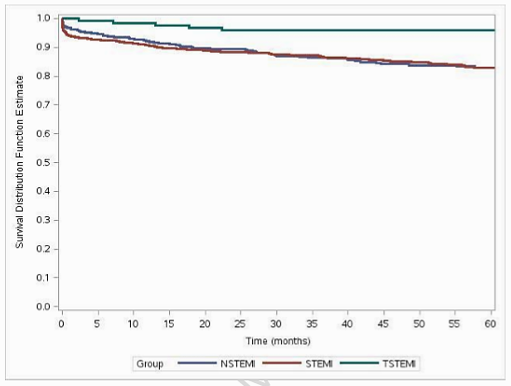
Hình 3. Đường cong sống còn Kaplan-Meier phân theo các phân nhóm. Nhìn chung, có sự khác biệt có ý nghĩa thống kê khi so sánh tỉ lệ sống còn ở 3 phân nhóm (Log-rank test p=0.003) (9).
- CHẨN ĐOÁN VÀ CHẨN ĐOÁN PHÂN BIỆT:
IV.1. Chẩn đoán: chẩn đoán TSTEMI đòi hỏi hai tiêu chí riêng biệt (11-14):
- Đủ tiêu chuần chẩn đoán NMCT dựa theo định nghĩa toàn cầu lần 4 về chẩn đoán NMCT hoặc các tiêu chuẩn chẩn đoán dựa theo các hương dẫn của châu Âu và Mỹ.
- Tiêu chuẩn của ST chênh lên tự hết (thóang qua):
- ST chênh lên tự hết hoàn toàn hoặc giảm chênh > 50% khi đo ECG hàng lọat (ít nhất 2 cái) mà chúng ta có trước khi nhập viện hoặc tại phòng cấp cứu và một ở đơn vị thông tim
- Giảm đau ngực có ý nghĩa
- Đảo ngược sóng T sớm ở đạo trình liên quan nhồi máu
- Xuất hiện nhịp tự thất gia tăng
IV.2. Chẩn đoán phân biệt:
Một số nguyên nhân có thể gây ST chênh lên thoáng qua cần lưu ý như rối loạn điện giải, kiềm toan. Bên cạnh đó cần lưu ý một nguyên nhân hiếm gặp là tràn khí màng phổi nặng có thể có hình ảnh ECG tương tự nhồi máu cơ tim, triệu chứng này hết sau khi dẫn lưu khí màng phổi (hình 4, 5) (15).
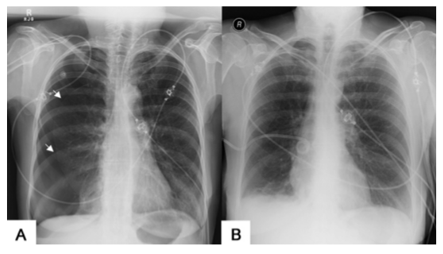
Hình 4. (A) Phim X-quang ngực sau-trước ghi nhận tràn khí màng phổi phải lượng nhiều, không đẩy lệch trung thất sang trái, lá tạng màng phổi bị đẩy xẹp vào được đánh dấu bởi mũi tên trắng. (B) Phim X-quang ngực sau-trước của cùng bệnh nhân sau khi được đặt catheter dẫn lưu khí qua khoang liên sườn (ICC) cho thấy phổi phải đã phồng ra trở lại (15).
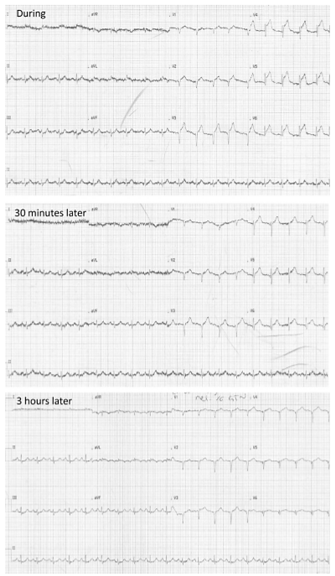
Hình 5. Điện tâm đồ 12 chuyển đạo được thực hiện trong và sau cơn đau ngực. (1) Trong cơn đau, ECG ghi nhận nhịp nhanh xoang với tần số thất khoảng 100 lần / phút. ST chênh lên ở các chuyển đạo trước ngực trước vách và trước bên (V2-V6) với ST chênh xuống soi gương ở thành dưới; (2) Một ECG khác được đo sau khởi phát đau ngực 30 phút ngay khi dẫn lưu khí màng phổi làm giảm đau và khó thở tức thì, lúc này ECG ghi nhận nhịp xoang với ST giảm chênh rõ rệt. (3) ECG đo 3 giờ sau đó cho thấy ST hoàn toàn không còn chênh với sự xuất hiện song Q và R cắt cụt (15).
Ngoài ra, một số thuốc điều trị thần kinh tâm thần có thể khiến ST chênh lên thoáng qua dưới hình ảnh giống hình ảnh ECH của hội chứng Bruganda. Do vậy, chúng ta cũng cần lưu ý đến nhóm BN này, nhất là những người trẻ có dùng chất kích thích (hình 6, 7) (16,17)
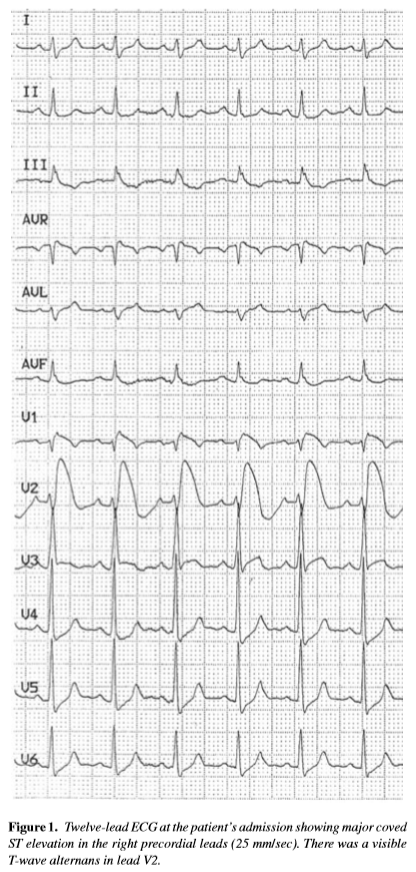
Hình 6. ECG 12 chuyển đạo lúc nhập viện của bệnh nhân cho thấy ST chênh lên dạng vòm ở các chuyển đạo trước ngực bên phải, làm biến dạng sóng T rõ rệt ở chuyển đạo V2 (16).
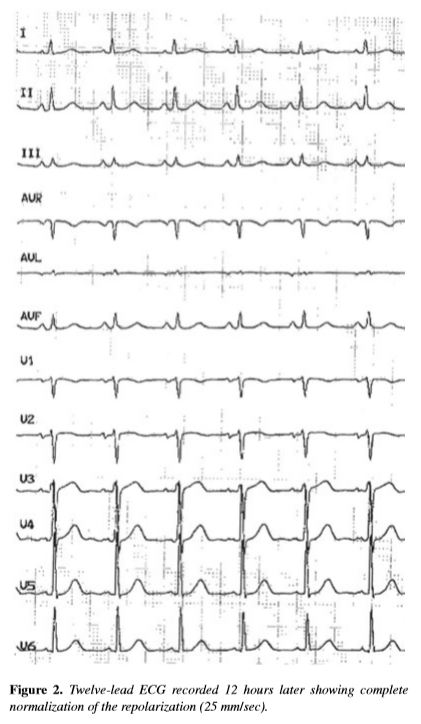
Hình 7. ECG 12 chuyển đạo được ghi 12 giờ sau cho thấy hình ảnh tái cực hoàn toàn bình thường (16).
- CHIẾN LƯỢC ĐIỀU TRỊ:
TSTEMI đặt ra thách thức điều trị, vì không rõ tình trạng này nên điều trị theo hướng STEMI hay NSTEMI. Chiến lược điều trị STEMI và NSTEMI là khác nhau rõ rệt. Ở BN với STEMI, chiến lược ưu tiên là tái tưới máu ngay lập tức bằng PCI. Ở BN NSTEMI, chiến lược xâm nhập được trì hoãn và tùy theo nguy cơ của BN: 2 giờ cho BN nguy cơ rất cao, 24 giờ cho BN nguy cơ cao, và 72 giờ cho BN nguy cơ trung bình (13,14)
Hướng dẫn điều trị hiện nay chưa có đề nghị đặc biệt cho tình huống TSTEMI.
V.1. Các nghiên cứu về điều trị TSTEMI:
* Thử nghiệm ELISA3
Badings.EA và CS đã phân tích phân nhóm BN TSTEMI trong thử nghiệm ELISA3. Nghiên cứu so sánh chiến lược chụp mạch vành và can thiệp sớm (<12 giờ) so với muộn (> 48 giờ) ở 542 BN hội chứng mạch vành cấp ST không chênh lên nguy cơ cao.
Mục tiêu nghiên cứu chính là tỉ lệ tử vong, tái nhồi máu, hay thiếu máu cục bộ tái phát sau 30 ngày theo dõi. Kết quả cho thấy TSTEMI hiện diên ở 129 BN (24, 2%) kết hợp với chủ yếu là nam giới, hút thuốc lá và trẻ hơn. Tiêu chí tiên phát xuất hiện 8.9% BN có và 13% BN không có TSTEMI (RR=0.681, P= 0.214). Tỉ lệ tử vong hay nhồi máu cơ tim sau 2 năm theo dõi là 5.7% và 14.6%, tương ứng (RR= 0.384, P=0.008). Trong nhóm BN có TSTEMI, tỉ lệ tiêu chí tiên phát là 5.8% ở nhóm điều trị can thiệp sớm và 12,7 % ở nhóm can thiệp muộn (RR=0.455, P=0,213). Như vậy ở BN ACS không ST chênh lên, chiến lược can thiệp sớm và muộn cho BN và TSTEMI có kết cục là tương tự nhau (18).
* Nghiên cứu TRANSIENT
Trong khoảng thời gian từ 12/11/2013 đến 31/08/2017, 142 BN TSTEMI được đưa vào nghiên cứu ở 5 bệnh viện tại Hà Lan. Trong đó, 70 BN được phân ngẫu nhiên vào nhóm can thiệp tái tưới máu tức thì và 72 BN còn lại vào nhóm can thiệp trì hoãn. Một BN trong nhóm can thiệp trì hoãn đã ngừng tham gia nghiên cứu. Đô tuổi trung bình của BN nghiên cứu là 62.3 (±11.6), trong đó 69.5% là nam. BN ở nhóm can thiệp tức thì được điều trị chủ yếu với bivalirudin, trong khi nhóm còn lại điều trị chủ yếu với heparin hoặc fondaparinux. Những thuốc khác được sử dụng tương tự nhau ở cả hai nhóm. Tất cả BN đều được chụp mạch vành. Thời gian trung vị từ sau ngẫu nhiên hóa đến khi chụp mạch vành ở nhóm can thiệp tức thì là 0.3 giờ (độ trải giữa [IQR] 0.2-0.7) và ở nhóm can thiệp trì hoãn là 22.7 giờ (IQR giữa 18.2-27.3). Trong nhóm can thiệp trì hoãn, 4 BN (5.6%) phải thực hiện can thiệp khẩn cấp do có triệu chứng tái nhồi máu khi đang đợi can thiệp chương trình. Hai trong số bốn BN trên có hẹp mạch vành thủ phạm với dòng chảy TIMI 0-1. Trong nhóm BN can thiệp tức thì, một BN có hẹp mạch vành với dòng chảy TIMI 0-1. Tất cả BN có hẹp mạch vành được can thiệp tái thông thành công. Những BN khác cho thấy hình ảnh mạch vành đã tự tái thông khi được chụp. Không có sự khác biệt về vị trí mạch vành thủ phạm và độ nặng, độ lan tỏa của các nhánh mạch vành bệnh lý giữa hai nhóm. Tỉ lệ BN được can thiệp mạch vành (PCI) ở nhóm can thiệp tức thì cao hơn ở nhóm trì hoãn (90% so với 74.6%, P=0.03). BN ở nhóm can thiệp trì hoãn thực hiện bắc cầu động mạch vành (CABG) nhiều hơn so với nhóm còn lại (11.3% so với 0%, P=0.01). 124 BN trong nghiên cứu (87%) được chụp cộng hưởng từ tim (CMR). Các trường hợp không thực hiện CMR chủ yếu do không đồng ý và hội chứng sợ không gian hẹp. CMR được thực hiện sau khi BN đã được can thiệp tái tưới máu. Chỉ một nhóm nhỏ BN chụp CMR trước khi tái tưới máu bằng CABG. Chỉ tiêu lâm sàng chính (kích thước vùng nhồi máu thất trái) thường rất nhỏ và khác biệt không đáng kể ở hai nhóm nghiên cứu (1.3% [IQR 0.0-3.5%] so với 1.5% [ICR 0.0-4.1%], P=0.48) (Hình 8A). Tương tự, LVEF (58.0% ±6.3% trong nhóm can thiệp trì hoãn so với 57.5% ±7.0% trong nhóm can thiệp tức thì, P = 0.66) và các thông số CMR khác cũng không khác biệt giữa hai nhóm nghiên cứu. Diện tích dưới đường cong giá trị của Troponin T là 10.56 (IQR 5.13–27.85) ở nhóm can thiệp tức thì so với 15.08 (IQR 3.85–24.17) trong nhóm can thiệp trì hoàn (P = 0.80) (Hình 8B). Nồng độ Creatine kinase – MB cũng không khác giữa hai nhóm (Hình 8C). Tỉ lệ các biến cố tim mạch lớn (MACE) tại thời điểm 30 ngày là 2.9% ở nhóm can thiệp tức thì và 2.8% ở nhóm còn lại, không khác biệt có ý nghĩa thống kê. Về mặt nguyên tắc phân tích, 4 bệnh nhân phải thực hiện can thiệp khẩn cấp ở nhóm can thiệp trì hoãn được tính là chuyển nhóm nghiên cứu, không phải biến cố tim mạch. Nếu 4 bệnh nhân này (bao gồm hai bệnh nhân khả năng tái nhồi máu với mạch vành có dòng chảy TIMI 0-1 điểm) được tính là đối tượng xảy ra biến cố tim mạch để phân tích độ nhạy, tỉ lệ MACE ở nhóm can thiệp tức thì là 2.9% và ở nhóm can thiệp trì hoãn là 8.5% (P=0.28). Tuy nhiên các MACE này không làm tăng kích thước vùng nhồi máu ở nhóm can thiệp trì hoãn. Tỉ lệ tử vong vào thời điểm 30 ngày thấp và chỉ có một bệnh nhân tử vong do biến chứng phổi sau CABG ở nhóm bệnh nhân can thiệp trì hoãn. Thời điểm can thiệp mạch vành không ảnh hưởng đến tỉ lệ xuất huyết nặng theo thang điểm TIMI (1.4% ở nhóm can thiệp tức thì và 2.8% ở nhóm còn lại).
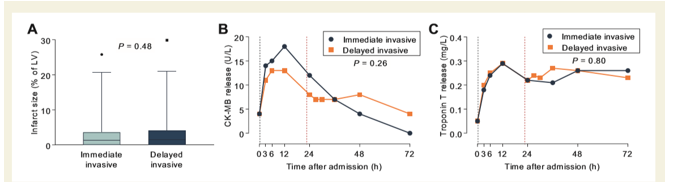
Hình 8. Kích thước vùng nhồi máu trên MRI tim và các chất chỉ điểm sinh học. (A) Độ cao cột thể hiện độ trải giữa, đường kẻ ở giữa thể hiện giá trị trung vị. (B và C) Đường chấm đen thể hiện thời gian trung vị chụp mạch vành ở nhóm can thiệp tức thì, đường chấm đỏ thời gian trung vị chụp mạch vành ở nhóm can thiệp trì hoãn. (LV: thất trái)
Tỉ lệ tắc nghẽn vi mạch vành (microvascular obstruction – MVO) trong nghiên cứu TRANSIENT rất thấp (4.2%) so với tỉ lệ trong các nghiên cứu về STEMI (43.6-50%), vì vậy cho thấy tính chất lành tính và tiên lượng lâm sàng tốt của nhồi máu ST chênh lên thoáng qua. Vì các tính chất vùng nhồi máu nhỏ, tỉ lệ MVO và MACE thấp như trên, những BN TSTEMI biểu hiện giống với NSTEMI hơn là STEMI, dù trước đây phân nhóm này được tính là phân nhóm riêng biệt (19, 20).
V.2. Quan niệm điều trị hiện nay của các chuyên gia:
BN TSTEMI, vẫn điều trị theo hướng dẫn điều trị nhồi máu cơ tim nói chung. Vấn đề đặt ra là có tái tưới máu ngay lập tức giống như bệnh nhân STEMI hay trì hoãn giống bệnh nhân NSTEMI. BN với chiến lược can thiệp ngay có thể có lợi trong việc làm giảm kích thước nhồi máu ở bệnh nhân nhồi máu đang diễn tiến hay ngăn chặn nhồi máu tài phát. Ngược lại, chiến lược trì hoãn có thể cho phép ổn định mảng vỡ và giảm gánh nặng huyết khối, ít biến chứng thủ thuật hơn.
Bác sĩ Lemkes, nghiên cứn viên chính của nghiên cứ TRANTIENT đã chia sẻ “Cho đến hiện tại, vẫn chưa có nghiên cứu nào thực sự đánh về vấn đề này (TSTEMI) với cách tiếp cận ngẫu nhiên”, “Những bệnh nhân này khởi phát với bệnh cảnh tắc nghẽn mạch vành, sau đó tự tái thông hay tái thông do thuốc trên xe cấp cứu, vào viện với câu hỏi được đặt ra cho các thầy thuốc về thời điểm chụp mạch vành và PCI.”
Trong nghiên cứu, tiêu chí lâm sàng chính là kích cỡ vùng nhồi máu trên MRI tim sau 4 ngày không khác biệt có ý nghĩa thống kê. Từ kết quả đó, bác sĩ Lemkes cho rằng quyết định thực hiện PCI ngay lập tức hay trì hoãn sẽ phụ thuộc vào tình trạng nhân lực và vật lực của bệnh viện.
Lemkes cho rằng: “Nếu BN đến nơi có đơn vị can thiệp và đội ngũ bác sĩ sẵn sàng, tôi sẽ chỉ định thực hiện PCI. Ngược lại, nếu có vấn đề làm đơn vị can thiệp không sẵn sàng, BN nên được chuyển đến khoa Tim mạch can thiệp theo dõi điều trị như NSTEMI và thực hiện PCI khi khả dụng.” (1,20)
- Tóm tắt và đề nghị:
BN ACS với biểu hiện ban đầu ST chênh lên trên điện tâm đồ nhưng sau đó, biểu hiện bình thường hoàn toàn hoặc giảm chênh > 50% và hết đau ngực trước khi điều trị tái tưới máu nên được coi là TSTEMI và cần cân nhắc chiến lược điều trị tái tưới máu.
Bệnh thường ở người trẻ, hút thuốc lá, kích thước nhồi máu nhỏ và không bị ảnh hưởng bởi chiến lược can thiệp ngay lập tưc hay trì hoãn. Hơn nữa, biến cố tim mạch chính ngắn hạn thường thấp và không có sự khác biệt giữa các nhóm điều trị.
Chiến lược can thiệp ngay hay trì hoãn tùy thuộc vào phòng thông tim có sẵn sàng hay không và phác đồ từng nơi. Trên nguyên tắc nếu trước đó BN có dấu hiệu nguy cơ cao và phòng thông tim sẵn sàng, chúng ta nên thực hiện ngay. Nếu không có thể trì hoãn ngày hôm sau
Để giúp ích cho chẩn đoán, chúng tôi đề nghị các bác sĩ tiếp cận ban đầu nếu có đo ECG xin vui lòng photo hình ảnh điện tim gửi lên tuyến trên (hoặc nói người nhà chụp hình ECG vào điện thoại), giúp cho việc chẩn đoán TSTEMI dễ dàng hơn.
TÀI LIỆU THAM KHẢO
- O’Riordan.M: ‘Transient’ STEMI Patients Can Be Immediately Treated or Safely Deferred to Next Day. EuroPCR 2018.
- Péreza. JL, Cabellob. JB: Clinical Significance of Acute Coronary Syndrome with Transient ST-Segment Elevation. Med Intensiva. 2011; 35 (5): 267-269.
- J. Drew, M. M. Pelter and M. G. Adams: Frequency, characteristics, and clinical significance of transient ST segment elevation in patients with acute coronary syndromes. European Heart Journal (2002) 23, 941–947
- M et al: Prevalence and interventional outcomes of patients with resolution of st-segment elevation between prehospital and in-hospital ecg. Prehospital emergency care 2014;18:174–179
- R et al: Transient ST-segment elevation and coronary flow. European Heart Journal (2019) 40, 2463–2464
- Lønborg. J et al: Comparison of Outcome of Patients with ST-segment Elevation Myocardial Infarction and Complete versus Incomplete ST-Resolution before Primary Percutaneous Coronary Intervention. AmJC 2016. DOI: 10.1016/j.amjcard.2016.03.009
- Úcar. EA et al: Differential Characteristics of Patients with Acute Coronary Syndrome without ST-Segment Elevation Compared to those with Transient ST-Segment Elevation. Med Intenstiva. 2011; 35(5):270-273.
- SR et al: Transient ST-elevation myocardial infarction: Clinical course with intense medical therapy and early invasive approach, and comparison with persistent ST-elevation myocardial infarction. (Am Heart J 2008;155:848-54
- DS et al: Characteristics, Management and Outcome of Transient ST-Elevation Versus Persistent ST-Elevation and Non-ST-Elevation Myocardial Infarction. doi.org/10.1016/j.amjcard.2018.02.029
- BA và Faxon. DP: Transient ST-segment myocardial infarction: a new category of high risk acute coronary syndrome? European Heart Journal (2019) 40, 292-294.
- D et al: Improved prognosis of patients presenting with clinical markers of spontaneous reperfusion during acute myocardial infarction. Heart 2002;88:352–356
- K et al: Fourth universal definition of myocardial infarction (2018). ESC 2018. doi:10.1093/eurheartj/ehy462
- B et al: 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. ESC 2017. doi:10.1093/eurheartj/ehx393
- M et al: 2015 ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. ESC 2015. doi:10.1093/eurheartj/ehv320
- R et al: Transient ST-segment Elevation Resembling Acute Myocardial Infarction in a Patient with a Right Secondary Spontaneous Pneumothorax. Heart, Lung and Circulation 2013;22:149–152
- A et al: Transient ST Elevation After Ketamine Intoxication: A New Cause of Acquired Brugada ECG Pattern. J Cardiovasc Electrophysiol, Vol. 22, pp. 91-94, January 2011
- F et al: Transient ST Segment Elevation In Right Precordial Leads Induced by Psychotropic Drugs: Relationship to the Brugada Syndrome. JCardiovascElectrophysiol,Vol.12,pp.61-65,January2001
- EA et al: Early or Late Intervention in Patients With Transient ST-Segment Elevation Acute Coronary Syndrome: Subgroup Analysis of the ELISA-3 Trial. Catheterization and Cardiovascular Interventions 00:00–00 (2016). DOI: 10.1002/ccd.26719.
- JS et al: Evaluating the Optimal Timing of Revascularisation in Patients with Transient ST-Segment Elevation Myocardial Infarction: Rationale and Design of the TRANSIENT Trial. J. of Cardiovasc. Trans. Res. 2014. DOI 10.1007/s12265-014-9572-6
- JS et al: Timing of revascularization in patients with transient ST-segment elevation myocardial infarction: a randomized clinical trial. European Heart Journal (2019) 40, 283–291.








