Tóm tắt
Mục tiêu: Nhận biết đặc điểm lâm sàng và cận lâm sàng của bệnh nhân dò mạch vành trong nghiên cứu; vai trò của siêu âm tim trong chẩn đoán bệnh; và kết quả điều trị bằng phẫu thuật cũng như thông tim can thiệp.
Bs Huỳnh Thanh Kiều
PGS.TS. Bs Phạm Nguyễn Vinh
Bệnh viện tim Tâm Đức
Phương pháp thực hiện:Hồi cứu, mô tả cắt ngang. Tất cả các trường hợp điều trị có chẩn đoán phù hợp được thu nhận vào nghiên cứu. Thông tin nghiên cứu được thu thập từ bệnh án giấy và bệnh án điện tử lưu trên eHospital của bệnh viện.
Kết quả:Có 20 trường hợp được thu nhận, tuổi trung vị là 3.5 (1 – 43), nữ giới 55% (n=11), đa số bệnh nhân không có triệu chứng lâm sàng (60%, n=12), âm thổi bất thường ở tim gặp trong 80% trường hợp (n=16). Dò xuất phát từ động mạch vành phải chiếm đa số (60%, n=12), và có đến 80% trường hợp dò vào buồng tim phải (nhĩ phải 55%, thất phải 25%). Đường kính trung bình của động mạch vành dò đo được trên siêu âm là 8.67 ± 3.0 mm, tỉ lệ Qp/Qs trung bình = 1.4 ± 0.6. Tỉ lệ chẩn đoán bệnh bằng siêu âm tim chính xác 90%. Tám mươi phần trăm (n=16) trường hợp được phẫu thuật, số còn lại là bít lỗ dò bằng thông tim. Tỉ lệ điều trị thành công là 95%, tồn lưu 5% (n=1), không có trường hợp nào tử vong, thời gian nằm viện trung bình của phẫu thuật và thông tim lần lượt là 8.2 ± 1.9 ngày và 3.5 ngày.
Kết luận:Dò mạch vành là bệnh tim bẩm sinh hiếm gặp. Bệnh thường được phát hiện khi nghe có âm thổi bất thường ở tim, sau đó được chỉ định làm siêu âm tim. Siêu âm tim chẩn đoán chính xác bệnh trong hầu hết các trường hợp. Bệnh có thể được điều trị bằng phẫu thuật hay thông tim bít lỗ dò qua da. Cả hai phương pháp điều trị có tỉ lệ thành công và an toàn cao.
Từ khóa:dò mạch vành bẩm sinh, phẫu thuật bít dò mạch vành, bít dò mạch vành bằng dụng cụ qua thông tim.
Giới thiệu tổng quan:
Bệnh dò động mạch vành (ĐMV) phần lớn là bất thường mạch vành bẩm sinh, bệnh hiếm gặp, chiếm tỉ lệ 0.2 -0.4% trong tất cả các bệnh tim bẩm sinh (1). Dò động mạch vành có thể bắt nguồn từ bất kỳ nhánh nào của hệ mạch vành và tận cùng ở bất kỳ buồng tim, các tĩnh mạch lớn hay động mạch phổi. Dò động mạch vành đơn thuần chiếm đa số các trường hợp và chủ yếu xuất phát từ ĐMV phải đổ vào các buồng tim bên phải(2). Đặc điểm sinh lý bệnh của dò mạch vành gồm quá tải thể tích do luồng thông trái-phải và hiện tượng “trộm máu” mạch vành gây suy tim, thiếu máu cục bộ cơ tim. Phần lớn các trường hợp lỗ dò nhỏ, người bệnh không có triệu chứng lâm sàng, chỉ được phát hiện tình cờ khi nghe tim có âm thổi bất thường, siêu âm tim hay thông tim phát hiện có dò mạch vành (1). Bệnh dò mạch vành thường không có triệu chứng lâm sàng trong hai thập niên đầu, đặc biệt khi lỗ dò nhỏ, không ảnh hưởng huyết động, một số hiếm trường hợp dò có thể tự bít ở trẻ em (3). Sau thập niên thứ hai, triệu chứng và biến chứng bắt đầu xuất hiện tăng dần, các biến chứng gồm: “trộm máu mạch vành” gây thiếu máu cục bộ cơ tim, huyết khối hay thuyên tắc huyết khối trong mạch vành, suy tim, rung nhĩ, vỡ mạch vành, viêm nội tâm mạc nhiễm trùng/viêm nội mạc động mạch nhiễm trùng và rối loạn nhịp. Huyết khối trong nhánh mạch vành bị dò hiếm nhưng có thể gây nhồi máu cơ tim, rối loạn nhịp nhĩ hay thất(4). Vỡ tự nhiêm mạch vành do bị dãn quá lớn đã từng được báo cáo (5).
Siêu âm tim là phương tiện giúp xác định chẩn đoán và quyết định điều trị. Những trường hợp khó, có thể cần phải làm thêm MSCT mạch vành hay thông tim chụp động mạch vành. Chụp mạch vành là tiêu chuẩn vàng trong chẩn đoán dò mạch vành, ngoài ra nó còn cung cấp thêm nhiều thông tin giúp hướng dẫn điều trị can thiệp bít lỗ dò qua da.
Chỉ định điều trị đến nay vẫn còn một số bàn cãi. Những trường hợp mạch vành dò dãn lớn, hay dò mạch vành có kèm triệu chứng lâm sàng là có chỉ định điều trị can thiệp. Điều trị can thiệp gồm bít lỗ dò bằng phẫu thuật hoặc bít qua thông tim can thiệp. Tỷ lệ thành công của phẫu thuật hay bít qua thông tim can thiệp trên 90%, dò tồn lưu khoảng 10% và tử vong dưới 1% (6).
Từ khi thành lập đến nay, BV tim Tâm Đức đã mổ và can thiệp bằng thông tim hơn 5.000 trường hợp tim bẩm sinh, trong đó có dò mạch vành. Mục đích nghiên cứu chúng tôi muốn tổng kết đánh giá lại những đặc điểm lâm sàng thường gặp của bệnh nhân, mức độ chính xác của siêu âm tim chẩn đoán trước mổ, kết quả điều trị thành công, những biến chứng sớm sau mổ và tỷ lệ dò tồn lưu sau can thiệp tại trung tâm chúng tôi. Từ đó, chúng tôi rút ra những kinh nghiệm trong chẩn đoán, điều trị và theo dõi người bệnh.
Đối tượng và phương pháp nghiên cứu:
Đối tượng:tất cả những bệnh nhân điều trị nội trú tại bệnh viện tim Tâm Đức có chẩn đoán dò động mạch vành đều được thu nhận vào nghiên cứu.
Thiết kế nghiên cứu:mô tả cắt ngang, hồi cứu
Phương pháp nghiện cứu:
Tất cả bệnh nhân nhập viện điều trị, có chẩn đoán dò mạch vành được thu tuyển vào nghiên cứu. Thông tin thu thập từ bệnh án nội trú và từ hồ sơ điện tử trên eHopital từ 2006 đến 12/2016. Các đặc điểm bệnh nhân và triệu chứng lâm sàng, ECG, X-quang, tường trình phẫu thuật hay can thiệp qua da được thu thập từ hồ sơ nội trú; kết quả siêu âm tim tái khám sau mổ được lấy trên eHospital; kết quả chụp mạch vành, MSCT mạch vành được lấy và đọc lại từ các đĩa lưu trữ trong hồ sơ.
Mục tiêu nghiên cứu:
Mô tả đặc điểm bệnh nhân nghiên cứu, triệu chứng cơ năng, thực thể thường gặp. Đánh giá mức độ chính xác của siêu âm tim trong chẩn đoán bệnh dựa trên tiêu chuẩn vàng là kết quả mổ hay thông tim. Đánh giá tỷ lệ thành công của điều trị can thiệp, biến chứng sớm sau mổ hay sau bít bằng thông tim, tỷ lệ dò tồn lưu sau can thiệp và một số nhận xét rút ra từ những trường hợp can thiệp thất bại.
Xử lý và phân tích số liệu:
Thông tin được lưu trữ trên Excel và xử lý số liệu bằng phần mềm SPSS 20. Biến liên tục được trình bày dưới dạng trung bình ± độ lệch chuẩn hoặc trung vị (nếu không phải phân phối chuẩn). Biến định tính được trình bày dưới dạng tỷ lệ phần trăm. Biến liên tục được so sánh bằng phép kiểm Student T test. Biến định tính được so sánh bằng phép kiểm Fisher’s exact test. Giá trị p < 0.05 được xem có ý nghĩa thống kê.
Kết quả:
Có tất cả 20 trường hợp bệnh nhân được thu nhận vào nghiên cứu, tỉ lệ mắc bệnh giữa nam và nữ không khác biệt (nữ chiếm 55%). Độ tuổi chẩn đoán và điều trị của bệnh nhân trong nghiên cứu này hầu hết là tuổi nhỏ, tuổi trung vị là 3.5 tuổi (từ 1-43 tuổi), chỉ có 3 trường hợp bệnh nhân được chẩn đoán sau thập niên thứ hai. Gần hai phần ba trường hợp bệnh nhân không có triệu chứng cơ năng, 60% (n=12). Triệu chứng thường ghi nhận được là mệt, khó thở khi gắng sức (20%). Khám lâm sàng ghi nhận có âm thổi bất thường ở tim trong 16 trường hợp (80%), trong đó chủ yếu là âm thổi liên tục (60%, n=12). Các cận lâm sàng như điện tâm đồ, X-quang ngực thẳng thay đổi không đặc hiệu. Tất cả 20 bệnh nhân ghi nhận đều là nhịp xoang trên điện tâm đồ, có 12 trường hợp có ít nhất một dấu hiệu bất thường trên điện tâm đồ như ngoại tâm thu, lớn thất phải, block nhánh phải không hoàn toàn, sóng T âm ở nhiều chuyển đạo trước ngực (≥ 3 chuyển đạo). Bất thường trên phim X-quang ngực thẳng 60%, hay gặp là bóng tim to, tăng tuần hoàn phổi hoặc cả hai. (Bảng 1)
Bảng 1: Đặc điểm lâm sàng và cận lâm sàng của bệnh nhân nghiên cứu
|
Đặc điểm lâm sàng |
n=20 |
|
Giới nữ, % (n) Tuổi chẩn đoán, median Cân nặng (kg), median (Min-max) BSA (m2), mean |
55 (n= 11) 3.5 (1-43) 15.5 (7-50) 0.82 ± 0.82 |
|
Triệu chứng cơ năng Không, % (n) Đau thắt ngực, % (n) Khó thở khi gắng sức, % (n) Suy tim, % (n) |
60 (n= 12) 5 (n= 1) 20 (n= 4) 15 (n= 3) |
|
Triệu chứng thực thể Không, % (n) Âm thổi liên tục, % (n) Âm thổi tâm thu, % (n) |
20 (n= 4) 60 (n= 12) 20 (n= 4) |
|
ECG Nhịp xoang, % (n) Bất thường(*), % (n) |
100 (n= 20) 60 (n= 12) |
|
X-quang ngực thẳng Bình thường, % (n) Bất thường(**), % (n) |
40 (n= 8) 60 (n= 12) |
|
MSCT mạch vành, % (n) |
15 (n= 3) |
|
Chụp mạch vành cản quang, % (n) |
40 (n= 8) |
(*): ngoại tâm thu, block nhánh phải không hoàn toàn, lớn thất phải, T âm ở nhiều chuyển đạo trước ngực (≥ 3 chuyển đạo).
(**): bóng tim to, tăng tuần hoàn phổi
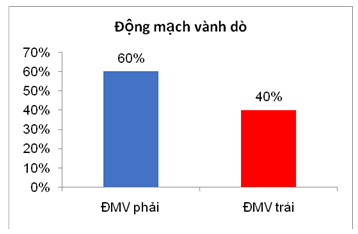
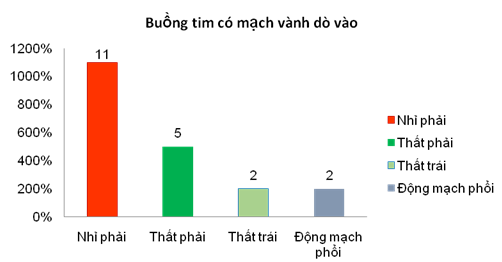
Siêu âm tim là phương tiện chẩn đoán chính xác trước mổ trong hầu hết các trường hợp. Siêu âm tim trước mổ chẩn đoán 18 trường hợp dò mạch vành, kết quả mổ 18 trường hợp đó đều có dò mạch vành và có 1 trường hợp chẩn đoán sai buồng tim dò vào, siêu âm ghi nhận dò vào thất phải nhưng kết quả mổ là dò vào nhĩ phải. Ngoài ra, có 2 trường hợp trước mổ chẩn đoán là bệnh tim bẩm sinh khác nhưng kết quả mổ có kèm dò động mạch vành. Kết quả chẩn đoán trên siêu âm tim cho thấy 60% trường hợp là dò xuất phát từ ĐMV phải, 80% dò vào buồng tim phải (Hình 1 và 2), và hầu hết chỉ có 1 lỗ dò (95%). Kích thước trung bình của mạch vành bị dò dãn 8.7 ± 3 mm, tỷ lệ Qp/Qs trên siêu âm tăng nhẹ là 1.4 ± 0.6. Bảy mươi lăm phần trăm trường hợp có dãn ít nhất một buồng tim (thất phải, nhĩ phải, thất trái, nhĩ trái) trên siêu âm, tuy nhiên phân suất tống máu thất trái tốt và áp lực động mạch phổi không tăng đáng kể. (Bảng 2).Trong 20 trường hợp bệnh này có 8 ca được chụp mạch vành ± can thiệp qua da (6 trường hợp); 3 trường hợp có chụp MSCT mạch vành để tìm thêm thông tin xác định chẩn đoán và chọn lựa phương pháp điều trị.
Bảng 2: Đặc điểm siêu âm tim của bệnh nhân dò mạch vành trong nghiên cứu
|
Đặc điểm trên siêu âm tim |
N=20 |
|
ĐMV dò: ĐMV phải, % (n) ĐMV trái, % (n) |
60 (n= 12) 40 (n= 8) |
|
Cấu trúc MV dò vào: Nhĩ phải, % (n) Thất phải, % (n) Thất trái, % (n) ĐM phổi, % (n) |
50 (n= 10) 30 (n= 6) 10 (n= 2) 10 (n=2) |
|
Số lỗ dò: 1 lỗ, % (n) 2 lỗ, % (n) |
95.5 (n=21) 4.5 (n=1) |
|
Kích thước mạch vành dò (mm), mean |
8.67 ± 3.0 |
|
Tỉ lệ ĐMV/ĐMC, mean |
0.52 ± 0.15 |
|
Qp/Qs |
1.4 ± 0.6 |
|
Phân suất tống máu, mean (%) |
66.2 ± 5 |
|
Áp lực động mạch phổi, mean (mmHg) |
30.6 ± 10.6 |
|
Dãn buồng tim, % (n) |
75 (n=13) |
|
Bất thường khác ở tim, % (n) |
10 (n=2) |
Hình 1: Động mạch vành dò
Hình 2: Buồng tim có mạch vành dò vào
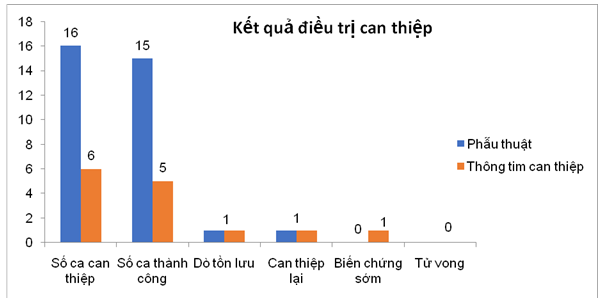
Tất cả 20 trường hợp đều được điều trị can thiệp, phẫu thuật 16 trường hợp, bít lỗ dò qua thông tim 6 trường hợp. Có một trường hợp bít bằng thông tim không thành công do có nhiều lỗ dò. Một trường hợp bệnh nhân trong nhóm điều trị phẫu thuật, sau 9 năm còn dò tồn lưu lớn đã được bít dò bằng thông tim. Tỷ lệ điều trị can thiệp thành công là 95%, dò tồn lưu 5% (n=1). Một trường hợp biến chứng tán huyết nhẹ sau bít dò bằng dụng cụ. Không có trường hợp nào tử vong. (Bảng 3 và hình 3)
Bảng 3: Kết quả điều trị
|
Kết quả điều trị |
n =20 |
|
Thành công, % (n) |
95 (n=19) |
|
Biến chứng sớm sau can thiệp, % (n) |
5 (n=1) |
|
Dò tồn lưu, % (n) |
5 (n=1) |
|
Can thiệp lại, % (n) |
5 (n=1) |
|
Tử vong, % (n) |
0 (n=0) |
|
Bất thường khác ở tim khi theo dõi lâu dài, % (n) |
20 (n=4) |
|
Chẩn đoán siêu âm đúng với kết quả mổ hay thông tim, % (n) |
90 (n=18) |
Hình 3: Kết quả điều trị dò mạch vành bằng phẫu thuật và thông tim.
Trong 16 trường hợp phẫu thuật, đa số là mổ tim kín (n=10) (Bảng 4). Với những trường hợp mổ tim hở, thời gian tuần hoàn ngoài cơ thể trung bình 68.3 ± 48 phút, thời gian kẹp động mạch chủ trung bình 36.3 ± 26 phút. Thời gian bệnh nhân phẫu thuật nằm viện trung bình khoảng 1 tuần (8.2 ± 1.9 ngày). Đa số các trường hợp dò từ một nhánh nhỏ của ĐMV phải hay trái nên được vá lỗ dò đơn thuần. Có một trường hợp dò nhánh tận của ĐMV phải, ĐMV của bệnh nhân này dãn rất lớn, chạy ngoằn ngoèo, bệnh nhân đã được mổ vá lỗ dò, tái tạo xoang Valsalva vành phải và làm một cầu nối từ động mạch chủ qua ĐMV phải bằng động mạch ngực trong bên phải, bệnh nhân xuất viện 8 ngày sau mổ, không biến chứng.
Đối với thông tim can thiệp, thời gian thủ thuật thường ngắn hơn mổ, trung bình 67.5 ± 22 phút, thời gian nằm viện cũng ngắn hơn, trung bình 3 ngày, có 1 trường hợp nằm lâu do biến chứng tán huyết sau thủ thuật, tình trạng bệnh nhân tự ổn định, không truyền máu, xuất viện 12 sau can thiệp. Một trường hợp can thiệp không thành công do có nhiều lỗ dò trong buồng tim nên đã chuyển mổ. Không có trường hợp nào thất bại do nguyên nhân kỹ thuật.
Bảng 4: Thời gian can thiệp và nằm viện trung bình của bệnh nhân
|
Điều trị (2) |
|
|
Thời gian thông tim, mean (phút) |
67.5 ± 22 |
|
Thời gian nằm viện, median (ngày) |
3.5 (3 – 12) |
|
Mổ tim kín, % (n) |
62,5 (n= 10) |
|
Mổ tim hở, % (n) Thời gian tuần hoàn ngoài cơ thể, mean (phút) Thời gian kẹp động mạch chủ, mean (phút) |
37.5 (n= 6) 68.3 ± 48 36.3 ± 26 |
|
Thời gian mổ đến xuất viện, mean (ngày) |
8.2 ± 1.9 |
Bàn luận:
Bệnh dò mạch vành là bệnh tim bẩm sinh hiếm gặp, trong 10 năm qua, bệnh viện đã mổ và can thiệp bít dò qua thông tim được 20 trường hợp, chiếm 0.04% trong tất cả các trường hợp tim bẩm sinh. Phần lớn bệnh nhân được chẩn đoán và điều trị là trẻ em ≤ 10 tuổi, chỉ có 3 trường hợp bệnh nhân trên 20 tuổi. Điều này có khác biệt một chút với y văn vì độ tuổi phát hiện bệnh và có triệu chứng thường từ thập niên thứ hai trở đi (1). Có lẽ do ở nước ta siêu âm tim được chỉ định phổ biến nên bất thường này được phát hiện sớm hơn. Ngoài ra, trong những năm gần đây, với sự phát triển của mổ tim và những chương trình mổ tim nhân đạo đã khám và siêu âm tầm soát bệnh tim bẩm sinh cho trẻ ở mọi miền đất nước nên con số phát hiện bệnh vì thế cũng tăng theo lứa tuổi nhỏ.
Triệu chứng lâm sàng, điện tâm đồ, X-quang của bệnh này không điển hình, không giúp chẩn đoán. Trong hầu hết trường hợp, nghe tim có âm thổi bất thường, bác sĩ chỉ định làm siêu âm tim mới phát hiện bệnh. Âm thổi liên tục là bất thường hay gặp nhất khi khám tim của những bệnh nhân này. Trong dò động mạch vành vào nhĩ phải, nhĩ trái, thất phải, động mạch phổi thường nghe được âm thổi liên tục, vị trí âm thổi có thay đổi chút ít tùy buồng tim dò vào. Tuy nhiên, âm thổi liên tục nghe được ở đáy tim còn gặp trong một số bệnh tim bẩm sinh khác như còn ống động mạch, dò xoang Valsalva vỡ, bất thường xuất phát động mạch vành trái từ động mạch phổi. Trường hợp dò động mạch vành vào thất trái thường nghe được âm thổi tâm thu nếu dòng chảy trong mạch vành lớn, miệng lỗ dò lớn và âm thổi đầu tâm trương nhỏ. Nếu dò mạch vành vào thất trái qua hệ tĩnh mạch thebesian có thể không nghe được âm thổi. Trong nghiên cứu có hai trường hợp bệnh nhân trước mổ được chẩn đoán còn tồn tại ống động mạch, trong lúc mổ phát hiện có kèm dò ĐMV trái vào nhĩ phải. Do đó khi làm siêu âm bác sĩ cần phải khảo sát đầy đủ, nhất là vị trí và kích thước mạch vành tại gốc để tránh bỏ sót bất thường khác đi kèm như trên.
Trong y văn ghi nhận hầu hết dò mạch vành xuất phát từ ĐMV phải, phần lớn dò vào các buồng tim bên phải. Trong nghiên cứu này, dò ĐMV phải chiếm đa số (60% trường hợp), và chủ yếu dò vào thất phải, nhĩ phải (80% trường hợp). Kết quả này cũng tương đồng với những nghiên cứu trước đó ở Việt Nam của tác giả Phạm Thu Linh (2003)(7) và Đinh Thị Thu Hương (2008)(8), dò từ ĐMV phải lần lượt là 81% và 88.3%; và dò vào buồng tim phải là 100% và 70.6% trường hợp.
Siêu âm tim là phương tiện hữu ích giúp chẩn đoán xác định dò mạch vành. Tỷ lệ chẩn đoán chính xác bằng siêu âm dò mạch vành trong nghiên cứu là 90%. Theo một báo cáo, siêu âm tim có thể xác định được mạch vành tại gốc ở người lớn và trẻ em lần lượt là 91% và 98.5% trường hợp. Giá trị tiên đoán dương của siêu âm qua thành ngực của bất thường mạch vành khoảng 87.5% (9). Trong dò mạch vành, hình ảnh siêu âm tim gồm có: (1) dãn động mạch vành tại gốc; (2) hình ảnh dòng máu xoáy mạnh trên Doppler màu tại vị trí dò vào buồng tim hay mạch máu, trên Doppler xung đo được phổ tâm trương hay phổ liên tục tại chỗ dò; (3) và một số dấu hiệu không đặc hiệu khác như dãn buồng tim hoặc mạch máu bị dò vào, rối loạn vận động thành tâm thất bị ảnh hưởng hoặc phân suất tống máu giảm. Hiện nay không có định nghĩa chính xác kích thước mạch vành bao nhiêu là dãn, người ta chỉ ước tính tương đối (10): so với mạch vành bình thường tại gốc, nếu đường kính < 2 lần là dãn nhẹ, 2-3 lần là dãn trung bình; nếu > 3 lần bình thường là dãn lớn. Trong nghiên cứu của chúng tôi, kích thước mạch vành tại gốc dãn trung bình 8.7 ± 3 mm. Đây cũng là con số gợi ý kích thước mạch vành bất thường cần phải khảo sát kỹ hơn.
Chỉ định điều trị cho bệnh nhân trong nghiên cứu tại bệnh viện theo hướng dẫn của Trường môn tim mạch Hoa Kỳ về điều trị Bệnh tim bẩm sinh người lớn năm 2008 (11). Dò mạch vành lớn, bất kể có triệu chứng hay không đều nên bít bằng thông tim hay phẫu thuật (chỉ định loại I- mức chứng cứ C). Dò mạch vành nhỏ đến trung bình kèm biến chứng thiếu máu cục bộ cơ tim, rối loạn nhịp, rối loạn chức năng tâm thu hay tâm trương thất trái không giải thích được, dãn buồng tim, viêm nội tâm mạc nhiễm trùng, bắt buộc phải bít lỗ dò bằng phẫu thuật hay thông tim (chỉ định loại I- mức chứng cứ C). Dò mạch vành nhỏ, không triệu chứng lâm sàng nên được theo dõi, không can thiệp và cần siêu âm tim định kỳ để phát hiện triệu chứng hoặc rối loạn nhịp hay dãn dần kích thước buồng tim để can thiệp kịp thời (chỉ định loại IIa- mức chứng cứ C).
Số bệnh nhân được điều trị phẫu thuật trong nghiên cứu là 16 trong tổng số 20 bệnh nhân, chiếm đa số. Điều này phù hợp do lịch sử điều trị phẫu thuật bệnh này đã có từ lâu đời. Ngoài ra, phẫu thuật có thể áp dụng cho mọi bệnh nhân, bất kể tuổi, cân nặng hay số lượng lỗ dò, kích thước lỗ dò và cho những bệnh nhân có bất thường khác ở tim cần mổ (12). Tỷ lệ bệnh nhân dò tồn lưu trong nghiên cứu này thấp (5%), ở mức chấp nhận được, không có trường hợp tử vong. So với y văn, tỷ lệ tử vong mổ dò ĐMV đơn thuần rất thấp dưới 1% (13), tỷ lệ tái phát hay còn đường dò tồn lưu sau mổ khoảng 10%, và trong đa số các trường hợp không cần phải mổ lại vì đường dò nhỏ (14).
Kỹ thuật bít lỗ dò qua thông tim mới được phát triển gần đây, bệnh viện đã thực hiện 6 ca, ca đầu tiên thực hiện vào năm 2009. Ưu điểm của phương pháp này là thời gian thủ thuật và nằm viện ngắn, biến chứng thấp, tỷ lệ dò tồn lưu tương đương mổ. Một số biến chứng của thủ thuật cần lưu ý như thuyên tắc do dụng cụ do trôi hoặc rớt dụng cụ, và trong hầu hết các trường hợp đều lấy dụng cụ ra thành công. Ngoài ra còn có biến chứng co thắt mạch vành, rối loạn nhịp trong lúc đang làm thủ thuật, thủng mạch vành, bóc tách mạch vành, huyết khối trong lòng mạch vành gây nhồi máu cơ tim hay mất một nhánh bên mạch vành do dụng cụ gần đó đè ép vào, tán huyết do dụng cụ. Trong nghiên cứu có một trường hợp bệnh nhân bị tán huyết sau bít dụng cụ, mức độ nhẹ, sau đó diễn tiến tự ổn định. Một số khó khăn hay gặp phải khi bít bằng thông tim là: [1] mạch máu quá xoắn văn, khó luồng và hướng dẫn dây dẫn đi đến đoạn xa; [2] có nhiều lỗ dò đi vào buồng tim; có nhánh mạch vành bình thường nằm quá gần vị trí dò, khi bít có thể ảnh hưởng đến nhánh này nên khó hay không bít được bằng dụng cụ; [3] và bệnh nhân quá nhỏ ký, mạch máu nhỏ, lỗ dò lớn không đưa dụng cụ vào bít được. Ngày nay với những dụng cụ mới được cải tiến, tỷ lệ bít thành công trên 90% trường hợp, đặc biệt ở những trung tâm kinh nghiệm có thể bít thành công cho trẻ sơ sinh và nhủ nhi (15).
Kết luận:
Bệnh dò mạch vành là bất thường bẩm sinh tim ít gặp. Triệu chứng lâm sàng của bệnh không đặc hiệu. Siêu âm tim là phương tiện cận lâm sàng rất có ích giúp chẩn đoán, chỉ định điều trị và theo dõi lâu dài về sau. Điều trị can thiệp bao gồm phẫu thuật hay thông tim bít lỗ dò bằng dụng cụ. Cả hai kỹ thuật có tỷ lệ thành công cao, ít biến chứng, tử vong thấp gần như nhau. Phẫu thuật là phương pháp điều trị có từ trước, áp dụng được cho mọi trường hợp bệnh. Tuy nhiên, ngày nay với sự phát triển của thông tim đã can thiệp điều trị được hầu hết những trường hợp đường dò không quá phức tạp. Ưu điểm của phương pháp điều trị này là thời gian hồi phục sớm, nằm viện ngắn, không để sẹo nên ngày càng được chọn lựa nhiều hơn.
Tài liệu tham khảo:
1. Perloff, Joseph K.Perloff’s Clinical Recognition of Congenital Heart Disease, 6th ed. Philadelphia: Saunders, Elsevier, 2012.
2. Qureshi, Shakeel A. Coronary Arterial Fistula, 2006. Orphanet J Rare Dis. 2006, p. 51.
3. Mahoney LT,Schienken RM, Lauer RM, et al. Spontaneous Closure of Coronary Artery Fistula in Childhood, 1982. Pediatr Cardiol, pp. 311-312.
4. Ramo OJ, Totterman KJ, Harjula Al.Thrombosed coronary artery fistula as a cause of paraxysmal atrial fibrillation and ventricular arrhythmia, 1994. Cardiovasc Surg, pp. 770-772.
5. Bauer HH, Allmendinger PD, Flaherty J, et al. Congenital Coronary Arteriovenous Fistula: Spontaneous rupture and Cardiac tamponade, 1996. Ann Thorac Surg, pp. 1521-1523.
6. Kung GC, Moore P, MC Elhinney DB, Teitel DF. Retrograde transcatheter coil embolization of congenital coronary artery fistulas in infants and young children, 2003. Pediatr Cardiol , pp. 448-453.
7. Pham, Linh Thu and Pham, Vinh Nguyen. Vai trò của siêu âm trong chẩn đoán và điều trị bệnh lỗ dò động mạch vành. Tập san Y học TP. Hồ Chí Minh. 2003, Vol. 7, 1.
8. Dinh, Huong Thi Thu. Vai trò của siêu âm Doppler trong chẩn đoán rò động mạch vành. TCNCYH. 2008, Vol. 55, 3.
9. Labombarda Fabien, Coutance G, et al.Major congenital coronary artery anomalies in paediatric and adult population: a prospective echocardiographic study, 2014. European Heart Journal, pp. 761-768.
10. Laston Larry A, et al.Coronary Artery Fistulas: How to Manage Them, 2007. Catheterization and Cardiovascular Intervention, pp. 110-116.
11. Warnes Carole A, et al. ACC/AHA 2008 Guidelines for the Management of Adults with Congenital Heart Disease, 2008. JACC, pp. e143-263.
12. Bauer M, Bauer U, Alexi-Meskishvili V, et al.Congenital coronary fistula: The most frequent congenital coronary anomaly, 2001. Z Kardiol, pp. 535-541.
13. Urrutia SC, Falaschi G, Ott DA, et al.Surgical Management of 56 patients with Congenital Coronary Artery Fistulas, 1983. Ann Thorac Surg, pp. 300-307.
14. Aggoun Y, Bonhoeffer P, Sidi D, et al.Congenital coronary-cardiac fistula in children: Effect of surgical occlusion and percutaneous embolization, 1997. Arch Mal Coeur Vaiss, pp. 605-609.
15. Gupta Monesha. Coronary Artery Fistula. Jan 27, 2015.
16. Gowda RM, Vasavada BC, Khan IA. Coronary Artery Fistulas: Clinical and Therapeutic consideration, 2006. Int J Cardiol, pp. 7-10.
17. Reidy JF, Sowton E, Ross DN.Transcatheter occlusion of coronary to bronchial anatomosis by detachable balloon combined with coronary angioplasty at same procedure, 1983. Br Heart J, pp. 284-287.








