TÓM TẮT
Cơ sở:Nhồi máu cơ tim (NMCT) cấp típ 2 là tình trạng thiếu máu cục bộ cơ tim thứ phát do hậu quả của tăng nhu cầu hoặc giảm cung cấp oxy cho tế bào cơ tim. Tỉ lệ, đặc điểm bệnh nhân, biểu hiện lâm sàng, các yếu tố góp phần thúc đẩy, điều trị và dự hậu vẫn chưa được nghiên cứu rõ ràng.
Nguyễn Văn Tân 1,2, Hồ Thượng Dũng 1,2,
Châu Văn Vinh 2, Phạm Hòa Bình 1,2, Nguyễn Văn Bé Hai 2
1 Bộ Môn Lão khoa – Đại Học Y dược TP.HCM
2 Bệnh viện Thống Nhất TP.HCM
Mục tiêu:Xác định tỉ lệ, đặc điểm và tiên lượng ngắn hạn của NMCT cấp típ 2 tại bệnh viện Thống Nhất.
Đối tượng và phương pháp nghiên cứu: 268bệnh nhân nhập bệnh viện Thống Nhất thỏa tiêu chuẩn chẩn đoán là NMCT cấp trong thời gian từ 12/2013 đến 12/2014 được tham gia vào nghiên cứu. Mẫu nghiên cứu được phân chia thành hai nhóm để so sánh là NMCT cấp típ 1 và típ 2 theo tiêu chuẩn chẩn đoán. Thiết kế nghiên cứu là đoàn hệ tiến cứu.
Kết quả:Tuổi trung bình trong dân số nghiên cứu là 67,9 ± 11,7 (tuổi). NMCT cấp típ 2 chiếm tỉ lệ 13,4%. So với nhóm NMCT cấp típ 1 thì nhóm NMCT cấp típ 2 có tỉ lệ hút thuốc lá cao hơn (52,8% so với 34,9%, với p = 0,032); điểm nguy cơ GRACE trung bình cao hơn (151,9 ± 22,2 so với 106,5 ± 25,9 với p <0,001); một số bệnh lý đi kèm như thiếu máu (28,4% so với 8,6%, với p <0,001), tiền căn đột quỵ (8,3% so với 0,4%, với p = 0,008), viêm phổi (33,3% so với 9,9%, với p < 0,001) cao hơn; triệu chứng không đau ngực và khó thở gặp nhiều hơn (22,6% so với 7,6%, với p < 0,001; 82,4% so với 64,5%, với p = 0,008); NMCT cấp không ST chênh lên chiếm đa số (94,4% so với 59,5%, với p < 0,001); tỉ lệ được chụp động mạch vành cấp cứu thấp hơn (36,1% so với 85,3%, với p < 0,001); tổn thương mạch vành thường là 1 nhánh (61,1%), 2 nhánh (30,6%), không có tổn thương mạch vành chiếm 2,8%; về điều trị, nhóm NMCT cấp típ 2 được điều trị nội khoa bảo tồn cao hơn (47,2% so với 15,9%, với p <0,001) và can thiệp mạch vành qua da thấp hơn (52,8% so với 84,1%, với p < 0,001); tỉ lệ tử vong nội viện (11,1% so với 5,2%, với p = 0,152) và tại thời điểm 6 tháng cao hơn (20% so với 4,2%, với p = 0,001).
Kết luận:Tỉ lệ NMCT cấp típ 2 là 13,4%. Bệnh thường có biểu hiện không điển hình, có nhiều bệnh đi kèm, đa phần là dạng NMCT cấp không ST chênh lên. Chụp mạch vành thường được thực hiện chương trình với tổn thương mạch vành đa số là 1 nhánh và 2 nhánh và hình thái tổn thương típ A và B1chiếm tỉ lệ cao. Điều trị nội khoa bảo tồn chiếm gần phân nữa số trường hợp. Tỉ lệ tử vong nội viện và theo dõi ngắn hạn tại thời điểm 6 tháng tương đối cao.
Từ khóa: nhồi máu cơ tim cấp típ 2, đặc điểm, tử vong.
CHARACTERISTICS AND SHORT-TERM PROGNOSIS OF TYPE 2 MYOCARDIAL INFARCTION AT THONG NHAT HOSPITAL
Nguyen Van Tan, Ho Thuong Dung,
Chau Van Vinh, Pham Hoa Binh, Nguyen Van Be Hai
ABSTRACT
Background:Type 2 acute myocardial infarction (MI) is the status of myocardial ischemia secondary to the consequences of increased demand or reduced supply of oxygen to the heart muscle cells. The rate, patient characteristics, clinical manifestations, contribution of factors, treatment and prognosis have not been clearly studied.
Objectives:To determine the rate, characteristics and short-term prognosis of type 2 acute MI.
Methods:268 patients admitted to Thong Nhat hospital were eligible diagnosed acute MI from 12/2013 to 12/2014. The research sample was divided into two groups to compare the acute MI type 1 and type 2 according to diagnostic criteria. Study design is prospective cohort.
Results:The average age of the study population was 67.9 ± 11.7 (years old). Type 2 acute MI accounting for 13.4% ratio. Compared with type 1 acute MI group, the group of type 2 acute MI smoking rate was higher (52.8% versus 34.9%, p = 0.032); GRACE risk score higher average (151.9 ± 22.2 versus 106.5 ± 25.9, p <0.001); some comorbidity such as anemia (28.4% versus 8.6%, p <0.001), previous history of stroke (8.3% versus 0.4%, p = 0.008), pneumonia (33.3% vs 9.9%, p <0.001) higher; symptoms of no angina and dyspnea encountered more (22.6% versus 7.6%, p <0.001; 82.4% versus 64.5%, p = 0.008); non-ST-elevation acute MI majority (94.4% versus 59.5%, p <0.001); who were emergency coronary angiography was lower (36.1% vs. 85.3%, p <0.001); coronary lesions usually single vessel (61.1%), double vessels (30.6%), and no coronary lesions accounted for 2.8%; the treatment of type 2 acute MI group was treated medically conservation higher (47.2% versus 15.9%, p <0.001) and percutaneous coronary intervention was lower (52.8% versus 84.1%, p <0.001); In-hospital mortality (11.1% versus 5.2%, p = 0.152) and at 6 months were higher (20% versus 4.2%, p = 0.001).
Conclusions:Type 2 acute MI ratio was 13.4%. The disease often have atypical manifestations, with many comorbidities, mostly non-ST-elevation acute MI pattern. Elective coronary angiography is usually performed with the majority of coronary lesions is single and double- vessels disease and type A and B1 lesion morphology with high percentage. Conservative medical treatment accounted for nearly half of cases. In-hospital mortality and short-term follow-up at 6 months is relatively high.
Keywords:Type 2 acute myocardial infarction, characteristics, mortality.
MỞ ĐẦU
Nhồi máu cơ tim (NMCT) cấp là một trong những nguyên nhân gây tử vong hàng đầu hiện nay. Phân loại lâm sàng nhồi máu cơ tim cấp thành 5 típ được đưa ra bởi Trường Môn Tim/ Hội Tim Hoa Kỳ, Hội Tim Châu Âu và Liên đoàn Tim thế giới năm 2007 [1] như là một phần quan trọng của định nghĩa chung. Mặc dù NMCT cấp típ 1 có liên quan đến vỡ, nứt hoặc bóc tách mảng xơ vữa mạch vành gây ra hình thành huyết khối làm tắc lòng mạch vành, nhưng NMCT cấp típ 2 là tình trạng thiếu máu cục bộ cơ tim thứ phát do hậu quả của tăng nhu cầu oxy hoặc giảm cung cấp như co thắt động mạch vành, thuyên tắc động mạch vành, thiếu máu, rối loạn nhịp tim, tăng hoặc tụt huyết áp.
Trong nhiều trường hợp lâm sàng như nhiễm trùng, hậu phẫu, men tim thường gia tăng [2]. Cơ chế nền tảng cho sự gia tăng troponin tim này được giải thích là do nhiều yếu tố và thường dẫn đến hoại tử cơ tim hơn là thiếu máu cục bộ [3]. Tỉ lệ NMCT típ 2 trong số tất cả bệnh nhân hiện nay chưa được rõ, và theo ghi nhận của y văn thì có khoảng 4% bệnh nhân NMCT tái phát được ghi nhận là bị NMCT típ 2 [4], [5]. Tuy nhiên, đặc điểm bệnh nhân, biểu hiện lâm sàng, các yếu tố góp phần thúc đẩy, điều trị và dự hậu vẫn chưa được nghiên cứu rõ ràng.
Tại bệnh viện Thống Nhất thành phố Hồ Chí Minh, đa số bệnh nhân nằm điều trị là cao tuổi, có nhiều bệnh lý đi kèm, trong đó tỉ lệ mắc NMCT cấp được thấy gia tăng trong những năm gần đây, nhưng tỉ lệ và đặc điểm NMCT cấp típ 2 thì chưa được xác định rõ? Do đó, nghiên cứu này được thực hiện nhằm để xác định tỉ lệ, đặc điểm và tiên lượng ngắn hạn của NMCT cấp típ 2.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: 268bệnh nhân nhập bệnh viện Thống Nhất thỏa tiêu chuẩn chẩn đoán là NMCT cấp trong thời gian từ 12/2013 đến 12/2014 được tham gia vào nghiên cứu. Mẫu nghiên cứu được phân chia thành hai nhóm là NMCT cấp típ 1 và típ 2 theo tiêu chuẩn chẩn đoán.
Thiết kế nghiên cứu là đoàn hệ tiến cứu.
Những bệnh nhân <18 tuổi và không đồng ý tham gia nghiên cứu được loại trừ ra khỏi nghiên cứu này.
Phương pháp nghiên cứu:
Tất cả bệnh nhân nhập viện được hỏi bệnh sử và thăm khám lâm sàng cẩn thận. Các đặc điểm lâm sàng, bệnh đi kèm được ghi nhận. Chúng tôi chỉ ghi nhận các bệnh đi kèm mà đã được chẩn đoán hoặc đang được điều trị.
Xét nghiệm men tim troponin T được thử 3 lần (lần 1 lúc nhập viện, lần 2 sau 6-12 giờ và lần 3 sau 24 giờ). Các xét nghiệm như công thức máu và sinh hóa như chức năng thận (urê, creatinin), đường huyết, biland lipid máu, men gan (SGOT, SGPT) cũng được ghi nhận.
Siêu âm tim được thực hiện tại khoa Tim Mạch Cấp cứu và can thiệp với máy Siemens (phiên bản 2005) với đầu dò chuyên biệt trên tim. Ghi nhận các thông số trên siêu âm tim bao gồm phân suất tống máu thất trái (EF) theo phương pháp Simpson, tình trạng rối loạn vận động vùng, hở van tim.
Kết quả chụp động mạch vành (ĐMV) qua da có cản quang cũng được ghi nhận. Các bệnh nhân nếu có chỉ định sẽ được chụp ĐMV tại phòng thông tim can thiệp của bệnh viện Thống Nhất bằng hệ thống máy Siemens (phiên bản 2003) với kỹ thuật chọc mạch bằng phương pháp Seldinger qua đường động mạch đùi hoặc quay. Cách tính tổn thương ĐMV bằng phần mềm QCA cài đặt sẳn trong máy. Được gọi là tổn thương có ý nghĩa khi hẹp ≥ 50% đường kính thân chung ĐMV trái hoặc ≥ 70% đường kính của 3 nhánh chính ĐMV (động mạch xuống trước trái, động mạch vành mũ, động mạch vành phải).
NMCT cấp được định nghĩa theo tiêu chuẩn của Trường Môn Tim/ Hội Tim Hoa Kỳ, Hội Tim Châu Âu và Liên đoàn Tim thế giới năm 2007 [1]. Trong đó, NMCT cấp típ 2 là tình trạng mất cân bằng giữa cung và cầu oxy của cơ tim.
Những tình trạng làm giảm cung cấp oxy bao gồm:
– Thiếu máu được định nghĩa là khi nồng độ hemoglobin < 5,5 mmol/L ở nam và < 5,0 mmol/L ở nữ.
– Sốc được định nghĩa khi huyết áp tâm thu < 90 mmHg cùng với các dấu hiệu của rối loạn chức năng cơ quan (như toan chuyển hóa, phân áp oxy động mạch < 8 kPa, thiểu niệu [thể tích nước tiểu < 30 ml/giờ trong ít nhất 3 giờ], hoặc bệnh não) [6], [7].
– Các rối loạn nhịp chậm đòi hỏi phải dùng thuốc hoặc máy tạo nhịp.
– Thuyên tắc động mạch vành: trong những trường hợp có gia tăng nguy cơ gây ra thuyên tắc như viêm nội tâm mạc tim bên trái, huyết khối thành trong tim, huyết khối tĩnh mạch trên những bệnh nhân còn lổ bầu dục hoặc thông liên nhĩ.
– Suy hô hấp với áp lực oxy động mạch < 8 kPa và các dấu hiệu lâm sàng của suy hô hấp cấp kéo dài ≥ 20 phút.
Các tình trạng làm tăng nhu cầu oxy cơ tim bao gồm:
– Rối loạn nhịp nhanh thất kéo dài ≥ 20 phút.
– Rối loạn nhịp nhanh trên thất kéo dài trên ≥ 20 phút với tần số thất kéo dài ≥ 150 lần/phút.
– Phù phổi do tăng huyết áp được định nghĩa là khi có huyết áp tâm thu > 160 mmHg, các dấu hiệu của phù phổi và cần phải điều trị với nitrate và lợi tiểu [8] hoặc tăng huyết áp khi huyết áp tâm thu > 160 mmHg và có đồng thời phì đại thất trái được xác định trên siêu âm tim hoặc điện tâm đồ.
Các bệnh nhân cũng được phân loại thành NMCT cấp có ST chênh lên và không có ST chênh lên.
Để đảm bảo đúng theo định nghĩa này, tất cả bệnh nhân NMCT cấp típ 2 trong nghiên cứu của chúng tôi được thực hiện chẩn đoán một cách độc lập bởi hai bác sĩ lâm sàng chuyên khoa tim mạch có kinh nghiệm. Những bệnh nhân NMCT cấp sau khi được chẩn đoán nếu không thỏa tiêu chuẩn NMCT cấp típ 2 thì được phân loại lại là NMCT cấp típ 1.
Các biến cố trong thời gian nằm viện và tại thời điểm 6 tháng được ghi nhận ở tất cả bệnh nhân tham gia nghiên cứu.
Phân tích thống kê: các dữ liệu được nhập và xử lý bằng phần mềm SPSS 22.0. Các biến liên tục được trình bày dưới dạng trung bình ± độ lệch chuẩn, biến phân loại được trình bày dưới dạng tỷ lệ %; phép kiểm chi bình phương được dùng để so sánh giữa các biến phân loại. Phân tích sống còn bằng đường biểu diễn Kaplan- Meier để đánh giá sự khác biệt giữa hai nhóm NMCT cấp típ 1 và típ 2. Giá trị p < 0,05 được xem là có ý nghĩa thống kê.
Đây là nghiên cứu quan sát, không can thiệp vào quá trình điều trị nên không vi phạm về mặt y đức.
KẾT QUẢ NGHIÊN CỨU
Trong thời gian từ 12/2013 đến 12/2014, nghiên cứu này đã thu thập được 268 bệnh nhân. Tuổi trung bình trong dân số nghiên cứu là 67,9 ± 11,7 (tuổi). NMCT cấp típ 2 chiếm tỉ lệ 13,4%. Một số đặc điểm chung của các đối tượng nghiên cứu được trình bày trong bảng 1. Trong các yếu tố nguy cơ tim mạch thì nhóm NMCT cấp típ 2 có tỉ lệ hút thuốc lá cao hơn nhóm NMCT cấp típ 1 (52,8% so với 34,9%, với p = 0,032); điểm nguy cơ GRACE trung bình cũng cao hơn (151,9 ± 22,2 so với 106,5 ± 25,9 với p <0,001). Một số bệnh lý đi kèm như thiếu máu (28,4% so với 8,6%, với p <0,001), tiền căn đột quỵ (8,3% so với 0,4%, với p = 0,008), viêm phổi (33,3% so với 9,9%, với p < 0,001) ở nhóm NMCT cấp típ 2 cũng cao hơn so với nhóm NMCT cấp típ 1. Nhóm NMCT cấp típ 1 thường nhập tại khoa tim mạch hơn so với các khoa khác (86,4%), trong khi đó có 38% bệnh nhân NMCT cấp típ 2 nhập tại các khoa khác không phải là khoa Tim mạch như Hồi sức Tích cực và Chống độc, Hô Hấp, Nội Tổng hợp. Về điều trị, nhóm NMCT cấp típ 2 được can thiệp mạch vành qua da chiếm 52,8%, trong khi đó nhóm NMCT cấp típ 1 là 84,1%, sự khác biệt có ý nghĩa thống kê với p < 0,001. Trong các thuốc điều trị thì có sự khác biệt có ý nghĩa thống kê về việc dùng thuốc kháng đông giữa hai nhóm (72,2% ở nhóm NMCT cấp típ 2 so với 90,5% ở nhóm NMCT cấp típ 1, với p = 0,001).
Bảng 2 cho thấy tình các biểu hiện triệu chứng lúc nhập viện giữa hai nhóm có sự khác biệt rõ với đau thắt ngực điển hình thường gặp ở nhóm NMCT cấp típ 1 hơn (76% so với 42,8%, với p < 0,001), trong khi đó triệu chứng không đau ngực và khó thở thì gặp nhiều ở nhóm NMCT cấp típ 2 hơn so với NMCT típ 1 (22,6% so với 7,6%, với p < 0,001; 82,4% so với 64,5%, với p = 0,008). Trong các loại NMCT cấp thì NMCT cấp không ST chênh lên chiếm 94,4% ở nhóm NMCT cấp típ 2, cao hơn rất nhiều so với nhóm NMCT cấp típ 1, chỉ có 59,5% (p < 0,001); ngược lại nhóm NMCT cấp típ 1 thì đa phần là NMCT cấp có ST chênh lên với tỉ lệ là 40,5%. Nhóm NMCT cấp típ 1 có phân độ Killip lúc nhập viện nặng hơn nhóm NMCT cấp típ 2 (Killip III và IV cao hơn). Nồng độ trung bình men tim troponin T-hs của nhóm NMCT cấp típ 1 cũng cao hơn nhóm NMCT cấp típ 2 (755,9 ± 1672,3 so với 160 ± 252,6, với p = 0,034).
Bảng 1. Đặc điểm chung của các đối tượng nghiên cứu.
|
Đặc điểm |
NMCT cấp típ 1 (n = 232 ) |
NMCT cấp típ 2 (n = 36) |
Giá trị p |
|
Tuổi (TB ± SD) |
67,6 ± 11,8 |
70,1 ± 10,6 |
0,236 |
|
Giới nữ (%) |
19,4 |
8,3 |
0,07 |
|
BMI (TB ± SD) |
22,4 ± 2,2 |
23,1 ± 1,1 |
0,095 |
|
Yếu tố nguy cơ (%) Hút thuốc lá Tăng huyết áp Đái tháo đường típ 2 Rối loạn lipid máu Bệnh thận mạn |
34,9 84,5 19,4 44,4 4,3 |
52,8 77,8 30,6 58,3 5,6 |
0,032 0,216 0,098 0,084 0,497 |
|
Điểm GRACE (TB ± SD) |
106,5 ± 25,9 |
151,9 ± 22,2 |
<0,001 |
|
Bệnh đi kèm (%) Thiếu máu Tiền căn đột quỵ Bệnh mạch máu ngoại biên Suy tim Nhồi máu cơ tim cũ Đã đặt stent mạch vành Ung thư Viêm phổi |
8,6 0,4 4,8 16,4 8,2 9,9 3,0 9,9 |
28,4 8,3 5,4 18,5 2,8 13,9 0 33,3 |
<0,001 0,008 0,18 0,34 0,218 0,316 <0,001 <0,001 |
|
Nhập khoa (%) Tim mạch Khác* |
86,4 13,6 |
62 38 |
<0,001 |
|
Điều trị (%) Nội khoa bảo tồn Can thiệp mạch vành qua da |
15,9 84,1 |
47,2 52,8 |
<0,001 |
|
Các thuốc điều trị (%) Kháng đông Aspirin Clopidogrel Ức chế beta UCMC/UCTT Statin Nitrate |
90,5 98,3 98,7 40,5 77,2 97 94,8 |
72,2 88,9 97,2 38,9 69,4 97,2 100 |
0,001 0,013 0,44 0,502 0,209 0,707 0,170 |
|
Thời gian nằm viện (TB ± SD) |
12,9 ± 7,1 |
14,3 ± 9,9 |
0,293 |
|
Tình trạng xuất viện (%) Sống Tử vong |
94,8 5,2 |
88,9 11,1 |
0,152 |
|
Tại thời điểm 6 tháng (%) Sống Tử vong |
95,8 4,2 |
80 20 |
0,001 |
Chú thích: * bao gồm khoa Hồi sức Tích Cực và Chống Độc, Hô Hấp, Nội Tổng Hợp.
Bảng 2. Đặc điểm lâm sàng và cận lâm sàng của nhồi máu cơ tim cấp típ 1 và típ 2.
|
Đặc điểm |
NMCT cấp típ 1 (n = 232) |
NMCT cấp típ 2 (n = 36) |
Giá trị p |
|
Dấu hiệu sinh tồn (TB ± SD) Huyết áp tâm thu Huyết áp tâm trương Nhịp tim |
145,8 ± 38 92,6 ± 16,4 74,1 ± 11,8 |
135,6 ± 34,2 94,6 ± 18,2 79,5 ± 17,8 |
0,36 0,24 0,18 |
|
Biểu hiện triệu chứng (%) Đau thắt ngực điển hình Không đau ngực Khó thở Ngất |
76 7,8 64,5 2,8 |
42,8 22,6 82,4 1,2 |
<0,001 <0,001 0,008 0,172 |
|
Loại NMCT cấp (%) ST chênh lên Không ST chênh lên |
40,5 59,5 |
5,6 94,4 |
<0,001 |
|
Vị trí nhồi máu cơ tim (%) Thành trước Thành dưới |
40 60 |
0 100 |
0,368 |
|
Rối loạn nhịp tim (%) Rung nhĩ Ngoại tâm thu thất Nhanh thất Rung thất Block nhĩ thất độ 2 Block nhánh trái |
6,4 9,5 1,7 0,9 3,4 2,6 |
8,3 11,1 2,8 0 0 2,8 |
0,048 0,09 0,74
0,86 |
|
Phân độ Killip lúc nhập viện (%) Killip I Killip II Killip III Killip IV |
38,8 44,4 12,1 4,7 |
58,3 36,1 5,6 0 |
0,013 |
|
Phân suất tống máu thất trái (%) EF ≥ 40% EF < 40% |
90,1 9,9 |
86,1 13,9 |
0,316 |
|
Các thông số lipid máu (mmol/L) Cholesterol toàn phần LDL- cholesterol HDL- cholesterol Triglyceride |
4,43 ± 1,08 2,56 ± 0,96 0,96 ± 0,12 1,81 ± 1,03 |
4,46 ± 1,06 2,55 ± 0,95 0,85 ± 0,2 2,76 ± 2,37 |
0,9 0,956 0,001 <0,001 |
|
Các thông số máu khác Troponin T-hs (pg/ml) Creatinin (µmol/L) Glucose (mmol/L) Hemoglobin (g/dL) Bạch cầu (K/mm3) |
755,9 ± 1672,3 101,1 ± 21,8 7,17 ± 2,1 11,5 ± 3,8 9,8 ± 4,6 |
160 ± 252,6 107,6 ± 22,1 7,35 ± 2,85 10,4 ± 4,2 10,2 ± 3,4 |
0,034 0,096 0,065 0,032 0,147 |
Bảng 3 cho thấy tỉ lệ bệnh nhân NMCT cấp típ được chụp động mạch vành cấp cứu thấp hơn rất nhiều so với NMCT cấp típ 1 (36,1% so với 85,3%, với p < 0,001), ngược lại tỉ lệ được chụp động mạch vành chương trình cao hơn (63,9% so với 14,7%, với p < 0,001). Kết quả chụp động mạch vành cho thấy nhóm NMCT cấp típ 2 thường có tổn thương mạch vành 1 nhánh (61,1%), 2 nhánh (30,6%), không có tổn thương mạch vành chiếm 2,8%; ngược lại nhóm NMCT cấp típ 1 có tổn thương 2 nhánh (32,3%), 3 nhánh (31,9%), thân chung vành trái (11,2%) cao hơn so với nhóm NMCT cấp típ 2. Hình thái tổn thương mạch vành cũng có sự khác biệt có ý nghĩa thống kê giữa hai nhóm: nhóm NMCT cấp típ 2 đa phần có tổn thương là típ A (66,7%) và B1 (27,8%), ngược lại nhóm NMCT cấp típ 1 có tổn thương là B2 (22,8%) và C (52,2%).
Bảng 3. Đặc điểm tổn thương động mạch vành và một số yếu tố liên quan.
|
Đặc điểm |
NMCT cấp típ 1 (n = 232 ) |
NMCT cấp típ 2 (n = 36 ) |
Giá trị p |
|
Chụp động mạch vành (%) Cấp cứu Chương trình |
85,3 14,7 |
36,1 63,9 |
<0,001 |
|
Số nhánh mạch vành bị tổn thương (%) 0 tổn thương 1 nhánh 2 nhánh 3 nhánh Thân chung vành trái |
0 35,8 32,3 31,9 11,2 |
2,8 61,1 30,6 5,6 5,6 |
<0,001 <0,001 <0,001 <0,001 0,239 |
|
Hình thái tổn thương mạch vành (%) Típ A Típ B1 Típ B2 Típ C |
18,1 6,9 22,8 52,2 |
66,7 27,8 2,8 2,8 |
<0,001 <0,001 <0,001 <0,001 |
|
Vị trí can thiệp đặt stent (%) LAD LCX RCA LM |
54,9 9,7 33,3 2,1 |
63,2 5,3 31,6 0 |
0,803 |
|
Loại stent được đặt (%) Stent phủ thuốc Stent không phủ thuốc |
96,4 3,6 |
100 0 |
0,424 |
|
Kết quả can thiệp (%) Thành công Không thành công |
95,9 4,1 |
100 0 |
0,469 |
|
Biến chứng của can thiệp (%) * Tử vong Tụ máu nơi đường vào Bệnh thận do thuốc cản quang Đột quỵ Suy tim cấp |
0,87 10,9 6,5 1,3 3,5 |
0 8,3 2,3 0 3,1 |
0,345 0,489 0,162 0,648 0,542 |
Chú thích: * phép kiểm Fisher chính xác.
Theo dõi tại thời điểm 6 tháng, nhóm NMCT cấp típ 2 có tỉ lệ tử vong cao hơn so với nhóm NMCT cấp típ 1 (20% so với 4,2%, với p = 0,001). Sự khác biệt này được thấy rõ sau tháng thứ 4 theo dõi (biểu đồ 1).
Trong các nguyên nhân gây ra NMCT cấp típ 2 thì nhiễm trùng, suy tim và thiếu máu là 3 nguyên nhân thường gặp nhất (bảng 4).
Bảng 4. Các nguyên nhân gây nhồi máu cơ tim cấp típ 2.
|
Nguyên nhân |
NMCT cấp típ 2 (n = 36) |
|
Thiếu máu (%) Nhiễm trùng (%) Rối loạn nhịp tim (%) Giảm oxy máu (%) Suy tim (%) Khác (%) |
16,7 25 11,1 19,4 22,2 5,6 |
Theo dõi sống còn tại thời điểm 6 tháng cho thấy có sự khác biệt rất rõ về tỉ lệ tử vong. Nhóm NMCT cấp típ 2 có tỉ lệ tử vong nhiều hơn, đặc biệt sau tháng thứ 4 theo dõi (với Log Rank (Mantel – Cox), Chi- Square: 11,58, df = 1, p =0,001).
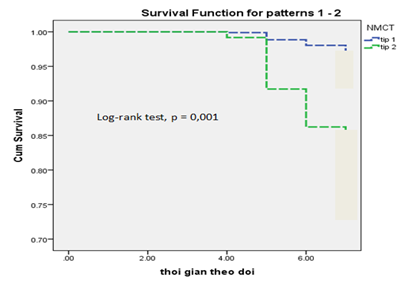
Log Rank (Mantel – Cox), Chi- Square: 11,58, df = 1, p =0,001
Biểu đồ 1. Đồ thị Kaplan – Meier theo dõi sống còn tại thời điểm 6 tháng.
BÀN LUẬN
Tuổi trung bình trong nhóm NMCT cấp típ 2 cao hơn so với nhóm NMCT cấp típ 1 (70,1 ± 10,6 so với 67,6 ± 11,8, với p = 0,236). Tại bệnh viện Thống Nhất, là nơi điều trị cho các cán bộ trung và cao cấp và phần lớn là người cao tuổi nên mức tuổi trung bình khá cao. Tuy nhiên, nghiên cứu này cho thấy nữ giới bị NMCT cấp típ 2 thấp hơn nhiều so với NMCT cấp típ 1 (8,3% so với 19,4%, với p = 0,07). Nữ giới càng cao tuổi thì nguy cơ mắc bệnh động mạch vành càng gia tăng, đặc biệt là NMCT cấp. Và quan sát tổng thể cho thấy nhóm NMCT cấp típ 2 có tuổi trung bình cao hơn, yếu tố nguy cơ tim mạch cao hơn, bệnh lý đi kèm nhiều hơn như thiếu máu, tiền căn đột quỵ, suy tim, viêm phổi. Điều này cũng tương tự với nghiên cứu của tác giả Stein GY và cộng sự [9].
Nghiên cứu này thu nhận được 268 bệnh nhân, trong đó có 36 bệnh nhân (13,4%) là NMCT cấp típ 2. So với một số nghiên cứu khác của các tác giả như Lotte S và cộng sự (26%) [10], Javed và cộng sự (29,6%) [11] thì tỉ lệ NMCT cấp típ 2 trong nghiên cứu của chúng tôi thấp hơn. Tuy nhiên, khi so với một số tác giả khác như Stein GY và cộng sự (4,5%) [9], Melberg và cộng sự (1,6%) [12] thì tỉ lệ NMCT cấp típ 2 trong nghiên cứu của chúng tôi cao hơn. Sự khác biệt này có thể một phần do dân số nghiên cứu khác nhau, và tiêu chuẩn chọn bệnh chưa thật sự thống nhất. Do thiếu tiêu chuẩn thống nhất trong chẩn đoán NMCT cấp típ 2, nên trong nghiên cứu này chúng tôi chẩn đoán NMCT cấp típ 2 dựa trên tình trạng mất cân bằng cung – cầu oxy cho cơ tim như co thắt động mạch vành, thiếu máu, thuyên tắc mạch vành, rối loạn nhịp tim, tăng huyết áp hoặc tụt huyết áp. Tuy nhiên, nhiều bệnh nhân bị viêm phổi, thiếu máu, đột quỵ, nhiễm trùng huyết, suy thận, nhịp tim nhanh, hoặc tụt huyết áp có tăng men tim và trong thực hành lâm sàng thường khó để xác định có hay không sự tăng men tim này là do bệnh cảnh thiếu máu cục bộ cơ tim gây ra.
Có sự khác biệt khá rõ về biểu hiện các triệu chứng lúc nhập viện. Triệu chứng đau thắt ngực điển hình không thường gặp ở nhóm NMCT cấp típ 2 (42,8%), không đau ngực cũng chiếm tỉ lệ khá cao với 22,6%. Thay vào đó, khó thở là triệu chứng hay thường gặp hơn với tỉ lệ 82,4%. Điều này có thể do tần suất các bệnh đi kèm ở nhóm NMCT cấp típ 2 cao hơn NMCT cấp típ 1, chẳng hạn như thiếu máu (28,4%), viêm phổi (33,3%), suy tim (18,5%). Từ hình ảnh điện tâm đồ lúc nhập viện, chúng tôi cũng phân loại nhồi máu cơ tim cấp có ST chênh lên và NMCT cấp không có ST chênh lên. Kết quả nghiên cứu cho thấy đa số NMCT cấp típ 2 là ở dạng NMCT cấp không ST chênh lên (94,4%), và có 5,6% là dạng NMCT cấp ST chênh lên. Kết quả này cũng gần tương tự với nghiên cứu của tác giả Saaby và cộng sự [10]. Tác giả Saaby nghiên cứu trên 144 bệnh nhân NMCT cấp típ 2, trong đó có 96,6% là NMCT cấp không ST chênh lên và 3,4% là NMCT cấp có ST chênh lên.
Nghiên cứu của chúng tôi cho thấy những bệnh nhân NMCT cấp típ 2 ít được chụp mạch vành và điều trị tái tưới máu hơn (52,8% so với 84,1% của NMCT cấp típ 1). Tỉ lệ điều trị nội khoa bảo tồn chiếm đến 47,2%. Điều này có thể do nhận định về vấn đề điều trị tái tưới máu chưa thật sự thống nhất giữa các thầy thuốc lâm sàng, đặc biệt các thầy thuốc không phải chuyên khoa tim mạch thường rất thận trọng trong tiếp cận bệnh nhân NMCT cấp típ 2 với nhiều bệnh đi kèm như viêm phổi, thiếu máu, suy tim, tiền căn đột quỵ (bảng 1). Kết quả chụp động mạch vành trong nghiên cứu của chúng tôi cho thấy bệnh nhân NMCT cấp típ 2 có tổn thương mạch vành khá nhiều (một nhánh 61,1%, hai nhánh 30,6%, ba nhánh 5,6%) và hình thái tổn thương đa phần là típ A (66,7%) và B1 (27,8%). Ngoài ra, trong các thuốc điều trị thì tỉ lệ dùng thuốc kháng đông và aspirin cho bệnh nhân NMCT cấp típ 2 cũng thấp hơn so với NMCT cấp típ 1 (72,2% so với 90,5%, với p < 0,001 đối với thuốc kháng đông; 88,9% so với 98,3%, với p = 0,013 đối với aspirin). Do đó, nếu nhận định về NMCT cấp típ 2 được thống nhất hơn thì số lượng bệnh nhân được điều trị tái tưới máu và điều trị thuốc theo khuyến cáo sẽ nhiều hơn, và có thể phần nào giúp cải thiện được tiên lượng cho bệnh nhân. Tuy nhiên, có một vấn đề mà chúng ta cần phải xem lại là hiện nay các khuyến cáo về điều trị NMCT cấp đều dựa trên cơ sở mảng xơ vữa trong lòng mạch vành không ổn định dẫn đến vỡ và hình thành cục máu đông nên các thuốc điều trị đều tập trung vào cơ chế này như kháng đông, kháng kết tập tiểu cầu, statin. Còn trong NMCT cấp típ 2 với cơ chế chính là mất cân bằng cung – cầu oxy cho cơ tim, nên chiến lược điều trị kháng đông, kháng kết tập tiểu cầu hoặc ngay cả chụp động mạch vành có thật sự cần thiết hay không?
Hiện nay chưa có một khuyến cáo chung cho điều trị NMCT cấp típ 2. Mặc dù tần suất ngày càng tăng và tiên lượng liên quan đến NMCT cấp típ 2 thường kém, nhưng vẫn chưa có một khuyến cáo điều trị trong giai đoạn cấp và lâu dài. Việc điều trị NMCT cấp hiện nay được dựa trên các chứng cứ thử nghiệm lâm sàng, ngẫu nhiên có đối chứng nên cần thiết phải có các khuyến cáo riêng cho điều trị NMCT cấp típ 2, nhưng điều này thật sự là một thách thức và cần phải có thêm thời gian nữa. Trong nghiên cứu của chúng tôi thì các nguyên nhân gây ra NMCT cấp típ 2 gặp nhiều nhất là nhiễm trùng (25%), suy tim (22,2%), giảm oxy máu (19,4%), thiếu máu (16,7%), rối loạn nhịp tim (11,1%). Cùng với tần suất cao của một số bệnh đi kèm, thì chiến lược điều trị cho bệnh nhân thật sự là một thách thức cho các thầy thuốc lâm sàng. Điểm nguy cơ tim mạch – điểm GRACE – lúc nhập viện cao (151,9 ± 22,2), bệnh đi kèm nặng như viêm phổi (33,3%), thiếu máu (28,4%) nên ảnh hưởng đến chiến lược điều trị xâm lấn. Bệnh nhân cần phải được ổn định trước bằng điều trị nội khoa bảo tồn trong giai đoạn ban đầu. Và trên một số bệnh nhân có chọn lọc, tiếp cận điều trị xâm lấn sớm có thể được thực hiện. Tuy nhiên, lợi ích mang lại của chiến lược điều trị xâm lấn sớm cho các đối tượng này hiện vẫn chưa được nghiên cứu.
Có sự khác biệt trên tỉ lệ tử vong nội viện (11,1% so với 5,2%, với p = 0,152) và tại thời điểm theo dõi 6 tháng (20% so với 4,2%, với p = 0,001) giữa NMCT cấp típ 2 và NMCT cấp típ 1. Do hạn chế về mặt thời gian, nên trong nghiên cứu này chúng tôi chỉ theo dõi được 6 tháng, và sự khác biệt trên tỉ lệ tử vong được thấy rõ sau tháng thứ 4 (biểu đồ 1). Khi so sánh với một số nghiên cứu của các tác giả như Saaby và cộng sự [10] thì tỉ lệ tử vong tại thời điểm 30 ngày và 1 năm là 12,5% và 22,9%, Nelson và cộng sự [13] tỉ lệ tử vong tại thời điểm 180 ngày là 24%. Theo tác giả Bonaca MP và cộng sự trong nghiên cứu TRITON-TIMI 38 [14], thì tất cả các loại NMCT cấp đều có liên quan đến gia tăng nguy cơ tử vong do tim mạch, trong đó NMCT cấp típ 2 có gia tăng nguy cơ gấp 3 lần (tỉ số nguy cơ [HR] hiệu chỉnh: 2,8, khoảng tin cậy [CI] 95%: 0,9 – 8,8 , p = 0,085). Tỉ lệ tử vong do tim mạch tích lũy tại thời điểm 180 ngày giữa NMCT cấp típ 1 và 2 là 8,3% so với 7,3%. NMCT cấp típ 2 có tỉ lệ tử vong cao hơn có ý nghĩa so với nhóm không có NMCT (7,3% so với 1,3%, với p < 0,001).
Hạn chế của nghiên cứu: nghiên cứu này chỉ thu thập những bệnh nhân được chẩn đoán NMCT nằm chủ yếu ở khoa Tim Mạch Cấp cứu và Can thiệp, còn các khoa phòng khác chưa được thu thập đầy đủ nên chưa thể đại diện cho dân số chung; chiến lược điều trị nội khoa và xâm lấn chưa thật sự thống nhất chung nên có thể ảnh hưởng đến tiên lượng của bệnh nhân; số lượng bệnh nhân NMCT cấp típ 2 còn ít và thời gian theo dõi tương đối ngắn nên những kết luận rút ra ban đầu này chỉ có thể cho chúng ta thấy những điểm khái quát về NMCT cấp típ 2 tại bệnh viện Thống Nhất.
KẾT LUẬN
Tỉ lệ NMCT cấp típ 2 là 13,4%. Bệnh thường có biểu hiện không điển hình, có nhiều bệnh đi kèm, đa phần là dạng NMCT cấp không ST chênh lên. Chụp mạch vành thường được thực hiện chương trình với tổn thương mạch vành đa số là 1 nhánh và 2 nhánh và hình thái tổn thương típ A và B1chiếm tỉ lệ cao. Điều trị nội khoa bảo tồn chiếm gần phân nữa số trường hợp. Tỉ lệ tử vong nội viện và theo dõi ngắn hạn tại thời điểm 6 tháng tương đối cao.
TI LIỆU THAM KHẢO
1. Thygesen K, Alpert JS, White HD (2007). Universal definition of myocardial infarction. Eur Heart J (28): 2525-2538.
2. Devereaux PJ, Xavier D, Pogue J, Guyatt G, Sigamani A, et al (2011). Characteristics and short-term prognosis of perioperative myocardial infarction in patients undergoing noncardiac surgery: a cohort study. Ann Intern Med 154: 523–528.
3. Agewall S, Giannitsis E, Jernberg T, Katus H (2011). Troponin elevation in coronary vs. non-coronary disease. Eur Heart J (32): 404–411.
4. White HD, Reynolds HR, Carvalho AC, Pearte CA, Liu L, et al (2012). Reinfarction after percutaneous coronary intervention or medical management using the universal definition in patients with total occlusion after myocardial infarction: Results from long-term follow-up of the Occluded Artery Trial (OAT) cohort. Am Heart J 163: 563–571.
5. Bonaca MP, Wiviott SD, Braunwald E, Murphy SA, Ruff CT, et al (2012). American College of Cardiology/American Heart Association/European Society of Cardiology/World Heart Federation Universal Definition of Myocardial Infarction Classification System and the Risk of Cardiovascular Death: Observations From the TRITON-TIMI 38 Trial (Trial to Assess Improvement in Therapeutic Outcomes by Optimizing Platelet Inhibition With Prasugrel-Thrombolysis in Myocardial Infarction 38). Circulation 125: 577–583.
6. Dellinger RP, Levy MM, Carlet JM, et al (2008). Surviving Sepsis Campaign: international guidelines for management of severe sepsis and septic shock: Crit Care Med (36): 296-327.
7. Dickstein K, Cohen-Solal A, Filippatos G, et al (2008). ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart.Eur Heart J (29): 2388-2442.
8. Nieminen MS, Harjola VP (2005). Definition and epidemiology of acute heart failure syndromes. Am J Cardiol (96): 5G-10G.
9. Stein GY, Herscovici G, Korenfeld R, Matetzky S, Gottlieb S, et al (2014). Type-II Myocardial Infarction – Patient Characteristics, Management and Outcomes. PLo S ONE 9(1): e 842 85.
10. Saaby L, Poulsen TS, Hosbond S, et al (2013). Classification of Myocardial Infarction: Frequency and Features of Type 2 Myocardial Infarction. The American Journal of Medicine (126): 789-797.
11. Javed U, Aftab W, Ambrose J, et al (2009). Frequency of elevated troponin I and diagnosis of acute myocardial infarction. Am J Cardiol (104): 9-13.
12. Melberg T, Burman R, Dickstein K (2010). The impact of the 2007 ESC-ACC-AHA-WHF Universal de finition on the incidence and classifi-cation of acute myocardial infarction: a retrospective cohort study. Int J Cardiol (139): 228-233.
13. Nelson SE, Sandoval Y, Smith SW, et al (2013). Role of delta cardiac troponin I to distinguish between type I NSTEMI and type II myocardial infarction (abstr). J Am Coll Cardiol (61):E234.
14. Bonaca MP, Wiviott SD, Braunwald E, et al (2012). American College of Cardiology/American Heart Association/European Society of Cardiology/World Heart Federation Universal definition of myocardial infarction classi fication system and the risk of cardiovascular death: observations from the TRITON-TIMI 38 trial (Trial to Assess Improvement in Therapeutic Outcomes by Optimizing Platelet Inhibition with Prasugrel Thrombolysis in Myocardial Infarction 38). Circulation (125): 577–83








