I. ĐẶT VẤN ĐỀ (1-3):
– Là loại nhịp nhanh với phức bộ QRS rộng ( QRS > 120ms ) và tần số > 100 lần/ph, bao gồm loạn nhịp nguồn gốc từ thất ( nhịp nhanh thất -VT), hoặc nguồn gốc từ trên thất kèm bất thường trong hệ thống His-Purkinje ( nhịp nhanh trên thất dẫn truyền lệch hướng ) và lỗi ghi.
Bs Nguyễn Thanh Hiền
Bs Lê Minh Tú
Bs Trần Dũ Đại
I. ĐẶT VẤN ĐỀ (1-3):
– Là loại nhịp nhanh với phức bộ QRS rộng ( QRS > 120ms ) và tần số > 100 lần/ph, bao gồm loạn nhịp nguồn gốc từ thất ( nhịp nhanh thất -VT), hoặc nguồn gốc từ trên thất kèm bất thường trong hệ thống His-Purkinje ( nhịp nhanh trên thất dẫn truyền lệch hướng ) và lỗi ghi.
– Nhịp nhanh QRS rộng ( WCT: Wide Complex Tachycardia ) là tình huống lâm sàng đặc biệt vì:
o Chẩn đoán phân biệt giữa VT và các dạng nhịp nhanh trên thất dẫn truyền lệch hướng là rất khó. Dù đa số các trường hợpWCT (80%) là do nhịp nhanh thất (VT : ventricular tachycardia), nhưng luôn phải chẩn đoán phân biệt với các dạng nhịp nhanh trên thất có QRS rộng. Hướng dẫn chẩn đoán tuy đã có nhưng tương đối phức tạp và chưa hoàn hảo.
o Điều trị khẩn thường là bắt buộc do đa số có tình trạng huyết động không ổn định.
– Hiện nay chưa có 1 tiêu chuẩn đơn giản hay phối hợp nào đủ giúp chẩn đoán chính xác WCT. Do vậy, khi không thể phân biệt được WCT có nguồn gốc thất hay trên thất thì WCT nên coi là VT vì :
o Hầu hết WCT là VT ( 80% ) ở nhóm bệnh nhân không chọn lọc và hơn 95% các trường hợp có nhồi máu cơ tim trước đây.
o Việc chẩn đoán VT giúp ngăn ngừa điều trị không hợp lý có thể gây nguy hiểm cho bệnh nhân ( ví dụ : adenosine, chẹn beta . . .).
o Dù có là nhịp nhanh trên thất, điều trị theo hướng VT ( amiodarone, lidocain . . .) cũng là an toàn và có thể có hiệu quả hồi phục nhịp xoang.
– Bài viết này nhằm cập nhật các biện pháp chẩn đoán và điều trị ban đầu hiện nay của WCT.
II. NGUYÊN NHÂN WCT:
– Có 3 nguyên nhân cơ bản là do nhịp nhanh thất, dẫn truyền lệch hướng và lỗi ghi (1-3). Nhịp nhanh ở Bn mang dụng cụ cấy ghép ở tim cũng có QRS rộng nhưng không nằm trong phạm vi bài viết này.
1) Nhịp nhanh thất:nguyên nhân hay gặp nhất (3,4).
o Theo thời gianchia ra VT không dai dẳng (cơn kéo dài < 30s) và VT dai dẳng (cơn kéo dài > 30s). VT không dai dẳng thường gặp khoảng 50 – 80% BN suy tim qua theo dõi holter nhịp. Ý nghĩa lâm sàng tương tự như ngoại tâm thu thất.
o Theo hình dạngchia ra VT đơn dạng và đa dạng. VT đơn dạng là một dạng của nhịp nhanh thất có hình dạng QRS giống nhau trên cùng một chuyển đạo ở tất cả các chuyển đạo ECG bề mặt. Trong VT đa dạng, hình dạng QRS nhịp nhanh thất thay đổi từ nhịp này qua nhịp khác trên cùng một chuyển đạo ở bất kỳ chuyển đạo nào. VT đa dạng gồm VT với QT dài (xoắn đỉnh) bẩm sinh hoặc mắc phải, vàQT bình thường do thiếu máu cơ tim cấp, nguyên nhân khác như xơ hóa cơ tim…
2) Nhịp nhanh trên thất dẫn truyền lệch hướng (1,3,4,5):
a. Do bất thường dẫn truyền trong hệ thống His-Purkinje :
– Dẫn truyền xung động từ trên thất có thể chậm hoặc bị block trong hệ thống His-Purkinje gây ra WCT (hình 1A).
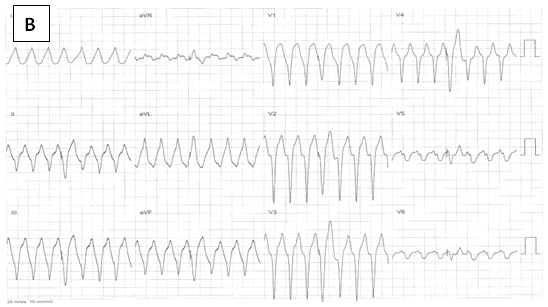
– Ở một số trường hợp, ECG ban đầu khi không có cơn nhịp nhanh đã có block nhánh, hay chậm dẫn truyền trong thất không đặc hiệu. Khi bị cơn nhịp nhanh QRS cũng sẽ rộng. Do vậy, nếu có ECG ban đầu để so sánh là rất hữu ít. Nếu phức bộ QRS có dạng block nhánh lúc ban đầu và lúc lên cơn giống nhau thì chứng tỏ nhiề̀u khả năng cơn nhịp nhanh là trên thất (hình 1B,C).
– Ở bệnh nhân ECG lúc ban đầu bình thường khi vô cơn nhịp nhanh trên thất có QRS rộng, nguyên nhân thường nhất là dẫn truyền lệch hướng phụ thuộc nhịp nhanh ( block nhánh chức năng ), do xung động lan nhanh đến sợi dẫn truyền khi tình trạng trơ chưa hồi phục hoàn toàn từ xung động trước (hình 1D)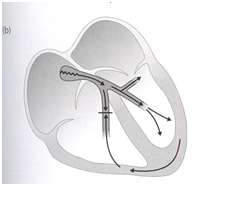

Hình 1A. ở BN có block nhánh, các loại nhịp nhanh trên thất đều có QRS rộng dạng block nhánh điển hình.
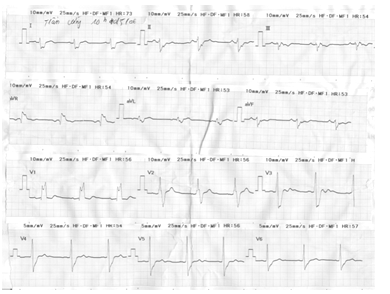
Hình 1B. BN bị block nhánhlúc nhịp xoang bình thường.
Hình 1C. trong cơn nhịp nhanh,phức bộ QRS rộngcó hình dạng RBBB giống như lúc nhịp xoang, chứng tỏ cơn nhịp nhanh này có nguồn gốc trên thất.Dùng adenosine cắt được cơn nhịp nhanh.
![]()

Hình 1D:ECG minh họa WCT có nguồn gốc trên thất (rung nhĩ) kèm dẫn truyền lệch hướng do block nhánh phụ thuộc nhịp nhanh: Trong cơn rung nhĩ nhanh, khi đáp ứng thất nhanh hơn nữa và sau khoảng nghỉ dài, xuất hiện RBBB ở cuối đạo trình V1 dài ( mũi tên) (1).
b. Hội chứng tiền kích thích: có 3 tình huống
– Nhịp nhanh vào lại dẫn truyền thuận (orthodromic)-dẫn truyền xuôi qua nút AV và ngược qua đường phụkèm block nhánh từ trước hay chức năng (hình 2B).
– Nhịp nhanh vào lại dẫn truyền nghịch sẽ tạo QRS rộng do dẫn truyền xuôi qua đường phụ và ngược qua nút AV (QRS rộng đềuhình 2C, 2D). Tuy nhiên, trường hợp này hiếm ( khoảng 6% trong WCT ) và khó phân biệt với VT nếu chỉ dựa vào ECG bề mặt.
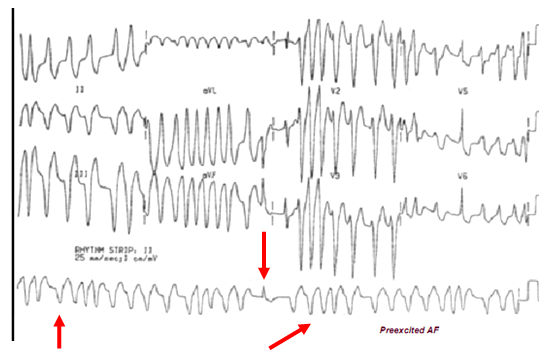
– Ở bệnh nhân rung nhĩ/ Flutter nhĩ dẫn truyền qua đường phụ cơn nhịp nhanh sẽ tạo ra QRS không đều lúc rộng lúc hẹp hoặc trung gian tùy theo dẫn truyền qua đường phụ hay đường AV hoặc khử cực thất gần như đồng thời từ xung động dẫn xuống qua đường phụ và nút AV (hình 2E, 2G).
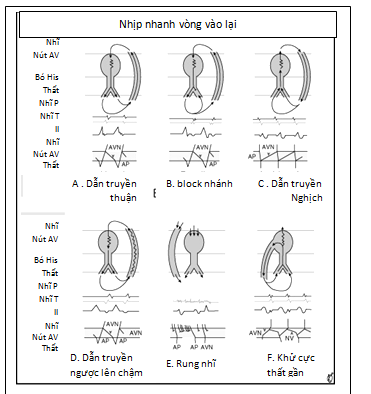
Hình 2.Các dạnh nhịp nhanh khi có đường phụ (chi tiết xem trong bài) (4).
![]()
![]()
Hình 2G.Rung nhĩ với dẫn truyền qua đường phụ. trên đạo trình DII dài: QRS không đều, tần số có lúc rất nhanh, có phức bộ QRS hẹp ngược chiều với QRS rộng và các phức bộ trung gian (mũi tên) (5).
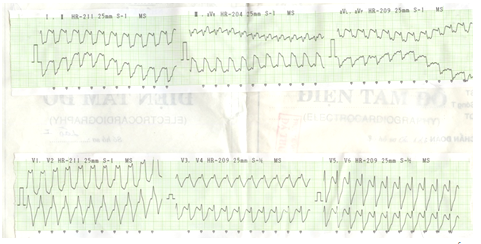
3) Nhiễu ECG:đặc biệt khi quan sát chỉ trên một đạo trình, có thể chẩn đoán nhầm thành VT và dẫn tới điều trị không cần thiết. Nếu thấy nhiều nhịp QRS hẹp với tần số cố định trong chuỗi nhịp QRS rộng có thể đó là nhiễu, cần đánh giá ở nhiều đạo trình và cẩn thận hơn (hình 3) (1,3).
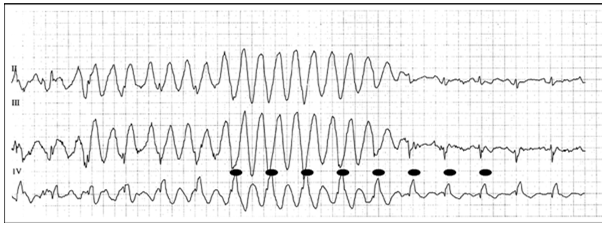

Hình 3.Nhiễu do cử động chân rất nhanh tạo hình ảnh giống WCT với tần số 187 lần/ph. Nhìn kĩ sẽ thấy nhịp thật của BN là nhịp xoang, tần số 100 lần/ph (1).
III. Chẩn đoán (1-6):
Trong tình huống không ổn định mọi việc đánh giá và tìm nguyên nhân thường là không thể và sẽ thực hiện sau. Tuy nhiên ở bệnh nhân ổn định không có bằng chứng rối loạn huyết động hoặc BN sau cấp cứu điều trị thành công, những chỉ dẫn khám xét sau đây có thể sẽ hữu ích cho chẩn đoán và điều trị.
1. Hỏi bệnh:
– Thời gian bị loạn nhịp? Tần suất bị loạn nhịp? Cơn nhịp nhanh xảy ra có đột ngột
hay không? Có sử dụng các thuốc có khả năng gây loạn nhịp hay không? Sử
dụng thuốc lợi tiểu không ? Hỏi các vấn đề liên quan đến thiếu Oxy, thăng bằng
kiềm toan (bệnh phổi mạn …)? Hỏi các triệu chứng của cường giáp…
– Tiền sử bệnh lý tim mạch: vì nếu có bệnh tim cấu trúc đặc biệt là bệnh mạch vành và nhồi máu cơ tim gần đây khả năng VT là rất cao. Có đặt máy tạo nhịp, ICD hay không? Nếu có khả năng WCT liên quan với dụng cụ điều trị cũng rất cao ( device- therapy associated WCT ) và đa số là VT.
2. Khám bệnh:
– Tuy không giúp ích trong chẩn đoán nhưng có ý nghĩa tiên lượng. Một số bệnh nhân WCT rất ít triệu chứng hoặc không có ( hồi hộp, choáng váng. . .), trong khi một số khác có triệu chứng nặng hơn ( đau ngực, khó thở . . .). Cần tập trung xác định có bệnh tim thực thể hay không: dấu hiệu suy tim cấp, âm thổi ở tim, bằng chứng phẫu thuật tim, bệnh mạch máu ngoại biên…
3. Tuổi:
– WCT ở bệnh nhân > 35 tuổi nhiều khả năng VT hơn ( giá trị dự đoán (+) 85% ), nhịp nhanh trên thất thường ở tuổi nhỏ hơn ( giá trị dự đoán (+) 70%). Tuy nhiên, nghi ngờ VT ở người trẻ nếu có bệnh tim, tiền sử gia đình có loạn nhịp thất hay tử vong tim mạch sớm.
4. Thuốc:
– Rất nhiều thuốc gây loạn nhịp cần được hỏi ở bệnh nhân WCT. Các thuốc gậy QT dài, thuốc chống loạn nhịp, digoxin, lợi tiểu…
5. Đánh giá ECG:
– Trong quá trình phân tích nên tìm ECG cũ, có ngoại tâm thu thất không và cơn nhịp nhanh có hình dạng giống ngoại tâm thu thất không, đo 2 đoạn kéo dài, nhiều lần để giúp ích cho quá trình chẩn đoán…
– Tần số tim thường ít giúp ích cho chẩn đoán phân biệt. Tuy nhiên tính chất đều và không đều có giá trị hơn. VT, nhịp nhanh kịch phát trên thất, flutter nhĩ 2/1 có nhịp đều. Trong khi WCT không đều hay gặp trong rung nhĩ dẫn truyền lệch hướng hay qua đường phụ. Dù WCT không đều cũng gặp trong VT (nhịp nhanh thất đa ổ, xoắn đỉnh..) nhưng ít và nếu dai dẳng sẽ gây ra rối loạn huyết động và đã cần shock điện ngay.
– QRS:
Trục QRS:
Trục bất định nghĩ nhiều VT.
So sánh trục của nó lúc nhịp xoang: di chuyển trục trong cơn WCT > 40 độ chứng tỏ VT.
Ở bệnh nhân WCT dạng block nhánh phải trục sang T ( -30độ ) chứng tỏ VT.
Ở bệnh nhân WCT dạng block nhánh trái trục sang phải > 90 độ chứng tỏ VT.
Khoảng QRS: khoảng QRS càng rộng thì khả năng VT càng cao. Trong WCT dạng block nhánh phải QRS > 160ms nghĩ nhiều VT. Tuy nhiên, khi QRS < 160ms không loại trừ VT vì có thể xuất phát từ vách hay hệ His-Purkinje.
– Concordan (hình 4):
Là khi phức bộ QRS ở 6 đạo trình trước tim ( từ V1 – V6) là một dạng, cùng hướng ( cùng dương dạng sóng R, hay cùng âm dạng sóng QS ). Nếu bất kỳ một trong 6 đạo trình có dạng QRS ( qR hay RS ), không gọi là concordant. Khi có concordant thì khả năng là VT ( đặc hiệu 90% ).
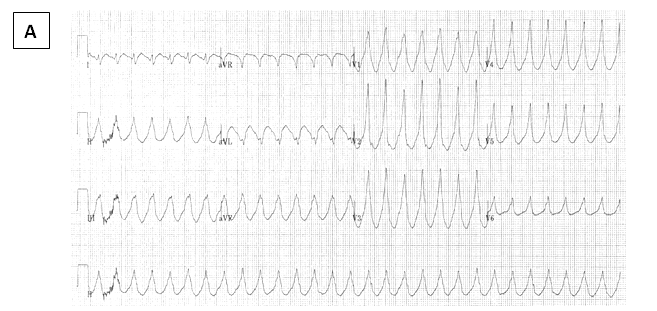

Hình 4.Hình Concordant dương (A) và Concordant âm (B) ở các chuyển đạo từ V1-V6, chứng tỏ VT.
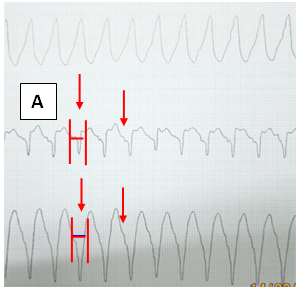
– Phân ly nhĩ thất (AV) (hình 5): là tình trạng hoạt động của nhĩ độc lập với hoạt động của thất. Khi WCT có phân ly AV, nếu tần số nhĩ chậm hơn tần số thất chứng tỏ là VT. Những dấu hiệu sau chứng tỏ có phân ly AV:
o Biểu hiện sóng P tần số chậm hơn không hằng định với phức bộ QRS.
o Khoảng PP và RR là khác nhau.
o Khoảng PR luôn thay đổi.
o Không có sự kết hợp giữa P và QRS.
o Lưu ý khi nhận định sóng P không được chỉ dựa vào một đạo trình, mà nên xem xét trên vài đạo trình ghi đồng thời để tránh nhầm lẫn.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Hình 5.A: nhìn ở DII có thể nghĩ có sóng P đi trước QRS và như vậy là nhịp nhanh trên thất. Tuy nhiên, so sánh với các đạo trình khác chứng tỏ rằng sóng mà ta tưởng là P chỉ là một phần của vector ban đầu phức bộ QRS (bề rộng phức bộ QRS của đạo trình dưới bằng bề rộng QRS ở đạo trình mà ta nghĩ có sóng P- mũi tên) (9). B: ở V1, có sóng P độc lập với QRS (mũi tên), ở DII và DIII thấy rõ nhịp phối hợp và bắt được ( 12).
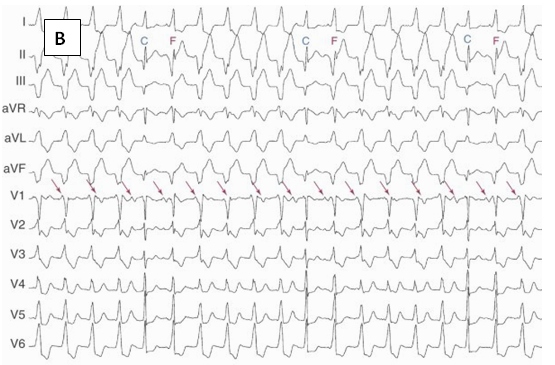
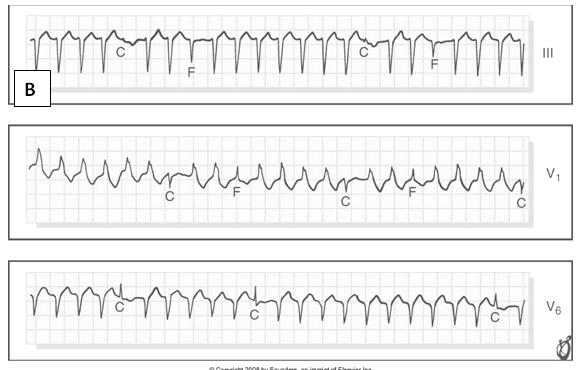
– Nhịp phối hợp (fusion beat- hình 6): Khi một xung động xuất phát từ thất và xung động thứ hai từ trên thất kích thích đồng thời cơ thất. Kết quả là phức bộ QRS có hình ảnh trung gian giữa nhịp xoang và nhịp thất nguyên ủy. Nhịp phối hợp trong WCT chứng tỏ có phân ly nhĩ thất và WCT là VT.
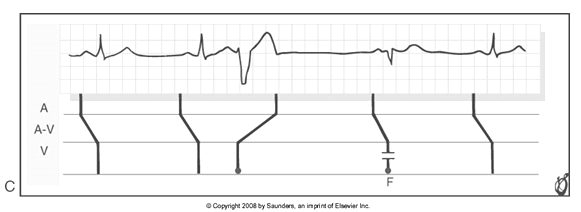
Hình 6.Sơ đồ minh họa nhịp phối hợp. Nhịp thứ tư (F) là nhịp phối hợp (4).
– Nhịp bắt được thất (capture beat- hình 7) là phức bộ QRS trong WCT có hình dạng giống QRS nhịp xoang. Thuật ngữ này chứng tỏ rằng dẫn truyền bình thường đã kiểm soát ngay tức thì hoạt động thất trong cơn VT. Hình ảnh ECG sẽ là khoảng Rr (r là nhịp từ trên thất) ngắn hơn RR, có hình dạng gần giống lúc nhịp xoang với sóng P đi trước.
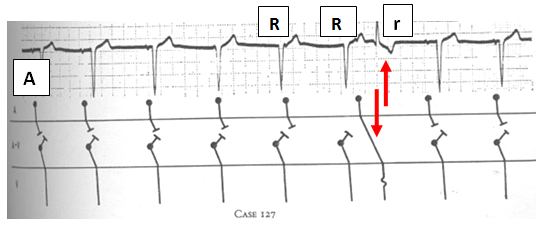
Hình 7. A : mô tả cơ chế nhịp bắt được (nhịp số 7- mũi tên)(10). B: ECG minh họa nhịp bắt được (C) và nhịp phối hợp (F) (4).
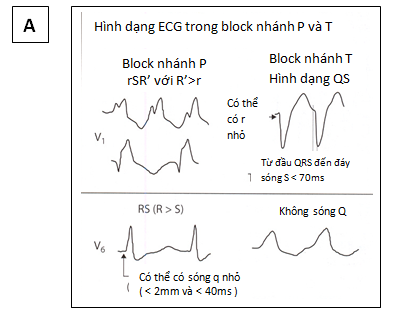
– Hình dạng QRS (hình 8):
o Phân tích hình ảnh QRS có thể giúp chẩn đoán WCT nguồn gốc từ thất hay trên thất. Hầu hết WCT sẽ có một trong hai dạng hoặc là bock nhánh P ( QRS chủ yếu (+) ở V1, V2 ), hoặc block nhánh T ( QRS chủ yếu (-) ở V1, V2 ). Vì vậy, khi phân tích hình ảnh QRS đầu tiên hãy nhìn vào đạo trình V1, V2 để xác định xem WCT dạng block nhánh nào.
o Nếu WCT có dạng block nhánh P:
+ Hình ảnh V1 chủ yếu là R hay qR thì nhiều khả năng là VT.
+ Ngược lại, hình ảnh chủ yếu là RSR’, hay RsR’ nhiều khả năng là trên thất.
+ Ở V6, hình ảnh rS ( sóng r nhỏ hơn sóng S ), QS, qR (q>40 ms) ở V6 nhiều khả năng là VT.
+ Ngược lại, hình ảnh Rs ( sóng R lớn hơn sóng s ) ở V6 nhiều khả năng là trên thất.
o Nếu WCT có dạng block nhánh T:
+ Ở V1 và V2: đo ngay bề rộng sóng r, nếu r > 40ms nhiều khả năng là VT. Ngược lại, r nhỏ không rộng, chỉ dưới 40ms nhiều khả năng là trên thất.
+ Hai dấu hiệu khác gợi ý VT là có khấc ở phần xuống sóng S trong đạo trình V1 và V2, và khoảng cách từ khởi phát QRS tới đáy QS hay sóng S > 70ms ở V1, V2.
+ Ngược lại, nếu phần xuống sóng S ở V1, V2 trơn láng và thời gian từ QRS tới đáy sóng S < 70ms gợi ý trên thất.
+ Dấu hiệu ở V6: Hiện diện sóng Q hay QS ở V6 chứng tỏ VT. Ngược lại, không có sóng Q ở V6 chứng tỏ trên thất.
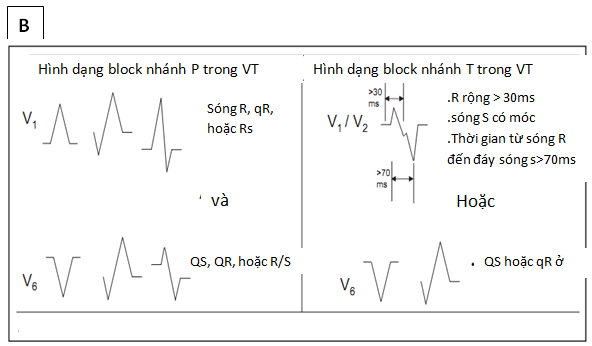
Hình 8. Các hình ảnh ECG block nhánh điển hình trong nhịp nhanh trên thất và thất. A: trên thất. B: thất (12).
IV. HƯỚNG DẪN CHẨN ĐOÁN NHỊP NHANH QRS RỘNG (1-4,12,13,14):
Câu hỏi đầu tiên cần trả lời là phức bộ QRS này đều hay không đều. Nếu không đều nhiều khả nằng là rung nhĩ, cuồng nhĩ với block nhánh hoặc dẫn truyền qua đường phụ, VT đa dạng. Nếu phức bộ QRS đều, áp dụng 2 hướng dẫn hiện nay là theo tiêu chuẩn Brugada hoặc tiêu chuẩn Vereckei (không nêu trong bài viết này). Trong quá trình phân tích ECG, lưu ý có một số dấu hiệu tuy ít gặp nhưng có độ đặc hiệu cao trong chẩn đoán (bảng 1). Các biện pháp cường phế vị không nên áp dụng trong WCT vì có thể nguy hiểm. Có́ thể sử dụng test thuốc Adenosin để chẩn đoán chỉ khi phức bộ QRS rộng này là đều.
Tiêu chuẩn Brugada (hình 9):
– Đầu tiên là loại trừ nhịp xoang nhanh kèm block nhánh (sẽ có sóng P đi trước mỗi phức bộ QRS rộng). Nếu loại trừ nhịp xoang, đi theo các bước kế tiếp.
– Bước 2: nhìn vào các đạo trình ở V1-V6 xem có dạng RS ( sóng R và sóng S gần bằng nhau ở một chuyển đạo bất kỳ ) không? Nếu không có ( chủ yếu là dạng qR, Rs, QS ), hoặc concordance hiện diện thì nhiều khả năng là VT.
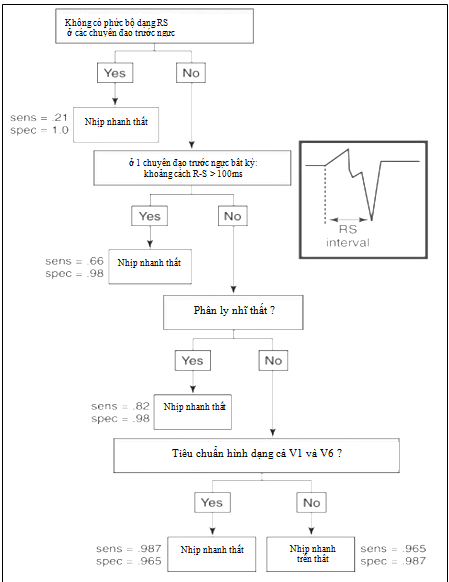
Hình 9. Quy trình chẩn đoán theo tiêu chuẩn Brugada (14).
– Bước 3: nếu RS hiện diện, đo khoảng cách từ khởi đầu sóng R đến đáy sóng S ( khoảng RS ). Nếu khoảng RS dài nhất > 100ms, chẩn đoán nhiều khả năng là VT. Ngược lại < 100ms qua bước kế
– Bước 4: tìm xem có hiện diện phân ly nhĩ thất ( atrioventricular dissociation ) hay không, nếu có phân ly chẩn đoán là VT. Còn nếu hình ảnh phân ly không rõ qua bước tiếp theo
– Bước 5: dùng tiêu chuẩn phân tích hình ảnh ( morphology criteria ) QRS ở V1 và V6 (phần IV.6, hình 8).
Bảng 1.Những dấu hiệu ECG giúp chẩn đoán phân biệt trong WCT.
|
Tiêu chuẩn |
SVT với dẫn truyền lệch hướng |
VT |
|
QRS ³160ms |
(-) |
(+) |
|
Trục quá trái (-300) (không có giá trị khi QRS dạng block nhánh trái ) |
(-) |
(+) |
|
Trục quá phải > 900 |
(-) |
(+) nếu QRS dạng Block nhánh trái |
|
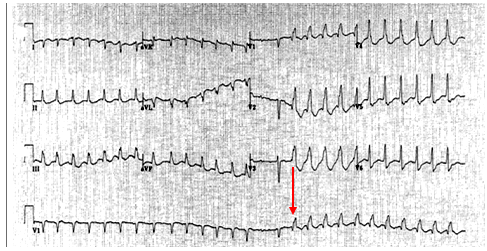
Cơn nhịp nhanh có hình ảnh giống hình ảnh ngoại tâm thu thất trước đó (hình 10). |
( -) |
(+) |
|
Phức bộ QRS cùng chiều ở các chuyển đạo trước tim ( concordant ) |
( -) |
(+) |
|
Có nhịp bắt được (capture) hay nhịp phối hợp (fusion ), (không kể nhịp này do ngoại tâm thu đối bên hay với nhịp thoát trở lại) |
(-) |
(+)
|
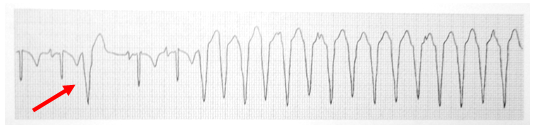
![]()

Hình 10. Cơn nhịp nhanh giống hệt hình ảnh NTT thất, nên nó là VT (9).
V. ĐIỀU TRỊ (1,3,4,14-22):
1) Bệnh nhân không ổn định:
– Cần lưu ý là rối loạn huyết động thường xảy ra do WCT bất kể nguyên nhân gì. Hơn nữa, bệnh nhân có thể diễn tiến rất nhanh từ huyết áp ổn định trở nên không ổn định nên cần theo dõi sát.
– Khi bệnh nhân WCT không ổn định (HA tụt, rối loạn tri giác, dấu hiệu shock) thì shock điện đồng bộ ngay 100 – 200j ( với sóng đơn pha ) hay 50 – 100j ( với sóng 2 pha ) và tăng dần khi cần. Nếu không thể phân biệt được sóng QRS và sóng T thì chấp nhận shock điện không đồng bộ. Phải sử dụng thuốc an thần ngay trước shock điện (chọn thuốc khởi phát tác dụng nhanh, thời gian bán hủy ngắn).
– Nếu bệnh nhân mất ý thức hay vô mạch: Điều trị theo phác đồ cấp cứu ngừng tim.
2) Bệnh nhân ổn định: khi đó có thời gian để phân tích và điều trị hướng tới đặc hiệu hơn.
a. Nếu là VT hay không rõ chẩn đoán: điều trị như VT
o Thuốc nhóm I ( chỉ dùng nếu bệnh nhân không có suy tim ngoại trừ lidocain ) hay thuốc nhóm III thường dùng cho loạn nhịp ở BN có bệnh tim cấu trúc, suy tim, LN kháng trị hay tái phát.
o Nếu ca81tco7n bằng thuốc không hiệu quả, shock điện chọn lọc sau khi dùng liều an thần thích hợp, shock điện 100 – 200j ( sóng một pha ) hay 50 – 100j ( sóng hai pha , ưu tiên hơn), shock liều cao hơn khi cần.
o Điều trị các rối loạn kết hợp ( thiếu máu cục bộ cơ tim, suy tim, rối loạn điện giải ).
o Đối với bệnh nhân đã từng có cơn VT và biết không có bệnh tim cấu trúc (VT tự phát, ECG có hình dạng QRS kiểu block nhánh T kèm trục hướng xuống dưới hoặc block nhánh P kèm trục hướng lên trên), khi đó có thể dùng thuốc ức chế beta, hay ức chế kênh canxi, đặc biệt nếu bệnh nhân đã điều trị thành công với các thuốc này.
Lưu ý:
o Nếu là VT đa dạng: tham khảo thêm bài “ chẩn đoán và xử trí loạn nhịp thất trong suy tim” (19).
b. Nếu là nhịp nhanh trên thất:
o Khi chẩn đoán chắc chắn nhịp nhanh QRS rộng đều có nguồn gốc trên thất thì điều trị theo hướng nhịp nhanh trên thất ( tk bài: chẩn đoán và điều trị ban đầu loạn nhịp nhanh trên thất phức bộ QRS hẹp) (20).
o Nếu QRS rộng không đều là do RN dẫn truyền qua đường phụ:
Chống chỉ định: digoxin, chẹn BB, ức chế canci. .
Dùng amiodarone (lựa chọn ưu tiên). Dùng procainamide TM hay propafenone nếu không kèm bệnh tim cấu trúc. Amiodarone là thuốc dùng phổ biến nhất ở Việt nam. Huûy ñöôøng phuï là̀muïc tieâu laâu daøi
c. Nếu WCT tái phát hay tồn tại sau shock điện:
Dùng thuốc là biện pháp tiếp theo đồng thời tiếp tục đánh giá tập trung vào cơ chế và nguyên nhân gây loạn nhịp ( thiếu máu cục bộ, rối loạn điện giải, ngộ độc thuốc . . .). Shock điện chuyển nhịp lập lại nếu bệnh nhân huyết động không ổn hay thuốc không có tác dụng. các thuốc thường dùng nêu ở bảng 2.
Bảng 2.Tóm tắt các thuốc chống loạn nhịp thường dùng trong điều trị WCT.
|
THUỐC |
LIỀU TẤN CÔNG |
LIỀU DUY TRÌ |
|
Lidocaine |
1-1.5 mg/kg ,2-3 phút; sau 5-10 phút có thể lập lại 0.5-0.75 mg/kg, 2-3 phút (liều tối đa 3 mg/kg) |
1-4 mg/phút |
|
Procainamide |
10-15 mg/kg, có thể tăng đến 1-1.5 g (thường dùng 20 mg/ phút, không quá 50 mg/ phút) |
2-4 mg/ phút |
|
Sotalol |
0.2-1.5 mg/kg trong 30 phút |
0.008 mg/kg/ phút |
|
Amiodarone |
150 mg trong 10 phút (nếu cần thiết có thể thêm liều tấn công, liều tối đa 2.2 g/24 h) |
1 mg/ phút trong 6 giờ đầu, sau đó 0.5 mg/ phút |
3). Điều trị sau cắt cơn:
– Sau khi cắt cơn đánh giá kỹ bệnh nhân để điều chỉnh các yếu tố nguy cơ cũng như đánh giá lại ECG để hướng tới điều trị chuyên biệt hơn và theo hướng dẫn của từng loại loạn nhịp hiện hành.
– Chỉ định làm điện sinh lý:
♦ Class I : BN với nhịp nhanh QRS rộng mà không thể chẩn đoán chính xác sau khi phân tích các điện tâm đồ có sẵn và việc chẩn đoán chính xác là cần thiết trong chăm sóc bn.
♦ Class III (không làm): Bn với VT hay PSVT với dẫn truyền lệch hướng hay h/c tiền kích thích đã được chẩn đoán rõ bằng ECG và dữ kiện từ điện sinh lý không ảnh hưởng đến điều trị.
Kết luận.
– Mặc dù block nhánh có thể xuất hiện trong nhịp nhanh trên thất và có phức bộ QRS rộng, nhưng cần nhớ là hầu hết WCT là có nguồn góc từ thất (VT).
– Những dáu hiệu sau đây gợi ý WCT là VT hơn là SVT: bệnh nhân có tổn thương cơ tim thực thể, bằng chứng phân ly A-V, QRS > 160ms, concordant ở các đạo trình trước tim, và trục quá lệch.
– Các dấu hiệu như không đều hay rối loạn huyết động không phải là tiêu chuẩn có ý nghĩa để chẩn đoán là VT.
– Khi SVT kèm block nhánh, hình ảnh QRS thường sẽ có dạng block nhánh phải hay trái điển hình.
– Không được sử dụng verapamil, diltiazem, chẹn beta trong mục đích chẩn đoán.
– Tóm tắt điều trị nêu ở hình 11.
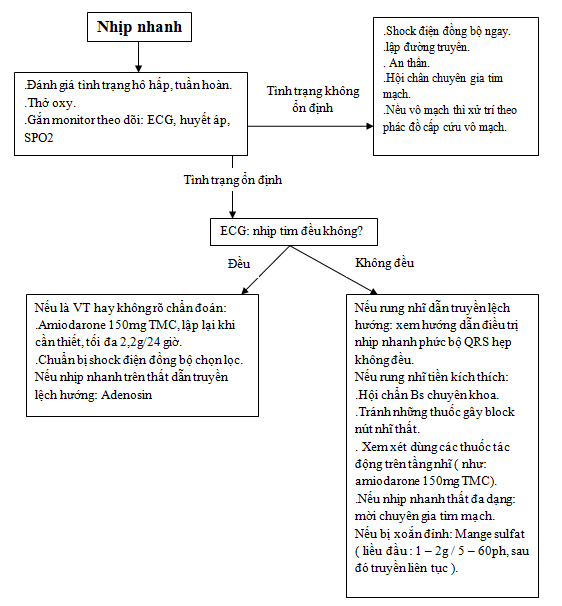
Hình 11. Tóm tắt các bước điều trị ban đầu WCT (14).
Tài liệu tham khảo
1. Goldberger.ZD et al: Approach to the Diagnosis and Initial Management of the Stable Adult Patient With a Wide Complex Tachycardia. Am J Cardia 2008; 101: 1456-1466.
2. Approach to the Wide Complex Tachycardia. Từ ECGpedia.org.
3. Podrid.PJ et al: Approach to the diagnosis and treatment of wide QRS complex tachycardias . Up todate 19.3. 2011.
4. Douglas P. Zipes: Specific arrhythmias: Diagnosis and Treatment; Braunwalds heart disease. 9th 2012: 771-823.
5. Podrid.PJ et al: Tachyarrhythmias associated with accessory pathways. Uptodate 19.3; 2011.
6. Ray.IB: Wide complex tachycardia: recognition and management in the emergency room. PAPJ. 2004;52: 881-887.
7. Wagner.GS: Marriotts practical electrocardilography. 10th. 2001: 269-306.
8. Marriott.HJL & Conover.MB: Advanced Concepts in Arrhythmias . 2th. 1989. Chapter 20: An approach to arrhythmias. p: 362-390.
9. Bennet.DH: Tachycardias with Broad ventricular complex. In Bennetts Arrhythmias Practical Note on Interpretation and treatment. 8th. 2013: 115-122.
10. Schamroth. L: The disorders of Cardiac Rhyth. Vol II: 551.
11. De Luna AB: Analytical Study of an Arrhythmias. In de Luna AB: Clinical arrhythmology. 2011: 190-229.
12. Issa.ZF et al: Clinical arrhythmology and electrophysiology – Companion to Braunwalds heart disease. 2009: 390-400.
13. Vereckei A, Duray G, Szénási G, Altemose GT, and Miller JM. Application of a new algorithm in the differential diagnosis of wide QRS complex tachycardia. Eur Heart J 2007 Mar; 28(5) 589-600.
14. DiMacro.JP et al: Management of Ventricular Tachycardia and Cardiac Arrest. In Anmant.EM & Sabatine.MS: Cardiovascular Therapeutics. A Companion to Braunwalds Heart Disease. 4th 2013: 408420.
15. Podrid. PJ et al: Overview of the acute management of tachyarrhythmias. Uptodate 19.3; 2011.
16. Opie. LH et al: Antiarrhythmic Drugs and Strategies. In Drugs for the Heart. 8th 2013; p: 272-331.
17. Mackall.JA & Carlson.MD: Ventricular and supraventricular arrhythmias in AMI. In Brown.DJ & Jeremias.A: Cardiac intensive care. 2th 2010: 241-250.
18. ACC/AHA/ESC 2006 Guideline for management of ventricular arrhythmias and prevention of sudden cardiac dead. JACC vol 48, No 5. 2006: e 247-e 346.
19. Nguyễn thanh Hiền, Trương lệ Quyên: chẩn đoán và xử trí loạn nhịp thất trong suy tim. Chuyên đề Tim mạch học. Tháng 3 và 4/2013.
20. Nguyễn thanh Hiền, Nguyễn thị lệ Trang: chẩn đoán và điều trị ban đầu loạn nhịp nhanh trên thất phức bộ QRS hẹp. Chuyên đề Tim mạch học. Tháng 5 và 6/2013.
21. 2011 ACCF/AHA/HRS focused update on the management of Pts with AF.
22. Guideline for treatment of atrial fibrillation. ESC 2010.








