(Công bố lần đầu: 25.03.2020 – https://doi.org/10.1002/ccd.28887)
Hiệp hội Chụp và can thiệp tim mạch (SCAI)
Người dịch: ThS.BS. Lê Phát Tài
Hiệu đính: PGS.TS. Hồ Huỳnh Quang Trí, PGS.TS Đỗ Quang Huân
Viện Tim TP. Hồ Chí Minh
Mở đầu:
Coronavirus mới (SARS-CoV-2), gây ra bệnh coronavirus 2019 (COVID-19) rất dễ lây lan và đã dẫn đến đại dịch toàn cầu [1]. Bệnh có tỉ lệ tử vong cao, lên đến 15% ở bệnh nhân lớn tuổi và có bệnh đi kèm. Hiện tại chưa có phương pháp điều trị đặc hiệu, do đó chúng ta cần tập trung vào việc ngăn chặn sự tiếp xúc và lây lan trong cộng đồng [2].
Các báo cáo ban đầu từ kinh nghiệm ở Vũ Hán (Trung Quốc) cho thấy người đã có bệnh mạch vành có nguy cơ tử vong đặc biệt cao. Trong nghiên cứu đoàn hệ trên 191 bệnh nhân được báo cáo bởi Zhou và cộng sự, trong số 54 người chết, có đến 13 trong số 15 người có bệnh mạch vành tử vong (OR 21,4; 95% CI 4,6 đến 98,8), và những người bị tăng huyết áp hoặc đái tháo đường có khả năng tử vong cao gấp ba lần [3].
Nhiễm COVID-19 có khả năng kích hoạt nhiều con đường thúc đẩy hội chứng mạch vành cấp (kích hoạt nội mô, oxy hóa lipoprotein đậm độ thấp, kích hoạt tiểu cầu, bộc lộ yếu tố mô), như đã được chứng minh trước đó trong bệnh cúm. Liệu có tồn tại hay không các khía cạnh bệnh sinh đặc hiệu cho COVID-19 (tương tác với thuốc ƯCMC/chẹn thụ thể angiotensin, kháng viêm không steroid, viêm cơ tim tế bào lympho, v.v…) là điều cần được nghiên cứu thêm [4-6]. Vì người đã có bệnh tim mạch là những đối tượng đặc biệt dễ bị tổn thương, tài liệu này được biên soạn nhằm mục đích cung cấp các chiến lược phân loại bệnh nhân và xử trí chăm sóc trong phòng thông tim.
Phạm vi
Theo đó, tài liệu này được biên soạn để hướng dẫn xử trí các trường hợp
- Đã được xác định là dương tính với COVID-19 hoặc
- Người bị nghi ngờ nhiễm COVID-19, được định nghĩa là có các biểu hiện sau đây:
- Sốt.
- Triệu chứng hô hấp (ho, khó thở, đau họng).
- Hoặc đi du lịch nước ngoài trong vòng 14 ngày đến quốc gia có thông báo sức khỏe cảnh báo du lịch cấp 2 – 4 (trang web CDC) hoặc tiếp xúc với một trường hợp được xác nhận hoặc cụm bệnh nghi ngờ mắc bệnh COVID-19.
Khuyến cáo nguyên tắc xử trí đối với bệnh nhân được xác định/nghi ngờ COVID-19
- Tất cả bệnh nhân nhồi máu cơ tim (NMCT) cấp ST chênh lên bao gồm cả chuyển viện từ tuyến trước nên trải qua đánh giá ban đầu về lâm sàng và sàng lọc COVID-19 tại Khoa Cấp cứu.
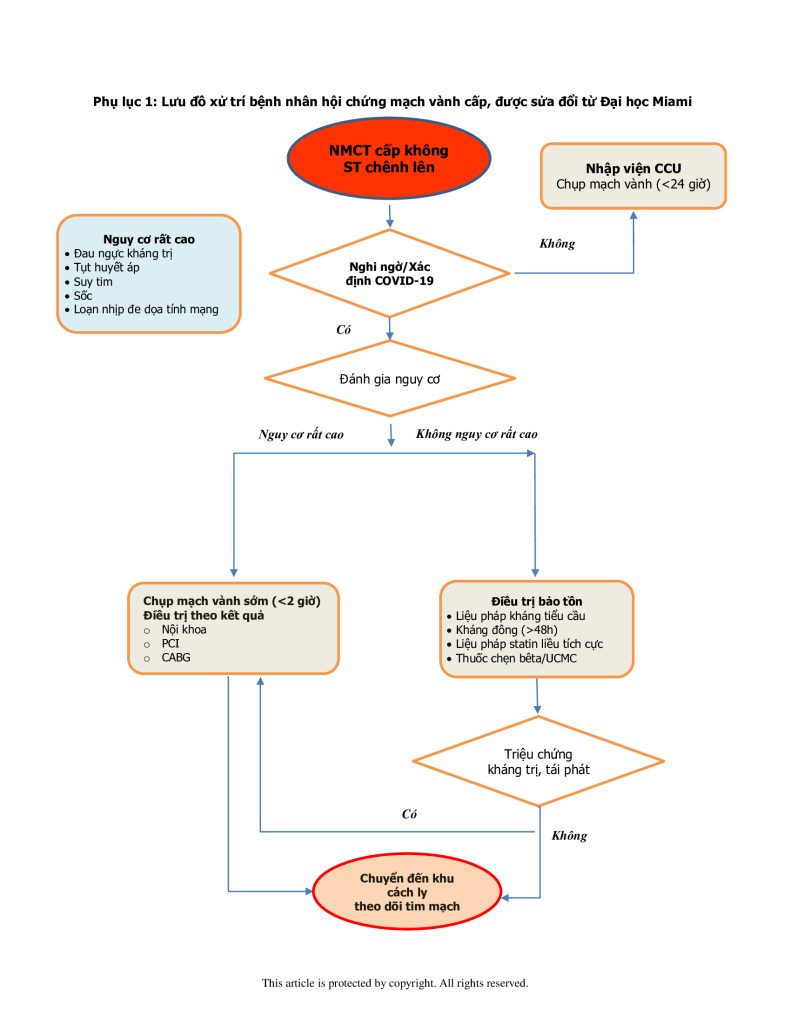
- Hiện tại, tất cả bệnh nhân NMCT cấp ST chênh lên nên được đưa đến phòng thông tim để can thiệp mạch vành qua da (PCI) thì đầu. Mặc dù có một số báo cáo cho rằng có thể xem xét điều trị tiêu sợi huyết ở những bệnh nhân này nếu tỉ lệ mắc COVID-19 cao hoặc nguồn lực hệ thống y tế có nguy cơ bị quá tải, tần suất lưu hành hiện tại trên toàn cầu vẫn ủng hộ việc tiếp tục tiếp cận PCI thì đầu. Nếu tỉ lệ mắc COVID-19 tăng lên tạo gánh nặng lớn cho hệ thống chăm sóc y tế, điều còn tùy thuộc vào sự khác nhau giữa các vùng miền, các lựa chọn điều trị chính có thể phải thay đổi (Phụ lục 1).
- Các lựa chọn điều trị thay thế như liệu pháp tiêu sợi huyết toàn thân có thể được xem xét đối với NMCT cấp ST chênh lên nguy cơ thấp (ví dụ NMCT cấp ST chênh lên thành dưới không gồm thất phải hoặc NMCT thành bên không ảnh hưởng đến huyết động). Ngoài ra quyết định điều trị còn tùy thuộc vào sự sẵn có về chuyên môn tại mỗi cơ sở, mức độ phổ biến và ảnh hưởng của dịch bệnh COVID-19 tại bệnh viện; Một nhược điểm tiềm năng của việc dùng thuốc tiêu sợi huyết là những bệnh nhân này sau đó thường phải nằm ICU kéo dài và cần đến nhiều nguồn lực quan trọng nhưng có hạn.
- Khi có thể, các thủ thuật tại giường được ưu tiên hơn, ví dụ: đặt bóng đối xung trong động mạch chủ, dẫn lưu màng tim, ECMO, đặt máy tạo nhịp tạm thời; Phòng thông tim nên thiết lập xe riêng phục vụ cho các ca COVID-19 với tất cả các nguồn cung cho các thủ thuật này.
- Để điều trị trong phòng thông tim, cần có biện pháp bảo vệ tối đa để ngăn ngừa phơi nhiễm cho nhân viên bao gồm dụng cụ phòng hộ cá nhân (PPE) hiệu quả.
- Chỉ nên thực hiện PCI trên động mạch vành thủ phạm, trừ trường hợp tổn thương không thủ phạm nhưng được cho là không ổn định hoặc có nhiều tổn thương thủ phạm.
- Việc đặt nội khí quản trong phòng thông tim nên tránh ở mức độ có thể. Ở những bệnh nhân suy hô hấp, nên xem xét đặt nội khí quản sớm (trước khi chuyển sang phòng thông tim) để giảm tối đa các giọt li ti bắn ra từ đường hô hấp của bệnh nhân COVID-19. Tương tự như vậy, cần tránh thở oxy mũi qua cannula, thông khí không xâm lấn và sử dụng bóng Ambu để giảm thiểu khả năng tạo các giọt li ti và phát tán virus. Nếu đặt nội khí quản được yêu cầu trong phòng thông tim, tất cả nhân viên không cần thiết cho thủ thuật đặt nội khí quản phải ra khỏi phòng để tránh nguy cơ phơi nhiễm virus. Nếu cần hồi sức tim phổi trong phòng thông tim, hãy cân nhắc sử dụng các thiết bị hồi sức tim phổi tự động để giảm thiểu phơi nhiễm nhân sự.
- Trong khu phòng thông tim nên có một phòng thủ thuật được thiết kế để điều trị bệnh nhân COVID-19, luồng không khí được điều chỉnh thành áp suất âm nếu có thể (mặc dù điều này còn gây tranh cãi) và nên xây dựng chiến lược ngăn chặn và loại bỏ virus an toàn. Trong một số trường hợp, điều này có thể liên quan đến việc sử dụng các bộ lọc HEPA (high-efficiency particulate air) trong phòng.
Dịch tễ học của COVID-19
Tần suất tử vong ca bệnh (CFR) đối với COVID-19 còn chưa rõ. Nếu ta chia tổng số người chết cho tổng số trường hợp được xác nhận, tần suất tử vong ca bệnh sẽ là 4,1% (9,867 / 242,714 dựa theo dữ liệu từ ngày 19 tháng 3 năm 2020) [7]. Đây có thể là một sự đánh giá quá cao, vì việc xét nghiệm rộng rãi chưa được thực hiện và mẫu số có khả năng lớn hơn nhiều. Ngược lại, trên tàu Diamond Princess là một môi trường lưu hành bệnh, có 7 trong số 705 người có kết quả dương tính với SARS CoV-2 đã tử vong, cho ra CFR ~1%, kết quả ước tính tử vong này thực tế hơn. Ngay cả khi tỉ lệ tử vong chỉ là 1%, khả năng lây truyền cao của COVID-19 (Reproduction number, R, 2.2; 95% CI, 1.4–3.9) sẽ dẫn đến số tử vong cao [8].
Tỉ lệ phần trăm cá nhân sẽ bị nhiễm trong dân số nói chung được ước tính theo phương trình 1-1 / R, hoặc 55% (95% CI 30% -75%), khoảng 20% trong số họ sẽ phải nhập viện dựa trên các quan sát hiện tại ở các nước bị ảnh hưởng. Những dữ liệu này gợi ý rằng, khoảng 180 triệu người sống ở Mỹ có thể bị nhiễm bệnh và khoảng 27-36 triệu có thể cần nhập viện. Có khoảng 1 triệu giường bệnh tại Hoa Kỳ điều này nhấn mạnh sự cần thiết phải làm phẳng đường cong truyền nhiễm (‘flatten’ the transmission curve) càng nhiều càng tốt thông qua các biện pháp như cách ly xã hội, giảm xác suất lây truyền và sau cùng là điều trị hiệu quả (Hình 1) [9, 10].
(Tỷ lệ tử vong ca bệnh: Case fatality rate – CFR) là tỷ lệ tử vong do một bệnh nhất định trên tổng số người được chẩn đoán mắc bệnh này trong một thời gian nhất định. CFR được biểu thị theo tỷ lệ phần trăm và biểu thị mức độ nghiêm trọng của bệnh.)
Kiểm soát nhiễm bệnh
Cần chú ý kiểm soát nhiễm bệnh kỹ càng với PPE thích hợp. Ngoài ra, nên thường xuyên lau sạch các vật thường chạm vào trong phòng điều khiển (ví dụ: bàn phím, chuột, tay nắm cửa). Các khuyến nghị về cách làm sạch điện thoại di động một cách an toàn bằng cách sử dụng khăn lau cồn 70% isopropyl đã được đưa ra bởi các nhà cung cấp khác nhau. Ngoài ra, tất cả các dụng cụ không thể làm sạch một cách hiệu quả vào cuối mỗi ca nên được loại bỏ nếu có thể, để tránh nguy cơ lây nhiễm chéo.
Cách ly xã hội
Trong các phòng thông tim, số lượng bác sĩ lâm sàng có khả năng thực hiện các quy trình chuyên sâu và cung cấp dịch vụ chăm sóc chuyên khoa bị hạn chế, do đó sự cách ly nên được thực hiện đến cùng bằng cách sử dụng một số bước cụ thể. Các cuộc họp và hội nghị định kỳ nên được chuyển đổi sang định dạng trực tuyến hoặc điện thoại. Giao ban/hội ý buổi sáng tại phòng thông tin nên được tạm dừng hoặc chuyển đổi sang định dạng dựa trên web hoặc qua điện thoại. Xoay vòng nhân sự cũng nên được xem xét, như được mô tả dưới đây.
- Sàng lọc bệnh nhân trước khi thông tim
Trung tâm dịch vụ y tế Medicaid và Medicare thông báo rằng tất cả các ca phẫu thuật chương trình, các thủ thuật y tế, phẫu thuật và thủ thuật nha khoa không cần thiết đều bị trì hoãn trong đại dịch. Trì hoãn giảm thiểu nguy cơ phơi nhiễm COVID-19 cho bệnh nhân và nhân viên, và tối đa hóa khả năng sẵn có của giường điều trị nội trú trước khi có sự gia tăng đột biến số ca cần nhập viện đối với bệnh nhân nhiễm COVID-19. Nói rộng hơn, có ba cấp độ kiểm soát nhiễm trùng (Hình 2). [11]
- Bảo vệ nhân viên Y tế và dụng cụ phòng hộ cá nhân
- CDC đã không đưa ra hướng dẫn cụ thể về PPE để đáp ứng các nhu cầu riêng cho phòng thông tim hoặc cho nhân viên lâm sàng có liên quan. Tuy nhiên, quan điểm đã được chia sẻ từ kinh nghiệm trong Hội chứng hô hấp cấp tính nặng (SARS) năm 2005. Tất cả các nhân viên phòng thông tim khi tiếp xúc với bệnh nhân SARS đều đeo mặt nạ N95 /99/100, kính bảo vệ, che chắn toàn mặt, mũ dùng một lần, áo choàng dùng một lần, găng tay phẫu thuật, và bao giày. Những biện pháp phòng ngừa này nhằm bảo vệ các bác sĩ lâm sàng khỏi các nguồn lây nhiễm từ những giọt nhỏ bay trong không khí và qua tiếp xúc [11]. Nên mang áo chì bên dưới PPE để tránh nhiễm bẩn áo chì. Theo kinh nghiệm, những biện pháp phòng ngừa này nên được đưa ra để áp dụng trong điều trị bệnh nhân mắc COVID -19, vì tình trạng này mang nhiều điểm tương đồng với SARS. Nếu thủ thuật được thực hiện có nguy cơ cao tạo ra khí dung, thì nên sử dụng mặt nạ hô hấp lọc không khí được cấp nguồn (powered air-purifying respirator: PAPR), bộ lọc không khí hạt hiệu quả cao (high-efficiency particulate air: HEPA). Trong phòng thông tim, các thủ thuật này có thể bao gồm: đặt nội khí quản, hồi sức tim phổi hoặc hút khí quản. Không rõ liệu kính chì có bảo vệ đầy đủ hay không; nên việc mang thêm khiên mặt che chắn giọt bắn trực tiếp được khuyến khích sử dụng.
- Tham khảo hướng dẫn của CDC về cách mặc vào và tháo ra PPE thích hợp và các nguồn tài liệu trực tuyến khác đang được các trung tâm chăm sóc sức khỏe sử dụng để huấn luyện nhân viên của họ:
- Các bước mặc vào và tháo ra của PPE rất quan trọng. Người sử dụng phải chú ý đến thực tế rằng mặt trước của khẩu trang, áo choàng và PPE khác đã bị nhiễm một khi nó được sử dụng và điều này phải được lưu ý khi tháo ra. Các bước này được nêu trong bảng 1 và phụ lục 2. Nhân viên sau đó nên rửa tay thích hợp, tắm (nếu cần) và thay đổi bàn chải.
- Môi trường / Kỹ thuật: Trong phạm vi có thể, các biện pháp kiểm soát môi trường và kỹ thuật nên được triển khai để giảm gánh nặng virus trong không khí thông qua việc giảm các giọt bắn lan rộng và tối ưu hóa thông khí cũng như hướng luồng khí. Nếu khả thi, các bệnh viện nên xem xét dành riêng phòng thủ thuật cho các trường hợp nghi ngờ và xác định COVID-19. Giảm lây lan giọt bắn:
- Điều này liên quan đến các biện pháp như đeo khẩu trang phẫu thuật cho bệnh nhân dương tính với COVID-19. Nguy cơ cao gieo rắc các giọt bắn trong quá trình xử trí đường thở cho bệnh nhân được đặt nội khí quản hoặc yêu cầu đặt nội khí quản khẩn cấp trong phòng thông tim. Các biện pháp thích hợp nhằm giảm lây lan đối với thông khí cơ học và các thiết bị hồi sức khác là cần thiết.
- Tất cả các thiết bị phòng thông tim không cần thiết phải được di chuyển khỏi phòng thủ thuật, hoặc được bao phủ, trước khi đưa bệnh nhân vào phòng. Hơn nữa, việc giảm số lượng nhân viên vào hoặc ra khỏi phòng thủ thuật trong mỗi trường hợp sẽ rất quan trọng để giảm thiểu phơi nhiễm và truyền nhiễm.
- Vệ sinh thật kỹ và khử trùng đúng quy cách sau mỗi thủ thuật cho bệnh nhân COVID-19 là rất quan trọng trong kiểm soát nhiễm trùng. Khử khuẩn bằng tia UV cũng có thể là một chiến lược hợp lý để sử dụng [12]. Quy trình làm sạch bằng khử khuẩn chuẩn cần nhiều thời gian; do đó, nếu khả thi, những trường hợp này nên được thực hiện vào cuối ngày [13].
- Các thủ thuật nào có thể được thực hiện tại giường ở bệnh nhân nghi ngờ hoặc dương tính với COVID-19 nên được thực hiện, sau khi tham khảo ý kiến với nhóm chăm sóc. Việc này giảm thiểu sự cần thiết phải đưa bệnh nhân ra khỏi phòng cách ly và tránh nguy cơ phơi nhiễm thêm thông qua vận chuyển đến phòng thông tim. Vì các bề mặt bị ô nhiễm có thể là nguồn lây truyền bệnh, các nhân viên làm sạch nên mặc đầy đủ PPE.
- Sửa đổi hệ thống thông khí: Hệ thống thông khí áp suất dương tiêu chuẩn của phòng thông tim bao gồm một bộ xử lý không khí (air-handling unit: AHU) phân phối không khí điều hòa cho các đơn vị chức năng khác nhau, bao gồm phòng thủ thuật và phòng điều khiển. Về nguyên tắc, một phòng áp suất dương với sự thay đổi không khí đầy đủ có thể nhanh chóng loại bỏ virus khỏi môi trường và chứng tỏ rằng nguy cơ lây nhiễm chéo từ nhiễm trùng trong không khí là thấp nếu nhân viên được bảo vệ đầy đủ bằng PPE thích hợp [14,15]. Điều đó lưu ý, việc sử dụng thông khí áp suất âm mang lại sự bảo vệ tối ưu cho nhân viên làm việc ở khu vực lân cận. Có thể tạm thời chuyển đổi phòng thông tim sang phòng áp suất âm, nhưng điều này thường không thể đạt được ngay lập tức và do đó có thể không hữu ích cho các trường hợp NMCT cấp ST chênh lên và các thủ thuật khác được thực hiện khẩn cấp. Nếu chuyển đổi tạm thời sang phòng áp suất âm được thực hiện, nhiễm chéo của các phòng khác có thể xảy ra.
- Các biện pháp kiểm soát hành chính:
Nhân viên cung cấp hàng hóa, trang thiết bị, khách, quan sát viên, điều phối viên nghiên cứu và bất kỳ nhân viên không quan trọng nào nên được hạn chế đến khu vực phòng thông tim trong phạm vi có thể trong suốt thời gian có đại dịch.
- Quản lý nhân sự và lập kế hoạch dự phòng (Personnel Management and Contingency Planning):
Người lớn tuổi (> 65 tuổi), người mắc bệnh tim hoặc phổi mạn tính, đái tháo đường hoặc tăng huyết áp có nguy cơ mắc bệnh nghiêm trọng cao hơn khi nhiễm COVID-19 [5]. Do đó, nên giảm thiểu số thủ thuật viên/phẫu thuật viên và nhân viên phòng thông tim đang có các bệnh này phải tiếp xúc trực tiếp với các trường hợp nghi ngờ hoặc xác định COVID-19.
Tất cả các nhóm thông tim can thiệp nên thảo luận và thực hiện các chính sách và lịch làm việc dự phòng, trong trường hợp người điều hành hoặc nhân viên thông tim can thiệp bị bệnh hoặc bị cách ly và không thể tham gia thực hành lâm sàng trong một khoảng thời gian.
- Các mô hình nhân sự thay thế:
Do các nguồn nhân lực hạn chế (bác sĩ và nhân viên hỗ trợ) tham gia vào các trường hợp khẩn cấp tim mạch như NMCT cấp ST chênh lên, nên xem xét các mô hình nhân sự thay thế nhằm hạn chế sự phơi nhiễm của một cá nhân với một số cá nhân khác tại nơi làm việc. Từ quan điểm của phòng thông tim, một cách tiếp cận như vậy sẽ thông qua việc tạo ra một mô hình nhóm cụm (“clustered team model.”).
5.1 Mô hình phân cụm
Một ê-kíp (team) bao gồm 1 bác sĩ trực chính, 1 BS cột 2/BS học viên tim mạch và 2-3 y tá /kỹ thuật viên tim mạch. Những ê kíp này gắn bó với nhau cho đến khi một ai đó bị yêu cầu cách ly tại thời điểm toàn bộ ê kíp (team) ra khỏi nhóm trực (nhóm trực bao gồm nhiều ê kíp) cho đến khi kiểm dịch được dỡ bỏ.
- Thứ hai -Thứ năm: 2 ê kíp làm việc ban ngày. Ê kíp riêng trực on-call ban đêm.
- Thứ sáu – Chủ nhật: Hoạt động như cuối tuần với 1 ê kíp trực on-call trong toàn bộ thời gian này.
5.2 Mô hình nhà/bệnh viện
- Một ê kíp tư vấn ban đầu (Initial Consultation: IC) trực chính cho các trường hợp ban ngày từ Thứ hai-Thứ năm, một ê kíp IC trực dự phòng cho các trường hợp ban ngày (từ nhà); ê kíp trực khác khi cần thiết; luân chuyển ê kíp IC trực chính và trực phụ trong các tuần kế tiếp.
- Lịch trực các đêm trong tuần và cuối tuần on-call không thay đổi so với trước COVID.
- c) Điều dưỡng và kỹ thuật viên theo cùng một quy trình khi tham dự trực
[Tư vấn ban đầu (Initial Consultation: IC): IC là điểm vào chính trong hệ thống lâm sàng. Cuộc hẹn được lên kế hoạch trong 30 phút. Mục đích của cuộc hẹn này là hoàn thành sàng lọc ngắn gọn và xác định can thiệp lâm sàng thích hợp tiếp theo]
Lý tưởng nhất là các ê kíp phân chia không tiếp xúc với nhau trong thời gian xảy ra đại dịch COVID-19. Một giải pháp thay thế cho mô hình phân cụm sẽ dành cho các bác sĩ tim mạch can thiệp và nhân viên tham gia thay phiên nhau làm việc tại nhà, sự cách ly có lẽ có nguy cơ mắc COVID-19 thấp hơn. Điều này giảm thiểu khả năng nhiều thành viên của phòng thông tim bị nhiễm bệnh và không thể làm việc tại bất kỳ thời điểm nào.
Bất kể mô hình nào được sử dụng, sẽ không thể có các bác sĩ trực ngừng tiếp xúc hoàn toàn với bệnh nhân và nhà cung cấp dịch vụ chăm sóc sức khỏe bên ngoài phòng thông tim, vì vậy những mô hình này chưa hẳn đã hạn chế khả năng bác sĩ trực truyền bệnh sang các khu vực khác. Tuy nhiên, mô hình này làm tăng cơ hội của phòng thông tim vẫn duy trì hoạt động ngay cả khi tỷ lệ dịch bệnh tăng cao.
- Lựa chọn bệnh nhân
Với nguyên tắc hướng dẫn giảm phơi nhiễm ở mức thấp nhất có thể đạt được đối với bệnh nhân COVID-19, chúng tôi đề xuất như sau: Một nhóm nhỏ bệnh nhân nên được xem xét để trì hoãn các thủ thuật chẩn đoán hoặc can thiệp khẩn cấp trong phòng thông tim trong khi diễn ra đại dịch
- Bệnh nhân NMCT cấp ST chênh lên kèm viêm phổi nặng (do SARS-CoV-2) nên được điều trị bảo tồn trong đó có thể bao gồm điều trị tiêu sợi huyết.
- Hội chứng mạch vành cấp không ST chênh lên nguy cơ thấp được ổn định bằng liệu pháp điều trị nội khoa (nghĩa là không có đau ngực kháng trị, hoặc bằng chứng bất ổn về huyết động học hoặc điện học).
- Nhồi máu cơ tim type II hoặc tổn thương cơ tim với nồng độ troponin tăng cao liên quan đến nhiễm trùng huyết hoặc hội chứng suy hô hấp cấp tính.
- Viêm cơ tim dương tính với troponin mà không bị sốc tim.
- Các thủ thuật chẩn đoán bệnh mạch máu, bệnh tim cấu trúc chương trình hoặc can thiệp ở bệnh nhân ổn định, không có triệu chứng đe dọa đến tính mạng.
Hạn chế của tài liệu này
Cần phải thừa nhận rằng tài liệu này được viết vào thời điểm mà sự hiểu biết đầy đủ về lây truyền, mức độ nghiêm trọng và chiến lược điều trị thích hợp cho COVID-19 chưa được tốt nhất và do đó các chiến lược được đề xuất trong tài liệu này dựa trên dữ liệu hạn chế và có thể cần thay đổi trong lai.
Kết luận
Đại dịch COVID-19 đã ảnh hưởng đến nhiều người bệnh tim mạch mà chúng ta chăm sóc và điều trị. Sự sẵn sàng của các nhà cung cấp dịch vụ chăm sóc sức khỏe là rất quan trọng trong việc đảm bảo chất lượng chăm sóc tốt nhất với nguồn lực hạn chế, trong khi vẫn phải giữ cho tất cả nhân viên y tế an toàn cao nhất có thể. Các yếu tố quan trọng hiện tại bao gồm
1) Sắp xếp lại tất cả các thủ thuật thông tim không khẩn cấp, thủ thuật chương trình
2) Lựa chọn bệnh nhân cẩn thận cho các thủ thuật thông tim khẩn cấp và cấp cứu với sự nhận biết các thay đổi tiềm năng về nguy cơ / lợi ích trong bối cảnh có virus rất dễ lây lan
3) Mặc vào-tháo ra dụng cụ phòng hộ cá nhân một cách thành thạo và thật cẩn thận cùng với việc làm sạch các khu vực phòng thông tim
4) Thực hiện các thủ thuật tại giường khi có thể
5) Thay đổi cơ cấu nhân sự để hạn chế lây nhiễm và đảm bảo nguồn nhân sự sẵn có.
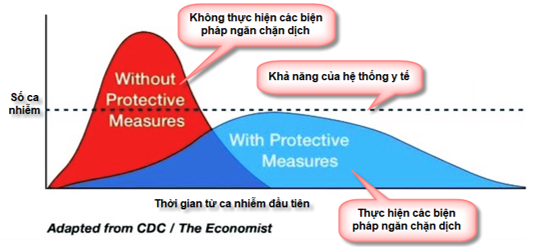
Hình 1: Tầm quan trọng của “làm phẳng” đường cong lây truyền
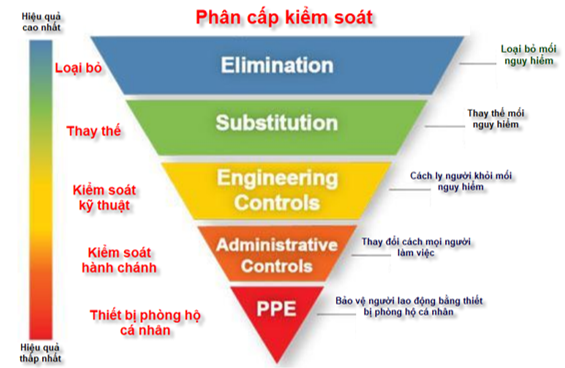
Hình 2: Các cấp độ kiểm soát nhiễm virus
Phụ lục: Lưu đồ xử trí bệnh nhân hội chứng mạch vành cấp, được sửa đổi từ Đại học Miami
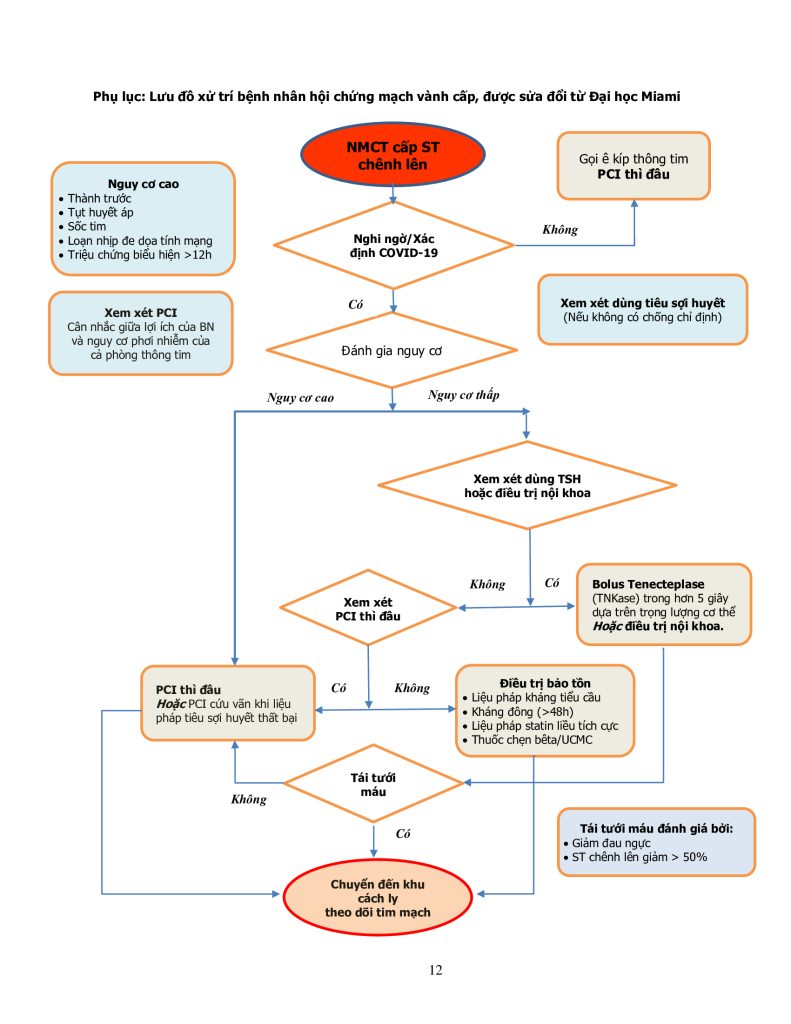
Phụ lục 1: Lưu đồ xử trí bệnh nhân hội chứng mạch vành cấp, được sửa đổi từ Đại học Miami
Tài liệu tham khảo
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395(10223):497-506.
- Center for Disease Control and Prevention. Coronavirus (COVID-19) 2020 [Available from: https://www.gov/coronavirus/2019-ncov/]. Last accessed March 20, 2020.
- Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020.
- Paules CI, Marston HD, Fauci AS. Coronavirus Infections-More Than Just the Common Cold. JAMA.
- Zheng YY, Ma YT, Zhang JY, Xie X. COVID-19 and the cardiovascular system. Nat Rev Cardiol. 2020.
- Driggin E, Madhavan MV, Bikdeli B, Chuich T, Laracy J, Bondi-Zoccai G, et Cardiovascular Considerations for Patients, Health Care Workers, and Health Systems During the Coronavirus Disease 2019 (COVID-19) Pandemic. JACC. 2020:27204.
- Mapping the novel coronavirus outbreak 2020 [Available from: https://storymaps.arcgis.com/stories/4fdc0d03d3a34aa485de1fb0d2650ee0] Last accessed March 15,
- Russell TW, Hellewell J, Jarvis CI, van-Zandvoort K, Abbott S, Ratnayake R, et Estimating the infection and case fatality ratio for COVID-19 using age-adjusted data from the outbreak on the Diamond Princess cruise ship. medRxiv. 2020:2020.03.05.20031773.
- American Hospital Association. Fast Facts on U.S. Hospitals, 2020. Chicago, IL: American Hospital Association. [Available from: https://www.org/statistics/fast-facts-us- hospitals]. Last accessed March 20, 2020.
- Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD. How will country- based mitigation measures influence the course of the COVID-19 epidemic? Lancet.
- Tsui KL, Li SK, Li MC, Chan KK, Leung TC, Tse TS, et Preparedness of the cardiac catheterization laboratory for severe acute respiratory syndrome (SARS) and other epidemics. J Invasive Cardiol. 2005;17(3):149-52.
- Bedell K, Buchaklian AH, Perlman S. Efficacy of an Automated Multiple Emitter Whole-Room Ultraviolet-C Disinfection System Against Coronaviruses MHV and MERS-CoV. Infect Control Hosp Epidemiol. 2016;37(5):598-9.
- World Health Organization. Infection prevention and control during health care when novel coronavirus (nCoV) infection is suspected: interim guidance, 25 January 2020 [Available from: https://apps.who.int/iris/handle/10665/330674]. Last accessed March 20,
- Chow TT, Kwan A, Lin Z, Bai Conversion of operating theatre from positive to negative pressure environment. J Hosp Infect. 2006;64(4):371-8.
- Seto WH, Tsang D, Yung RW, Ching TY, Ng TK, Ho M, et Effectiveness of precautions against droplets and contact in prevention of nosocomial transmission of severe acute respiratory syndrome (SARS). Lancet. 2003;361(9368):1519-20.








