 Xác định đặc điểm lâm sàng, cận lâm sàng và các biến chứng của hội chứng vành cấp (HCVC) trên bệnh nhân ĐTĐ típ 2. Xác định mối liên quan giữa đường huyết (ĐH) nhập viện, HbA1c và các biến chứng.
Xác định đặc điểm lâm sàng, cận lâm sàng và các biến chứng của hội chứng vành cấp (HCVC) trên bệnh nhân ĐTĐ típ 2. Xác định mối liên quan giữa đường huyết (ĐH) nhập viện, HbA1c và các biến chứng.
TS.BS HỒ THƯỢNG DŨNG
BS LÊ KIM THẠCH
BV. Thống Nhất Tp.HCM
TÓM TẮT:
Xác định đặc điểm lâm sàng, cận lâm sàng và các biến chứng của hội chứng vành cấp (HCVC) trên bệnh nhân ĐTĐ típ 2. Xác định mối liên quan giữa đường huyết (ĐH) nhập viện, HbA1c và các biến chứng.
Đối tượng và phương pháp nghiên cứu
Nghiên cứu mô tả cắt ngang, bao gồm 281 bệnh nhân được chẩn đoán và điều trị HCVC tại bệnh viện Thống Nhất TP HCM năm 2005- 2008.
Kết quả
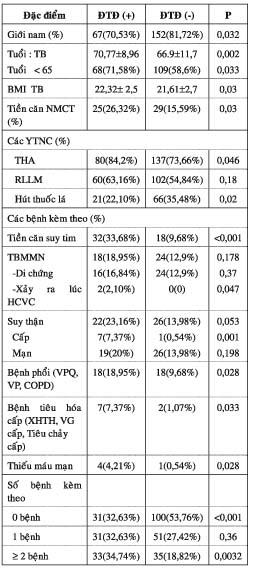
Nhóm ĐTĐ tỷ lệ nam giới ít hơn, tuổi cao hơn, BMI trung bình lớn hơn, tỷ lệ THA cao hơn, hút thuốc lá ít hơn, tiền căn suy tim và NMCT nhiều hơn. Nhóm ĐTĐ có nhiều bệnh đi kèm hơn, nặng hơn và cấp tính hơn. Nhóm ĐTĐ tỷ lệ không đau ngực cao hơn, đồng thời các triệu chứng lâm sàng nặng nhiều hơn. Nhóm ĐTĐ tổn thương nhiều vùng hơn, tổn thương nhiều nhánh mạch vành hơn, và tổn thương thường gặp là tại lổ và đoạn gần. Nhóm ĐTĐ có EF thấp hơn, biến chứng suy tim nhiều hơn và nặng hơn. Tỷ lệ tử vong nhóm ĐTĐ cũng nhiều hơn. ĐH nhập viện và HbA1c có liên quan với suy tim, không liên quan tử vong.
Kết luận
Nhóm ĐTĐ có bệnh cảnh lâm sàng xấu hơn, tổn thương nhiều vùng và nhiều nhánh mạch vành hơn, biến chứng suy tim nhiều hơn và nặng hơn, tỷ lệ tử vong cao hơn. ĐH nhập viện và HbA1c liên quan với suy tim, không liên quan với tử vong.
SUMMARY
Background: Acute coronary syndrome (ACS) in patients with diabetes mellitus (DM) had poorer clinic characteristics and poorer prognosis.
Objective (Aim):
We examined the characteristics of ACS in patients with diabetes mellitus, and the relationship of admission glycaemia, HbA1c with outcomes of ACS.
Methods: cross-sectional descriptive study in 281 pts with ACS.
Results:
Patients with DM were older, more often female, had higher BMI, more often had prior hypertension, MI, heart failure and less often were current smokers. Pts with DM more often had many lesions, had lower EF, and more often EF < 30%. Pts with DM were more likely to have three- vessels stenosis, more likely to have ostium and proximal occlusion, but were less likely to have distal occlusion. Pts with DM were more often acute heart failure (Killip II-IV) and acute heart failure (Killip III-IV) more often had mortality than pts without DM.
Admission glycaemia and HbA1c were associated with acute heart failure but no with mortality.
Conclusion:
Pts with DM had poorer clinic characteristics, more likely to have many lesions and multivessel coronary disease. Pts with DM had more often severe heart failure and mortality. Admission glycaemia and HbA1c were associated with acute heart failure but no with mortality.
1. ĐẶT VẤN ĐỀ
BMV và ĐTĐ: ngày càng phổ biến, tần suất gia tăng ở các nước phát triển và đang phát triển, trong đó có Việt Nam.
HCVC trên BN ĐTĐ có bệnh cảnh LS xấu và tử suất cao:
– Theo Framingham: tăng tử suất, tái nhồi máu và suy tim
– Theo GUSTO IIb: tổn thương nhiều nhánh, EF thấp
Việc tìm hiểu các đặc điểm lâm sàng, tổn thương mạch vành và các biến chứng của HCVC trên BN ĐTĐ là cần thiết cho chẩn đoán và điều trị, đó cũng là mục tiêu nghiên cứu của chúng tôi.
2. MỤC TIÊU NGHIÊN CỨU
2.1 Mục tiêu tổng quát: Khảo sát đặc điểm lâm sàng, cận lâm sàng và các biến chứng của HCVC trên bệnh nhân đái tháo đường.
2.2 Mục tiêu chuyên biệt:
– Xác định đặc điểm lâm sàng, cận lâm sàng và các biến chứng của HCVC trên bệnh nhân ĐTĐ.
– Xác định mối liên quan giữa nồng độ đường huyết lúc nhập viện, HbA1c và các biến chứng của HCVC trên bệnh nhân ĐTĐ.
3. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Thiết kế nghiên cứu :Nghiên cứu mô tả, cắt ngang.
Đối tượng nghiên cứu:
Bệnh nhân được chẩn đoán và điều trị HCVC tại Bệnh viện Thống Nhất TP. Hồ Chí Minh từ 2005 đến 2007
Ước lượng cỡ mẫu:
Ước lượng cỡ mẫu theo công thức:![]()
với : a = 0,05. d = 0,05
Z0,975 = 1,96. P = 17,1% = 0,171
n = 218 bệnh nhân. Vậy cỡ mẫu 218 bệnh nhân.
Tiêu chuẩn loại trừ
Những bệnh nhân tử vong sớm trong những giờ đầu chưa ghi nhận được những thông tin về lâm sàng và cận lâm sàng thì chúng tôi loại trừ.
Phương pháp xử lý và phân tích các số liệu:
Các số liệu được nhập bằng phần mềm Epi Data, và xử lý bằng phần mềm STATA 10.0.
So sánh 2 trung bình của biến định lượng chúng tôi sử dụng phép kiểm T-test, dùng cho số liệu có phân phối bình thường, đối với số liệu có phân phối không bình thường chúng tôi dùng phép kiểm phi tham số : Mann-Whitney (Wilcoxon rank-sum test)
Đối với các biến định tính chúng tôi dùng phép kiểm chi bình phương.
Để kiểm định mối liên quan giữa biến định lượng với biến định tính chúng tôi dùng phép kiểm Chi – Square (sự khác biệt được xem có ý nghĩa thống kê hoặc có liên quan khi p < 0,05) và hồi qui Logistic.
Tiêu chuẩn chẩn đoán
Chẩn đoán ĐTĐ: Bệnh nhân được chẩn đoán ĐTĐ khi
– Có tiền căn ĐTĐ, đang dùng thuốc hạ đường huyết uống, hoặc
– Nồng độ đường huyết trong thời gian nằm viện cao, dùng Insulin kéo dài và HbA1c > 6,5%.
Chẩn đoán hội chứng vành cấp:
HCVC bao gồm : ĐTNKÔĐ, NMCT không ST chênh lên, NMCT có ST chênh lên. Chẩn đoán HCVC dựa vào 3 nhóm triệu chứng:
(1) Cơn ĐTN
(2) Động học thay đổi ECG
(3) Động học men tim.
Béo phì:
Tiêu chuẩn phân loại BMI ở người lớn châu Á :
BMI Phân loại
< 18,5 Thiếu cân
18,5 – 22,9 Bình thường
23 – 24,5 Thừa cân
25 – 29,9 Béo phì độ I
≥30 Béo phì độ I I
Tăng huyết áp:
Bệnh nhân được xác định THA khi: tiền căn THA, đang dùng thuốc hạ áp hoặc được chẩn đoán THA trong thời gian nằm viện theo tiêu chuẩn phân loại JNC VII.
Hút thuốc lá:
Bệnh nhân hút thuốc lá là những bệnh nhân được ghi nhận có hút thuốc lá.
Rối loạn lipid máu (RLLP):
Bệnh nhân được xác
định RLLM khi: tiền căn RLLM đang được theo dõi điều trị, hoặc được chẩn đoán theo ATP III và NCEP.
4. KẾT QUẢ NGHIÊN CỨU
Tổng số 281 bệnh nhân được chẩn đoán và điều trị HCVC, trong đó 95 bệnh nhân ĐTĐ2 (33,81%) và 186 bệnh nhân không ĐTĐ (66,19%).
Ba nhóm bệnh được chẩn đoán thì nhóm ĐTĐ cũng như không ĐTĐ có tỷ lệ NMCT ST chênh lên gần gấp đôi NMCT không ST chênh lên.
4.1. Đặc điểm bệnh nhân: B.1
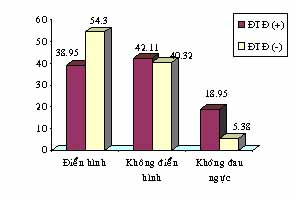
– Đau ngực điển hình nhóm không ĐTĐ cao hơn nhóm ĐTĐ. Ngược lại không đau ngực thì nhóm ĐTĐ cao hơn nhóm không ĐTĐ. Đau ngực không điển hình thì giữa 2 nhóm không khác biệt.

4.3.1. Vị trí tổn thương trên ECG:
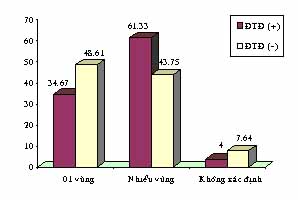
Về vị trí tổn thương giữa 2 nhóm không khác biệt. nhưng số vùng tổn thương thì tổn thương nhiều vùng nhóm ĐTĐ cao hơn nhóm không ĐTĐ.
Phân suất tống máu (EF%)
– EF trung bình nhóm ĐTĐ thấp hơn nhóm không ĐTĐ.
– EF < 30%, < 40% và < 50% nhóm ĐTĐ đều chiếm tỷ lệ cao hơn nhóm không ĐTĐ.
|
EF |
ĐTĐ (+) |
ĐTĐ (-) |
P |
|
TB |
50,3±13,7 |
56,1±11,9 |
0,003 |
|
< 30% < 40% < 50% |
4 (4,21%) 19 (20%) 23 (24,21%) |
1 (0,54%) 20 (10,75%) 26 (13,98%) |
0,0278 0,034 0,033 |
4.3.3. Các xét nghiệm máu: bảng bên
|
Xét nghiệm |
ĐTĐ (+) |
ĐTĐ (-) |
P |
|
Men tim (U/L) |
|||
|
CKMB LDH SGOT |
128,97±155,12 1140,53±1183,88 361,57±820,65 |
126,70±146,83 986,46±918,76 163,68±174,64 |
0,892 0,547 0,148 |
|
ĐH lúc nhập viện (mmol/l) |
14,30±5,76 |
7,42±2,37 |
< 0,001 |
|
HbA1C% |
8,36±2,38 |
0 |
0 |
|
Lipide (mmol/l) TC LDLc HDLc TG |
5,06±1,41 3,05±1,13 1,11±0,27 2, |
5,0±1,16 2,95±0,91 1,14±0,27 1,92±0,98 |
0,76 0,47 0,33 0,29 |
|
Creatinine (mmol/l) |
162,66±133,5 |
138,56±72,43 |
0,10 |
Sau khi phân tích kết quả chụp mạch vành, chúng tôi nhận thấy:
– Về vị trí tổn thương: tổn thương tại lỗ và đoạn gần nhóm ĐTĐ chiếm tỷ lệ cao hơn nhóm không ĐTĐ. Ngược lại tổn thương đoạn xa thì nhóm không ĐTĐ cao hơn.
– Tổn thương thân chung mạch vành: nhóm ĐTĐ chiếm tỷ lệ cao hơn nhưng khác biệt không có ý nghĩa thống kê.
– Tổn thương 3 nhánh chính giữa 2 nhóm không khác biệt.
|
Số nhánh |
ĐTĐ (+) (n = 35 ) |
ĐTĐ (-) ( n=84) |
P |
|
TB nhánh |
2,31 ± 0,8 |
1,98 ± 0,8 |
0,03 |
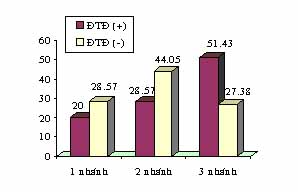
Biểu đồ 4. Phân bố số nhánh tổn thương
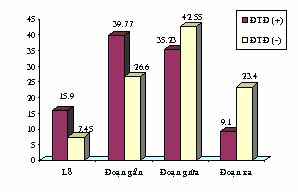
Biểu đồ 5. Phân bố vị trí tổn thương
4.4. Biến chứng:
|
Biến chứng |
ĐTĐ (+) |
ĐTĐ (-) |
P |
|
Suy timII-IV II III IV |
49(51,58%) 21(22,11%) 08(08,42%) 20(21,05%) |
39(20,97%) 21(11,29%) 05(02,69%) 13(06,99%) |
<0,001 0,01 0,03 0,0005 |
|
RL nhịp |
43(45,26%) |
58(31,18%) |
0,02 |
|
Tử vong |
16(16,84%) |
13(6,99%) |
0,01 |
|
Tổng cộng |
95(100%) |
186(100%) |
|
4.5. Mối liên quan giữa ĐH nhập viện, HbA1C và các biến chứng:
|
ĐH |
Suy tim(+) |
Suy tim (-) |
P |
|
ĐTĐ (+) |
15,876 ±6,272 |
12,617 ±4,663 |
0,0049 |
|
ĐTĐ (-) |
8,64 ± 3,71 |
7,09 ± 1,74 |
0,015 |
|
ĐH |
Tử vong (+) |
Tử vong (-) |
P |
|
ĐTĐ (+) |
14,8 ± 5,05 |
14,19 ± 5,91 |
0,7 |
|
ĐTĐ (-) |
8,87 ± 5,49 |
7,31 ± 1,94 |
0,3 |
|
HbA1C |
Suy tim (+) |
Suy tim (-) |
P |
|
|
8,97 ± 2,67 |
7,26 ± 1,2 |
0,02 |
Phương trình hồi qui Logistic giữa HbA1c và Suy tim:
Log(suy tim) = -2,91 + 0,44 x HbA1c
Với OR = 1,55
|
HbA1C |
Tử vong (+) |
Tử vong (-) |
P |
|
|
9,42 ± 3,85 |
8,16 ± 2,04 |
0,51 |
BÀN LUẬN
Đặc điểm chung của bệnh nhân
Tỷ lệ nam giới ở nhóm ĐTĐ thấp hơn nhóm không ĐTĐ: 70,53% so với 81,72% (p<0,05). Kết quả này phù hợp với các tác giả khác, theo E.M. Antman tỷ lệ này 66,6% so với 77,3%. Theo M.R. Babarskiene: 47,5% so với 80,8%. Tuổi là một YTNC tim mạch không thay đổi được, trong HCVC tuổi > 65 là một YTNC tử vong. Về bệnh lý ĐTĐ thì tần suất ĐTĐ và tỷ lệ các biến chứng của ĐTĐ gia tăng theo tuổi. Trong nghiên cứu của chúng tôi: Tuổi trung bình ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ (bảng 1). BMI trung bình trong nhóm ĐTĐ cao hơn nhóm không ĐTĐ, nhưng thấp hơn so với tác giả Elliott M. Antman (28,2 so với 26,6). Trong nghiên cứu của chúng tôi đối tượng đa số lớn tuổi, vấn đề ăn uống khó khăn cộng với nhiều bệnh phối hợp đi kèm nên ít nhiều ảnh hưởng đến cân nặng.
Trong HCVC, cùng với tiền căn ĐTN và NMCT, THA là một yếu tố tiên đoán biến chứng xấu. Nhiều nghiên cứu cho thấy tỷ lệ THA ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ. Trong nghiên cứu của chúng tôi tỷ lệ này là: 84,2% so với 73,66%. Theo Elliott.M.Antman: 61,3% so với 38,4% . Theo M.R. Babarskiene: 70,5% so với 48,4%. Ngoài ra, RLLM ở nhóm ĐTĐ và không ĐTĐ khác biệt không có ý nghĩa thống kê (63,16% so với 54,84%, p > 0,05). ĐTĐ là một bệnh lý rối loạn chuyển hóa, trong đó có rối loạn chuyển hóa mỡ. Bệnh nhân ĐTĐ sẽ dễ bị RLLM hơn và dạng RLLM đặc thù của ĐTĐ là tăng TG, giảm HDL-c, LDL-c bình thường hoặc tăng nhẹ. Có lẽ đối tượng trong nghiên cứu của chúng tôi đa số là cán bộ nên họ ý thức được trong vấn đề gìn giữ và bảo vệ sức khỏe, do đó qua kiểm tra sức khỏe định kỳ họ sẽ được chẩn đoán và điều trị tốt hơn về RLLM.
Hút thuốc lá là YTNC mạnh về bệnh MV, dựa trên tần suất hút thuốc lá mà người ta có thể dự đoán được tần suất bệnh mạch vành trong tương lai. Qua nhiều công trình nghiên cứu cho thấy tỷ lệ THA và RLLM ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ, ngược lại hút thuốc lá ở nhóm ĐTĐ thấp hơn nhóm không ĐTĐ. Theo nghiên cứu của chúng tôi, tỷ lệ hút thuốc lá ở nhóm ĐTĐ thấp hơn nhóm không ĐTĐ: 22,10% so với 35,48% (p < 0,05). Theo Elliott M.Antman: 28,1% so với 46,0%. Theo D.K McGuire: 19,27% so với 34,0%.
Theo Steven M. Haffner, nguy cơ BMV ở ĐTĐ gia tăng 2 – 4 lần. Bệnh mạch vành ở ĐTĐ diễn tiến nhanh, âm thầm không triệu chứng. Bệnh ĐTĐ thúc đẩy hình thành XVMV, rối loạn chức năng nội mạc, gia tăng kết tập tiểu cầu cũng như hình thành huyết khối, tăng nguy cơ nhồi máu và tái nhồi máu.
Trong nghiên cứu của chúng tôi, tiền căn NMCT nhóm ĐTĐ cao hơn nhóm không ĐTĐ (26,32% so với 15,59%), kết quả này phù hợp với các tác giả khác. Elliott M.Antman 24,5% so với 16,4%. Theo D.K McGuire 34,28% so với 25,1%.
Điều này cho thấy nhóm ĐTĐ có nguy cơ tái nhồi máu cao hơn. Đó cũng là đặc điểm sinh lý bệnh tổn thương mạch vành của ĐTĐ.
Về suy tim, theo nghiên cứu Framingham: tỷ lệ mới mắc hằng năm của suy tim thật sự lớn qua các nhóm tuổi ĐTĐ hơn không ĐTĐ. Tần suất của suy tim gia tăng 2 – 5 lần ở ĐTĐ, và ĐTĐ là YTNC độc lập của suy tim, là yếu tố tiên đoán suy tim nặng đứng thứ 3 sau tuổi và EF. Trong nghiên cứu của chúng tôi, tỷ lệ suy tim ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ (33,68% so với 9,68%, p < 0,001), điều này phù hợp với các tác giả khác.Theo Elliott M.Antman 7,1% vs 2,9% . Theo D.K McGuire: 10,4% vs 4,4%.
Nhóm ĐTĐ có tỷ lệ suy tim cao hơn, điều này bao gồm nhiều cơ chế, một trong những cơ chế phải kể đến là bệnh cơ tim do ĐTĐ được đặc trưng bởi: phì đại tế bào cơ tim, xơ hóa mô kẽ, bệnh vi mạch máu trong cơ tim và rối lọan chuyển hóa tế bào cơ tim.
Tỷ lệ TBMMN trong nghiên cứu của chúng tôi giữa hai nhóm không khác biệt, nhưng tình trạng cấp tính, tỷ lệ TBMMN xảy ra cùng lúc HCVC thì nhóm ĐTĐ cao hơn nhóm không ĐTĐ, 2,1% so với 0%, p < 0,05. Theo tác giả D.K. McGuire thì tỷ lệ này là 1,3% so với 0,8%, p < 0,05.
Tỷ lệ suy thận giữa 2 nhóm ĐTĐ và không ĐTĐ khác biệt không có ý nghĩa thống kê, nhưng tình trạng cấp tính, tỷ lệ suy thận cấp trong HCVC, thì nhóm ĐTĐ cao hơn nhóm không ĐTĐ 7,37% so với 0,54%, p < 0,001. Trong HCVC rối loạn chức năng thận là một yếu tố độc lập dự báo mạnh tỷ lệ tử vong. Theo Scott R. Votey thì tất cả bệnh nhân ĐTĐ có thể được xem xét có khả năng suy giảm chức năng thận. Mặt khác, HCVC ít nhiều ảnh hưởng đến cung lượng tim trên nền tảng ĐTĐ có suy tim và suy thận tiềm tàng, do đó suy thận cấp dễ xảy ra hơn.
Tăng ĐH làm suy giảm miễn dịch cơ thể, suy giảm chức năng bạch cầu đa nhân và lymphocyte. Bằng chứng invitro cho thấy mức đường huyết > 200mg% sẽ làm suy giảm chức năng bạch cầu. Do đó ĐTĐ sẽ dễ bị nhiễm trùng hơn và nhiễm trùng được xem là nguyên nhân tử suất và bệnh suất ở bệnh nhân ĐTĐ. Trong nghiên cứu của chúng tôi, tình trạng nhiễm trùng hô hấp ở nhóm ĐTĐ cao hơn không ĐTĐ, 18,95% so với 9,68%, khác biệt có ý nghĩa thống kê.
Trong nghiên cứu của chúng tôi, tình trạng cấp tính như : TBMMN xảy ra cùng HCVC, suy thận cấp, bệnh phổi cấp, bệnh tiêu hóa cấp thì nhóm ĐTĐ cao hơn nhóm không ĐTĐ. Điều đó nói lên nhóm ĐTĐ có nhiều nguy cơ tử suất và bệnh suất hơn nhóm không ĐTĐ.
Một yếu tố nguy cơ khác làm cho nhóm ĐTĐ nặng hơn là thiếu máu, tỷ lệ thiếu máu mạn nhóm ĐTĐ 4,21% cao hơn không ĐTĐ 0,54% (p < 0,05).
Ngoài loại bệnh kèm theo, ở nhóm ĐTĐ số bệnh kèm theo cũng nhiều hơn nhóm không ĐTĐ, bệnh kèm theo (2 bệnh thì nhóm ĐTĐ nhiều hơn có ý nghĩa thống kê (34,74% so với 18,82%, p < 0,05). Điều đó một lần nữa nói lên nhóm ĐTĐ tổn thương nhiều cơ quan, có nhiều bệnh lý đi kèm, có nhiều nguy cơ hơn và tiên lượng nặng hơn.
Đặc điểm lâm sàng
Trong HCVC thì 15 – 20% không đau ngực mà biểu hiện đầu tiên có thể chỉ là mệt, khó thở, lú lẩn hoặc tụt huyết áp, ngất, suy tim trái. Trường hợp này thường gặp ở bệnh nhân lớn tuổi, ĐTĐ sau phẫu thuật và suy tim. Qua nhiều công trình nghiên cứu cho thấy BTTMCB im lặng cũng như NMCT không triệu chứng gia tăng tần suất ở bệnh nhân ĐTĐ. Điều này có thể do bệnh thần kinh tự chủ, suy giảm cảm nhận đau và trạng thái tâm thần kinh thay đổi ở người có tuổi, làm nhận thức triệu chứng đau khó khăn hơn.
Triệu chứng lâm sàng : khó thở, mạch nhanh, huyết áp tụt là những triệu chứng tiên lượng nặng, là yếu tố nguy cơ tử vong trong HCVC tỷ lệ những triệu chứng này ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ lần lượt 66,32%; 31,58%; 23,16% so với 52,69%; 14,52%; 17,74%, trong đó tỷ lệ HA tụt giữa 2 nhóm thì khác biệt không có ý nghĩa thống kê (p > 0,05). Bệnh nhân ĐTĐ thường biểu hiện khó thở do rối loạn chức năng thất trái nhiều hơn. Các triệu chứng của suy tim như ran ẩm ở phổi, gan to – tĩnh mạch cổ nổi thì nhóm ĐTĐ cao hơn nhóm không ĐTĐ 47,37%; 5,26% so với 22,04%; 0% với p < 0,05.
Cận lâm sàng
Vị trí tổn thương trên ECG giữa hai nhóm không khác biệt, nhưng tổn thương nhiều vùng thì nhóm ĐTĐ chiếm tỷ lệ cao hơn nhóm không ĐTĐ 61,33% so với 43,75%, p < 0,05. Điều này cho thấy khối lượng cơ tim tổn thương ở nhóm ĐTĐ sẽ lớn hơn và nguy cơ suy tim cao hơn.
Về phân suất tống máu, EF nhóm ĐTĐ thấp hơn nhóm không ĐTĐ (50,3 so với 56,1 ; p < 0,05), theo tác giả D.K. McGuire [43] giá trị này là 52 so với 55, p < 0,05. Ngoài EF trung bình, tỷ lệ các mức độ EF: EF < 50%, EF < 40% và EF < 30% thì nhóm ĐTĐ chiếm tỷ lệ cao hơn nhóm không ĐTĐ (p < 0,05).
Các tổn thương kèm theo. Hở van tim nhóm ĐTĐ cao hơn nhóm không ĐTĐ có ý nghĩa thống kê (35,79% so với 24,19%, p < 0,05). Nhưng tổn thương hở van tim trong nghiên cứu của chúng tôi không xác định được đó là tổn thương do biến chứng HCVC hay có từ trước.
Trong nghiên cứu của chúng tôi, số nhánh trung bình tổn thương ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ với p < 0,05. Nhóm ĐTĐ tổn thương nhiều nhánh (> 2 nhánh) chiếm 80%, trong đó chủ yếu là tổn thương 3 nhánh chiếm 51,43% cao hơn nhóm không ĐTĐ 27,38% (p < 0,05). Theo D.K.McGuire tổn thương 3 nhánh ở nhóm ĐTĐ cũng cao hơn nhóm không ĐTĐ : 65,7% so với 51,2% (p < 0,05). Theo tác giả Phạm Mạnh Hùng và cộng sự cho thấy tổn thương 3 nhánh ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ (64,7% so với 28,9%, p < 0,05) và số nhánh trung bình tổn thương ở nhóm ĐTĐ cũng cao hơn với p < 0,01.
Về vị trí tổn thương : vị trí tại lỗ và đoạn gần ở nhóm ĐTĐ chiếm tỷ lệ cao hơn ở nhóm không ĐTĐ : 15,9% và 39,77% so với 7,45% và 26,6% (p < 0,05). Ngược lại tổn thương đoạn xa thì nhóm không ĐTĐ chiếm tỷ lệ cao hơn : 23,4% so với 9,1% (p < 0,05). Theo tác giả Francois Ledru và cộng sự tỷ lệ tổn thương đoạn gần ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ 19,4% so với 8,3% (p < 0.05) nhưng tổn thương đoạn xa thì giữa 2 nhóm không khác biệt.
Về ĐM tổn thương : Tổn thương thân chung MV trái thì nhóm ĐTĐ cao hơn nhóm không ĐTĐ : 17,4% so với 8,33% nhưng khác biệt không có ý nghĩa thống kê (p < 0,05). Theo nhiều công trình nghiên cứu cho thấy tổn thương thân chung MV trái thì nhóm ĐTĐ nhiều hơn và đó cũng là đặc điểm tổn thương MV ở nhóm ĐTĐ. Theo tác giả Phạm Mạnh Hùng và cộng sự tổn thương thân chu
ng ở nhóm ĐTĐ 26,47% cao hơn nhóm không ĐTĐ 9,21% (p < 0,05). Và một số tác giả khác cũng cho kết quả tương tự. Trong nghiên cứu của chúng tôi có thể do mẫu nghiên cứu còn nhỏ chưa đủ lớn như các nghiên cứu của các tác giả khác, do đó giá trị p chưa đủ mạnh và lớn hơn 0,05.
Biến chứng
Tỷ lệ biến chứng suy tim trong nghiên cứu chúng tôi được biểu hiện qua tiền căn suy tim trước nhồi máu, EF trong siêu âm tim và mức độ Killip trên lâm sàng. Tiền căn suy tim ở nhóm ĐTĐ chiếm tỷ lệ cao hơn nhóm không ĐTĐ, EF trung bình của nhóm ĐTĐ thấp hơn nhóm không ĐTĐ và tỷ lệ EF < 50% ở nhóm ĐTĐ cũng cao hơn. Điều này cho thấy biến chứng suy tim của nhóm ĐTĐ sẽ cao hơn nhóm không ĐTĐ. Thật vậy, tỷ lệ suy tim ở nhóm ĐTĐ là 51,58% và nhóm không ĐTĐ là 20,97% (p < 0,001). Tỷ lệ từng mức độ Killip II, III và IV thì ở nhóm ĐTĐ cũng cao hơn nhóm không ĐTĐ (p < 0,05). Ngoài tiền căn suy tim và EF thấp, còn những yếu tố nào góp phần gia tăng tỷ lệ và mức độ suy tim trên lâm sàng trong nhóm ĐTĐ trong nghiên cứu của chúng tôi.
Theo Rackley và cộng sự: khi khối lượng cơ thất tổn thương càng lớn thì suy tim càng rõ và nặng. Khi cơ thất tổn thương > 40% sẽ gây ra sốc tim.
Lượng cơ thất tổn thương, kích thước nhồi máu hoặc số vùng nhồi máu, được biểu hiện qua tiền căn NMCT, ECG tổn thương nhiều vùng, bệnh MV nhiều nhánh. Trong nghiên cứu của chúng tôi, tiền căn NMCT, ECG tổn thương nhiều vùng, chụp MV tổn thương nhiều nhánh, nhóm ĐTĐ chiếm tỷ lệ cao hơn nhóm không ĐTĐ.
NMCT trên bệnh nhân đã bị nhồi máu sẽ làm cho kích thước nhồi máu và số vùng nhồi máu gia tăng. ECG tổn thương nhiều vùng cho thấy khả năng sốc tim > 50% các bệnh nhân. Chụp MV tổn thương nhiều nhánh, cũng như bệnh nhân tuổi cao thường kém phát triển các mạch bàng hệ khi NMCT cấp do giảm đáp ứng các kích thích tân tạo mạch, do đó nguy cơ tổn thương nhiều vùng hoặc lan rộng cao.
Qua nhiều công trình nghiên cứu đều ghi nhận ĐTĐ có tử suất cao trong HCVC. Nhiều năm qua với sự tiến bộ trong điều trị, mặc dù giảm đáng kể tỷ lệ tử vong do bệnh mạch vành trong dân số chung nhưng ĐTĐ thì không. Cùng kích thước nhồi máu như nhau nhưng tỷ lệ tử vong sau NMCT ở nhóm ĐTĐ cao hơn 2-3 lần so với nhóm không ĐTĐ. Cùng phương pháp điều trị như nhau nhưng tỷ lệ tử vong ở nhóm bệnh nhân ĐTĐ vẫn cứ gấp ba lần nhóm không ĐTĐ.
Trong nghiên cứu của chúng tôi tỷ lệ tử vong ở nhóm ĐTĐ : 16,84% cao hơn nhóm không ĐTĐ : 6,99% (p < 0,05). Theo các tác giả khác cũng cho kết quả tương tự tỷ lệ tử vong ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ. Theo Elliott M.Antman:tỷ lệ này 6,4% vs 4,4%. Theo D.K McGuire: 6,9% vs 4,1%. Theo M.R.Babarskiene: 8,1% vs 3,0%.
Đường huyết nhập viện, HbA1c và các biến chứng:
Trong nghiên cứu của chúng tôi, giá trị trung bình ĐH lúc nhập viện ở nhóm ĐTĐ là 14,3 ± 5,76 cao hơn nhóm không ĐTĐ là 7,42 ± 2,37, với p < 0,001, và vượt qua ngưỡng chẩn đoán ĐTĐ.
Trong nghiên cứu của chúng tôi, nồng độ ĐH nhập viện có liên quan với biến chứng suy tim, không liên quan với tử vong. Theo tác giả Bruno Vergès và cộng sự: tăng ĐH có liên quan với suy tim (Killip >2) và EF thấp. Tăng ĐH ảnh hưởng xấu đến các biến chứng, đặc biệt suy tim và tử vong, điều này còn được biểu hiện qua độc tính của tăng ĐH cấp trực tiếp lên tế bào cơ tim. HbA1c là một thông số giúp đánh giá kiểm soát ĐH. HbA1c tăng cho thấy tăng ĐH lâu dài, rối loạn điều hòa Glucose mạn tính. Tăng HbA1c liên quan gia tăng nguy cơ tim mạch ở bệnh nhân có hoặc không có ĐTĐ.
Tình trạng chuyển hóa Glucose lúc nhập viện, thông qua ĐH và HbA1c, là một chỉ điểm nguy cơ lâu dài ở bệnh nhân ĐTĐ bị HCVC. Nhiều công trình nghiên cứu cho thấy có mối liên quan mạnh mẽ giữa nồng độ ĐH nhập viện với biến chứng suy tim và tử vong, còn HbA1c thì chưa rõ ràng.
Theo tác giả J.R.Timmer và cs tăng ĐH nhập viện là yếu tố tiên đoán mạnh và độc lập tăng tử vong trong HCVC, nhưng HbA1c thì không.
Trong nghiên cứu của chúng tôi, HbA1c có liên quan với biến chứng suy tim nhưng không liên quan với tử vong.
KẾT LUẬN
Qua khảo sát 281 bệnh nhân ĐTĐ và không ĐTĐ được chẩn đoán và điều trị tại bệnh viện Thống Nhất TP. Hồ Chí Minh, bước đầu chúng tôi có một số nhận xét như sau :
Nhóm ĐTĐ có tuổi trung bình, BMI trung bình, tỷ lệ THA, tiền căn suy tim và NMCT nhiều hơn so với nhóm không có ĐTĐ. Ngoài ra, chúng tôi còn ghi nhận tỷ lệ bệnh lý đi kèm, tỷ lệ không đau ngực cũng cao hơn ở nhóm bị ĐTĐ. Đồng thời các triệu chứng lâm sàng nặng như: khó thở, choáng váng, mạch nhanh và ran ở phổi thì nhóm ĐTĐ cũng chiếm tỷ lệ cao hơn.
Nhóm ĐTĐ có nồng độ ĐH nhập viện cao hơn, có EF thấp hơn và ECG tổn thương nhiều vùng hơn.
Tổn thương mạch vành thì nhóm ĐTĐ tổn thương nhiều nhánh, tổn thương tại lỗ và đoạn gần của 3 nhánh chính chiếm tỷ lệ cao hơn. Ngược lại, tổn thương đoạn xa chiếm tỷ lệ thấp hơn.
Ba nhóm biến chứng: suy tim, RLN và tử vong, nhóm ĐTĐ đều cao hơn nhóm không ĐTĐ
Nồng độ ĐH nhập viện và HbA1c có liên quan với suy tim nhưng không liên quan với tử vong.
TÀI LIỆU THAM KHẢO.
1. Trương Quang Bình, Đặng Vạn Phước (2006), Hội chứng mạch vành cấp, Bệnh Động mạch vành trong thực hành lâm sàng. Nhà xuất bản Y học TP.HCM, trang 209 – 224.
2. Trương Quang Bình, Đặng Vạn Phước (2006), Đau thắt ngực không ổn định và nhồi máu cơ tim không ST chênh lên. Bệnh Động mạch vành trong thực hành lâm sàng. Nhà xuất bản Y học TP.HCM, trang 227 – 249.
3. Nguyễn Huy Dung (2004),Chẩn đoán nhồi máu cơ tim. Tim mạch học bài giảng hệ Nội khoa, Nhà xuất bản Y học Hà Nội, trang 50 – 63.
4. Hồ Thượng Dũng và cộng sự (2005), Tình hình chụp và can thiệp động mạch vành tại bệnh viện Thống Nhất TP.HCM 8 tháng đầu năm 2005. Kỷ yếu công trình nghiên cứu khoa học, trang 43 – 57.
5. Hồ Thượng Dũng và cộng sự (2008), Kết quả chụp động mạch vành qua da ở bệnh nhân lớn tuổi tại bệnh viện Thống Nhất TP. Hồ Chí Minh (từ tháng 3/2006 – tháng 7/2007), Thời sự tim mạch học (119), trang 26 – 33.
6. Ake Tenerz et al (2003), Diabetes, Insulin Resistance, and the Metabolic Syndrome in patients with Acute myocardial infarction without previously known diabetes, Diabetes care 26 (10), pp. 2770 – 2775.
7. Akhil Kapur and Rodney De Palma (2007), Mortality after myocardial infarction in patients with diabetes mellitus. Heart ; 93; 1504 – 1506.
8. Alireza Esteghamati et al (2006), Prevalence of diabetes and other caridovascular risk factors in an Iranian population with acute coronar
y syndrome. Cardiovascular Diabetology 5: 15 http://www.cardiab.com.
9. Andrew P. Selwyn, E. Braunwald,” Ischemic heart disease”, Harrison’s principles of Internal Medicine, 16th edition, pp. 1434 – 1444.
10. Antonio Abbate et al (2005), The difficult task of glycaemic control in diabetes with acute coronary syndromes : finding the way to normoglycaemia avoiding both hyper – and hypoglycemia. European Heart Journal; 26 : 1245 – 1248.
11. Marco Roffi (2004), Impact of diabetes on acute coronary syndrome managamen. Kardiovaskulare Medizin; 7 : 325 – 330.
12. Marianne Zeller et al (2005), Prevalence and impact of metabolic syndrome on Hospital outcomes in acute myocardial infarction. Arch Intern Med; 165 : 1192 – 1198.
13. Mikhail Kosiborod et al (2005), Admission glucose and mortality in Elderly patients hospitalized with acute myocardial infarction : Implication for patients with and without recognized diabetes Circulation; 111; 3078 – 3086.
14. M.R. Babarskiene et al (2003), Cardiovascular risk in diabetes mellitus during one year period after acute coronary syndrome. Medicina Vol. 39 (7).
Prakash Deedwania et al (2008), Hyper glycemia and acute coronary syndrome. Circulation; 117 : 1610 – 1619
.








