ThS.BS. HỒ MINH TUẤN*
BS. NGUYỄN VĂN ĐÁNG**
BS. NGUYỄN ANH HOÀNG***
* BS Tim Mạch Can thiệp BV.Tim Tâm Đức
** BS Điện Sinh lý Tim BV.Tim Tâm Đức
*** BS Hồi sức Tích cực BV.Tim Tâm Đức
TÓM TẮT
Bệnh cơ tim phì đại là rối loạn tim nguyên phát đặc trưng bởi sự phì đại vách tim thường là của thất trái và không có yếu tố tăng gánh thất trái khác như hẹp van động mạch chủ, tăng huyết áp, bệnh tuyến giáp…. Các nghiên cứu lâm sàng gần đây cho thấy tần suất cao 0.2% (hoặc 1 trên 500) trong dân số và được xem là rối loạn di truyền tim mạch thường gặp nhất.
Bệnh nhân bệnh cơ tim phì đại có thể biểu hiện từ không triệu chứng cho đến các biến chứng nặng nhất như suy tim và đột tử. Bệnh cơ tim phì đại là nguyên nhân thường gặp nhất của đột tử do tim ở bệnh nhân dưới 35 tuổi và vận động viên. Sinh lý bệnh rất phức tạp nên phản ánh triệu chứng lâm sàng đa dạng. Các triệu chứng bao gồm: đau ngực, triệu chứng liên quan đến phù phổi, khó thở, mệt, khó thở kịch phát về đêm, ngất, tiền ngất và hồi hộp.
Bệnh cơ tim phì đại thường chẩn đoán khi bề dày thất trái ³ 15mm ở người lớn (³ 13-14mm có thể xem xét là giới hạn, đặc biệt ở bệnh nhân có tiền sử gia đình bệnh cơ tim phì đại).
Có rất nhiều lựa chọn điều trị cho bệnh cơ tim phì đại, từ thay đổi lối sống như tránh những môn thể thao có tính cạnh tranh, sử dụng thuốc ức chế canxi, ức chế beta, lợi tiểu, đến đốt nhánh vách bằng cồn hoặc mổ cắt một phần vách liên thất ở những bệnh nhân có bệnh cơ tim phì đại tắc nghẽn không đáp ứng điều trị nội khoa. Tiến bộ quan trọng trong điều trị lâm sàng bệnh cơ tim phì đại là sử dụng ICD dự phòng đột tử.
Trong bài báo này, chúng tôi tổng kết chỉ định điều trị bệnh cơ tim phì đại, đặc biệt can thiệp và những thuốc mới đang được nghiên cứu.
ABSTRACT
Hypertrophic cardiomyopathy (HCM) is a primary cardiac disorder characterised by hypertrophy, usually of the left ventricle, in the absence of other loading conditions, such as aortic stenosis, hypertension or thyroid disease. Recent population-based clinical studies suggest the prevalence of the condition to be as high as 0.2% (or 1 in 500) in the general population making HCM the commonest known cardiovascular genetically determined disorder known.
Patients with HCM can range in presentation from no symptoms and have a benign, asymptomatic course, to the development of the most serious complications including heart failure and sudden death. HCM is the commonest structural cause of sudden cardiac death in individuals aged less than 35 years, including competitive athletes. The pathophysiology of HCM is complex and is reflected in the diversity of clinical features. Individuals with HCM can have a variety of symptoms including chest pain, which may be typical of angina, symptoms related to pulmonary congestion, i.e. dyspnoea, fatigue, orthopnea, and paroxysmal nocturnal dyspnoea, i.e. syncopal and pre-syncopal episodes, and palpitations.
HCM is usually recognized by a maximal left ventricular wall thickness ≥15mm in adults (³ 13-14 mm is considered borderline, particularly so if there is a family history of HCM).
Many treatment options are currently available for HCM patients. This ranges from no treatment; lifestyle modifications, e.g. avoiding competitive sports in all patients with HCM; use of pharmacological agents e.g. calcium channel blockers, beta-blockers, and diuretics; to septal myotomy-myectomy and transcoronary alcohol septal ablation of the myocardium (i.e. the creation of a limited septal infarct by direct injection of alcohol into a septal perforator artery) for individuals with significant left ventricular outflow tract obstruction with symptoms unresponsive to drug therapy. The single most important advance in the clinical management of HCM has involved the use of ICD therapy in the prevention of sudden death.
In this paper, we will review the indications of individual agents in the management of HCM. Particularly, intervention and ongoing new medication study.
I. TỔNG QUAN BỆNH CƠ TIM PHÌ ĐẠI
Bệnh cơ tim phì đại(HCM) là một bệnh lý tim mạch di truyền đặc trưng bởi triệu chứng khó thở, ngất, đau ngực, và hồi hộp. Trong khi hiện tại không có điều trị nào có thể thay đổi tiến trình của bệnh, bệnh nhân thường được điều trị bằng các biện pháp dược lý hay những can thiệp khác. Ngoài ra, những biện pháp trị liệu mới đang nổi lên nhắm tới nhiều cơ chế sinh lý bệnh khác nhau của Bệnh cơ tim phì đại và mang lại hứa hẹn cho tương lai.
Bệnh cơ tim phì đại xuất hiện với tỉ lệ tối thiểu 1 trên 500 cá thể. Tuy nhiên, nhiều người với Bệnh cơ tim phì đại lại không có triệu chứng và vẫn chưa được chẩn đoán, tần suất bệnh thực sự có thể cao hơn so với dự đoán ở hiện tại.
Bệnh cơ tim phì đại là một tình trạng liên quan tới gen được di truyền dưới dạng trội nhiễm sắc thể thường, thường gây ra bởi nhiều biến đổi bệnh lý trong các gen của đơn vị co cơ. Dựa vào những kiến thức khoa học hiện tại, chúng tôi tin rằng sinh lý bệnh trong Bệnh cơ tim phì đại dẫn tới tăng co bóp của tim và cuối cùng là phì đại, xơ hóa, và mất trật tự của các sợi cơ.
Bệnh cơ tim phì đại được chẩn đoán khi phì đại thất trái được phát hiện mà không giải thích được, thường là bằng hình ảnh học của tim. Sự phì đại này dẫn tới giảm độ đàn hồi của thất trái và sử dụng năng lượng không hiệu quả. Kết quả là những bệnh nhân có Bệnh cơ tim phì đại có tăng đáng kể nguy cơ của một biến cố tim mạch hay biến chứng, so với dân số chung. Những biến cố tim mạch bất lợi này có thể bao gồm triệu chứng tiến triển liên quan tới tim, giới hạn về mặt chức năng trên cơ sở tắc nghẽn đường thoát thất trái (LVOT), hay rối loạn chức năng tâm trương. Bệnh nhân có thể phát triển thành suy tim, loạn nhịp- ví dụ như rung nhĩ hay nhịp nhanh thất, đột quỵ, và hiếm hơn là đột tử.
Trong nhiều nghiên cứu đánh giá trên những bệnh nhân Bệnh cơ tim phì đại ở các trung tâm lớn, phân tích dữ liệu đại diện cho dân số bệnh nhân có nguy cơ mắc bệnh cao hơn mức trung bình, các nhà nghiên cứu thấy rằng nguy cơ của một trong các biến cố bất lợi là 30% tới 50%.
Bệnh cơ tim phì đại tắc nghẽn và không tắc nghẽn là 2 phân nhóm chính trong một phân loại rộng hơn của Bệnh cơ tim phì đại; chúng tôi phân biệt dựa vào hình thái và chức năng của tim.
Bệnh cơ tim phì đại tắc nghẽn thường gặp hơn, xuất hiện ở khoảng 2/3 bệnh nhân. Trong nhóm này có sự tắc nghẽn dòng máu ở đường thoát thất trái, nhìn chung là kết quả từ sự phì đại của vách liên thất và hẹp buồng tống thất trái, về mặt giải phẫu và chức năng, dẫn đến sự chuyển động ra phía trước của van hai lá trong thì tâm thu(SAM) gây hở van hai lá.
Sự hiện diện, vị trí và mức độ tắc nghẽn thường được đo lúc nghỉ hay trong lúc gắng sức bằng siêu âm tim 2D và Doppler. Tắc nghẽn được công nhận khi có chênh áp tối đa > 30 mmHg. Tắc nghẽn nặng khi chênh áp tối đa > 50mmHg.
Một phần ba số bệnh nhân còn lại được gọi là Bệnh cơ tim phì đại không tắc nghẽn. Trong phân nhóm này, chênh áp tối đa đánh giá qua siêu âm < 30mmHg.
Một điều rất quan trọng là trong dân số bệnh nhân có Bệnh cơ tim phì đại, chênh áp qua LVOT là động học và thay đổi đáng kể dựa vào tình trạng thái thể tích của tâm thất. Vì vậy, ví dụ trong trường hợp nếu bệnh nhân bị mất nước, kết quả là tiền tải thấp, hay bệnh nhân đang dùng các thuốc dãn mạch làm giảm hậu tải; hay bệnh nhân đang trong tình trạng kích thích làm tăng co bóp của tim; tất cả những tình trạng này có thể làm nặng thêm mức độ tắc nghẽn buồng tống thất trái.
Tại thời điểm này chúng ta không có bất kì một biện pháp điều trị nào có thể điều chỉnh được Bệnh cơ tim phì đại; hầu hết những biện pháp điều trị được tập trung xung quanh việc giảm nhẹ những triệu chứng. Cả những biện pháp thay đổi lối sống và thuốc thường được khuyến cáo đối với những bệnh nhân Bệnh cơ tim phì đại tắc nghẽn có triệu chứng. Đối với thay đổi lối sống, chúng tôi khuyên bệnh nhân nên ở trong trạng thái đủ nước. Đối với các biện pháp thuốc, chúng tôi thường sử dụng những thuốc có tác dụng inotrope âm ví dụ như ức chế beta hay ức chế calci nhóm non-DHP để cải thiện triệu chứng bằng cách giảm thời gian đổ đầy tâm trương, và điều này làm giảm sự tắc nghẽn. Do đó mặc dù những biện pháp trị liệu này không được phát triển để điều trị bệnh lý nền, những biện pháp này vẫn giúp giảm triệu chứng đau ngực và khó thở, có thể giúp giảm thiếu máu vi mạch và cũng có thể làm giảm hồi hộp.
Khi triệu chứng còn tồn tại và giới hạn chức năng sống đối với Bệnh cơ tim phì đại có tắc nghẽn, chúng ta có thể bổ sung những điều trị khác như disopyramide, là một thuốc chống loạn nhịp thế hệ cũ cũng có đặc tính inotrope âm. FDA cũng chấp nhận cho nhiều điều trị xâm lấn đối với Bệnh cơ tim phì đại tắc nghẽn, bao gồm kỹ thuật đốt cồn vách liên thất qua thông tim, và phẫu thuật cắt bớt vách liên thất qua phẫu thuật tim hở để làm giảm kích thước của vách liên thất. Tất cả những biện pháp điều trị giảm vách liên thất đã cho thấy hiệu quả giảm phần nào tắc nghẽn và cải thiện triệu chứng ở bệnh nhân có Bệnh cơ tim phì đại tắc nghẽn[5]
II. ĐIỀU TRỊ CAN THIỆP BỆNH CƠ TIM PHÌ ĐẠI
Chỉ định điều trị can thiệp để giảm tắc nghẽn buồng tống thất trái gồm: độ chênh áp lực tối đa qua buồng tống thất trái ³ 50 mmHg, triệu chứng NYHA III-IV hoặc ngất khi gắng sức dù đã điều trị nội khoa tối ưu. Ở một số trung tâm, điều trị can thiệp cũng xem xét ở các bệnh nhân có: triệu chứng NYHA II + độ chênh áp qua buồng tống thất trái³ 50 mmHg(khi gắng sức hoặc nghiệm pháp Valsalva) và có dấu hiệu SAM, rung nhĩ, dãn nhĩ trái[6]
II.1. ĐIỀU TRỊ ĐỐT NHÁNH VÁCH BẰNG CỒN QUA THÔNG TIM
Ở những trung tâm bệnh cơ tim phì đại, điều trị can thiệp giảm tắc nghẽn buồng tống thất trái bằng cách tiêm chọn lọc cồn tuyệt đối vào nhánh động mạch xuyên vách (xuất phát từ động mạch liên thất trước hoặc có thể từ nhánh khác) để tạo nên sẹo cơ tim ở buồng tống thất trái làm giảm độ chênh áp qua buồng tống thất trái, do đó làm giảm triệu chứng và tăng khả năng dung nạp gắng sức(Hình 1)[8],[3],[7].
Do sự thay đổi về giải phẫu của cung cấp máu vách liên thất, siêu âm cản âm cơ tim có thể được sử dụng trước khi tiêm cồn tuyệt đối nhằm chọn lọc đúng vùng gây tắc nghẽn LVOT. Nếu tác nhân cản âm không khu trú riêng biệt ở vùng đáy vách liên thất hoặc có sự thông nối với các động mạch khác thì thủ thuật nên thay đổi nhánh động mạch khác. Tiêm lượng lớn cồn vào nhiều nhánh xuyên vách với mục đích giảm độ chênh áp nhiều không được khuyến cáo vì nguy cơ của các biến chứng và loạn nhịp.
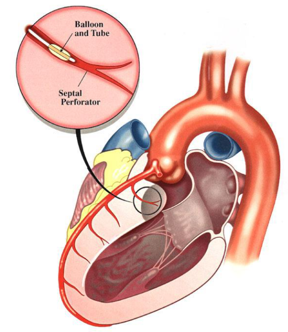
Hình 1. Đốt nhánh xuyên vách thứ nhất bằng cồn làm giảm độ nghẽn của buồng tống thất trái
Tại Bệnh Viện Tim Tâm Đức: từ năm 2010 đến 2019, Chúng tôi thực hiện 31 trường hợp đốt nhánh xuyên vách bằng cồn ở bệnh nhân bệnh cơ tim phì đại tắc nghẽn.
Chỉ định đốt nhánh xuyên vách bằng cồn:
- Bệnh nhân≥ 18 tuổi
- Bệnh nhân vẫn còn triệu chứng( NYHA II®IV) dưới điều trị nội khoa tối ưu
- Bề dầy vách liên thất ≥16 mm
- Độ chênh áp tối đa qua LVOT lúc nghỉ ≥50 mmHg
- Nhánh vách đủ kích cỡ, có thể tiếp cận được và chi phối vùng cơ tim đích
- Không có tổn thương thực thể van hai lá nặng và các chỉ định phẫu thuật tim khác
- Khi bệnh nhân có cả hai chỉ định: đốt nhánh xuyên vách bằng cồn hoặc phẫu thuật cắt vách liên thất: chọn phương pháp đốt nhánh vách bằng cồn nếu có chống chỉ định phẫu thuật tim hoặc bệnh nhân yêu cầu.
Bảng 2. 1.Kết quả theo dõi sau 1 năm 31 bệnh nhân đốt nhánh xuyên vách bằng cồn tại Bv Tim Tâm Đức
| Trước thủ thuật
( n=31 bệnh nhân) |
Theo dõi sau 1 năm
( n=31 bệnh nhân) |
|
| Tuổi | 51.4 (24-77) | |
| Thể tích cồn, ml | 1.9 (1.2-6) | |
| Số nhánh vách | 1.2 (1-3) | |
| Chênh áp tối đa qua LVOT lúc nghỉ, mmHg | 62.5 (40-110) | 14.1(4-37) |
| Bề dầy VLT, mm | 21 (17-31) | 17 (10-22) |
| Nhĩ trái, mm | 41.5 (31-55) | 38.5 (25-50) |
| Hở van hai lá | 1.6 (1-3) | 1.2 (0-2) |
| Khó thở, NYHA | 2.8 (2-4) | 1.1 (1-2) |
| Ngất | (+) | (-) |
| Tử vong, n (%) | 0 (0%) | 0 (0%) |
Bảng 2. 2. Kết quả theo dõi trong và sau thủ thuật 31 bệnh nhân đốt nhánh xuyên vách bằng cồn tại Bv Tim Tâm Đức
| Tử vong, n(%) | 0 (0%) |
| Block AV III trong lúc thủ thuật, n (%) | 13 (42%) |
| PM vĩnh viễn, n (%) | 1 (3,2%) |
| Dịch màng tim/Tamponade, n (%) | 0 (0%) |
| Dò cồn nhánh liên thất trước, n (%) | 0 (0%) |
| Nhịp nhanh thất/rung thất kéo dài sau thủ thuật, n(%) | 0 (0%) |
| Đặt máy phá rung(ICD) do VT/VF sau thủ thuật, n(%) | 0 (0%) |
| Đặt máy phá rung(ICD) trước thủ thuật, n(%) | 8 (25,8%) |
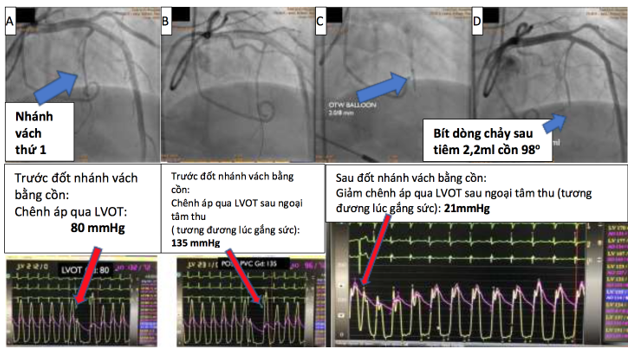
Hình 2. Bệnh nhân nam 53 tuổi, nhập BV Tim Tâm Đức vì ngất khi gắng sức 2 lần, NYHA III.
Siêu âm tim: độ chênh áp tối đa qua LVOT lúc nghỉ: 83 mmHg, bề dầy vách liên thất: 26mm, SAM(+).A: Chụp ĐMV xác định nhánh vách thứ nhất và đo độ chênh áp LVOT bằng xâm lấn. B: Đo độ chênh áp LVOT bằng xâm lấn sau ngoại tâm thu.C:Bít nhánh vách thứ nhất bằng bóng và bơm cồn 98oC. D: Nhánh vách thứ nhất được làm tắc và giảm độ chênh áp LVOT sau đốt nhánh vách.
II.2. ĐIỀU TRỊ DỰ PHÒNG ĐỘT TỬ BẰNG MÁY PHÁ RUNG
Loạn nhịp thất biểu hiện lâm sàng đa dạng ở bệnh nhân bệnh cơ tim phì đại như đột tử, ngất hay hồi hộp choáng váng. Thường gặp nhất là nhịp nhanh thất không kéo dài và ngoại tâm thu thất trên Holter ECG hoặc ECG thường quy khoảng 20-30% [1]
Nhịp nhanh thất không kéo dài ở những bệnh nhân dưới 30 tuổi liên quan biến cố loạn nhịp gây tử vong về lâu dài. Tuy nhiên nhiều bệnh nhân bệnh cơ tim phì đại đột tử mà không ghi nhận nhịp nhanh thất không kéo dài trước đó, nên nhịp nhanh thất không kéo dài chỉ là một trong số các yêu tố gợi ý. Nhịp nhanh thất hoặc rung thất không kéo dài khi gắng sức là yếu tố liên quan đến đột tử và tăng 3.73 lần nguy cơ đột tử. Những chỉ điểm điện tim khác như biên độ QRS, sóng Q bất thường, thay đổi sóng T, QTc không có giá trị tiên lượng nguy cơ[4]
Điều quan trọng trong đánh giá loạn nhịp thất là để chọn lọc những bệnh nhân nguy cơ có lợi từ việc cấy máy phá rung tim (ICD) cho phòng ngừa nguyên phát. Hiện tại bệnh viện Tim Tâm Đức thực hành theo hai hướng dẫn của hội tim Châu Âu (ESC) và Hoa Kỳ (AHA). Mô hình thang điểm HCM Risk-SCD theo ESC (gồm các yếu tố: tuổi, tiền căn đột tử gia đình, bề dầy thành tim, ngất, đường kính nhĩ trái, nhịp nhanh thất không kéo dài) đánh giá nguy cơ bệnh nhân trong 5 năm chia bệnh nhân vào 3 nhóm < 4% nguy cơ thấp, 4-6% nguy cơ trung bình, > 6% nguy cơ cao. Chỉ định ICD cho phòng ngừa nguyên phát từ 4% trở lên. Thang điểm này được lượng giá theo từng năm và khi bệnh nhân xuất hiện triệu chứng mới. Độ đặc hiệu của HCM Risk score cao nhưng có độ nhạy cảm thấp từ 47% -71% theo phân tích của Wang và cộng sự, điều này tuy có thể hạn chế việc đặt ICD quá mức nhưng lại bỏ sót khá nhiều bệnh nhân có biến cố về sau ví dụ như nhóm bệnh nhân có túi phình mỏm thất T, tỷ lệ biến có loạn nhịp của nhóm bệnh nhân này khoảng 5% mỗi năm do liên quan đến túi phình. Chỉ dẫn của AHA không tính tỷ lệ như HCM Risk score mà chỉ liệt kê các yếu tố nguy cơ chính (nhịp nhanh thất không kéo dài, bề dầy thất T tối đa >= 30 mm, tiền căn gia đình đột tử, ngất không giải thích được nguyên nhân, huyết áp đáp ứng bất thường khi gắng sức) với độ nhạy lên đến 95%. Những dữ liệu mới như hình ảnh lan toả late gadolinium enhacement (LGE) trên MRI tim, chức năng thất trái dưới 50%, phình mỏm thất trái (chiếm 25% các bệnh nhân bệnh cơ tim phì đại có shock thích hợp của ICD) giúp thang điểm AHA có độ nhạy cao hơn trong việc xác định bệnh nhân bệnh cơ tim phì đại có chỉ định ICD.
Máy phá rung tim (ICD) là điều trị tiến bộ vượt bậc trong phòng ngừa đột tử bệnh nhân bệnh cơ tim phì đại. Dây điện cực ICD sau 8 năm còn hoạt động tốt với tỷ lệ 60-72%. Tỷ lệ biến chứng liên quan đến cấy máy ICD khoảng 4-6% gồm những biến chứng cấp và mạn: nhiễm trùng, tràn khí màng phổi, tràn máu màng tim, gẫy dây điện cực, huyết khối tĩnh mạch… nhìn chung không khác biệt so với cấy máy ICD ở bệnh nhân không bệnh cơ tim phì đại. Tại bệnh viện Tim Tâm Đức một vài bệnh nhân bệnh cơ tim phì đại thể túi phình mỏm thất trái khi đặt điện cực ICD vào vách liên thất vùng mỏm thất phải không đạt được độ cảm nhận (sensing) an toàn nên phải cấy điện cực vào vùng vách cao gần buồng tống thất phải. Một vấn đề khác khi cài đặt ICD trong bệnh cơ tim phì đại là lập trình máy để tránh sốc điện lầm chiếm 20% các bệnh nhân mang máy ICD (bao gồm rung nhĩ nhanh 39%, nhận cảm lầm sóng T 24%, nhịp nhanh trên thất khác 16-24%, gãy dây máy tạo nhịp 8%). Để tránh điều này máy ICD nên được lập trình miền rung thất cao 214 lần / phút cho nhóm phòng ngừa tiên phát[2]
Máy ICD 2 buồng không chứng minh được hiệu quả hơn trong việc giảm sốc không thích hợp so với máy ICD 1 buồng, và chỉ được chỉ định khi bệnh nhân cần tạo nhịp nhĩ kèm theo. Nếu sốc điện xảy ra nhiều dù điều trị thuốc chẹn beta hay cordarone, việc điều trị cắt đốt bằng sóng cao tần cho nhịp nhanh trên thất hay nhịp nhanh thất nên được xem xét. Đối với nhóm bệnh nhân trẻ em mắc bệnh cơ tim phì đại có chỉ định đặt máy ICD, hiện chưa nhiều thông tin về nhóm bệnh nhân này nhất là nhóm bệnh nhi < 8 tuổi. Bệnh nhân trẻ phải thay máy ICD nhiều lần và phát triển cơ thể theo thời gian nên việc chọn vị trí tiếp cận tĩnh mạch và điện cực trong tim cần được tính toán cẩn thận để gia tăng tuổi thọ của dây điện cực. Tại bệnh viện Tim Tâm Đức, ca bệnh cơ tim phì đại nhỏ tuổi nhất được cấy máy phá rung (1 buồng) là 15 tuổi. Đến hiện tại bệnh nhân đã được theo dõi 4 năm và không ghi nhận bất thường. Một số trung tâm trên thế giới thực hiện cấy máy phá rung thượng tâm mạc cho trẻ em nhỏ tuổi.
Ngày nay, một loại máy ICD mới được FDA chấp thuận trong phòng ngừa đột từ là máy ICD cấy dưới da (Subcutaneous: S-ICD). Loại máy ICD này được cấy cho dưới da nên tránh được các biến chứng không mong muốn liên quan đến tĩnh mạch. Tuy nhiên máy này chỉ được chỉ định trong trường hợp bệnh nhân bệnh cơ tim phì đại không cần tạo nhịp và được sàng lọc sóng điện tim (sóng R trên 3 chuyển đạo) theo tiêu chuẩn riêng để tránh các hiện tượng cảm nhận sóng T.
III. CÁC HƯỚNG ĐIỀU TRỊ MỚI
Vấn đề lớn hơn trong điều trị là cần phải làm gì đối với những bệnh nhân HCM không tắc nghẽn. Những bệnh nhân này thường có triệu chứng khó thở, thiếu dung nạp gắng sức, mệt mỏi, hồi hộp, đau ngực, và thỉnh thoảng có biểu hiện suy tim. Chúng ta không có bất cứ điều trị nào được chấp thuận bởi FDA hay thậm chí là off-label để giải quyết những vấn đề nền tảng của bệnh. Vì vậy chúng ta lại quay trở lại với những thuốc đã được chấp nhận cho những tình trạng tim mạch khác, chẳng hạn như ức chế beta, ức chế calci, hay thậm chí là lợi tiểu, nhưng không may là chưa chứng minh hiệu quả đối với những bệnh nhân với HCM không tắc nghẽn. Ghép tim thỉnh thoảng là lựa chọn duy nhất dành cho suy tim giai đoạn cuối và HCM tiến triển.
Những vấn đề cần xem xét khi sử dụng thuốc ở bệnh nhân HCM là độc tính; nhiều thuốc mà chúng ta hay sử dụng có nhiều tác dụng phụ có thể được giới hạn lại. Dân số của HCM trải rộng từ bệnh nhân rất trẻ tới cao tuổi và có thể ảnh hưởng tới cả người trẻ khỏe mạnh và hoạt động thể chất tích cực. Vì vậy, một vài tác dụng phụ của ức chế beta và ức chế calci thực sự khó có thể điều chỉnh và dung nạp được đối với bệnh nhân trẻ tuổi do những thuốc này làm họ cảm giác mệt mỏi, giảm năng lượng, làm chậm tần số tim, làm cho họ cảm thấy chậm chạp.
Một điều thú vị liên quan HCM hiện nay là những biện pháp điều trị mới đang được phát triển và thử nghiệm trong các thử nghiệm lâm sàng. Quan trọng là một vài trong số các biện pháp đó thực sự giải quyết được điều mà chúng ta đang nghĩ tới là cơ chế sinh lý bệnh nền tảng của HCM, đó là sự thay đổi trên các gen của sarcomere dẫn tới tăng co bóp và bất thường trong việc sử dụng năng lượng.
Một trong những loại thuốc hiện tại trong pha muộn của các thử nghiệm lâm sàng dành cho cả HCM tắc nghẽn và không tắc nghẽn có tên gọi là Mavacamten. Đây là một thuốc đầu tiên trong nhóm điều hòa myosin của tim, và thuốc này có thể làm giảm co bóp của tim, và giải quyết được điều chúng ta nghĩ là vấn đề nền tảng của HCM.
Hiệu quả và tính an toàn của Mavacamten được đánh giá trong nghiên cứu PIONEER, một nghiên cứu nhãn mở, pha 2 ở những bệnh nhân có HCM tắc nghẽn. Trong thử nghiệm này, một nhóm bệnh nhân đang điều trị với ức chế beta và được dùng thêm liều thấp của Mavacamten (2-5 mg/ngày), trong khi nhóm còn lại được ngưng ức chế beta và dùng liều cao hơn của Mavacamten (10-20 mg/ngày). Những kết quả tại thời điểm 12 tuần cho thấy những bệnh nhân được điều trị với Mavacamten có chênh áp qua buồng tống thất trái được cải thiện đáng kể, và cải thiện triệu chứng. Sự cải thiện có ý nghĩa được quan sát thấy ở cả 2 nhóm bệnh nhân. Một điều cũng quan trọng cần đề cập là không có những lo ngại đáng kể về tính an toàn được xác nhận, tác dụng phụ bất lợi thường gặp nhất là giảm phân xuất tống máu thất trái ở mức nồng độ của thuốc cao hơn trong huyết tương và rung nhĩ, là những điều mà không chắc chắn là do Mavacamten.
Một thử nghiệm mở rộng sau đó là PIONEER-OLE với 13 bệnh nhân có HCM tắc nghẽn tham gia và những bệnh nhân này đã từng tham gia thử nghiệm ban đầu là PIONEER. Tại thử nghiệm này, các nhà nghiên cứu đã chứng minh được lợi ích dài hạn trong việc giảm chênh áp qua buồng tống thất trái, cũng như là việc cải thiện triệu chứng lâu dài. Một điều quan trọng là thử nghiệm này cũng cho thấy sự giảm liên tục NT-proBNP, một dấu ấn sinh học tăng khi có sự gia tăng áp lực đổ đầy hay tăng gánh quá mức của tim. Sự giảm thể tích nhĩ trái theo thời gian cũng được ghi nhận, gợi ý rằng các thông số huyết động ở những bệnh nhân này được cải thiện. Vì vậy, Mavacamten cho thấy hiệu quả và an toàn ở nhửng bệnh nhân có HCM tắc nghẽn.
Cuối cùng, dữ liệu từ thử nghiệm EXPLORER-HCM cũng đã được công bố, và xác nhận những kết quả trước đó của loạt các thử nghiệm PIONEER nhưng với thiết kế ngẫu nhiên. Những kết quả cũng cho thấy sau 30 tuần, Mavacamten cải thiện rõ rệt trạng thái chức năng và chất lượng sống và giảm triệu chứng, so sánh với giả dược; chênh áp tối đa qua buồng tống thất trái cũng được cải thiện (Bảng 2.3).
Bảng 2.3.Thử nghiệm EXPLORER-HCM: Thay đổi những thông số về chức năng từ mức nền tới thời điểm 30 tuần
| Mavacamten(n=123) | Giả dược (n=128) | Giá trị P | |
| Tiêu chí chính | |||
| Những thống số chức năng cộng dồn, n (%) | 45 (37) | 22 (17) | 0.0005 |
| Tiêu chí phụ | |||
| Chênh áp tối đa qua LVOT sau gắng sức, mmHg, trung bình (SD) | -47.2 (40.3) | -10.7 (29.6) | < 0.0001 |
| VO2 đỉnh, ml/kg.phút, trung bình (SD) | 1.4 (3.1) | -0.05 (3.0) | 0.0006 |
| NYHA cải thiện ít nhất 1 bậc, n (%) | 80 (65) | 40 (31) | < 0.0001 |
| KCCQ-CSS, trung bình (SD) | 13.6 (14.4) | 4.2 (13.7) | < 0.0001 |
| Điểm HCMSQ-SoB, trung bình (SD) | -2.82 (2.7) | -0.85 (2.4) | < 0.0001 |
Mavacamten cũng đã được thử nghiệm gần đây trong nghiên cứu pha 2 MAVERICK-HCM ở những bệnh nhân có HCM không tắc nghẽn, với những dữ liệu mới đang được trình bày tại hội nghị trực tuyến của Trường môn tim mạch Hoa Kỳ vào tháng 3 năm 2020. Thử nghiệm này tập trung vào tính an toàn và dung nạp thuốc, và kết quả là Mavacamten nhìn chung được dung nạp tốt bởi các bệnh nhân. Các đánh giá của tiêu chí về hiệu quả đã ghi nhận có giảm NT-proBNP và Troponin ở những bệnh nhân được dùng Mavacamten, tạo thuận lợi cho việc khảo sát hơn nữa vai trò của tác nhân này trong HCM không tắc nghẽn và thậm chí có thể là trong phân nhóm của những bệnh nhân khác có hội chứng suy tim với phân xuất tống máu bảo tồn.
Ngoài Mavacamten, một chất ức chế myosin khác đã được tìm thấy trong các thử nghiệm lâm sàng, hiện tại được biết với tên gọi là CK-274. Tính an toàn và hiệu quả của điều trị này đang được nghiên cứu trong thử nghiệm pha 2 REDWOOD-HCM ở những bệnh nhân có HCM tắc nghẽn không triệu chứng. Dữ liệu ban đầu dự kiến sẽ được công bố vào giữa năm 2021.
Một thử nghiệm khác sớm hơn trong điều trị HCM được gọi là SILICOFCM, đánh giá ảnh hưởng của sacubitril/valsartan trên dự trữ về mặt chức năng và những thông số khác của tim, cũng như là chất lượng sống. Sacubitril/valsartan đã được FDA chấp thuận để điều trị suy tim mạn với phân xuất tống máu giảm, do đó sẽ thật là thú vị khi có thể quan sát được bất kỳ lợi ích nào của thuốc này trong điều trị HCM.
IV. KẾT LUẬN
Sự tiến bộ trong chẩn đoán và điều trị bệnh cơ tim phì đại phát triển song song cùng với các kỹ thuật di truyền, hình ảnh học, dự phòng đột tử, phẫu thuật tim mạch, can thiệp tim mạch. Các điều trị gồm thay đổi lối sống đến can thiệp, ở bệnh nhân có triệu chứng biện pháp dùng thuốc như chẹn beta, ức chế kệnh can xi, Disopyradide hoặc lợi tiểu.
Ở bệnh nhân có tắc nghẽn đường ra thất trái có ý nghĩa, can thiệp bằng đốt nhánh xuyên vách bằng cồn hoặc phẫu thuật cho thấy có hiệu quả, đặc biệt ở các trung tâm bệnh cơ tim phì đại. Như tại Bệnh Viện Tim Tâm Đức, chúng tôi thực hiện 31 trường hợp đốt nhánh xuyên vách bằng cồn cho thấy hiệu quả khả quan bước đầu. Biện pháp phòng ngừa đột tử bằng ICD được chỉ định dựa trên mô hình phân tầng nguy cơ của Hội tim Châu Âu và Hoa Kỳ.
Các nghiên cứu tương lai, tập trung phân loại di truyền, nhóm thuốc mới như Mavacamten, mô hình phân tầng nguy cơ chính xác hơn cho phòng ngừa đột tử, đặt biệt chỉ định chính xác hơn giữa phẫu thuật và đốt nhánh xuyên vách bằng cồn cho chỉ định can thiệp giảm bề dầy vách liên thất ở những bệnh nhân có tắc nghẽn đường ra thất trái.
TÀI LIỆU THAM KHẢO
- A Selcuk Adabag. (2005). “Spectrum and Prognostic Significance of Arrhythmias on Ambulatory Holter Electrocardiogram in Hypertrophic Cardiomyopathy, .” , J Am Coll Cardiol , 45, pp.697-704.
- Cha YM, Gersh BJ, Maron BJ, Boriani G, Spirito P, Hodge DO, Weivoda PL,Trusty JM, Friedman PA, Hammill SC, Rea RF, Shen WK. (2007). “Electrophysiologic mani-festations of ventricular tachyarrhythmias provoking appropriate defibrillatorinterventions in high-risk patients with hypertrophic cardiomyopathy.” , J Cardiovasc Electrophysiol , 18, pp.483 – 487.
- Faber L et al. (2007). “One-year follow-up of percutaneous septal ablation for symptomatic hypertrophic obstructive cardiomyopathy in 312 patients: predictors of hemodynamic and clinical response.” , Clin Res Cardiol , 96, pp.864 – 873.
- Gimeno JR, Tomé-Esteban M, Lofiego C, Hurtado J, Pantazis A, Mist B, Lambiase P,McKenna WJ, Elliott PM. (2009). “Exercise-induced ventricular arrhythmias and risk of sudden cardiac death in patients with hypertrophic cardiomyopathy.” , Eur Heart J , 30, pp.2599-605.
- Owens, Anjali Tiku. (2020). org. 10 June. www.medscape.org/viewarticle/931752.
- Perry M. Elliott et al. (2014). “ESC Guidelines on diagnosis and management of hypertrophic cardiomyopathy .” , European Heart Journal 35, pp.2733–2779.
- Sorajja P, Ommen SR, Holmes DR Jr., Dearani JA, Rihal CS, Gersh BJ, Lennon RJ, Nishimura RA. (2012). “Survival after alcohol septal ablation for obstructive hypertrophic cardiomyopathy.” , Circulation , 126, pp.2374 – 2380.
- U, Sigwart. (1995). “Non-surgical myocardial reduction for hypertrophic obstructive cardio- myopathy.” , Lancet , 346, pp.211 – 214.








