Metoprolol trong dự phòng đợt cấp COPD (Thử nghiệm BLOCK COPD)
Bối cảnh
Các nghiên cứu quan sát cho thấy rằng thuốc chẹn beta có thể làm giảm nguy cơ đợt cấp và tử vong ở bệnh nhân mắc bệnh phổi tắc nghẽn mạn tính (COPD) mức độ trung bình hoặc nặng, nhưng những phát hiện này chưa được xác nhận trong các thử nghiệm lâm sàng ngẫu nhiên.
Phương pháp
Trong thử nghiệm ngẫu nhiên này, chúng tôi đã chỉ định các bệnh nhân trong độ tuổi từ 40 đến 85 bị COPD nhận hoặc thuốc chẹn beta (metoprolol phóng thích kéo dài) hoặc giả dược. Tất cả các bệnh nhân đều có tiền sử lâm sàng về COPD, cùng với giới hạn luồng khí mức độ trung bình và tăng nguy cơ bị đợt cấp, cũng như bằng chứng là có tiền sử bị đợt cấp trong năm trước hoặc được kê toa dùng oxy. Chúng tôi đã loại trừ những bệnh nhân đã sử dụng thuốc chẹn beta hoặc đã có chỉ định được thiết lập để sử dụng thuốc này. Kết cục chính là thời gian cho đến khi bị đợt cấp COPD đầu tiên trong suốt thời gian điều trị, dao động từ 336 đến 350 ngày, tùy thuộc vào liều điều chỉnh của metoprolol.
Kết quả
Tổng cộng có 535 bệnh nhân được tuyển mộ qua phân bố ngẫu nhiên. Tuổi trung bình (± SD) của bệnh nhân là 65,0 ± 7,8 tuổi; thể tích thở ra gắng sức trung bình trong 1 giây đầu (FEV1) là 41,1 ± 16,3% giá trị dự đoán. Thử nghiệm đã bị dừng sớm vì vô ích đối với kết cục chính và liên quan về độ an toàn. Không có sự khác biệt đáng kể giữa các nhóm về thời gian trung bình cho đến khi xuất hiện đợt cấp đầu tiên, đó là 202 ngày ở nhóm metoprolol và 222 ngày trong nhóm giả dược (HR metoprolol so với giả dược 1,05; KTC 95% 0,84 – 1,32; P = 0,66). Metoprolol có liên quan đến nguy cơ đợt cấp dẫn đến nhập viện cao hơn (HR 1,91; KTC 95% 1,29 – 2,83). Tần suất tác dụng phụ có thể liên quan đến metoprolol là tương tự nhau ở hai nhóm, cũng như tỷ lệ chung của các tác dụng phụ nghiêm trọng không liên quan đến hô hấp. Trong thời gian điều trị, có 11 trường hợp tử vong ở nhóm metoprolol và 5 trường hợp trong nhóm giả dược.
Kết luận
Trong những bệnh nhân mắc COPD vừa hoặc nặng và không có chỉ định thiết lập để cho sử dụng thuốc chẹn beta, thời gian cho đến khi xảy ra đợt cấp COPD đầu tiên tương tự nhau ở cả 2 nhóm metoprolol và giả dược. Nhập viện vì đợt cấp thường gặp hơn ở những bệnh nhân được điều trị bằng metoprolol.
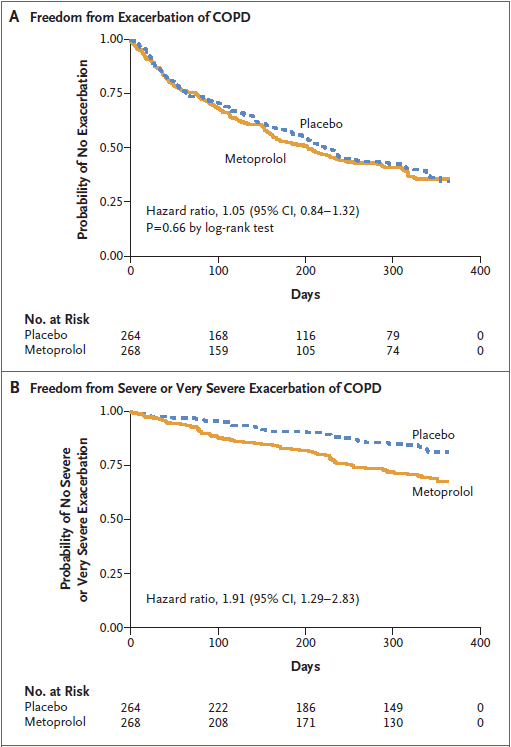
Hình 1: Đợt cấp bệnh phổi tắc nghẽn mạn tính (COPD).
Bảng A cho thấy Kaplan về Meier ước tính của không bị đợt cấp COPD trong hai nhóm thử nghiệm. Thời gian trung vị cho đến đợt cấp đầu tiên là 202 ngày trong nhóm metoprolol và 222 ngày trong nhóm giả dược.
Bảng B cho thấy khả năng không bị đợt cấp nặng (dẫn đến nhập viện) hoặc tình trạng đợt cấp rất nặng (dẫn đến nhập viện với đặt nội khí quản và thở máy). Các đợt cấp nặng hoặc rất nặng xảy ra ở 26,1% bệnh nhân trong nhóm metoprolol và 14,8% trong số những người thuộc nhóm giả dược.
Nguồn: NEJM-2019; DOI: 10.1056/NEJMoa1908142
Ức chế Angiotensin – Neprilysin (ARNI) trong suy tim phân suất tống máu bảo tồn (thử nghiệm PARAGON-HF)
Bối cảnh
Thuốc ARNI làm giảm nguy cơ nhập viện vì suy tim hoặc tử vong do nguyên nhân tim mạch ở bệnh nhân suy tim phân suất tống máu giảm. Tác dụng của ARNI ở bệnh nhân suy tim với phân suất tống máu được bảo tồn còn chưa rõ ràng.
Phương pháp
Nghiên cứu đã phân ngẫu nhiên 4822 bệnh nhân NYHA từ II đến IV, phân suất tống máu từ 45% trở lên, có mức peptide natriuretic tăng và có bệnh tim cấu trúc hoặc nhận ARNI (liều đích, 97 mg sacubitril với 103 mg valsartan hai lần mỗi ngày) hoặc nhận valsartan (liều đích, 160 mg hai lần mỗi ngày). Kết cục chính là gộp tổng nhập viện vì suy tim và tử vong do nguyên nhân tim mạch. Các thành phần của kết cục chính, kết quả thứ phát (bao gồm thay đổi độ NYHA, chức năng thận xấu đi và thay đổi trong thang điểm Kansas City Cardiomyopathy Questionnaire [KCCQ] [thang điểm từ 0 đến 100, với điểm số cao hơn cho thấy ít triệu chứng và hạn chế thể lực hơn), và an toàn cũng được đánh giá.
Kết quả
Có 894 biến cố chính ở 526 bệnh nhân trong nhóm valsartan-sacubitril và 1009 biến cố chính ở 557 bệnh nhân trong nhóm valsartan (HR 0,87; khoảng tin cậy 95% [CI], 0,75 – 1,01; P = 0,06). Tỷ suất tử vong do nguyên nhân tim mạch là 8,5% ở nhóm valsartan-sacubitril và 8,9% ở nhóm valsartan (HR 0,95; KTC 95% 0,79 – 1,16); lần lượt có 690 và 797 trường hợp nhập viện vì suy tim (HR 0,85; KTC 95% 0,72 – 1,00). Phân độ NYHA đã cải thiện ở 15,0% bệnh nhân trong nhóm valsartan sacubitril và ở 12,6% những người thuộc nhóm valsartan (OR 1,45; KTC 95%, 1,13 – 1,86); chức năng thận xấu đi lần lượt là 1,4% và 2,7% (HR 0,50; KTC 95%, 0,33 – 0,77). Sự thay đổi trung bình trong điểm tóm tắt lâm sàng của KCCQ sau 8 tháng là 1,0 điểm (KTC 95%, 0,0 đến 2,1) cao hơn trong nhóm valsartan sacubitril. Bệnh nhân trong nhóm valsartan-sacubitril có tỷ suất mới mắc tụt huyết áp và phù mạch cao hơn và tỷ suất mới mắc tăng kali máu thấp hơn. Trong phân tích 12 phân nhóm được chỉ định trước, có gợi ý về sự không đồng nhất với lợi ích có thể có của sacubitril-valsartan ở bệnh nhân có phân suất tống máu thấp hơn và ở phụ nữ.
Kết luận
Sacubitril-valsartan không làm giảm tần suất nhập viện vì suy tim và tử vong do nguyên nhân tim mạch ở những bệnh nhân bị suy tim với phân suất tống máu ≥ 45%.
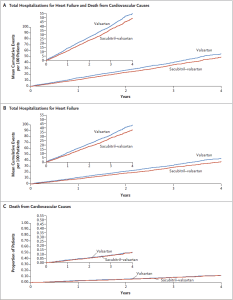
Hình 2: Đường cong thời gian đến sự kiện cho kết quả tổng hợp chính và các thành phần của nó.
Bảng A cho thấy đường cong Ghosh-Lin cho kết cục chính là gộp của tổng số nhập viện vì suy tim và tử vong do nguyên nhân tim mạch.
Bảng B đường cong Ghosh-Lin cho tổng số nhập viện vì suy tim.
Bảng C đường cong Kaplan-Meier tử vong do nguyên nhân tim mạch.
Nguồn: NEJM-2019; DOI: 10.1056/NEJMoa1908655








