Kết cục 5 năm của thay van động mạch chủ qua da hay bằng phẫu thuật (Nghiên cứu PARTNER 2)
Bối cảnh
Có dữ liệu hiếm hoi về kết cục lâm sàng lâu dài và chức năng van sinh học sau khi thay van động mạch chủ qua da (TAVR) so với thay van động mạch chủ bằng phẫu thuật ở bệnh nhân hẹp van động mạch chủ nặng và có nguy cơ phẫu thuật trung bình.
Phương pháp
Nghiên cứu tuyển mộ 2032 bệnh nhân bị hẹp động mạch chủ nặng, có triệu chứng có nguy cơ phẫu thuật trung bình từ 57 trung tâm. Bệnh nhân được phân tầng theo dự định khả năng tiếp cận đường đùi (transfemoral) hoặc đường ngực (transthoracic) (tỷ lệ tương ứng 76,3% và 23,7%) và được phân ngẫu nhiên hoặc để trải qua TAVR hoặc thay van bằng phẫu thuật. Kết cục lâm sàng, siêu âm tim và tình trạng sức khỏe được theo dõi trong 5 năm. Kết cục tiên phát là tử vong do mọi nguyên nhân hoặc đột quỵ gây tàn phế.
Kết quả
Tại thời điểm 5 năm, không có sự khác biệt đáng kể về tỷ lệ tử vong do mọi nguyên nhân hoặc đột quỵ gây tàn phế giữa 2 nhóm TAVR và phẫu thuật (lần lượt là 47,9% và 43,4%; HR 1,09; khoảng tin cậy 95% [CI] 0,95 – 1,25; P = 0,21). Kết quả tương tự đối với đoàn hệ tiếp cận đường đùi-transfemoral (tương ứng 44,5% và 42,0%; HR 1,02; 95% CI 0,87 – 1,20), nhưng tỷ lệ tử vong hoặc đột quỵ gây tàn phế ở nhóm TAVR trong đoàn hệ tiếp cận theo đường ngực (transthoracic-access) là cao hơn so với nhóm phẫu thuật (59,3% so với 48,3%; HR 1,32; KTC 95%, 1,02 – 1,71). Vào thời điểm 5 năm, bệnh nhân trong nhóm TAVR bị hở cạnh van động mạch chủ (từ mức độ nhẹ trở lên) nhiều hơn trong nhóm phẫu thuật (33,3% so với 6,3%). Tái nhập viện lặp lại thường xuyên hơn ở nhóm TAVR so với nhóm phẫu thuật (33,3% so với 25,2%), cũng như phải tái can thiệp van động mạch chủ (3,2% so với 0,8%). Cải thiện tình trạng sức khỏe tại thời điểm 5 năm là tương tự nhau ở cả 2 nhóm TAVR và phẫu thuật.
Kết luận
Trong số những bệnh nhân bị hẹp động mạch chủ có nguy cơ phẫu thuật trung bình, không có sự khác biệt đáng kể về tỷ lệ tử vong hoặc đột quỵ gây tàn phế tại thời điểm 5 năm sau TAVR so với sau thay van động mạch chủ bằng phẫu thuật.
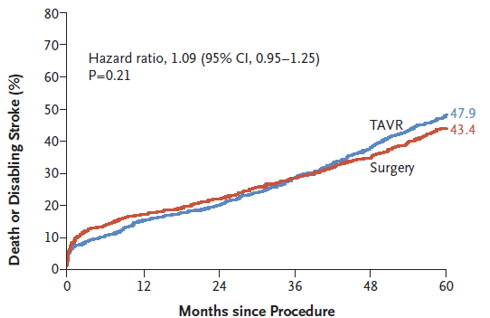
Hình 1: Đường cong thời gian-đến-biến cố tử vong do mọi nguyên nhân hoặc đột quỵ tàn phế cho đến hời điểm 5 năm
Nguồn: N Engl J Med 2020; 382:799-809
Stent polymer hoặc không polymer ở bệnh nhân có nguy cơ chảy máu cao
(Nghiên cứu ONYX ONE)
Bối cảnh
Stent phủ thuốc không polymer cung cấp kết cục lâm sàng vượt trội hơn so với stent trần ở bệnh nhân có nguy cơ chảy máu cao cần trải qua can thiệp mạch vành qua da (PCI) và được điều trị bằng liệu pháp kháng tiểu cầu kép 1 tháng. Dữ liệu về việc so sánh sử dụng stent phủ thuốc polymer so với stent phủ thuốc không polymer ở những bệnh nhân này vẫn còn hạn chế.
Phương pháp
Nghiên cứu là một thử nghiệm lâm sàng quốc tế ngẫu nhiên, mù đơn. Nghiên cứu đã so sánh các stent phủ thuốc zotarolimus có polymer với stent phủ umirolimus không polymer ở những bệnh nhân có nguy cơ chảy máu cao. Sau PCI, bệnh nhân được điều trị 1 tháng với kháng tiểu cầu kép, sau đó là điều trị kháng tiểu cầu đơn. Kết cục tiên phát là kết cục gộp về an toàn của tử vong do nguyên nhân tim mạch, nhồi máu cơ tim hoặc huyết khối stent tại thời điểm 1 năm. Kết cục thứ phát là thất bại tổn thương đích, gộp về hiệu quả tử vong do nguyên nhân tim mạch, nhồi máu cơ tim ở mạch máu đích hoặc chỉ định lâm sàng tái thông tổn thương đích. Cả hai kết cục được tính toán độ mạnh cho sự không thua kém.
Kết quả
Tổng cộng có 1996 bệnh nhân với nguy cơ chảy máu cao được phân bố ngẫu nhiên theo tỷ lệ 1: 1 hoặc nhận stent polymer phủ zotarolimus (1003 bệnh nhân) hoặc stent phủ thuốc không polymer (993 bệnh nhân). Tại thời điểm 1 năm, kết quả chính đã được quan sát thấy ở 169 trên 988 bệnh nhân (17,1%) trong nhóm stent polymer phủ zotarolimus và ở 164 trong số 969 (16,9%) trong nhóm stent phủ thuốc không polymer (khác biệt nguy cơ 0,2%; giới hạn trên của khoảng tin cậy một phía 97,5% [CI] 3,5; Bờ giới hạn cho không kém hơn 4,1; P = 0,01 cho không kém hơn). Kết cục thứ phát được ghi nhận ở 174 bệnh nhân (17,6%) trong nhóm stent phủ zotarolimus và 169 (17,4%) trong nhóm stent phủ thuốc không polymer (khác biệt nguy cơ 0,2; giới hạn trên của khoảng tin cậy một phía 97,5% CI, 3,5; Bờ giới hạn cho không kém hơn 4,4; P = 0,007 cho không kém hơn).
Kết luận
Trong số những bệnh nhân có nguy cơ chảy máu cao được PCI, sau 1 tháng điều trị kháng tiểu cầu kép, sử dụng stent phủ thuốc zotarolimus có polymer không thua kém gì so với sử dụng stent phủ thuốc không polymer liên quan đến cả kết quả gộp về an toàn và hiệu quả.
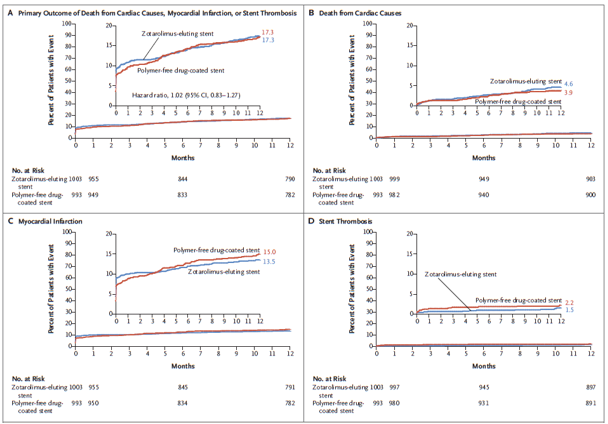
Hình 2: Đường cong Kaplan-Meier kết cục tiên phát và các thành tố của nó
BỆNH NHÂN SỐNG SÓT SAU KHI BỊ UNG THƯ PHẢI ĐỐI MẶT VỚI NGUY CƠ TỬ VONG DO BỆNH TIM
Một nghiên cứu của Hoa Kỳ cho biết: Nhiều bệnh nhân sống sót sau khi bị ung thư chết vì bệnh tim thay vì chết do khối u, đặc biệt là nếu họ có những bệnh lý ác tính như ung thư vú và ung thư tuyến tiền liệt.
Các nhà nghiên cứu đã kiểm tra dữ liệu của hơn 3,2 triệu bệnh nhân ung thư được chẩn đoán từ năm 1973 đến năm 2012. Trong thời gian nghiên cứu, 38% số bệnh nhân này chết vì ung thư và 11% số bệnh nhân này chết vì bệnh tim mạch.
Ba trong số bốn người với nguyên nhân tử vong là do bệnh tim mạch đã chết vì bệnh tim.
Nguy cơ tử vong do các bệnh tim mạch là cao nhất trong năm đầu tiên sau khi chẩn đoán ung thư và trong số các bệnh nhân được chẩn đoán ung thư trước 35 tuổi.
Những phát hiện này cho thấy một phần lớn bệnh nhân ung thư sẽ chết vì bệnh tim mạch, bao gồm bệnh tim, đột quỵ, phình động mạch, tăng huyết áp và tổn thương mạch máu – Nghiên cứu viên chính, Tiến sĩ Kathleen Sturgeon thuộc Đại học Y khoa bang Pennsylvania Hershey cho biết.
Chúng tôi cũng nhận thấy rằng trong số những người sống sót với bất kỳ loại ung thư nào được chẩn đoán trước 55 tuổi, nguy cơ tử vong do tim mạch cao hơn gấp 10 lần so với dân số chung – Tiến sĩ Sturgeon nhận định.
Tử vong do các bệnh tim mạch bao gồm tử vong liên quan đến bệnh tim, tăng huyết áp, bệnh mạch máu não, tắc động mạch và tổn thương các mạch máu nhỏ hơn.
Phân tích đã xem xét 28 loại ung thư và phát hiện ra rằng phần lớn các trường hợp tử vong do bệnh tim mạch xảy ra ở các khối u ác tính thường được chẩn đoán như khối u vú và khối u tuyến tiền liệt – cả hai cũng là những điển hình của ung thư có tiên lượng điều trị tốt và sống sót lâu dài sau điều trị ung thư.
Nghiên cứu cho thấy những bệnh nhân mắc các dạng ung thư khó điều trị nhất và có độ ác tính cao là các khối u ác tính ở phổi, gan, não, dạ dày, túi mật, tuyến tụy, thực quản và buồng trứng – những bệnh nhân này có nhiều khả năng tử vong do khối u hơn là do các nguyên nhân tim mạch.
Các tác giả nghiên cứu lưu ý: Khi các phương pháp điều trị mới giúp cho nhiều bệnh nhân ung thư sống sót lâu dài hơn, tỷ lệ bệnh nhân tử vong do bệnh tim và các nguyên nhân khác có thể sẽ tiếp tục tăng.
Tác dụng phụ của các phương pháp điều trị ung thư có thể làm cho bệnh nhân dễ mắc các vấn đề về tim, đặc biệt là trong năm đầu tiên hoặc năm thứ hai sau khi ung thư được chẩn đoán.
Những phác đồ hóa trị liệu cũ có thể làm suy cơ tim, và một số liệu pháp điều trị trúng đích mới hơn cũng có thể dẫn đến suy tim. Xạ trị có thể gây rối loạn nhịp tim hoặc làm tổn thương động mạch và van tim.
Theo tiến sĩ Nicholas G. Zaorsky, cũng thuộc Đại học Y khoa bang Pennsylvania, tác giả của nghiên cứu: Bệnh nhân ung thư cũng có thể có nguy cơ cao hơn của tử vong do bệnh tim mạch trong năm đầu tiên sau khi được chẩn đoán vì khi thông tin bệnh tật của họ được nhập vào trong hệ thống bệnh viện, bệnh tật và các vấn đề khác của họ, như bệnh tim, rối loạn chức năng phổi và suy thận cũng được phát hiện.
Theo Zaorsky: Chúng tôi hy vọng những phát hiện này sẽ giúp làm tăng cường nhận thức cho bệnh nhân, bác sĩ chăm sóc ban đầu, bác sĩ ung thư và bác sĩ tim mạch về nguy cơ mắc bệnh tim mạch ở bệnh nhân ung thư và nhu cầu phải chăm sóc tim mạch sớm hơn, tích cực hơn và phối hợp tốt hơn.
Nghiên cứu này không được thiết kế để xác định cụ thể loại ung thư nào hoặc phương pháp điều trị khối u nào có thể trực tiếp gây ra các vấn đề nghiêm trọng như tử vong tim mạch.
Một hạn chế của phân tích là các nhà nghiên cứu thiếu dữ liệu về loại phương pháp điều trị ung thư mà bệnh nhân đã được trị liệu, bao gồm cả những can thiệp được biết là có thể gây ra các vấn đề về tim.
Các nhà nghiên cứu cũng thiếu dữ liệu về một số đặc điểm của bệnh nhân, chẳng hạn như bệnh nhân có các yếu tố nguy cơ khác của bệnh tim như béo phì, hút thuốc lá hay uống nhiều rượu bia không?
Theo bác sĩ Jorg Herrmann, bác sĩ tim mạch tại Phòng khám Mayo ở Rochester, Minnesota, viết trong một bài xã luận đi kèm với nghiên cứu: Mặc dù vậy, những phát hiện này nhấn mạnh rằng bệnh nhân ung thư có nguy cơ tử vong do bệnh tim mạch cao gấp hai đến sáu lần so với những người bình thường không có khối u. Đây là một thông điệp quan trọng mà mọi bác sĩ tim mạch cần biết.
(Dịch từ Cancer Patients, Survivors Face Increased Risk of Heart Disease Deaths https://www.medscape.com/viewarticle/921916?fbclid=IwAR0tprVDp_7JPF9xuD37U4fgWWOdVB8AJD9YW2oWvYwHyLZRf5B4cniBJ24)








