Prevention Evaluation (HOPE)
TÓM TẮT
Bối cảnh
Thuốc ức chế men chuyển (ƯCMC) cải thiện các kết cục trên bệnh nhân rối loạn chức năng thất trái, bất luận có suy tim hay không. Chứng tôi đã đánh giá vai trò của một thuốc ƯCMC, ramipril, trên bệnh nhân có nguy cơ cao tai biến tim mạch nhưng không có rối loạn chức năng thấy trái hay suy tim.
Phương pháp
Tổng cộng 9297 bệnh nhân nguy cơ cao (55 tuổi trở lên) có bằng chứng bệnh mạch máu hoặc đái tháo đường cộng với một yếu tố nguy cơ tim mạch khác và họ không biết là có phân suất tống máu thấp hoặc suy tim, được phân lô ngẫu nhiên để dùng ramipril (10 mg uống mỗi ngày một lần) hoặc dùng giả dược giống hệt trong một thời gian trung bình là 5 năm. Kết cục chính là phối hợp gồm nhồi máu cơ tim, đột quỵ hoặc chết do nguyên nhân tim mạch. Nghiên cứu có thiết kế giai thừa 2 × 2 đánh giá cả ramipril và vitamin E. Ảnh hưởng của vitamin E được báo cáo trong một bài báo khác.
Kết quả
Có 651 bệnh nhân được phân lô ngẫu nhiên để dùng ramipril (14,0%) đạt kết điểm đánh giá chính, so với 826 bệnh nhân ở nhóm dùng giả dược (17,8%) (nguy cơ tương đối 0,78; khoảng tin cậy [KTC] 95%: 0,70 đến 0,86; P<0,001). Điều trị với ramipril đã làm giảm tỉ lệ chết do nguyên nhân tim mạch (6,1%, so với 8,1% ở nhóm giả dược; nguy cơ tương đối 0,74; P<0,001), nhồi máu cơ tim (9,9% so với 12,3%; nguy cơ tương đối 0,80; P<0,001), đột quỵ (3,4% so với 4,9%; nguy cơ tương đối 0,68; P<0,001), chết do nguyên nhân bất kỳ (10,4% so với 12,2%; nguy cơ tương đối 0,84; P=0,005), các thủ thuật tái thông mạch máu (16,0% so với 18,3%; nguy cơ tương đối 0,85; P=0,002), ngừng tim (0,8% so với 1,3%; nguy cơ tương đối 0,63; P=0,03), suy tim (9,0% so với 11,5%; nguy cơ tương đối 0,77; P<0,001), và các biến chứng liên quan với đái tháo đường (6,4% so với 7,6%; nguy cơ tương đối 0,84; P=0,03).
Kết luận
Ramipril làm giảm có ý nghĩa tỉ lệ chết, nhồi máu cơ tim, và đột quỵ trên một phổ rộng các bệnh nhân nguy cơ cao không biết là có phân suất tống máu thấp hoặc suy tim. (N Engl J Med 2000; 342:145-53).
***
Mặc dù rối loạn lipid-máu, đái tháo đường, hút thuốc và tăng huyết áp là những yếu tố nguy cơ quan trọng của bệnh tim mạch, nhưng chúng không giải thích đầy đủ trọn vẹn cho nguy cơ. Do đó, phải nhận diện các yếu tố nguy cơ khác nhằm làm giảm tử vong và biến chứng thêm nữa. Các số liệu dịch tễ học và thực nghiệm gợi ý rằng sự hoạt hóa hệ thống renin-angiotensin-aldosterone có vai trò quan trọng trong sự gia tăng nguy cơ tai biến tim mạch.1 Thuốc ức chế men chuyển đổi angiotensin (ức chế men chuyển, ƯCMC) chẹn sự hoạt hóa hệ thống renin-angiotensin và có thể làm chậm sự tiến triển của suy tim lẫn xơ vữa mạch máu. Trong một tổng phân tích gồm ba nghiên cứu1-3 với hơn 9000 bệnh nhân có phân suất tống máu thấp, điều trị với thuốc ƯCMC làm giảm được 23% nguy cơ nhồi máu cơ tim. Kết quả này, vốn không được công nhận rộng rãi, độc lập với phân suất tống máu, nguyên nhân của suy tim, sự đồng thời sử dụng, tình trạng đái tháo đường, và huyết áp, gợi ý rằng thuốc ƯCMC có thể có một vai trò trong việc đề phòng nhồi máu cơ tim trên một phổ rộng bệnh nhân, chứ không chỉ ở bệnh nhân có phân suất tống máu thấp. Thuốc ƯCMC còn có thể làm giảm nguy cơ đột quỵ, bằng cách hạ thấp huyết áp, và đề phòng các biến chứng liên quan với đái tháo đường.4 Những giả thiết này cần được khẳng định trực tiếp trong các thử nghiệm lâm sàng tiền cứu, ngẫu nhiên.
Do đó, trên một quần thể có nguy cơ cao, chứng tôi đã đánh giá ảnh hưởng của một thuốc ƯCMC, ramipril, trong việc đề phòng kết cục chính, là một phối hợp gồm chết do nguyên nhân tim mạch, nhồi máu cơ tim, hoặc đột quỵ, cũng như từng kết cục riêng rẽ. Các kết cục phụ bao gồm chết do nguyên nhân bất kỳ, nhu cầu tái thông mạch máu, nằm viện vì đau thắt ngực không ổn định hoặc suy tim, và các biến chứng liên quan với đái tháo đường. Các kết cục khác gồm đau thắt ngực trở nặng, suy tim, và đái tháo đường mới mắc.
PHƯƠNG PHÁP
Thiết kế nghiên cứu
Nghiên cứu HOPE (Heart Outcomes Prevention Evaluation) là một nghiên cứu ngẫu nhiên, mù đôi, có thiết kế giai thừa 2 × 2, đánh giá ramipril và vitamin E trên 9541 bệnh nhân. Một nghiên cứu phụ so sánh ramipril liều thấp (2,5 mg/ngày) với liều đầy đủ (10 mg/ngày) hoặc giả dược; có 244 bệnh nhân trong mỗi nhóm. Kết quả của nghiên cứu đối chứng giả dược với ramipril trọn liều được trình bày dưới đây. Ảnh hưởng của vitamin E được báo cáo trong một bài khác.5 Thiết kế nghiên cứu đã được báo cáo trước đây6; tóm tắt như sau.
Bệnh nhân
Các đối tượng hợp lệ để nhận vào nghiên cứu là nam và nữ ít nhất 55 tuổi, có tiền sử bệnh mạch vành, đột quỵ, bệnh mạch máu ngoại biên, hoặc đái tháo đường cộng với ít nhất một yếu tố nguy cơ tim mạch khác (tăng huyết áp, tăng nồng độ cholesterol toàn phần, giảm nồng độ HDL cholesterol, hút thuốc lá hoặc có bằng chứng đạm niệu vi lượng).6 Bệnh nhân được loại ra nếu bị suy tim, biết là có phân suất tống máu thấp (<0,40), đang dùng thuốc ƯCMC hoặc vitamin E, bị tăng huyết áp không được kiểm soát hoặc có bệnh thận rõ rệt, hoặc đã bị nhồi máu cơ tim hoặc đột quỵ trong vòng 4 tuần trước khi nghiên cứu bắt đầu. Tất cả bệnh nhân đều có giấy đồng ý tham gia nghiên cứu.
Trong nghiên cứu lớn này, không thể đo chức năng thất trái ở tất cả bệnh nhân. Thay vào đó, siêu âm tim được thực hiện tại ba trung tâm trên 496 bệnh nhân được nhận vào nghiên cứu phụ. Trong số bệnh nhân này, 2,6% có phân suất tống máu dưới 0,40. Sau đó, xem lại bệnh án của những bệnh nhân được ngẫu nhiên hóa cho thấy chức năng tâm thất đã được đánh giá trước khi ngẫu nhiên hóa ở 5193 người. Chỉ có 421 người trong số bệnh nhân này (8,1%) có phân suất tống máu thấp, và không có ai bị suy tim trước khi ngẫu nhiên hóa. Chứng tôi đã phân tíc
h riêng 4772 bệnh nhân có bằng chứng phân suất tống máu bình thường.
Tất cả 10.576 bệnh nhân hợp lệ đều tham gia vào giai đoạn làm quen (‘run-in’), trong đó họ được uống ramipril 2,5 mg mỗi ngày một lần trong 7 đến 10 ngày, tiếp theo là dùng giả dược giống hệt trong 10 đến 14 ngày. Có cả thảy 1035 bệnh nhân được loại ra sau đó vì không tuân thủ điều trị (uống dưới <80% số viên thuốc), tác dụng phụ, nồng độ creatinin hoặc kali huyết thanh bất thường, hoặc rút lui. Trong số 9541 bệnh nhân còn lại, 4645 người được phân ngẫu nhiên dùng ramipril 10 mg mỗi ngày một lần, 4652 người được phân ngẫu nhiên dùng giả dược, và 244 người được phân ngẫu nhiên để dùng ramipril liều thấp (2,5 mg/ngày). Điều trị được dự định kéo dài 5 năm.
Khi ngẫu nhiên hóa, bệnh nhân được phân lô để dùng ramipril (hoặc giả dược giống hệt) ở liều 2,5 mg mỗi ngày một lần trong một tuần, 5 mg/ngày trong 3 tuần kế tiếp, rồi 10 mg/ngày. Ngoài ra, tất cả bệnh nhân được phân ngẫu nhiên để dùng vitamin E 400 IU/ngày hoặc giả dược giống hệt. Tái khám được thực hiện lúc 1 tháng và 6 tháng, rồi mỗi 6 tháng sau đó. Mỗi lần khám, thu thập các dữ liệu về tai biến kết cục, sự tuân thủ điều trị, và các tác dụng phụ dẫn đến ngưng dùng thuốc nghiên cứu. Tất cả các biến cố chính và phụ đều có cứ liệu chứng minh và được thẩm định tập trung với việc sử dụng các định nghĩa chuẩn hóa.5
Tổ chức nghiên cứu
Bệnh nhân được tuyển mộ từ tháng 12/1993 đến tháng 6/1995 tại 129 trung tâm ở Canada, 27 trung tâm ở Hoa Kỳ, 76 trung tâm ở 14 nước Tây Âu, 30 trung tâm ở Argentina và Brazil, và 5 trung tâm ở Mexico. Đề cương nghiên cứu được ban phê duyệt ở mỗi cơ sở chấp thuận. Nghiên cứu được tổ chức và điều phối bởi Văn phòng Dự án Hợp tác Tim mạch Canada tại Đại học McMaster ở Hamilton, Ontario. Các văn phòng phụ trợ được bố trí ở London, Vương quốc Anh; Sao Paulo, Brazil; và Rosario, Argentina. Một ban chỉ đạo độc lập giám sát toàn bộ nghiên cứu.
Kết cục
Kết cục chính của nghiên cứu là một phối hợp gồm nhồi máu cơ tim, đột quỵ, hoặc tử vong do nguyên nhân tim mạch. Mỗi một kết cục này cũng được phân tích riêng. Các kết cục phụ là tử vong do nguyên nhân bất kỳ, nhu cầu tái thông mạch máu, nằm viện vì đau thắt ngực không ổn định hoặc suy tim, và các biến chứng liên quan với đái tháo đường (bất kể có cần nằm viện hay không). Các kết cục khác là đau thắt ngực trở nặng, ngừng tim (dù cần hay không cần nằm viện), đau thắt ngực không ổn định có các thay đổi trên điện tâm đồ, và sự phát triển bệnh đái tháo đường. Những kết cục này được định nghĩa trong một bài báo đi kèm.5
Phân tích thống kê
Ban đầu nghiên cứu được thiết kế để theo dõi các đối tượng tham gia trong một thời gian trung bình là 3,5 năm. Tuy nhiên, trước khi kết thúc giai đoạn này, ban chỉ đạo (các thành viên không biết bất kỳ kết quả nào) đề nghị tăng thời gian theo dõi lên 5 năm để giải thích tác động của hiện tượng trễ có thể có trước khi điều trị có tác dụng đầy đủ. Giả sử tỉ lệ biến cố là 4%/năm trong 5 năm, chúng tôi tính toán thấy rằng nghiên cứu cần có 9000 bệnh nhân để có độ mạnh 90% phát hiện một mức giảm 13,5% của nguy cơ tương đối với mức sai số á hai phía là 0,05 trên cơ sở phân tích số liệu theo ý định điều trị. Các đường cong tồn sinh được ước lượng theo phương pháp Kaplan-Meier, và các điều trị được so sánh bằng test thứ hạng log. Do thiết kế giai thừa, tất cả các phân tích đều được phân tầng theo sự ngẫu nhiên hóa vào lô vitamin E hoặc giả dược. Các phân tích phân nhóm được thực hiện bằng các test tương tác trong mô hình hồi qui Cox. Mô hình này được dùng để ước lượng ảnh hưởng của điều trị sau khi phân tầng theo sự phân lô ngẫu nhiên để dùng E hoặc giả dược tương ứng.
Một ban theo dõi số liệu và độ an toàn độc lập đã theo dõi tiến độ của tất cả các khía cạnh của nghiên cứu. Dự kiến sẽ có bốn phân tích giữa kỳ chính thức. Hạn kỳ theo dõi thống kê cho thấy ramipril có một ảnh hưởng có lợi là sự khác biệt giữa các nhóm về kết cục chính là 4 ĐLC trong nửa đầu của nghiên cứu và 3 ĐLC trong nửa sau. Các hạn kỳ tương ứng cho thấy ramipril có ảnh hưởng có hại lần lượt là 3 ĐLC và 2 ĐLC. Ngày 22/3/1999, ban theo dõi đề nghị chấm dứt nghiên cứu vì có bằng chứng rõ ràng về ảnh hưởng có lợi của ramipril (nhất quán ở các hạn kỳ theo dõi trong hai báo cáo liên tiếp). Đến lúc đó, số liệu nguy cơ tương đối của kết cục chính giảm được 20% (khoảng tin cậy [KTC] 95%: 12% đến 28%; thống kê z: – 4,5; P<0,001). Kết quả nghiên cứu được tiết lộ cho các tác giả nghiên cứu ở hai cuộc họp được tổ chức ngày 17/4 và 24/4/1999. Mốc thời gian đối với tất cả các biến cố được đưa vào phân tích chính được ấn định là ngày 15/4/1999, và lần khám sau cùng được thu xếp sẽ hoàn tất vào ngày 30/6/1999. Tình trạng sống chết được xác nhận ở 9535 trong số 9541 bệnh nhân được ngẫu nhiên hóa (99,9 %) khi kết thúc nghiên cứu.
KẾT QUẢ
Đặc điểm của bệnh nhân
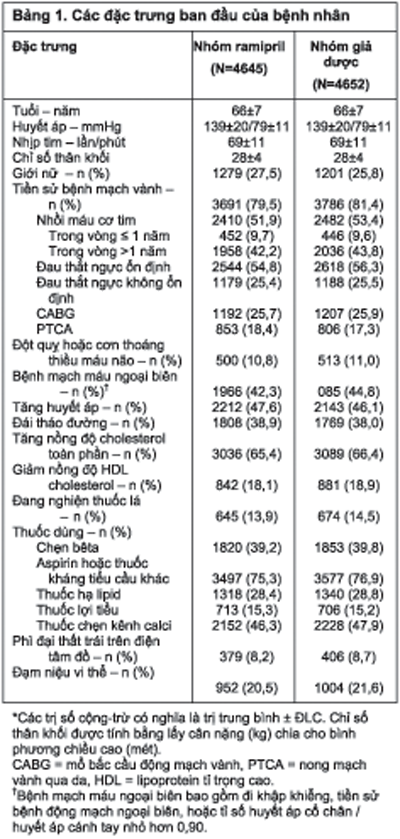
Các đặc trưng ban đầu của 9297 bệnh nhân được ngẫu nhiên hóa được trình bày trong Bảng 1. Có 2480 đối tượng nữ, 5128 bệnh nhân từ 65 tuổi trở lên, 8162 người có bệnh tim mạch, 4355 người bị tăng huyết áp, và 3577 người bị đái tháo đường.
Sự tuân trị
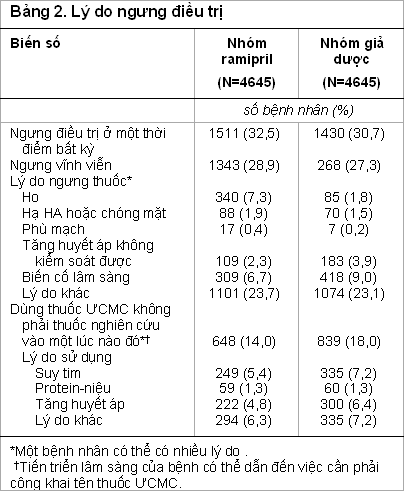
Trong số bệnh nhân được phân ngẫu nhiên vào nhóm ramipril, 87,4% dùng ramipril hoặc một thuốc ƯCMC biết rõ tên khi tái khám sau 1 năm, 85,0% dùng thuốc như thế sau 2 năm, 82,2% sau 3 năm, 75,1% sau 4 năm, và 78,8% dùng thuốc như thế ở lần tái khám sau cùng. Tỉ lệ bệnh nhân dùng ramipril 10 mg/ngày là 82,9% sau 1 năm, 74,6% sau 2 năm, 70,9% sau 3 năm, 62,4% sau 4 năm, và 65,0% ở lần khám sau cùng. Trong số bệnh nhân được phân ngẫu nhiên vào nhóm giả dược, 3,4% dùng một thuốc ƯCMC khi tái khám sau 1 năm, 6,0% sau 2 năm, 8,1% sau 3 năm, 10,8% sau 4 năm, và 12,3 % sau 5 năm. Những lý do phổ biến nhất của việc ngưng điều trị được liệt kê trong Bảng 2. Nhóm ramipril có nhiều bệnh nhân ngưng điều trị hơn nhóm giả dược vì ho (7,3% so với 1,8%) hoặt
hạ huyết áp hay chóng mặt (1,9% so với 1,5%). Trái lại, nhóm giả dược có nhiều bệnh nhân ngưng điều trị hơn nhóm ramipril vì tăng huyết áp không kiểm soát được (3,9% so với 2,3 %) hoặc vì một biến cố lâm sàng – một kết cục chính hoặc phụ (8,9% so với 6,6%). Tỉ lệ bệnh nhân dùng thuốc ƯCMC không phải thuốc nghiên cứu vì suy tim là 5,4% ở nhóm ramipril và 7,2% ở nhóm giả dược; tỉ lệ dùng thuốc như thế vì protein-niệu, theo thứ tự ở hai nhóm, là 1,3 % và 1,3 %, và để kiểm soát tăng huyết áp là 4,8% và 6.4%. Tỉ lệ dùng thuốc đối kháng thụ thể angiotensin II công khai tên thuốc ở hai nhóm đều thấp (1,6% ở nhóm ramipril và 1,8% ở nhóm giả dược), nhưng lý do sử dụng thuốc này tương tự như lý do dùng thuốc ƯCMC.
Huyết áp
Huyết áp trung bình lúc vào là 139/79 mm Hg ở cả hai nhóm. Huyết áp trung bình sau một tháng là 133/76 mm Hg ở nhóm ramipril và 137/78 mm Hg ở nhóm giả dược, sau 2 năm, theo thứ tự, là 135/76 mm Hg và 138/78 mm Hg, và là 136/76 mm Hg và 139/77 mm Hg, theo thứ tự, khi kết thúc nghiên cứu.
Các kết cục chính và chết do nguyên nhân bất kỳ
Tổng cộng có 651 bệnh nhân ở nhóm ramipril (14,0%) tử vong vì nguyên nhân tim mạch hoặc bị nhồi máu cơ tim hay đột quỵ, so với 826 bệnh nhân ở nhóm giả dược (17,8%; nguy cơ tương đối 0,78; KTC 95 %: 0,70 đến 0,86; P<0,001) (Hình 1 và Bảng 3). Điều trị với ramipril cũng làm giảm nguy cơ của kết cục chính trên bệnh nhân dùng vitamin E (kết điểm xảy ra ở 338 bệnh nhân dùng cả hai thuốc, so với 421 bệnh nhân chỉ dùng một mình vitamin E; nguy cơ tương đối 0,79; P=0,001) hoặc giả dược tương ứng (kết điểm xảy ra ở 313 bệnh nhân dùng ramipril và giả dược của vitamin E, so với 405 bệnh nhân chỉ dùng một mình giả dược vitamin E; nguy cơ tương đối 0,76; P<0,001; P=0,79 đối với phép so sánh hai nguy cơ tương đối). Ngoài ra, nguy cơ cũng giảm có ý nghĩa khi phân tích riêng từng kết điểm này: 282 bệnh nhân ở nhóm ramipril tử vong vì nguyên nhân tim mạch, so với 377 bệnh nhân ở nhóm giả dược (nguy cơ tương đối 0,74; KTC 95%: 0,64 đến 0,87; P<0,001); 459 bệnh nhân ở nhóm ramipril bị nhồi máu cơ tim, so với 570 bệnh nhân ở nhóm giả dược (nguy cơ tương đối 0,80; KTC 95%: 0,70 đến 0,90; P< 0,001); và 156 bệnh nhân ở nhóm ramipril bị đột quỵ, so với 226 bệnh nhân ở nhóm giả dược (nguy cơ tương đối 0,68; KTC 95%: 0,56 đến 0,84; P<0,001). Nguy cơ tử vong do nguyên nhân bất kỳ cũng giảm có ý nghĩa khi điều trị với ramipril (nguy cơ tương đối 0,84; KTC 95%: 0,75 đến 0,95; P=0,005).
Các kết cục phụ và kết cục khác
Số bệnh nhân phải tái thông mạch máu ở nhóm ramipril ít hơn một cách có ý nghĩa so với nhóm giả dược (742 so với 852; nguy cơ tương đối 0,85; P=0,002), và số nằm viện vì suy tim ở nhóm ramipril có xu hướng thấp hơn (141 so với 160; nguy cơ tương đối 0,88; P=0,25) (Bảng 4). Tuy nhiên, điều trị với ramipril không có ảnh hưởng nào trên khả năng nằm viện vì đau thắt ngực. Ngoài ra, nhóm ramipril cũng ít hơn một cách có ý nghĩa so với nhóm giả dược về số bệnh nhân có bị ngừng tim (37 so với 59; nguy cơ tương đối 0,62; P=0,02), đau thắt ngực trở nặng (1107 so với 1220; nguy cơ tương đối 0,89; P=0,004), suy tim (417 so với 535; nguy cơ tương đối 0,77; P<0,001), chẩn đoán đái tháo đường mới (102 so với 155; nguy cơ tương đối 0,66; P<0,001), hoặc các biến chứng liên quan với đái tháo đường (299 so với 354; nguy cơ tương đối 0,84; P=0,03).
Phân tích phân nhóm
Ảnh hưởng có lợi của điều trị ramipril trên kết cục phối hợp được nhận thấy nhất quán trên những phân nhóm được qui định trước sau đây: bệnh nhân đái tháo đường và bệnh nhân không đái tháo đường, phụ nữ và nam giới, bệnh nhân có bằng chứng bệnh tim mạch và bệnh nhân không có bằng chứng này, bệnh nhân dưới 65 tuổi và bệnh nhân từ 65 tuổi trở lên, bệnh nhân tăng huyết áp lúc ban đầu và bệnh nhân không tăng huyết áp, và bệnh nhân có đạm niệu vi thể và bệnh nhân không có đạm niệu (Hình 2). Ngoài ra, ramipril có một lợi ích rõ rệt trên bệnh nhân có bằng chứng bệnh mạch vành lúc ban đầu và bệnh nhân không có bằng chứng này, trên bệnh nhân có tiền sử nhồi máu cơ tim và bệnh nhân không có tiền sử như vậy, và trên bệnh nhân có phân suất tống máu #0,40 (332 trên 2379 bệnh nhân ở nhóm ramipril đạt kết điểm này, so với 451 trên 2393 bệnh nhân ở nhóm giả dược; nguy cơ tương đối 0,73; KTC 95%: 0,63 đến 0,84; P<0,001). Lợi ích cũng được nhận thấy cho dù bệnh nhân có dùng hay không dùng aspirin hoặc các thuốc kháng tiểu cầu khác, thuốc chẹn bêta, thuốc hạ lipid, hoặc các thuốc chống tăng áp khi ngẫu nhiên hóa.
Xu hướng qua thời gian
Mức giảm nguy cơ của kết cục phối hợp với liệu pháp ramipril được thấy rõ trong vòng một năm sau khi ngẫu nhiên hóa (169 ở nhóm ramipril đạt đến kết điểm, so với 198 bệnh nhân ở nhóm giả dược; nguy cơ tương đối 0,85; KTC 95%: 0,70 đến 1,05) và tỏ ra có ý nghĩa sau 2 năm (326 so với 398 bệnh nhân; nguy cơ tương đối 0,82; KTC 95%: 0,70 đến 0,94). Nguy cơ tương đối là 0,78 trong năm thứ hai, 0,73 trong năm thứ ba, và 0,74 trong năm thứ tư, khi phân tích số liệu về bệnh nhân còn sống đến cuối năm trước.
BÀN LUẬN
Kết quả của chúng tôi cho t
hấy ramipril, một thuốc ƯCMC, tỏ ra có lợi trên một phổ rộng bệnh nhân không có bằng chứng rối loạn chức năng tâm thu thất trái hoặc suy tim, có nguy cơ cao gặp tai biến tim mạch. Điều trị với ramipril làm giảm tỉ lệ chết, nhồi máu cơ tim, đột quỵ, tái thông mạch vành, ngừng tim, và suy tim cũng như nguy cơ về các biến chứng liên quan với đái tháo đường hoặc bản thân bệnh đái tháo đường.
Kết quả của chúng tôi chỉ ra rằng phổ bệnh nhân được hưởng lợi từ điều trị với thuốc ƯCMC là khá rộng và bổ sung cho những nghiên cứu trước đây trên bệnh nhân có phân suất tống máu thấp3 hoặc suy tim và nhồi máu cơ tim cấp.7 Cơ sở lý luận của nghiên cứu của chúng tôi là sự ức chế enzym chuyển đổi angiotensin sẽ ngăn ngừa các biến cố liên quan với thiếu máu cục bộ và xơ vữa mạch máu, bên cạnh các biến cố liên quan với suy tim và rối loạn chức năng thất trái (mặc dù bệnh nhân có hai tình trạng bệnh lý này được loại ra khỏi nghiên cứu). Do đó, chúng tôi đã thu nhận một phổ rộng bệnh nhân có bất kỳ biểu hiện nào của bệnh mạch vành (ví dụ tiền sử nhồi máu cơ tim hoặc tái thông mạch máu, đau thắt ngực không ổn định, hoặc đau thắt ngực ổn định), tiền sử bệnh mạch máu não hoặc bệnh mạch máu ngoại biên, hoặc đái tháo đường cộng thêm một yếu tố nguy cơ tim mạch, và ramipril tỏ ra có lợi trong tất cả các phân nhóm này.
Trong nghiên cứu của chúng tôi có 3577 bệnh nhân bị đái tháo đường, 1135 người trong số đó không có biểu hiện lâm sàng nào của bệnh tim mạch, và tỉ lệ tai biến ở nhóm này xấp xỉ băng phân nửa tỉ lệ ở các bệnh nhân khác (10,2% so với 18,7%). Mặc dù vậy, nhìn chung điều trị với vẫn có lợi trên bệnh nhân đái tháo đường.
Về mặt kết cục chính, biên độ lợi ích của điều trị với ramipril ít ra cũng to lớn như đã thấy với các biện pháp dự phòng cấp hai khác, như điều trị với thuốc chẹn bêta,8 aspirin,9 và thuốc hạ lipid,10 trong thời gian bốn năm điều trị. Ngoài ra, các tỉ lệ tái thông mạch máu, suy tim, biến chứng liên quan với đái tháo đường, và các trường hợp đái tháo đường mới cũng giảm. Sự đáp ứng nhanh chóng và bền vững với ramipril và sự tách biệt tiếp diễn trong kết quả giữa nhóm ramipril và nhóm giả dược chứng tỏ rằng điều trị dài ngày hơn thậm chí còn đem lại kết quả tốt hơn. Ramipril củng được dung nạp tốt.
Lợi ích của ramipril được nhận thấy trên bệnh nhân đã dùng một số điều trị có hiệu quả, như aspirin, thuốc chẹn bêta, và thuốc hạ lipid, chứng tỏ rằng sự ức chế men chuyển đổi angiotensin là một tiếp cận cộng thêm để đề phòng các biến chứng xơ vữa huyết khối. Chỉ một phần nhỏ lợi ích có thể qui cho mức giảm huyết áp, vì đa số bệnh nhân không bị tăng huyết áp từ lúc ban đầu (theo các định nghĩa thông thường) và mức giảm trung bình của huyết áp khi điều trị là cực nhỏ (3/2 mm Hg). Mức giảm 2 mm Hg trong huyết áp tâm trương là sự giải thích tốt nhất cho khoảng 40% mức giảm của tỉ lệ đột quỵ và khoảng một phần tư mức giảm của tỉ lệ nhồi máu cơ tim.11 Tuy nhiên, kết quả của những nghiên cứu gần đây, như nghiên cứu HOT (Hypertension Optimal Treatment),12 gợi ý rằng trên bệnh nhân có nguy cơ cao (ví dụ bệnh nhân đái tháo đường), việc hạ thấp huyết áp tỏ ra có lợi ngay cả khi huyết áp vẫn ở trong giới hạn ‘bình thường’. Hơn nữa, gần đây khi phân tích lại số liệu huyết áp 20 năm từ Nghiên cứu Tim Framingham13 gợi ý rằng mức độ lợi ích được mong đợi từ việc giảm huyết áp đã được đánh giá chưa đúng múc. Tuy vậy, rất có thể thuốc ƯCMC có các cơ chế tác động trực tiếp cộng thêm quan trọng trên tim hoặc trên mạch máu. Những cơ chế này bao gồm những tác dụng trực tiếp của angiotensin II trên sự co mạch,1 sự tăng sinh tế bào cơ trơn mạch máu,1 và vỡ mảng xơ14; cải thiện chức năng nội mô1; làm giảm phì đại thất trái; và tăng cường tiêu fibrin.1
Chúng tôi cũng nhận thấy giảm xuất độ suy tim trên bệnh nhân không có bằng chứng rối loạn chức năng tâm thu thất trái. Những số liệu này bổ sung cho số liệu của một nghiên cứu trên bệnh nhân có phân suất tống máu thấp15 và các nghiên cứu trên bệnh nhân sau nhồi máu cơ tim,1-3,7,16,17 chứng minh rằng điều trị với thuốc ƯCMC ngăn chặn được suy tim, và các nghiên cứu trên bệnh nhân có bằng chứng phân suất tống máu thấp và suy tim cho thấy thuốc ƯCMC làm giảm tỉ lệ nằm viện vì suy tim.17 Những kết quả đó và kết quả của chúng tôi gợi ý rằng thuốc ƯCMC sẽ có lợi cho bệnh nhân có nguy cơ cao suy tim, bất kể mức độ rối loạn chức năng thất trái. Chúng tôi tin rằng việc thu nhận những bệnh nhân có phân suất tống máu thấp không chẩn đoán ra ảnh hưởng rất nhỏ đến kết quả của chúng tôi, vì một nghiên cứu phân nhóm lớn gồm 496 được lần lượt nhận vào ba trung tâm cho thấy chỉ có 2,6% số bệnh nhân có phân suất tống máu dưới 0,40, việc xem lại toàn diện các bệnh án chỉ phát hiện được 8,1% số bệnh nhân có phân suất tống máu thấp trước khi ngẫu nhiên hóa, và điều trị rõ ràng là có lợi trong phân nhóm gồm 4772 bệnh nhân có bằng chứng bảo toàn chức năng thất trái (nguy cơ tương đối 0,73; KTC 95%: 0,63 đến 0,84; P<0,001) và trên bệnh nhân không có tiền sử nhồi máu cơ tim (nguy cơ tương đối 0,77; KTC 95%: 0,65 đến 0,91; P=0,002).
Chúng tôi nhận thấy xuất độ các biến chứng liên quan với đái tháo đường và những trường hợp đái tháo đường mới mắc đã giảm đáng kể. Những ảnh hưởng này có thể là do độ nhạy insulin được cải thiện, giảm thanh thải insulin ở gan, tác dụng kháng viêm, lưu lượng máu đến tuyến tụy được cải thiện,18 hoặc ảnh hưởng trên mỡ bụng.19 Những kết quả này cũng phù hợp với kết quả của nghiên cứu CAPP (Captopril Prevention Project)20 gần đây cho thấy tỉ lệ đái tháo đường mới được chẩn đoán trên bệnh nhân được phân ngẫu nhiên để dùng captopril thấp hơn so với tỉ lệ trên bệnh nhân được phân vào nhóm dùng thuốc lợi tiểu hoặc thuốc chẹn bêta, và phù hợp với kết quả của các nghiên cứu khác báo cáo rằng điều trị với thuốc ƯCMC làm chậm sự
tiến triển của bệnh thận trên bệnh nhân đái tháo đường týp 221 cũng như bệnh nhân không đái tháo đường.22
Kết quả của chúng tôi chứng minh rõ rằng ramipril, một thuốc ƯCMC có tác dụng dài, làm giảm tỉ lệ chết, nhồi máu cơ tim, đột quỵ, tái thông mạch máu, ngừng tim, suy tim, các biến chứng liên quan với đái tháo đường, và các trường hợp đái tháo đường mới trên một phổ rộng bệnh nhân nguy cơ cao. Điều trị 1000 bệnh nhân với ramipril trong bốn năm đề phòng được khoảng 150 tai biến ở khoảng 70 bệnh nhân.
TÀI LIỆU THAM KHẢO
1. Lonn EM, Yusuf S, Jha P, et al. Emerging role of angiotensin-converting enzyme inhibitors in cardiac and vascular protection Circulation 1994;90: 2056-69.
2. Yusuf S, Pepine CJ, Garces C, et al. Effect of enalapril on myocardial infarction and unstable angina in patients with low ejection fractions. Lancet 1992;340:1173-8.
3. Pfeffer MA, Braunwald E, Moy. LA, et al. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction: results of the Survival and Ventricular Enlargement trial. N Engl J Med 1992;327:669-77.
4. Lewis EJ, Hunsicker LG, Bain RP, Rohde RD. The effect of angiotensin converting Ðenzyme inhibition on diabetic nephropathy. N Engl J Med 1993;329:1456-62. [Erratum, N Engl J Med 1993;330:152.]
5. The Heart Outcomes Prevention Evaluation Study Investigators. Vitamin E supplementation and cardiovascular events in high-risk patients. N Engl J Med 2000;342:154-60.
6. The HOPE Study Investigators. The HOPE (Heart Outcomes Prevention Evaluation) Study: the design of a large, simple randomized trial of an angiotensin-converting enzyme inhibitor (ramipril) and vitamin E in patients at high risk of cardiovascular events. Can J Cardiol 1996;12:127-37.
7. The Acute Infarction Ramipril Efficacy (AIRE) Study Investigators. Effect of ramipril on mortality and morbidity of survivors of acute myocardial infarction with clinical evidence of heart failure. Lancet 1993;342: 821-8.
8. Yusuf S, Peto R, Lewis J, Collins R, Sleight P. Beta blockade during and after myocardial infarction: an overview of the randomized trials. Prog Cardiovasc Dis 1985;27:335-71.
9. Antiplatelet TrialistsÕ Collaboration. Collaborative overview of randomised trials of antiplatelet therapy. I. Prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients. BMJ 1994;308:81-106. [Erratum, BMJ 1994;308:1540.]
10. Law M. Lipids and cardiovascular disease. In: Yusuf S, Cairns JA, Camm AJ, Fallen EL, Gersh BJ, eds. Evidence based cardiology. London: BMJ Books, 1998:191-205.
11. Collins R, Peto R, MacMahon S, et al. Blood pressure, stroke and coronary heart disease. 2. Short-term reductions in blood pressure: overview of randomised drug trials in their epidemiological context. Lancet 1990; 335:827-38.
12. Hansson L, Zanchetti A, Carruthers SG, et al. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. Lancet 1998;351:1755-62.
13. Clarke R, Shipley M, Lewington S, et al. Underestimation of risk associations due to regression dilution in long-term follow-up of prospective studies. Am J Epidemiol 1999;150:341-53.
14. Schieffer B, Schieffer E, Hilfiker-Kleiner D, et al. Expression of angiotensin II and interleukin 6 in human coronary atherosclerotic plaques: potential implications for inflammation and plaque instability. Circulation (in press).
15. The SOLVD Investigators. Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fractions. N Engl J Med 1992;327:685-91. [Erratum, N Engl J Med 1992;327:1768.]
16. K¿ber L, Torp-Pedersen C, Carlsen JE, et al. A clinical trial of the angiotensin-converting enzyme inhibitor trandolapril in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med 1995; 333:1670-6.
17. Garg R, Yusuf S. Overview of randomized trials of angiotensin-converting enzyme inhibitors on mortality and morbidity in patients with heart failure. JAMA 1995;273:1450-6. [Erratum, JAMA 1995;274:462.]
18. Carlsson PO, Berne C, Jansson L. Angiotensin II and the endocrine pancreas: effects on islet blood flow and insulin secretion in rats. Diabetologia 1998;41:127-33.
19. Engeli S, Gorzelniak K, Kreutz R, Runkel N, Distler A, Sharma AM. Co-expression of renin-angiotensin system genes in human adipose tissue. J Hypertens 1999;17:555-60.
20. Hansson L, Lindholm LH, Niskanen L, et al. Effect of angiotensin converting enzyme inhibition compared with conventional therapy on cardiovascular morbidity and mortality in hypertension: the Captopril Prevention Project (CAPP) randomised trial. Lancet 1999;353:611-6.
21. Ruggenenti P, Perna A, Gherardi G, Gaspari F, Benini R, Remuzzi G Renal function and requirement for dialysis in chronic nephropathy patients on long-term ramipril: REIN follow-up trial. Lancet 1998;352:1252-6.
22. Ruggenenti P, Perna A, Gherardi G, et al. Renoprotective properties of ACE-inhibition in non-diabetic nephropathies with non-nephrotic proteinuria. Lancet 1999;354:359-64.












