PGS. TS. HỒ HUỲNH QUANG TRÍ
ThS.BS LÊ PHÁT TÀI
Viện Tim TP. Hồ Chí Minh
Hội nghị ảo do Hội Tim Hoa Kỳ (AHA) tổ chức vào cuối năm 2020 đã để lại cho chúng ta dữ liệu mới từ một loạt các thử nghiệm gần đây. Trong lĩnh vực tim mạch can thiệp, đây là 5 điểm nổi bật có ý nghĩa đối với thực hành lâm sàng.
Thử nghiệm ARREST có kết quả đầy hứa hẹn ở những bệnh nhân có nhịp có thể sốc (shockable rhythm) sau ngừng tim ngoài bệnh viện.
ARREST là thử nghiệm đơn trung tâm, ngẫu nhiên, thiết kế song song, mở nhãn được tiến hành ở những bệnh nhân ngừng tim ngoài bệnh viện và rung thất kháng trị. Những bệnh nhân đủ tiêu chuẩn chọn lựa sẽ phân vào 2 nhóm: Một nhóm được hổ trợ kỹ thuật oxy hóa qua màng ngoài cơ thể (extracorporeal membrane oxygenation: ECMO, n = 15) và nhóm còn lại được hồi sức tim nâng cao chuẩn (standard advanced cardiac life support: ACLS, n = 15). Bệnh nhân thuộc nhóm ECMO được đưa ngay đến phòng thông tim và bắt đầu thực hiện kỹ thuật ECMO. Sau đó được chụp mạch vành ngay lập tức và tái thông mạch vành nếu thích hợp trừ khi bệnh nhân được cho là đã chết khi đến bệnh viện (end-tidal CO2 <10 mm Hg, PaO2 <50 mm Hg hoặc độ bão hòa oxy <85%, hoặc axit lactic> 18 mmol / L).
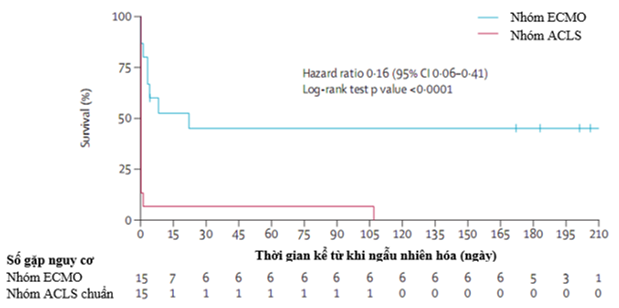
Hình 1: Tỷ lệ sống tích lũy sau thời gian 3 tháng và 6 tháng sau khi xuất viện
Kết quả thử nghiệm cho thấy việc bắt đầu hỗ trợ ECMO trong phòng thông tim và chụp mạch vành tỏ ra vượt trội so với phương pháp hồi sinh tim nâng cao chuẩn, với kết cục chính là sống sót đến khi xuất viện chiếm 43% trong nhóm bệnh nhân được hỗ trợ ECMO và 7% trong nhóm hồi sinh tim nâng cao chuẩn (posterior probability = 0.99). Tỷ lệ sống sót đến 6 tháng là 43% ở nhóm ECMO so với 0% ở nhóm hồi sinh tim nâng cao chuẩn (p = 0.0063). Tỷ lệ can thiệp mạch vành qua da thấp trong nhóm ECMO (0.7%). ARREST đã phải dừng lại sớm vì phát hiện ra lợi ích sống còn từ ECMO.
Những phát hiện này rất hứa hẹn vì chúng dường như là một trong những nỗ lực đầu tiên để đánh giá việc sử dụng ECMO sớm ở bệnh nhân ngừng tim ngoài bệnh viện. Cách tiếp cận này cung cấp thời gian để xác định và điều trị hội chứng vành cấp cũng như tạo cầu nối để phục hồi sau điều trị. Tuy nhiên, ECMO yêu cầu bác sĩ tim mạch can thiệp có tay nghề cao và bác sĩ phẫu thuật tim mạch cũng như một nhóm hỗ trợ có thể xử trí những bệnh nhân này sau khi được điều trị tại các đơn vị chăm sóc tích cực.
ECMO sớm đạt được ba mục tiêu: 1) bình thường hóa tưới máu; 2) cho phép thời gian để xác định và điều trị bệnh mạch vành nặng, đây cũng là nguyên nhân phổ biến nhất gây ngừng tim; và 3) tạo cầu nối để phục hồi trong đơn vị chăm sóc tích cực trong giai đoạn suy đa tạng.
Thêm sự lựa chọn thuốc chống đông máu ở người bệnh thay van hai lá sinh học.
Thử nghiệm RIVER chứng minh rivaroxaban không thua kém warfarin trong việc ngăn ngừa các biến cố huyết khối tắc mạch ở những bệnh nhân bị rung nhĩ hoặc cuồng nhĩ có van hai lá sinh học. Tất cả các trường hợp đột quỵ đều thấp hơn ở nhóm bệnh nhân dùng rivaroxaban.

Hình 2: Nghiên cứu RIVER-Rivaroxaban ở bệnh nhân rung nhĩ có van 2 lá sinh học
Những phát hiện này bổ sung thêm một sự lựa chọn điều trị khác cho các bác sĩ tim mạch xử trí bệnh nhân loạn nhịp nhĩ trải qua phẫu thuật thay van hai lá sinh học. Mặc dù thử nghiệm này có những hạn chế (thiết kế nhãn mở, v.v.), nhưng phát hiện này có thể làm thay đổi thực hành (vẫn chưa được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ chấp thuận). Đây là một trong những thử nghiệm đầu tiên đánh giá trực tiếp vai trò của thuốc chống đông đường uống tác động trực tiếp ở những bệnh nhân bị bệnh van hai lá và rối loạn nhịp nhĩ. Trong lịch sử, những bệnh nhân này đã được điều trị bằng warfarin.
Ticagrelor không vượt trội so với clopidogrel trong việc giảm nhồi máu cơ tim quanh thủ thuật.
Nghiên cứu ALPHEUS so sánh việc dùng liều tải ticagrelor với liều tải clopidogrel ở những bệnh nhân PCI chương trình. Bệnh nhân PCI được chọn ngẫu nhiên với ticagrelor 180 mg (n = 956) so với clopidogrel 300 hoặc 600 mg (n = 954). Sau PCI, tiếp tục dùng ticagrelor với liều 90 mg x 2 lần/ngày và clopidogrel với liều 75 mg/ngày. Có 19% bệnh nhân là nữ và 35% mắc bệnh đái tháo đường; tuổi trung bình là 66 tuổi.
Kết quả cho thấy ticagrelor không làm giảm kết cục chính của tỷ lệ nhồi máu cơ tim típ 4a, 4b (huyết khối trong stent) hoặc tổn thương cơ tim lớn ở 48 giờ sau PCI (xảy ra 35,5% ở nhóm ticagrelor và 36,2% nhóm clopidogrel, p = 0,75).
Ticagrelor không làm giảm tỷ lệ nhồi máu cơ tim quanh thủ thuật. Chảy máu trầm trọng cũng tương tự giữa các nhóm, nhưng với ticagrelor, sự gia tăng cảm giác khó thở hoặc chảy máu nhẹ. Dựa trên những phát hiện này, clopidogrel vẫn được ưu tiên đối với PCI chương trình và các thuốc ức chế P2Y12 mạnh hơn (ticagrelor và prasugrel) nên được dành cho những bệnh nhân có hội chứng mạch vành cấp.
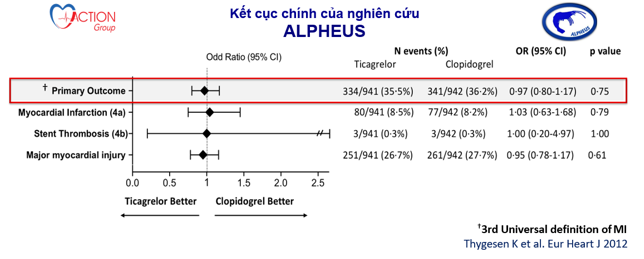
Hình 3: Kết cục chính trong nghiên cứu ALPHEUS
Liệu pháp kháng tiểu cầu kép (Dual Antiplatelet Therapy: DAPT) với thời gian 1 tháng không thua kém 6-12 tháng sau.
Thử nghiệm DAPT 1 tháng (The One-Month DAPT trial) với mục tiêu là đánh giá DAPT kéo dài 1 tháng so với DAPT 6-12 tháng ở những bệnh nhân được can thiệp mạch vành qua da. Nghiên cứu được thiết kế ngẫu nhiên, song song và mở nhãn.
Tổng số người tham gia nghiên cứu là 3020 người với thời gian theo dõi là 12 tháng. Tuổi trung bình của bệnh nhân là 67 tuổi, nữ chiếm 31% và có 37% mắc bệnh đái tháo đường kèm theo. Bệnh nhân can thiệp mạch vành qua da do bệnh tim thiếu máu cục bộ ổn định hoặc không ổn định được chọn ngẫu nhiên với DAPT 1 tháng (n = 1,507) so với DAPT 6-12 tháng (n = 1,513). Trong nhóm DAPT kéo dài 1 tháng, bệnh nhân được đặt stent phủ thuốc không chứa polymer (BioFreedom). Trong nhóm DAPT từ 6 đến 12 tháng, bệnh nhân được đặt stent phủ thuốc Biomatrix hoặc Ultimaster. Đề cương nghiên cứu đã loại trừ những bệnh nhân có tổn thương mạch vành vôi hóa phức tạp, mạch máu ngoằn ngoèo, tắc mạch vành mạn tính, bệnh lý động mạch chủ, tổn thương thân chung mạch vành và sốc tim. Sau thời gian bắt buộc của DAPT, bệnh nhân được dùng đơn trị liệu aspirin.
Kết cục chính gồm tử vong do tim, nhồi máu cơ tim không gây tử vong, tái thông mạch đích, đột quỵ hoặc chảy máu lớn ở tháng thứ 12, xảy ra 5,9% ở nhóm DAPT 1 tháng so với 6,5% ở nhóm DAPT 6 đến 12 tháng (p for noninferiority < 0.001; p for superiority = 0.48). DAPT 1 tháng có vẻ ưu tiên cho bệnh nhân can thiệp mạch vành qua da do bệnh tim thiếu máu cục bộ ổn định, trong khi DAPT 6-12 tháng ưu tiên cho hội chứng vành cấp (p for interaction = 0.013). Kết quả về cơ bản giống nhau khi phân tích ở mốc thời gian 1 tháng
Kết cục phụ với tử vong do mọi nguyên nhân xãy ra 0,9% ở nhóm DAPT 1 tháng so với 1,3% của nhóm DAPT 6 đến 12 tháng. Huyết khối trong stent chiếm 0,7% ở nhóm DAPT 1 tháng so với 0,8% ở nhóm DAPT 6 đến 12 tháng. Chảy máu lớn xãy ra 1,7% nhóm DAPT 1 tháng so với 2,5% ở nhóm DAPT 6 đến 12 tháng.
Từ kết quả thử nghiệm DAPT 1 tháng có thể thấy rằng bệnh nhân can thiệp mạch vành qua da do bệnh mạch vành ổn định hoặc không ổn định, DAPT 1 tháng không hề thua kém DAPT 6-12 tháng. DAPT 1 tháng không kém hơn DAPT 6-12 tháng trong việc ngăn ngừa các biến cố bất lợi do thiếu máu cục bộ / xuất huyết. Số lượng các trường hợp chảy máu ít hơn trong nhóm DAPT 1 tháng). DAPT 1 tháng có vẻ nên ưu tiên ở bệnh nhân can thiệp mạch vành qua da do bệnh mạch vành ổn định, trong khi DAPT 6-12 tháng ưu tiên cho hội chứng mạch vành cấp (Đau thắt ngực không ổn định).
Phối hợp Ticagrelor với aspirin làm giảm nguy cơ đột quỵ tiếp theo nhưng chảy máu nhiều hơn – Thử nghiệm THALES.
Liệu pháp kháng tiểu cầu kép gồm ticagrelor + aspirin làm giảm đột quỵ do thiếu máu cục bộ tiếp theo sau 30 ngày nhưng làm tăng tất cả các trường hợp chảy máu, kể cả nội sọ, so với aspirin đơn độc ở những bệnh nhân đột quỵ do thiếu máu cục bộ nguy cơ thấp đến trung bình không cần dùng thuốc tiêu huyết khối hoặc can thiệp lấy huyết khối.
Mục tiêu của thử nghiệm là đánh giá tính an toàn và hiệu quả của liệu pháp kháng tiểu cầu kép gồm aspirin và ticagrelor so với chỉ dùng aspirin ở những bệnh nhân bị đột quỵ do thiếu máu cục bộ cấp không có nguồn gốc từ tim (acute noncardioembolic ischemic stroke).
Các nhà nghiên cứu đã chọn ngẫu nhiên 11.016 người tham gia với ticagrelor (liều tải 180 mg /ngày 1 và 90 mg hai lần mỗi ngày /ngày 2-30) hoặc giả dược thêm vào aspirin (300-325 mg /ngày 1 và 75-100 mg mỗi ngày /ngày 2-30). Trong số các bệnh nhân nghiên cứu, 21,3% bị hẹp xơ vữa động mạch hai bên.
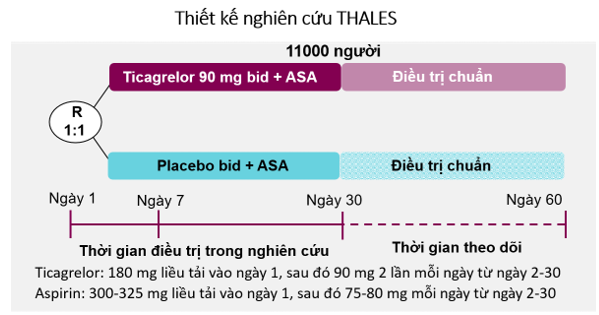
Hình 4: Thiết kế nghiên cứu THALES
Kết quả của thử nghiệm này chỉ ra rằng DAPT với ticagrelor + aspirin làm giảm đột quỵ do thiếu máu cục bộ tiếp theo sau 30 ngày nhưng làm tăng tất cả các trường hợp chảy máu, bao gồm cả nội sọ, so với chỉ dùng aspirin ở những bệnh nhân đột quỵ do thiếu máu cục bộ nguy cơ thấp đến trung bình không cần làm tan huyết khối hoặc can thiệp lấy huyết khối. Không có sự khác biệt về mức độ tàn tật nói chung, nhưng bệnh nhân dùng ticagrelor + aspirin ít bị tàn tật hơn với các cơn đột quỵ tái phát.
Ở những bệnh nhân này, tỷ lệ biến cố đột quỵ hoặc tử vong trong 30 ngày cao hơn (10,9% khi dùng aspirin đơn độc) và giảm nguy cơ tuyệt đối khi ticagrelor thêm vào aspirin (3,0%) so với bệnh nhân không bị hẹp xơ vữa động mạch hai bên (5,3%) và 0,5%, theo thứ tự tương ứng). Phát hiện này phù hợp với các nghiên cứu khác cho thấy rằng bệnh nhân bị bệnh xơ vữa động mạch có nguy cơ cao hơn so với bệnh nhân bị các loại đột quỵ khác.
Thuốc mới làm giảm viêm màng ngoài tim tái phát.
Một loại thuốc mới có tên là rilonacept, chưa được FDA chấp thuận, đã làm giảm đáng kể tình trạng viêm màng ngoài tim. Thử nghiệm RHAPSODY cho thấy chất ức chế interleukin 1-α và 1-β vượt trội hơn giả dược trong việc giảm viêm màng ngoài tim tái phát.
Mục tiêu của thử nghiệm là đánh giá rilonacept, một chất ức chế interleukin 1-α và 1-β, so với giả dược ở những bệnh nhân bị viêm màng ngoài tim tái phát.
Thiết kế nghiên cứu: Ngẫu nhiên, song song, mù đôi, giả dược
Tiêu chí lựa chọn: Viêm màng ngoài tim tái phát ít nhất lần thứ hai (nhiều nguyên nhân); Thang đánh giá mức độ đau ≥4; Protein phản ứng C ≥1 mg / dl; Thuốc chống viêm không steroid / colchicine / corticosteroids. Bệnh nhân bị viêm màng ngoài tim tái phát được tiêm dưới da liều tải rilonacept 320 mg, sau đó là giai đoạn điều trị với rilonacept 160 mg tiêm dưới da hàng tuần trong 12 tuần, tiếp theo được phân ngẫu nhiên dùng rilonacept 160 mg tiêm dưới da hàng tuần (n = 30) so với giả dược (n = 31).
Tổng số người tham gia nghiên cứu là 61 người với thời gian theo dõi là 16 tuần. Tuổi trung bình của bệnh nhân là 45 tuổi, nữ chiếm 57%.
Kết cục chính: Viêm màng ngoài tim tái phát xảy ra ở 6,7% ở nhóm rilonacept so với 74,2% ở nhóm giả dược (p <0,0001).
Kết cục phụ:
- Tỷ lệ bệnh nhân duy trì đáp ứng lâm sàng sau 16 tuần: 81% nhóm rilonacept so với 20% nhóm giả dược (p = 0,0002)
- Tỷ lệ bệnh nhân không có/triệu chứng tối thiểu ở tuần thứ 16: 81% ở nhóm dùng rilonacept so với 25% ở nhóm giả dược (p = 0,0006)
- Không có biến cố bất lợi nghiêm trọng liên quan đến thuốc nào xảy ra ở cả hai nhóm
- Biến cố bất lợi nhiễm trùng đường hô hấp trên cần điều trị xãy ra 23,3% ở nhóm rilonacept so với 0 ở nhóm giả dược và phản ứng tại chỗ tiêm xãy ra 16,7% ở nhóm rilonacept so với 0 ở nhóm giả dược.
Nghiên cứu đã chỉ ra rằng, trong số những bệnh nhân bị viêm màng ngoài tim tái phát, rilonacept, một chất ức chế interleukin 1-α và 1-β tiêm dưới da (chưa được FDA chấp thuận) đã làm giảm đáng kể tình trạng viêm màng ngoài tim tái phát trong thời gian nghiên cứu (6,7% ở nhóm rilonacept so với 74,2% ở nhóm giả dược, p <0,0001). Tuy nhiên, rilonacept có liên quan đến việc tăng tần suất nhiễm trùng đường hô hấp trên.
Tài liệu tham khảo:
- Chadi Alraies, MD, FACC. AHA 2020: Five Takeaways For Interventional Cardiology. Cardiology Magazine. Dec 16, 2020.
- Yannopoulos D, Bartos J, Raveendran G, et al. Advanced reperfusion strategies for patients with out-of-hospital cardiac arrest and refractory ventricular fibrillation (ARREST): a phase 2, single centre, open-label, randomized controlled trial. Lancet2020;Nov 13:[Epub ahead of print].
- Guimarães, H. P., Lopes, R. D., et al. Rivaroxaban in Patients with Atrial Fibrillation and a Bioprosthetic Mitral Valve. New England Journal of Medicine 2020. doi:10.1056/nejmoa2029603
- Silvain, J., Lattuca, B., Beygui, F., et al. Ticagrelor versus clopidogrel in elective percutaneous coronary intervention (ALPHEUS): a randomised, open-label, phase 3b trial. The Lancet 2020. doi:10.1016/s0140-6736(20)32236-4
- Myeong-Ki Hong, MD, PhD. AHA 2020: One-Month Dual Antiplatelet Therapy Followed by Aspirin Monotherapy After Drug-Eluting Stent Implantation – One-Month DAPT trial. November 15, 2020.
- Pierre Amarenco, Hans Denison, et al. Ticagrelor Added to Aspirin in Acute Nonsevere Ischemic Stroke or Transient Ischemic Attack of Atherosclerotic Origin. Stroke 2020; 51:3504–3513. DOI: 10.1161/STROKEAHA.120.032239.
- Klein AL, Imazio M, Cremer P, et al., on behalf of the RHAPSODY Investigators. Phase 3 Trial of Interleukin-1 Trap Rilonacept in Recurrent Pericarditis. N Engl J Med2020;Nov 16:[Epub ahead of print].








